Аллопластика паховой грыжи что это
Области применения
По месту локализации грыжевых ворот грыжи делятся на 5 типов:
- Паховые грыжи — выпячивание происходит в область пахового канала. Это наиболее распространенный тип грыж брюшной стенки.
- Пупочные грыжи — выпячивание сальника и петель кишечника происходит через пупочное кольцо.
- Бедренные грыжи — происходит выхождение за пределы бедренного канала фрагмента большого сальника и кишечника. Симптомы — появление опухолевидного образования на границе паха и бедра (ниже паховой складки), боли при ходьбе.
- Грыжи белой линии живота — наиболее часто располагаются по средней линии выше или возле пупка, что связано с наибольшей предрасположенностью к расхождению волокон соединительной ткани именно в этих местах.
- Диафрагмальные грыжи — как правило, располагаются в области пищеводного отверстия диафрагмы. Бывают врожденными и приобретенными (посттравматические грыжи). Грыжа пищеводного отверстия диафрагмы может приводить к забросу содержимого желудка в пищевод, с развитием хронического воспаления. В дальнейшем длительное течение воспалительного процесса может приводить к развитию злокачественных опухолей пищевода.
К грыжам более редких локализаций относятся грыжи мечевидного отростка грудины, сухожильной перемычки прямой мышцы живота, полулунной линии, пупочного канатика, а также поясничные, седалищные, промежностные и запирательные грыжи.
Также грыжевое выпячивание может сформироваться в связи с послеоперационным дефектом брюшной стенки, возникающим при неправильном анатомо-физиологическом доступе, избыточной физической нагрузке в послеоперационном периоде или при нагноении послеоперационной раны. В этом случае герниопластика выполняется не ранее чем через 6-12 месяцев после первой операции.
Виды грыжесечения
Грыжесечение делится на несколько видов по типу пластики тканей брюшной стенки:
- пластика местными тканями (аутопластика), используются собственные ткани больного;
- аллопластика, примененяются синтетические материалы (сетка, протез) или донорские ткани;
- комбинированный вариант (аллопластика+аутопластика).
Золотым стандартом операций по ликвидации паховой грыжи является пластика по Лихтенштейну. Ее особенностью является техника выполнения без натяжения прилежащих тканей. Использование саморассасывающейся композитной сетки дает превосходные результаты при этом методе герниопластики. Подобная методика также применяется при грыжах разных типов локализации.
Натяжная пластика дает, по сравнению с ненатяжной, значительно большее количество рецидивов, так как нагрузка на швы увеличивается в несколько раз, а соединительная ткань в месте дефекта брюшины зачастую довольно рыхлая и тонкая.
Показания к плановому грыжесечению
В плановом порядке оперируются небольшие грыжевые выпячивания, поддающиеся самостоятельному вправлению. В любом случае хирургическое вмешательство неизбежно, так что тянуть с операцией не стоит.
Показания к экстренному грыжесечению:
- осложненное течение грыж любой локализации;
- ущемление грыжи в области ворот, может развиваться после значительной физической нагрузки с выпячиванием в грыжевой мешок большого количества содержимого. Это осложнение опасно развитием некроза тканей, при ущемлении петель кишечника оно ведет к кишечной непроходимости;
- невозможность самостоятельного вправления вследствие развития спаечного процесса между содержимым и стенками грыжевого мешка;
- копростаз (закупорка грыжи каловыми массами) — чаще встречается у пациентов старческого возраста;
- воспалительный процесс, в том числе развитие аппендицит (червеобразный отросток попадает в грыжевой мешок).
Предоперационная подготовка к герниопластике
Речь о длительной подготовке вести можно только в случае планового оперативного вмешательства. Для того чтобы правильно подготовиться к операции, необходимо выполнить ряд диагностических процедур и лабораторных клинических исследований. Существует стандартный пакет лабораторных анализов перед полостной операцией:
- Общий анализ крови, включающий в себя лейкоцитарную формулу и количество тромбоцитов;
- Коагулограмма (оценка состояния белков свертывающей системы пациента на момент исследования);
- Исследование биохимических показателей (показатели уровня трансаминаз, общий белок, креатинин, щелочная фосфатаза и др.);
- Определение группы крови и резус-фактора;
- Исследование на ВИЧ, гепатиты В и С, реакция Вассермана .
В обязательном порядке больному, готовящемуся к операции, назначается ЭКГ, флюорография, общий анализ мочи. При наличии показаний добавляются другие исследования. Например, УЗИ брюшной области, грыжевого выпячивания или компьютерная томография, фиброгастродуоденоскопия, фиброколоноскопия.
Подготовка накануне плановой операции:
- запрет на прием пищи (с 18.00) и воды (с утра);
- удаление волос с операционного поля;
- очистка кишечника очистительной клизмой или специальными препаратами.
Пациентам с варикозным расширением вен перед, во время и после операции необходимо применение компрессионного трикотажа (для профилактики тромбоэмболических осложнений).
Как проходит операция
Существует два типа хирургического вмешательства при грыжах различной локализации:
Операция открытым способом
В отличие от лапароскопической операции, этот вид хирургического вмешательства проходит как под общим наркозом, так и под местной анестезией. При иссечении неосложненной паховой и бедренной грыжи небольшого размера часто используется эпидуральная анестезия.
Сама операция состоит из 4-х этапов:
- Открытие доступа к грыжевому мешку путем послойного рассечения тканей.
- Выделение и освобождение (или иссечение) грыжевого мешка
- Закрытие грыжевых ворот при помощи различных видов пластики.
- Послойное ушивание послеоперационной раны.
При развитии ущемления грыжи, длительном сроке с момента ущемления и омертвении содержимого грыжевого мешка вследствие сдавления, применяется оперативное вмешательство двумя доступами — через грыжевое выпячивание и через брюшную полость. Пораженные петли кишечника удаляются, целостность кишечника восстанавливается, затем проводится вмешательство в области грыжевого выпячивания. При развитии значительных воспалительных изменений тканей пластика в области выпячивания не всегда может быть произведена одномоментно.
Снятие швов производится на 8-10 день после операции.
Лапароскопическая герниопластика
При этом виде хирургического вмешательства используется только общая анестезия.
Операция проходит при использовании специальной аппаратуры (лапароскопа) позволяющей добиться четкой визуализации операционного поля. Для удобства выполнения хирургических манипуляций брюшная полость заполняется углекислым газом. Разрез брюшной полости при этом не производится. С помощью троакаров и особых миниатюрных хирургических инструментов производится доступ в брюшную полость и пластика грыжевых ворот сетчатой «заплатой» из синтетического материала. Трансплантат надежно фиксируется танталовыми швами или скобами и со временем прорастает соединительной тканью и сосудистой сеткой, качественно обеспечивая целостность брюшной стенки.
Среди преимуществ лапараскопического метода следует отметить:
- гораздо более короткий срок реабилитации (до 2-х недель);
- отсутствие необходимости пребывания в стационаре (зачастую выписка происходит в день операции);
- снижение риска рецидива и осложнений (в связи с более равномерно распределенной нагрузкой на швы);
- значительно лучший визуально-косметический эффект (отсутствие заметных шрамов).
Противопоказания к лапароскопической операции:
- выраженное ожирение;
- ущемление грыжи;
- сепсис;
- декомпенсированная форма сердечно-сосудистых заболеваний, серьезные патологии органов дыхания;
- не поддающийся медикаментозной коррекции сахарный диабет;
- выраженный тромбофлебит;
- цирроз печени;
- большая часть онкологических заболеваний.

Как действует герниопластика
Благодаря восстановлению анатомической целостности брюшинного пространства, пациенты значительно смогут улучшить качество жизни, возобновить физические нагрузки, избавиться от болевого синдрома и визуальных дефектов своего тела. Улучшается работа пищеварительной системы, пациент становится спокойнее — теперь ему не нужно жить в постоянном страхе ожидания внезапного обострения, которое может случиться в самый неподходящий для этого момент.
Перечень дополнительных специалистов и процедур которые могут понадобиться
Перед операцией необходимо исключить ряд патологий, которые могут дать серьезные осложнения во время самого хирургического вмешательства. Вам может понадобиться консультация:
- кардиолога (выявление и лечение сердечно-сосудистой патологии);
- сосудистого хирурга (для исключения риска тромбоэмболии при варикозном расширении вен);
- анестезиолога (для выбора оптимального способа анестезии);
- гастроэнтеролога (при наличии сопутствующих заболеваний органов брюшной полости, таких как холецистит, язвенная болезнь, панкреатит);
- эндокринолога (для страдающих сахарным диабетом).
После герниопластики следует пройти курс реабилитации с поэтапным усилением физической нагрузки для профилактики послеоперационных осложнений. Пациентам с избыточной массой тела не лишней будет консультация диетолога. Необходимо тщательно выполнять предписания хирурга и специалиста по реабилитации по поводу режима питания и двигательной активности.
Источник
Лапароскопическая герниопластика (паховой грыжи)
Паховая грыжа относится к тем немногим хирургическим диагнозам, при которых нет необходимости проводить ряд сложных лабораторных исследований и применять новейшие инструментальные методики. Одновременно с этим подобный диагноз оказывает сильное влияние на качество жизни и работоспособность человека.
Паховая грыжа представляет собой изменение в пользу увеличения размеров пахового канала, результатом которого является частичное перемещение органов, находящихся в брюшной полости, за ее границы. Таким заболеванием в основном страдают мужчины.
Факторы, вызывающие заболевание
- Генетическая предрасположенность
Паховая грыжа – расширение естественного мышечно-сухожильного канала. Но если у пациента конгенитальный дефект соединительной ткани, то канал не в состоянии противостоять внутреннему давлению. С точки зрения хирургии такая особенность означает измененный генотип в пользу развития заболевания. - Внешние факторы
Сюда можно отнести все, что влияет на рост давления:
— регулярная адиаррея;
— продолжительный сильный кашель;
— аденома простаты, провоцирующая нарушение уринирования;
— сильное физическое напряжение, систематического характера.
Типы паховых грыж
Заболевание разделяют на два типа:
- Врожденное. Такой диагноз свойственен детям. От всех детских грыж этот тип составляет 90%. У взрослых этот тип встречается всего у 10-12%.
Этот тип развивается в случае нарушения развития плода во внутриутробный период. Довольно часто этот тип проявляется у новорожденных, но чаще увеличивается с возрастом. Наблюдаются случаи сочетания этого типа заболевания с другими нарушениями развития. - Приобретенное. Этот тип составляет около 85% всех грыж.
Виды паховых грыж
У мужчин выделяют два типа грыж:
- Косая — проходит под углом по паховому каналу и выпирает через паховое отверстие. Такой тип способен перемещаться в мошонку.
- Прямая. Этот вид является результатом снижения упругости задней стенки пахового канала. Выход органов происходит через наружное отверстие пахового канала. Невозможность нехирургического лечения. Для устранения причин возникновения проводится операция, результатом которой будет более крепкая задняя стенка пахового канала.
Оперативное вмешательство, которые проводится для лечения паховой грыжи (герниопластика), относится к реконструктивным операциям, по сути это пластическая хирургия. Задача операций – устранить все компоненты грыжи, сохранив при этом все структуры семенного канатика и брюшной стенки, а также возобновление анатомических взаимоотношений этой области. Результативность операции оценивается полным восстановлением функций брюшной стенки и семенного канатика, а, соответственно, физическим выздоровлением пациента и возвратом к обычному качеству жизни.
Для герниопластики применяется ряд методик, которые кардинально разнятся между собой. Каждая из этих методик имеет свои преимущества и недостатки.
Натяжная герниопластика
Эта методика является старейшей и, ввиду своей результативности, применяется довольно часто.
Суть: сужение пахового промежутка путем наложения нескольких швов. Оперативное вмешательство приводит к смещению мышечно-сухожильные структур, а швами они надежно фиксируется в новом положении.
Достоинства:
- простая в плане техники;
- низкая стоимость лечения;
- отсутствие необходимости в специализированном оборудовании и материалах;
- возможность использования местной анестезии при оперативном вмешательстве.
Недостатки
- дисфункция анатомических структур в результате нарушения их нормальных взаимоотношений;
- выраженный болевой синдром;
- по сравнению с другими методиками при натяжной герниопластике высокий процент рецидивов и осложнений;
- натяжение ткани, которое неизбежно возникает в процессе операции, усугубляется с ростом активности пациента после оперативного вмешательства, что, в результате, приведет к нарушению кровоснабжения зоны вмешательства и правильного формирования рубца;
- долгосрочный восстановительный период пациента (физическая нагрузка разрешена не ранее, чем через полгода).
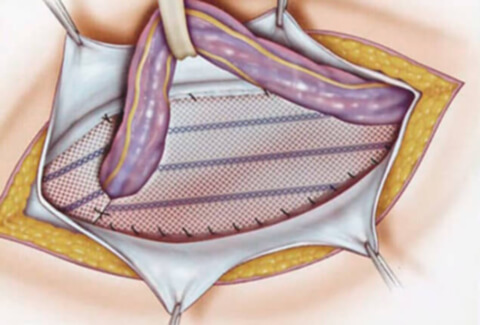
Герниопластика с использованием эндопротеза
Данную методику в 1988 году ввел в клиническую практику американский хирург I.L. Lichtenstein.
Суть: дефект брюшной стенки замещается полипропиленовой «латкой». Такой способ помогает избежать натяжения тканей. Если сказать более доступно, то происходит протезирование определенного участка брюшной полости. В прогрессивных странах герниопластика по Лихтенштейну в современном мире является «золотым стандартом».
Достоинства
- возможность использования местной анестезии при операции;
- рецидивы исключены на 99,9%;
- анатомические взаимоотношения пахового канала остается в нормальном состоянии;
отсутствие натяжения тканей; - на период восстановления пациента и возвращение трудоспособности уходит минимум времени.
Недостатки
- стоимость лечения несколько завышена;
- время проведения оперативного вмешательства больше предыдущего метода;
- инородное тело в тканях способно вызвать ярко выраженные реакции отторжения.
Согласно медицинской литературе данные составляют менее 0,1%.
Лапароскопическая герниопластика
Эта методика лечения паховой грыжи считается передовой.
Суть: брюшная стенка протезируется сетчатым имплантатом. Операции проводится при лапороскопическом доступе в брюшную стенку. Операция выполняется под контролем эндовидеокамеры с большим увеличением.
В 2001 году V.K.Thumbe и D.S.Evans опубликовали данные, что у около 20% пациентов, которым выполнялась лапораскопия односторонней грыжи, выявляется выхождение органов из полости с противоположной стороны. Согласно исследованиям такая тенденция наблюдается в первые полгода после оперативного вмешательства. Благодаря данной методике, открывается возможность провести оценку состояния паховых каналов с двух сторон и выполнить двустороннюю операцию из одного доступа.
Достоинства
- брюшная стенка не травмируется;
- прекрасная возможность визуально оценить состояние мышечных структур брюшной стенки, которые участвуют в формировании грыжевых ворот;
- внутрибрюшное давление лапароскопической герниопластике не препятствует закреплению трансплантата, а наоборот, прижимает его к дефекту;
- косметический эффект превосходит все ожидания, поскольку на брюшной стенке не остается рубцов;
- реабилитация пациента происходит в максимально короткие сроки (уже на вторые сутки после операции практически полностью восстанавливается трудоспособность);
- методика идеально подходит при двусторонних грыжах;
- болевой синдром имеет минимальные проявления;
- отсутствие нарушений мочеиспусканий в раннем послеоперационном периоде;
- процент рецидивов максимально низкий;
- лапароскопическая герниопластика дает возможность провести одновременно несколько вмешательств.
Недостатки
- стоимость лечения значительно увеличена;
- необходимость использования сложной и дорогостоящей эндохирургической аппаратуры и инструментов;
- для проведения оперативного вмешательства используется только общий наркоз;
- список противопоказаний относительно используемой анестезии значительно расширяется. Это касается пациентов пожилого и старческого возраста, имеющих сопутствующую соматическую патологию;
- продолжительность операции больше, чем при описанных выше методиках.
Мужчины возраста 30+ составляют основную массу пациентов с паховыми грыжами, которые попадают в стационары общей хирургии для плановых операций. В большинстве своем пациенты — довольно эрудированными людьми и ознакомлены, хоть и поверхностно, с методиками лечения грыж и настроены на определенное оперативное вмешательство. Больные молодого возраста нуждаются в полной реабилитации за короткие сроки, которая включает в себя также готовность к труду подразумевающему тяжелую физическую нагрузку. Эти факторы являются решающими при выборе метода оперативного вмешательства.
Больные, возрастной категории «пожилые», довольно часто имеют ряд сопутствующих заболеваний. Их собственные ткани являются практически непригодными для надежной пластики. Эти факторы стоит брать в учет, выбирая лекарства и способ анестезии и оперативного вмешательства. Большинство из них принимают решение в пользу операции, чтобы продолжать вести активный образ жизни. Они не придают никакого значения сроку реабилитации. Сегодня, выбирая способ герниопластики, хирурги общей практики основываются не только на соображениях хирургической целостности или определенной хирургической школы.
Прежде, чем остановиться на определенной методике, проводиться детальнейшее обследование и оценка всех индивидуальных факторов, которые влияют на положительный результат лечения.
Признаки, по которым можно провести самостоятельное диагностирование паховой грыжи
- Появление полукруглого выпячивания в паху рядом с корнем мошонки. Наблюдаться может как с одной, так и с двух сторон.
- Постоянные односторонние боли, тянущего характера, в мошонке и яичке. Уровень болевых ощущений возрастает при физической нагрузке или напряжении.
- Объем мошонки значительно увеличивается.
Первые проявления грыжи, в основном, происходят в период большой физической нагрузки или чрезмерного натуживания.
Со временем размеры выпирающего участка увеличиваются или же он перемещается в мошонку.
От заболевания не застрахованы и женщины, только проявления происходят с учетом анатомических особенностей.
В основном у женщин грыжа появляется в период вынашивания ребенка и родовой деятельности.
При обнаружении одного из признаков необходимо записаться на консультацию к хирургу. При подтверждении диагноза, пациенту будет предложено лечение по средствам оперативного вмешательства.
Любая грыжа относится к излечимым заболеваниям, но успех лечения целиком и полностью зависит от ряда факторов:
- величина расширения пахового канала;
- на каком этапе произведено обращение к специалисту;
- неукоснительное соблюдение всех рекомендаций хирурга на период реабилитации.
Источник