Анализ крови при грыже поясничного отдела позвоночника

С первого раза определить межпозвоночную грыжу у пациента бывает невозможно, потому что боль сопутствует многим другим патологиям позвоночника. Все проявления такого заболевания люди приписывают простому переутомлению и следовательно, затягивают с диагностикой в надежде, что болевой синдром уйдет. Опасность заключается в том, что без своевременной диагностики и лечения она приводит к инвалидности.

Что представляет собой заболевание?
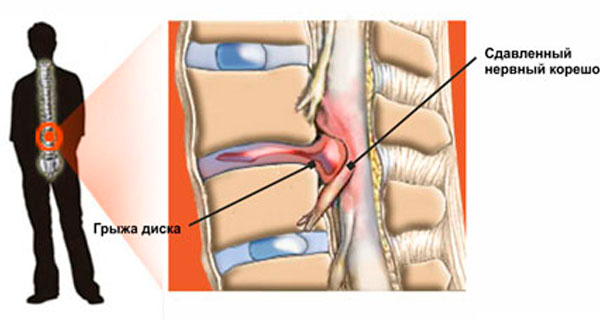
Межпозвоночная грыжа — заболевание позвоночника человека, проявляющееся смещением фиброзного кольца, его разрывом и выпадением из него пульпозного ядра. Возникает грыжа вследствие искривления позвоночника или его длительного нахождения в анатомически неправильном положении, врожденных патологий, тяжелых физических нагрузок или, наоборот, их отсутствии. Кроме того, патологию провоцируют нарушения в обмене веществ и водно-солевом балансе организма.
По статистике грыжа чаще поражает людей в возрасте от 20—25 до 40 лет.
Вернуться к оглавлению
Симптомы заболевания
Грыжа сигнализирует о себе разными проявлениями, в зависимости от места ее расположения. Всего существует 3 вида грыж:
- пояснично-крестцового;
- грудного;
- шейного отдела.
 При наличии грыжи возникают неприятные ощущения в области шеи.
При наличии грыжи возникают неприятные ощущения в области шеи.
При нарушениях в пояснично-крестцовом отделе наблюдаются боли в этой области, отдающие в ягодицу и бедро, слабость в обеих конечностях, онемение в области пораженного диска. Этот вид патологии часто сопровождается нарушениями функций близлежащих органов — затруднение мочеиспускания и дефекации, снижение потенции. Патология грудного отдела характеризуется сильными болями в соответствующей области позвоночного столба и наличие кифоза или сколиоза. При грыже шейного отдела наблюдаются следующие симптомы:
- боли в шее, отдающие в плечо;
- повышение АД;
- головокружение;
- онемение верхних конечностей;
- головные боли, сопровождающиеся головокружением и гипертонией.
Вернуться к оглавлению
Как определить наличие межпозвоночной грыжи?
Если человек внимателен к себе и своему здоровью, то он самостоятельно может распознать первые признаки грыжи: ноющая боль, проходящая в спокойном состоянии, постепенное появление слабости в нижних конечностях и изменение фигуры. Точно обнаружить грыжу позвоночника может только врач-невропатолог или ортопед. Диагностика происходит в несколько этапов: подробный опрос пациента, осмотр и при необходимости лабораторные и инструментальные исследования.
Вернуться к оглавлению
Осмотр пациента
 При первых признаках заболевания нужно обратиться к специалисту.
При первых признаках заболевания нужно обратиться к специалисту.
На первом этапе диагностики врач осматривает и прощупывает позвоночник с целью выявить область, где видно рефлекторное сокращение мышц, свидетельствующее о нарушении позвоночного диска. Кроме того, он анализирует рефлексы и чувствительность в нижних конечностях: в коленном суставе и ахилловом сухожилии, ухудшение состояния которых говорит о запущенной степени заболевания. Этого хватает для постановки предварительного диагноза.
Вернуться к оглавлению
Лабораторные анализы
Каждое изменение состояния организма отражается на показателях крови и мочи: изменяется количество основных элементов и повышается количество солей, реактивных белков и других составляющих. Для дополнительной диагностики назначаются следующие лабораторные методы исследования:
- общий анализ мочи и крови;
- биохимический анализ крови (уровень креатинина, мочевины, билирубина, белка);
- определение уровня глюкозы в плазме.
Вернуться к оглавлению
Инструментальные исследования
Межпозвонковая грыжа не несет опасности и тяжелых последствий при своевременной диагностике и правильном лечении.
Вопреки тому, что эти методы являются наиболее точными в диагностике, их используют в качестве дополнительных — для определения точного диагноза. К инструментальным мероприятиям относят:
- рентгенографию;
- КТ или МРТ;
- электронейромиографию.
На рентгене не видно грыжи, он показывает дефекты костной системы и повреждения позвоночника. Из-за своей малой информативности уже считается устаревшей методикой. Томография дает возможность узнать о возможном смещении диска, но не определяет патологии мягких тканей. Магнитно-резонансная терапия может показать все изменения в пораженной области: от нервов до мышечных структур. Электронейромиографическое исследование поможет диагностировать только повреждение нервных структур, оценивая проводимость импульсов по нервным окончаниям.
Источник
Позвоночник называют «несущей конструкцией» человеческого тела. Он является опорой для всего скелета, отвечает за двигательные функции, защищает спинной мозг. Поэтому очень важно, чтобы позвоночник был в норме. Узнать о его состоянии помогут современные методы диагностики.
Методы диагностики патологий позвоночника
К сожалению, далеко не все могут похвастать здоровым позвоночником – в той или иной степени его заболеваниями страдает более 80% трудоспособного населения планеты. Среди «спинных» болезней наиболее распространенными являются остеохондроз, сколиоз, радикулит, грыжа межпозвоночного диска.
Заболевания позвоночника развиваются постепенно и дают о себе знать резкими болями, когда болезнь уже прогрессирует, поэтому очень важно следить за состоянием позвоночника. Для этого рекомендуется периодически осуществлять его диагностику.
На сегодняшний день существует множество методов обследования позвоночника. Поговорим о них подробнее.
-
Неврологическое исследование
– самое простое и древнее. Оно обычно проводится на первичном осмотре. С помощью специального молоточка врач проверяет рефлексы, что дает общее представление о состоянии пациента. -
Электромиография
– исследование мышечной активности при помощи электрических импульсов. Этот метод позволяет конкретизировать болезни позвоночника. В ходе процедуры в мышцы вводятся тонкие иглы, через которые подается электрический сигнал. -
Электронейрография
– метод, позволяющий с помощью электричества оценить состояние периферических нервов. Обследование осуществляется путем прикрепления к телу пациента электродов. -
Ультразвуковая допплерография
– метод волновой диагностики, дающий представление о кровотоке в позвоночнике. -
Денситометрия
– рентгенологическое исследование костной ткани, показывающее ее плотность. -
Рентгенотомография
– метод диагностики, базирующийся на анализе снимков отделов позвоночника, позволяющих увидеть объемные структуры спинного мозга и позвоночника. -
Спондило(уро)графия
– метод лучевой диагностики позвоночника, сочетающий спондилографию (рентген позвоночника без контрастирования) с контрастированием мочевыводящих путей. Этот метод обычно применяют при осуществлении диагностики позвоночника у детей с врожденной патологией позвонков и одновременным подозрением на аномалии мочевыводящей системы. -
Миело(томо)графия
– обследование позвоночного канала, предусматривающее введение контрастных веществ в субарахноидальное пространство (полость между мягкой и паутинной мозговой оболочкой спинного и головного мозга). Это позволяет визуализировать спинной мозг и определить проходимость субарахноидального пространства. -
Эхоспондилография (ЭСГ)
– метод исследования позвоночника с помощью ультразвука. ЭСГ используют в диагностировании пороков пренатального развития позвоночника. -
Эпидурография
– рентгенологическая диагностика позвоночника с введением в эпидуральное пространство (пространство снаружи мозгового канала) при помощи прокалывания ткани водорастворимых контрастных веществ. Метод позволяет увидеть дегенеративные процессы в позвоночнике. -
Веноспондилография (ВСГ)
– еще один метод контрастной рентгенографии, позволяющий оценить состояние сосудов вокруг спинного мозга. При проведении ВСГ контрастное вещество вводится в губчатую ткань остистого отростка позвонка. -
Радиоизотопное сканирование скелета
– метод диагностики болезней позвоночника, позволяющий определить активность метаболических процессов в костной ткани. Обследование осуществляется путем регистрации накопления остеотропного радиофармпрепарата. Метод дает возможность обнаружить костные очаги с повышенным метаболизмом – опухоли, воспаления. -
Дискография
– контрастное обследование межпозвоночного диска. Метод применяется при полисегментарных дископатиях для определения сегмента, ставшего причиной болевого синдрома.
Однако чаще всего для диагностики заболеваний позвоночника доктора назначают рентгенографию, компьютерную томографию (КТ) и магнитно-резонансную томографию (МРТ). С помощью этих методов можно диагностировать травмы, дегенеративные состояния позвоночника, наблюдать динамику лечения. Поговорим о них более подробно.
Полезные советы
Остеохондроз – слово знакомо, увы, даже юным пациентам. Это одно из самых распространенных заболеваний позвоночника, вызванное дегенеративными процессами в хрящевой ткани межпозвоночных дисков и сопровождаемое сильной болью. Вот что советуют доктора для профилактики этого недуга:
- Больше двигайтесь и занимайтесь физкультурой: делайте зарядку, плавайте, ездите на велосипеде, катайтесь на лыжах, совершайте пешие прогулки.
- Не носите тяжести, избегайте больших физических нагрузок на позвоночник.
- Одевайтесь по погоде: переохлаждение плохо сказывается на здоровье позвоночника.
- Следите за своим весом: избыточные килограммы дают серьезную нагрузку на позвоночник.
- Старайтесь разнообразить пищу, употреблять больше витаминов и микроэлементов и, конечно, не забывайте про кальций, содержащийся в большом количестве, например, в молочных продуктах.
Рентгенография
С помощью рентгеновских лучей производится базовое обследование позвоночника. Пациент лежит при этом на кушетке, снимки делаются в двух проекциях с помощью специального аппарата, позволяющего максимально захватить весь позвоночник. Современное оборудование позволяет сделать 10-кратное увеличение изображения на снимке.
Рентгенография дает возможность оценить позвоночник: состояние паравертебральных тканей, размеры позвоночного канала и патологической ротации позвонков, величину деформации позвоночника.
Процедура длится 3-5 минут и не требует специальной подготовки. Результат и медицинское заключение могут быть готовы в течение 30 минут. Частота проведения рентгенографии устанавливается лечащим врачом. В профилактических целях рентген позвоночника достаточно делать один раз в год. Данная процедура не наносит вреда здоровью, но минимальное облачение все же имеет место, поэтому рентген не рекомендуется делать беременным женщинам.
Средняя стоимость рентгенологического обследования одного отдела позвоночника в частных клиниках Москвы в среднем составляет 2000 рублей.
Магнитно-резонансная томография (МРТ)
Данный метод отличается высокой информативностью и представляет собой обследование позвоночника с помощью электромагнитного излучения. Самые современные томографы имеют открытый контур, то есть пациент не помещается в закрытую тубу, а значит, такое обследование могут проходить люди, страдающие клаустрофобией. Кроме того, метод не предполагает воздействия на организм ионизирующего излучения, следовательно, обследование безвредно.
МРТ обычно назначается, если у пациента наблюдаются частые головные боли и головокружения неизвестного происхождения, имеются травмы позвоночника, боли в спине, выявленные заболевания позвоночника, например, грыжи.
Противопоказанием к проведению МРТ является наличие кардиостимуляторов, сосудистых клипс, ферромагнитных имплантов, металлокерамических зубных протезов, любых электронных устройств в теле. При проведении процедуры на пациенте не должно быть металлических украшений, женщинам следует приходить на обследование без макияжа, так как в составе косметики могут быть частицы металлов.
Процедура длится 20-30 минут. Пациент располагается на удобной кушетке. Его главная задача – лежать неподвижно, от этого зависит точность результатов. Специально запрограммированный томограф выполняет ряд снимков с различных ракурсов. Результаты сразу же видны на мониторе, их можно сохранить на цифровых носителях, а при необходимости – распечатать.
Особой подготовки МРТ не требует, частота проведения процедуры определяется лечащим врачом.
Стоимость МРТ-обследования одного отдела позвоночника в частных клиниках Москвы начинается от 5000 рублей.
Компьютерная томография (КТ)
Это обследование предполагает использование рентгеновских лучей. В отличие от традиционного рентгена исследование позволяет получить послойное изображение тканей, конкретизировать степень поражения костных и хрящевых структур в позвоночном канале. Показанием к КТ являются травмы, боли в спине, грыжи межпозвоночных дисков, мониторинг состояния позвоночника до и после операции, выявление различных опухолей и воспалений.
Как и при МРТ, пациент должен лежать неподвижно на кушетке, все движения вокруг него делают излучатель и датчик, а компьютер фиксирует результаты. Длительность исследования редко превышает 15-20 минут. Заключение можно получить сразу же после процедуры. Специальной подготовки перед обследованием не требуется, частоту его проведения определяет врач. Беременным женщинам данный метод диагностики не рекомендуется из-за воздействия Х-лучей.
Средняя стоимость КТ одного отдела позвоночника в частных клиниках – от 4 000 рублей.
Какой вид диагностики заболеваний позвоночного столба выбрать?
Все существующие методы обследования позвоночника позволяют доктору поставить диагноз. Однако КТ и МРТ, в отличие от рентгенографии, дают более детальную клиническую картину, отображая множество нюансов, которых не дает обычный рентгеновский снимок. Поэтому при серьезных проблемах с позвоночником лучше отдать предпочтение этим методам обследования. Если же сравнивать информативность КТ и МРТ, то первый метод для изучения позвоночника врачи считают более точным. МРТ же незаменима при исследовании состояния хрящей, например, при диагностировании межпозвоночной грыжи. С точки зрения безопасности КТ проигрывает абсолютно безвредной МРТ. Однако, справедливости ради, следует сказать, что в современных компьютерных томографах доза облучения кране незначительна.
Источник