Асфиктическое ущемление диафрагмальных грыж
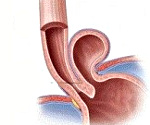

Ущемленная диафрагмальная грыжа – неотложное состояние, возникающее при сдавлении узким кольцом грыжевых ворот анатомических структур, расположенных в области диафрагмы. Патология сопровождается выраженной болью, чаще в левой половине груди и живота, многократной рвотой, запором, метеоризмом. По мере нарастания симптомов развивается гипотония, тахикардия, одышка, нарушение сознания. Диагностируется на основании хирургического осмотра, данных рентгенографии органов грудной и брюшной полости. Лечение – хирургическое: выполняют рассечение грыжевых ворот, освобождение пережатого органа и герниопластику.
Общие сведения
Ущемленная диафрагмальная грыжа возникает при сдавлении грыжевого мешка с его содержимым в грыжевых воротах. В результате нарушается кровообращение пережатого органа, развивается ишемия, а затем и некроз ущемленных тканей. В состав грыжевой сумки может входить абдоминальный отрезок пищевода, петли тонкого и толстого кишечника, желудок, большой сальник. Ущемлению подвергаются до 20% всех диафрагмальных грыж, чаще – грыжи травматического и врожденного генеза. Наибольшую опасность ввиду выраженных кардиореспираторных нарушений представляет ущемление ложных врожденных грыж диафрагмы, не имеющих грыжевого мешка.
Ущемленная диафрагмальная грыжа
Причины ущемленной диафрагмальной грыжи
Вероятность ущемления не зависит от размеров грыжи и диаметра грыжевого кольца. Все виды диафрагмальных грыж (параэзофагеальные, врожденные и др.), за исключением аксиальной грыжи пищеводного отверстия, обладают склонностью к сдавлению. Существуют факторы, в результате воздействия которых увеличивается риск развития патологии:
- Травмы. Ущемленная грыжа возникает вследствие открытой или закрытой торакоабдоминальной травмы (ножевых ранений живота и груди, падений с высоты, тяжелых ДТП). В момент физического воздействия появляется дефект диафрагмы, через который органы (желудок, кишка др.) перемещаются в грудную полость и при напряжении мышц брюшного пресса (например, в результате боли) ущемляются.
- Операции. Сдавление органов может возникать после хирургических вмешательств на пищеводе (эзофагэктомии), диафрагме (удаление опухоли, резекция купола диафрагмы) в результате хирургической ошибки и оставления мышечного дефекта диафрагмы. Впоследствии через образовавшееся отверстие выходят и ущемляются близлежащие анатомические структуры.
- Повышение внутрибрюшного давления. Ущемление может спровоцировать резкий скачок давления внутри брюшной полости в результате кашля, тяжелых физических нагрузок, тяжелых родов, многократной рвоты, хронических запоров. При повышении давления происходит растяжение дефекта диафрагмы и выход грыжевого содержимого в плевральную полость. После возвращения давления на исходный уровень грыжевое кольцо сужается – возникает пережатие грыжевого мешка.
Патогенез
При ущемлении грыжевого содержимого в грыжевой сумке формируется замкнутая полость, которая может содержать различные анатомические структуры (пищевод, часть сальника, желудка, кишки). Сдавление сопровождается недостаточным кровоснабжением в ущемлённом участке органа и образованием на месте пережатия странгуляционной борозды. В результате нарушения питания развивается застой венозной крови и лимфы, который способствует появлению отека стенки сдавленного органа. Ишемизация приводит к постепенному отмиранию ущемленной структуры и образованию некроза. Происходит пропотевание плазмы и диапедез лейкоцитов, эритроцитов в грыжевую сумку, что сопровождается появлением вначале прозрачного, а затем розового или бурого транссудата. При ущемлении органов ЖКТ возникает постепенное разложение и гниение содержимого желудка или кишечника. Стенка пораженного органа истончается, токсические продукты распада диффундируют в грыжевой мешок, вследствие чего транссудат грыжевой сумки инфицируется и приобретает гнойный характер.
Классификация
Сдавление диафрагмальной грыжи может быть первичным и вторичным. Первичное возникает при одномоментной физической сверхнагрузке или травме. В результате образуется и странгулируется ранее не существовавшая грыжа. Вторичное ущемление возникает на фоне уже сформировавшейся диафрагмальной грыжи. По степени перекрытия просвета полого органа в гастроэнтерологии выделяют полные и неполные странгуляции. Исходя из механизмов развития патологии, различают два вида ущемления:
- Эластическое. Формируется вследствие выхода наиболее подвижных органов (кишка, желудок) через дефект диафрагмы под воздействием повышенного внутрибрюшного давления или в результате травмы. Внутренние органы, расположенные в грыжевом мешке, самостоятельно не вправляются, а при сужении грыжевого кольца, ущемляются. Данный вид сопровождается яркой клинической картиной и быстрым омертвлением тканей.
- Каловое. Образуется при чрезмерном наполнении и растяжении приводящей части кишки, расположенной в грыжевой сумке. Отводящая область кишечника при этом сдавливается в грыжевых воротах. Некроз формируется медленнее, чем при эластическом ущемлении, преобладающими являются симптомы непроходимости кишечника. Чаще возникает при длительном течении грыжи пищеводного отверстия.
Симптомы ущемленной диафрагмальной грыжи
Клиническая картина зависит от механизма ущемления и органа, вовлеченного в патологический процесс. Основным симптомом болезни является резкая выраженная боль в районе эпигастрия, левой половине живота и грудной клетке, подреберье слева. Болезненные ощущения могут носить схваткообразный характер и иррадиировать в лопатку, спину, подключичную область. Патология сопровождается многократной рвотой, не приносящей облегчения, характер которой зависит от уровня странгуляции. При ущемлении пищевода возникает рвота сразу после глотка жидкости, желудка — рвота фонтаном с примесью желчи или крови (рвота «кофейной гущей»). Сдавление тонкой кишки сопровождается большим количеством зловонной рвоты, толстой – редкой «каловой» рвотой. При полном пережатии желудка рвота отсутствует, пациенты жалуются на мучительные рвотные позывы.
У многих больных развивается типичная картина кишечной непроходимости: запор, вздутие живота, сухой язык, обложенный коричневым налетом. Ухудшается общее состояние пациента, нарастают симптомы интоксикации: возникает выраженная одышка, тахикардия, снижение АД, появляется вначале акроцианоз, а затем диффузный цианоз, холодный пот. Сознание угнетается до уровня оглушения и сопора.
Осложнения
Ущемление кишки сопровождается кишечной непроходимостью, которая при отсутствии экстренного лечения может привести к инфекционно-токсическому шоку. При перфорации ущемленной части кишки, переходе воспаления на брюшину или плевру возникает перитонит либо плеврит соответственно. Особую опасность представляет образование и прободение флегмоны грыжевого мешка, которое может сопровождаться проникновением инфекции в кровь и развитием сепсиса. Летальный исход при ущемленной грыже встречается в 20-40% случаев в зависимости от этиологии болезни, характера осложнений и сроков оказания неотложной помощи.
Диагностика
Ошибки во время диагностического поиска связаны не столько с трудностью диагностики, сколько с редкостью патологии и слабым знакомством торакальных и абдоминальных хирургов с клиникой ущемленной грыжи диафрагмы. Для верификации диагноза выполняют следующие обследования:
- Осмотр хирурга. Заподозрить ущемленную грыжу возможно уже на этапе сбора анамнеза. Специалист обращает внимание на травмы, операции в прошлом, наличие диафрагмальной грыжи. С помощью перкуссии и аускультации грудной клетки врач определяет тимпанические зоны, ослабление или отсутствие везикулярного дыхания, отставание пораженной половины во время акта дыхания.
- Рентгенография грудной клетки. Во время исследования удается обнаружить горизонтальный уровень жидкости над диафрагмой, газовый пузырь больших размеров. В тяжелых случаях визуализируется поджатое легкое и смещение органов средостения в здоровую сторону.
- Рентгенография органов брюшной полости. Во время обзорной рентгенографии определяются раздутые петли кишки, чаши Клойбера (при кишечной непроходимости). При контрастном исследовании ЖКТ можно обнаружить уровень сдавления (на уровне странгуляции происходит «обрыв контраста»).
В тяжелых или сомнительных случаях проводят МСКТ органов грудной, брюшной полости. При подозрении на ущемление кишки выполняют эндоскопическое исследование кишечника (интестиноскопию, колоноскопию). Дифференциальную диагностику следует проводить с различными заболеваниями, имеющими сходную клиническую картину и интенсивный болевой синдром:
- острая патология поджелудочной железы (панкреонекроз, панкреатит);
- мезентериальный тромбоз;
- непроходимость кишечника;
- острый коронарный синдром;
- заворот желудка, который может встречаться при диафрагмальных грыжах крупных размеров и релаксации диафрагмы.
Лечение ущемленной диафрагмальной грыжи
Данное заболевание относится к экстренной патологии и требует неотложного хирургического вмешательства, которое может осуществляться трансторакальным и чрезбрюшинным доступом. Во время операции рассекают грыжевое кольцо и аккуратно освобождают грыжевое содержимое. Проводят оценку жизнеспособности ущемленных тканей. При некрозе производят резекцию пораженного органа (части желудка, кишечника, сальника). Грыжевую сумку перевязывают в области шейки и иссекают, затем выполняют ушивание дефекта диафрагмы с пластикой грыжевых ворот. При нагноениях герниопластику проводят без использования аллопластических методов. На заключительном этапе операции устанавливают дренажи в грудную и брюшную полость. На протяжении всего периода лечения больному показана дезинтоксикационная, антибактериальная, противовоспалительная, обезболивающая терапия.
Прогноз и профилактика
Прогноз заболевания зависит от объема поражения ущемленного органа, времени диагностического поиска и сроков начала лечения. При своевременном обращении пациентов, вовремя проведенном оперативном вмешательстве и тщательном наблюдении в реабилитационном периоде прогноз благоприятный. Запущенные случаи с развитием обширного некроза, кишечной непроходимости и осложнений (перитонита, сепсиса) значительно ухудшают течение болезни и могут привести к летальному исходу. Основу профилактики составляет вовремя проведенное плановое лечение диафрагмальной грыжи и исключение факторов риска, способных спровоцировать ущемление.
Источник
Асфиксическое ущемление» только условно можно назвать осложнением врожденной диафрагмальной грыжи. Это, скорее, обычное клиническое проявление ложной грыжи собственно диафрагмы, если смещение полых органов в плевральную полость произошло до рождения ребенка. В первые часы жизни кишечные петли и желудок заполняются газом, резко увеличивается их объем и усиливается сдавление органов грудной полости. При узком щелевидном дефекте полые органы лишены возможности самостоятельно переместиться обратно в брюшную полость.
Самым постоянным признаком «асфиксического ущемления» бывает прогрессивно нарастающий цианоз. Ребенок становится вялым, крик слабый, периодически возникает рвота. Дыхание затрудненное, поверхностное и сравнительно редкое (20—30 в минуту). Заметно участие вспомогательных дыхательных мышц, западают грудина и ложные ребра. При вдохе воронкообразно втягивается надчревная область (больше слева). Живот малых размеров, несколько асимметричен за счет выступающей печени. Во время крика или при попытках кормления ребенка цианоз заметно усиливается. Явления асфиксии несколько уменьшаются при переводе ребенка в вертикальное положение с некоторым наклоном в сторону грыжи. Следует помнить о том, что ИВЛ при подозрении на осложнение диафраг-мальной грыжи не показана, так как она резко ухудшает состояние ребенка: усиливается присасывание брюшных органов в грудную полость, а отсюда увеличивается смещение органов средостения и сдавление легких. Физикальные данные значительно помогают в постановке диагноза. На стороне грыжи (обычно слева) дыхание резко ослаблено или не прослушивается. У более старших детей улавливаются слабые шумы кишечной перистальтики. На противоположной стороне дыхание ослаблено в меньшей степени. Тоны сердца выслушиваются отчетливо, как правило, отмечается декстрокардия. Очень важным является симптом «передвижения сердца»: при рождении ребенка тоны сердца прослушиваются в обычном месте, но сравнительно быстро (через 1—2 ч) смещаются вправо за срединную или даже сосковую линию.
Рентгенологическое исследование имеет решающее значение для уточнения диагноза. Основными симптомами диафрагмальной грыжи будут резкое смещение границ сердца (чаще вправо) и появление в легочном поле ячеистых полостей неравномерной величины соответственно наполнению газом перемещенных петель кишечника. При обследовании ребенка в первые часы после рождения полости будут сравнительно мелкими, постепенно их количество увеличивается, и они становятся крупнее . Иногда при смещении в грудную полость желудка видна большая воздушная полость, имеющая грушевидную форму. В брюшной полости петли кишечника мало заполнены газом.
Дифференциальную диагностику ложной диафрагмальной грыжи у новорожденного следует проводить с некоторыми врожденными пороками сердца и родовой травмой головного мозга, при которых цианоз и общая слабость ребенка дают повод заподозрить «асфиксическое ущемление». Однако отсутствие характерных изменений органов дыхания и данные рентгенологического исследования помогают установить правильный диагноз.
Лечение. Врожденная ложная диафрагмальная грыжа собственно диафрагмы с острым течением у новорожденных («асфиксическое ущемление») и явления ущемления у грудных детей и в более старшем возрасте служат абсолютным показанием к немедленной операции. Техника операции. Производят левостороннюю парамедиан-ную лапаротомию. Тщательно обследуют верхние отделы брюшной полости, выявляя особенности расположения органов, которые затем осторожно низводят из грудной полости. Это становится возможным после наложения пневмоторакса путем вдувания воздуха через толстый металлический катетер, проведенный в грудную полость по краю дефекта в диафрагме (под контролем пальца) рядом с петлями кишечника . Низведение начинают с подтягивания тонкой кишки, затем толстой и в последнюю очередь из грудной полости выводят паренхиматозные органы. Перемещение селезенки бывает несколько затруднено и в ряде случаев требует расширения дефекта путем растягивания краев диафрагмы пальцами или тупыми крючками. После низведения брюшных органов зашивают дефект диафрагмы. Эту часть операции выполняют различными способами, в зависимости от величины и расположения отверстия. Наиболее часто встречающийся задний щелевидный дефект ликвидируют путем сшивания его краев двумя рядами отдельных шелковых швов.
Осложнения : При длительном сдавлении легких, сердца нарастает дыхательная и сердечная недостаточность.
Источник
Диафрагмальной грыжей называют перемещение органов брюшной полости в грудную через естественные или патологические отверстия в диафрагме или путем выпячивания истонченной диафрагмы (всей или только ее части). У детей возникают преимущественно врожденные диафрагмальные грыжи.
Развитие диафрагмы завершается к концу 2-го месяца внутриутробного развития( Рис.5. )
Рис. 5. Эмбриогенез диафрагмы.
Диафрагма находится в головном отделе на уровне ІІІ-V шейного сегмента. На 4- ой недели развивается ее вентральный отдел в виде складки, которая частично отделяет полость перикарда от плевральных мешков и брюшной полости, это соединительнотканная пластинка или примитивная диафрагма. Дорсальные отделы плевральной полости все еще соединяются с брюшной полостью. С конца 6-й недели на боковых и задних стенках туловища появляются складки (столбы Ускова), которые постепенно растут навстречу поперечной перегородке, срастаются с ней и образуют диафрагму. В конце 3-го месяца диафрагма постепенно опускается и занимает свое анатомическое положение.
В случае недоразвития столбов Ускова образовываются дефекты, которые чаще размещаются в дорсальной, реже — в ее центральной части. В зависимости от степени недоразвития столбов Ускова образовываются дефекты центральной части диафрагмы разной величины, иногда ее совсем нет.
Различают диафрагмальные грыжи истинные и ложные (Рис.6, 7) Рис.7. Ложные грыжи. Рис.6. Истинные грыжи.
Их образование зависит от времени прекращения развития диафрагмы. Если оно состоялось на раннем этапе, органы брюшной полости размешиваются непосредственно возле легкого, которое оказывает содействие гипоплазии легочной ткани. В случае позднего недоразвития органы из брюшной полости выпячиваются через дефекты в диафрагме с брюшиной и образовывают грыжевый мешок.
Классификация (С.Я. Долецкий, 1970) врожденных диафрагмальных грыж в зависимости от локализации грыжевых ворот и их размеров:
І. Грыжи собственно диафрагмы (43 %).
1. Выпячивание истонченной части диафрагмы (истенные грыжи):
а) выпячивание ограниченной части купола диафрагмы;
б) выпячивание значительной части купола диафрагмы;
в) полное выпячивание одного купола диафрагмы (релаксация).
2. Дефекты диафрагмы (ложные грыжи):
а) щелевидный задний дефект (грыжа Богдалека);
б) отсутствие одного купола диафрагмы (аплазия).
3. Переходная форма.
ІІ. Грыжи пищеводного отверстия диафрагмы (истинные грыжи) — 10 %:
а) эзофагеальные;
б) параэзофагеальные.
ІІІ. Грыжи переднего отдела диафрагмы — 10 %:
а) передние грыжи (истинные грыжи) — парастернальная (щель Ларрея, отверстие Морганьи);
б) френоперикардиальные грыжи (ложные);
в) ретроградные френоперикардиальные грыжи (ложные).
Врожденная диафрагмальная грыжа возникает у одного новорожденного приблизительно на 3000 родов (без учета мертворожденных с пороками развития диафрагмы).
При всех видах диафрагмальных грыж той или иной степени органы брюшной полости перемещаются в грудную, вследствие чего возникает сдавливание легких и смещение сердца. Большей частью это желудок, сальник, тонкая и толстая кишки, часть печени, селезенка, реже почка.
В зависимости от размеров грыжевых ворот, их локализации, характера и величины перемещения органов брюшной полости могут нарушаться дыхание, пищеварение и сердечно-сосудистая деятельность. Для каждого вида грыжи характерные определенные симптомы. Клиническая картина при отдельных формах диафрагмальной грыжи не выражена. Чаще встречаются левосторонние диафрагмальные грыжи. Большинство больных (особенно новорожденные) госпитализируется к стационару через осложнение, которые возникают при ложных грыжах собственно диафрагмы, реже при ее релаксации. Прогноз в случае врожденной диафрагмальной грыжи у недоношенных новорожденных и детей с функциональной незрелостью организма неблагоприятный.
Большей частью диафрагмальная грыжа проявляется симптомами нарастающей асфиксии и сердечно-сосудистой недостаточности, которые возникают вследствие сдавливания легких и смещение средостения перемещенными в грудную полость петлями кишок, желудком и другими внутренними органами. Это состояние названо С.Я. Долецким «асфиктическим ущемлением».
Первым и наиболее характерным признаком есть прогрессивно нарастающая дыхательная недостаточность, цианоз, который, в отличие от сердечного, имеет перемежающийся характер, возникает в виде приступов, связанных с употреблением пищи или с плачем. Могут наблюдаться приступы кашля и одышки. Ребенок вялый, крик слабый. Возможные нарушения сердечной деятельности вследствие смещения сердца. Характерные также нарушения деятельности пищеварительной системы. Если весь желудок и большое количество петель кишок перемещаются в плевральную полость и растягиваются жидкостью и газами, то кроме одышки, цианоза и учащения пульса возникают также кашель, рвота и затруднение глотания. Живот запавший, ладьевидный в связи с отсутствием в нем органов брюшной полости.
Данные объективного исследования помогают в установлении диагноза. Во время обследования больного перкуторно определяют смещение сердца в сторону, противоположной грыжи, тимпанит, иногда притупления перкуторного звука, во время аускультации — отсутствие или ослабление дыхания. На противоположной стороне оно также ослаблено. Во время внимательных повторных выслушиваний удается определить перистальтические кишечные шумы.
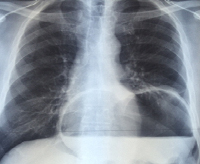
Диагностика врожденной диафрагмальной грыжи довольно сложная вследствие разнообразия клинической картины. Решающее значение имеет рентгенологическое исследование с применением контрастного вещества (Рис.8).
Рис. 8. Рентгенологическая картина левосторонней ложной диафрагмальной грыжи (по Г.А. Баирову): а — прямая проекция; б — боковая проекция
Рентгенологическое исследование проводят в вертикальном положении. При этом обнаруживают смещение сердца в противоположную сторону, наличие заполненных газом кишечных петель, в брюшной полости кишечные петли не определяются. Во время контрастного исследования с йодлиполом, который вводят через зонд в желудок, через 2 часа контрастное вещество заполняет тонкую кишку и оказывается в грудной полости.
Дифференциальную диагностику врожденных диафрагмальных грыж необходимо проводить с другими заболеваниями, которые сопровождаются нарушениями дыхания: отечно-геморрагическим синдромом, лобарной эмфиземой или кистами легких, спонтанным пневмотораксом.
Тяжелейшим осложнением врожденной диафрагмальной грыжи есть ущемления. Появляются явления кишечной непроходимости, нарушается деятельность органов грудной клетки. Отсутствие вздутия живота затрудняет диагностику. Всегда надо помнить о диафрагмальной грыже и внутреннем ущемлении. Прогноз в случае развития ущемления диафрагмальной грыжи неблагоприятный. Поэтому показание к оперативному вмешательству независимо от возраста ребенка определяют после установления диагноза.
Врожденная диафрагмальная грыжа с асфиктическим ущемлением является абсолютным показанием к оперативному вмешательству.
Лечение новорожденных с врожденной диафрагмальной грыжей — одна из сложнейших проблем в хирургии вследствие сложной патофизиологии респираторных (дыхательных) нарушений, высокой летальности, серьезных осложнений в послеоперационном периоде, и тщательном уходе при дальнейшей реабилитации детей с этой патологией.
Успех лечения зависит от адекватного анестезиологического обеспечения: плана проведения ИВЛ в режиме нормовентиляции с гиперкапнией, экстракорпоральная мембранная оксигенация. При необходимости ингаляция оксида азота для снижения АО в системе легочной артерии. В последнее время у новорожденных при торакальных операциях применяется высокочастотная осциллоторная вентиляция легких (HFOV).
При диафрагмальной грыже проводят целенаправленное обследование ребенка и оперативное лечение, направленное на определение размеров дефекта диафрагмы, патологии органов грудной и брюшной полости, и пластике диафрагмы. Используют лапаротомический или торакотомический доступы.
В случае ущемления органов пищеварительной системы (при ложной диафрагмальной грыже) показанное срочное оперативное вмешательство. Дети, которым оперативное вмешательство по поводу истинной диафрагмальной грыжи не проводилось, отстают в физическом развитии, у них возникают трудные осложнения. Только операция обеспечивает нормальное дальнейшее физическое развитие ребенка. Операцию откладывают до стабилизации показателей гемодинамики, газообмена и адекватного диуреза. Предоперационную подготовку проводят на протяжении 12-32 ч. Объем оперативного вмешательства определяется сущностью порока развития.
Детям с истинной диафрагмальной грыжей проводят диафрагмопластику в виде трипликатуры, детям с щелевидным дефектом диафрагмы — подшивание диафрагмы к мышечному валику, а если он отсутствующий, — к ребрам (Рис. 9).
Рис. 9 Диафрагмопластика при ложных грыжах.
Если есть аплазия диафрагмы, необходимо проводить пластику с помощью сетчатого аллотрансплантата.
Учитывая большое значение внутрибрюшного давления в развитии гипоксии, легочной гипертензии, нарушений сердечной деятельности брюшная стенка может не зашиваться, образуя вентральную грыжу. Ю.П. Кукуруза, Е.Е. Лойко и др. (2007) кишечник покрывают силиконовой пленкой, фиксированной к брюшине, передней брюшной стенке. Релаксация мышц живота проводилась вертикальным вытяжением за швы, которые постепенно уменьшали размеры дефекта и разрешали удалить пленку и зашить рану на 6-8 сутки. Постепенно увеличиваются размеры брюшной полости, устраняется давление на диафрагму, улучшается гемодинамика.
Показатели общей летальности, по данным отечественных авторов (В.Ф. Шиш, О.О. Лосев, В.М. Грозди, О. Г. Момотов, 1999), составляют от 14 до 30%. Причинами смерти могут быть множественные пороки развития (тяжелые пороки сердца, почек, ЦНС), двусторонняя гипоплазия легких, глубокая недоношенность и функциональная незрелость организма, развитие сепсиса вследствие деструктивной пневмонии в гипоплазованом легком или генерализация внутриутробной инфекции, декомпенсированная сердечно-сосудистая недостаточность.
Цан и соавторы (2007, Германия) указывают, что по данным литературы рецидивы после лечения диафрагмовых грыж составляют от 20 до 80% и полностью зависят от техники операций. Среди 4-х разных методик (первичное ушивание, простая заплата, большая заплата и коническая) наиболее рационально применять способ конических заплат.
Источник


