Бедренные грыжи анатомия бедренного канала
Оглавление темы «Бедренный канал ( canalis femoralis ). Грыжа живота.»:
1. Бедренный канал (canalis femoralis). Топография бедренного канала. Отверстия бедренного канала. Бедренное кольцо. Стенки бедренного канала.
2. Этапы и техника пластики бедренной грыжи по Бассини, Куммеру, Фабрициусу
3. Этапы и техника пластики бедренной грыжи по МакВэю-Лотейссену, Мошковичу
4. Этапы и техника пластики бедренной грыжи через паховый и бедренный доступы
Бедренный канал ( canalis femoralis ). Топография бедренного канала. Отверстия бедренного канала. Бедренное кольцо. Стенки бедренного канала.
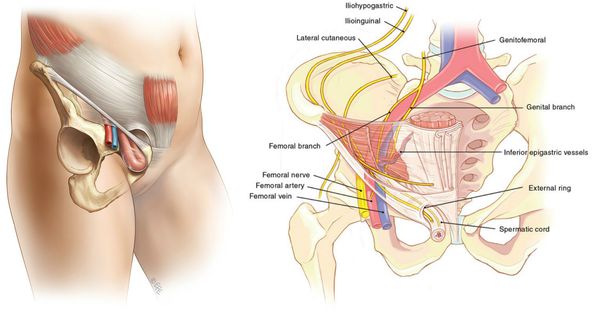
Бедренный канал располагается между поверхностным и глубоким листками широкой фасции. Бедренный канал имеет два отверстия — глубокое и поверхностное, и три стенки. Глубокое отверстие бедренного канала проецируется на внутреннюю треть паховой связки. Поверхностное отверстие бедренного канала, или подкожная щель, hiatus saphenus, проецируется на 1—2 см книзу от этой части паховой связки.
Выходящая из брюшной полости грыжа проникает в канал через глубокое отверстие — бедренное кольцо, anulus femoralis. Оно располагается в самом медиальном отделе сосудистой лакуны и имеет четыре края.
Спереди бедренное кольцо ограничивает паховая связка, сзади — гребенчатая связка, lig. pectineale, или связка Купера [Cooper], располагающаяся на гребне лобковой кости (pecten ossis pubis), медиально — лакунарная связка, lig. lacunare [Gimbernat], располагающаяся в углу между паховой связкой и гребнем лобковой кости. С латеральной стороны оно ограничено бедренной веной.
Бедренное кольцо обращено в полость таза и на внутренней поверхности брюшной стенки прикрыто поперечной фасцией, имеющей здесь вид тонкой пластинки, septum femorale. В пределах кольца располагается глубокий паховый лимфатический узел Пирогова—Розенмюллера [Rosenmuller].
Поверхностным кольцом бедренного канала (отверстием) является подкожная щель, hiatus saphenus, дефект в поверхностном листке широкой фасции. Отверстие закрыто решетчатой фасцией, fascia cribrosa (рис. 4.8).
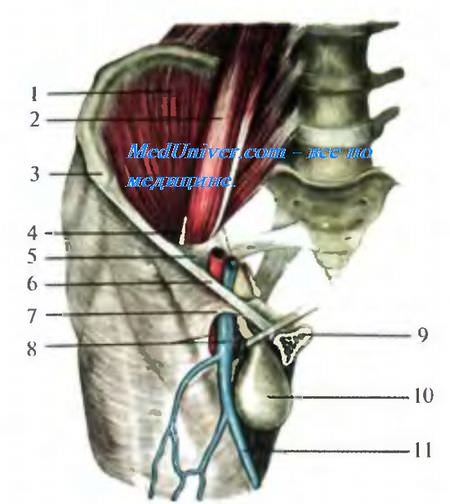
Бедренный канал и бедренная грыжа.
1 — m. iliacus; 2 — m. psoas major,
3 — spina iliaca anterior superior; 4 — n. femoralis;
5 — arcus ilio-pectineus; 6 — lig. inguinale;
7 — margo falciformis et cornu superior, 8 — a, v. femoralis;
9 — os pubis; 10 — saccus herniae (грыжевой мешок);
11 — v. saphena magna.
Стенки бедренного канала
Стенки бедренного канала представляют собой трехгранную пирамиду.
Передняя стенка бедренного канала образована поверхностным листком широкой фасции между паховой связкой и верхним рогом подкожной щели — cornu superius.
Латеральная стенка бедренного канала — медиальной полуокружностью бедренной вены.
Задняя стенка бедренного канала — глубоким листком широкой фасции, который называют также fascia iliopectinea.
Медиальной стенка бедренного канала нет, так как поверхностный и глубокий листки фасции у длинной приводящей мышцы срастаются.
Длина бедренного канала (расстояние от паховой связки до верхнего рога hiatus saphenus) колеблется от 1 до 3 см.
Видео анатомии бедренного канала
Все учебное видео по анатомии и топографии бедренного канала

— Также рекомендуем «Грыжа живота. Состав грыжи. Грыжевые ворота. Грыжевой мешок. Грыжевое содержимое.»
Источник
Бедренные грыжи — анатомия бедренного канала
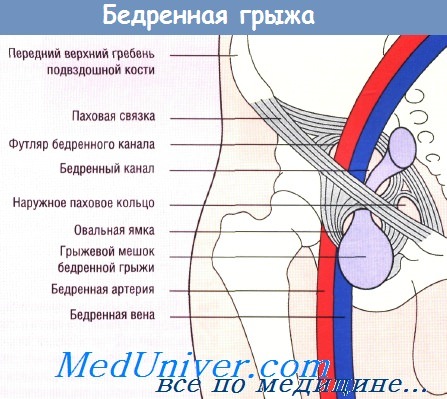
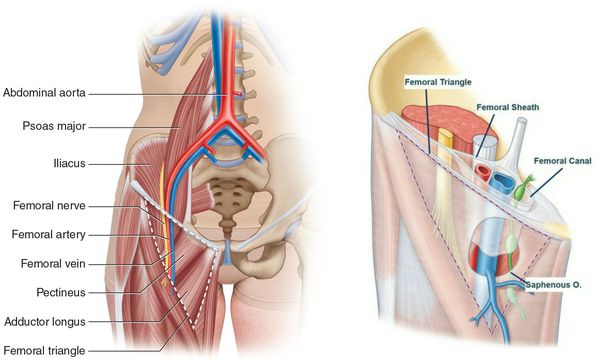
Бедренный канал ограничен спереди поверхностным листком широкой фасции бедра, сзади — глубоким листком той же фасции, с медиальной стороны — гимбернатовой связкой, с латеральной — бедренной веной. Пространство между паховой связкой и костями таза делится подвздошно-гребешковой связкой на две лакуны — латеральную (мышечную), через которую проходят подвздошно-поясничная мышца и бедренный нерв, и медиальную (сосудистую), в которой проходят бедренные артерия и вена. В хирургической анатомии различают так называемый бедренный треугольник, ограниченный сверху паховой связкой, снаружи — портняжной мышцей, изнутри — длинной приводящей мышцей бедра. Высота этого треугольника достигает у взрослых 10-15 см. Широкая фасция бедра в области бедренного треугольника состоит из двух листков — поверхностного и глубокого. Поверхностный листок расположен впереди бедренных сосудов; вверху он сращен с паховой связкой, а медиально сливается на гребешковой мышце с глубоким листком. В латеральной части поверхностный листок широкой фасции бедра более плотный, а в медиальном направлении пронизан многочисленными отверстиями.
Границей между этими двумя частями поверхностного листка широкой фасции бедра является уплотненный край фасции, имеющий серповидную форму и носящий название серповидного. Серповидный край имеет два рога. Верхний рог проходит над бедренной веной, вверху соединяется с паховой связкой, а в медиальном направлении — с лакунарной связкой. Нижний рог располагается под бедренной веной. Над гребешковой мышцей он сливается с глубоким листком широкой фасции бедра. Серповидный край и оба его рога (верхний и нижний) ограничивают овальную ямку (hiatus saphenus). Бедренные сосуды выполняют сосудистую лакуну не полиостью. Кнутри от сосудов имеется пространство, заполненное жировой клетчаткой и лимфатическими узлами, шири ной 1,2-1,8 см. В этом пространстве при возникновении бедренной грыжи и образуется бедренный канал.
Наружным отверстием бедренного канала является овальная ямка. Внутреннее отверстие ограничено сверху паховой связкой, снаружи — бедренной веной, медиально — лакунарной связкой и снизу — подвздошно-лонной связкой, которая плотно сращена с надкостницей лонной кости.
Бедренные грыжи — дифференциальная диагностика
Бедренная грыжа в отличие от паховых обычно не достигает больших размеров. Выпячивание при бедренной грыже находится ниже паховой связки, что является основным критерием при дифференциальной диагностике между паховой и бедренной грыжей. Распознать бедренную грыжу просто, если имеются псе типичные признаки грыжи: выпячивание, увеличивающееся при натуживании и исчезающее при горизонтальном положении, положительный симптом кашлевого толчка и типичная локализация.
Из заболеваний, которые могут симулировать бедренную грыжу, и с которыми ее следует дифференцировать, чаще всего встречаются: натечный абсцесс, доброкачественные опухоли, метастазы злокачественных новообразований в лимфатические узлы, лимфадениты различной этиологии и варикозное расширение вен. При натечном абсцессе определяется флюктуация; при клинико-рентгенологическом обследовании больного выявляется туберкулезный спондилит. Доброкачественные опухоли обнаруживают путем тщательной пальпации. Размеры их не изменяются в зависимости от изменения положения тела, отсутствует симптом кашлевого толчка. Для лимфаденитов характерны признаки воспаления, сопутствующий лимфангит, воспалительный процесс на конечности или наружных половых органах. Метастазы злокачественных новообразований распознаются путем выявления первичной опухоли, а также с помощью иункционной биопсии.
Бедренные грыжи — хирургическое лечение
Операции при бедренной грыже можно разделить на две группы — бедренные и операции со стороны пахового канала. К «числу первых относятся способы Локвуда, Бассини и Герцена.
Бедренные грыжи — Способ Локвуда
 По способу Локвуда разрез кожи проводят над грыжевым выпячиванием вертикально.
По способу Локвуда разрез кожи проводят над грыжевым выпячиванием вертикально.
Верхний полюс раны должен располагаться на 2-3 см выше проекции паховой связки. Тщательно освобождают грыжевой мешок от жировой клетчатки. При выделении грыжевого мешка следует помнить, что с медиальной стороны может находиться мочевой пузырь, а с латеральной — бедренная вена. Грыжевой мешок вскрывают, перевязывают у шейки и удаляют. Культю мешка вправляют под паховую связку. Пластику внутреннего отверстия бедренного канала выполняют подшиванием паховой связки к надкостнице лонной кости 2-3 узловыми швами.
Операция Бассини является модификацией способа Локвуда и отличается тем, что после подшивания паховой связки к надкостнице лонной кости накладывают второй ряд швов на полулунный край овальной ямки бедра и гребешковую фасцию.
Бедренные грыжи — Операция Герцена
Операция Герцена применяется при большом грыжевом отверстии. После выделения и удаления грыжевого мешка горизонтальную ветвь лобковой кости обнажают от надкостницы и связки Купера. В лобковой кости просверливают отверстие. Паховую связку с помощью проволочного шва прикрепляют к лобковой кости. Затем к паховой связке пришивают надкостницу и куперову связку. В 1924 г. П. А. Герцен предложил новую операцию, которая заключается в следующем. Куперову связку рассекают вдоль до кости. Паховую связку подшивают к куперовой связке и к лоскуту, выкроенному из надкостницы и сухожильного прикрепления гребешковой мышцы.
Бедренные грыжи — Способ Руджи
 Из операций с закрытием грыжевых ворот со стороны пахового канала наибольшее распространение получил способ Руджи.
Из операций с закрытием грыжевых ворот со стороны пахового канала наибольшее распространение получил способ Руджи.
Вскрывают паховой канал. Края внутренней косой и поперечной мышц живота н семенной канатик отодвигают кверху. Рассекают поперечную фасцию и у внутреннего отверстия бедренного канала тупо выделяют шейку грыжевого мешка.
Из-под паховой связки вывихивают в рану грыжевой мешок, перевязывают у шейки и удаляют. Грыжевые ворота закрывают путем подшивания 3-4 швами паховой связки к подвздошно-лопной связке.
Затем сшивают рассеченную поперечную фасцию и апоневроз наружной косой мышцы живота.
Бедренные грыжи — Способ Парлавеччио
Способ Парлавеччио отличается от способа Руджи тем, что край внутренней косой и поперечной мышц подшивают к надкостнице лонной кости и куперовой связке, а затем вторым рядом эти мышцы подшивают к краю паховой связки.
Источник
Дата публикации 30 августа 2018Обновлено 19 июля 2019
Определение болезни. Причины заболевания
Бедренная грыжа — это припухлость в области бедра, расположенная непосредственно под паховой складкой, которая образуется вследствие выхода некоторых внутренних органов из полости живота на бедро.[1] Анатомически в этой зоне нет канала. Он образуется только при появлении грыжевого выпячивания.[2]
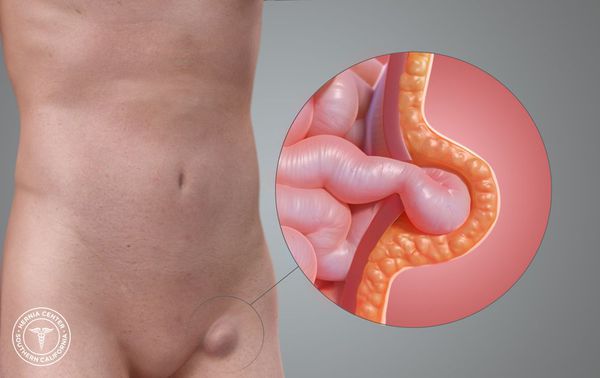
Слабое место — это зона, расположенная под паховой связкой, где из таза на бедро проходят основные сосудистые стволы, а также бедренный нерв (n. femoralis) и подвздошно-поясничная мышца (musculus iliopsoas).[3]

Анатомическая щель между пупартовой (паховой) связкой и костями таза посредством подвздошно-гребешковой связки делится на две области: мышечную и сосудистую лакуны. Так как мышечная лакуна ограничена прочным фасциальным листком, образование выпячиваний в этой анатомической области является большой редкостью.[4]
Большинство грыж на бедре формируется в зоне сосудистой лакуны, когда из живота, параллельно основным сосудистым стволам нижней конечности, выходит прядь сальника, участок кишки (тонкой или толстой). У женщин в грыжу может попадать мочевой пузырь, яичник, маточная труба, у мужчин иногда вовлекаются яички.[5]
К возникновению грыжи предрасполагают факторы, которые приводят к ослаблению мышечно-связочного каркаса передней брюшной стенки:
- проявление соединительнотканной дисплазии по причине врождённого снижения прочности связочного аппарата;
- ослабление брюшной стенки в результате избыточной массы тела, а также вследствие стремительного похудения, многократных беременностей, перенесённых операций, травм брюшной стенки, в том числе и нарушающих её иннервацию;
- атрофические изменения брюшной стенки при длительном снижении двигательной активности и некоторых неврологических заболеваниях;
- ослабление связочного аппарата брюшной стенки по причине профессионального занятия спортом и тяжёлой физической работы.
Непосредственно возникновение выпячивания обычно связано с повышением внутрибрюшного давления на фоне хронических запоров или нарушения мочеиспускания, упорного кашля, систематических или однократных физических усилий, связанных с поднятием тяжестей [6].
Бедренная грыжа по статистике чаще встречается у женщин. Соотношение мужчин и женщин среди лиц с данной патологией — 1:4. Это связано с особенностями строения женского таза, который шире, чем у мужчин, поэтому расположенные под паховой связкой лакуны у них также шире. В то же время женщины имеют значительно более слабые связки в области таза, которые необходимы для успешного родоразрешения.[7]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы бедренной грыжи
Клинические проявления заболевания зависят от:
- стадии развития грыжи;
- её размера;
- характера выпадающих органов;
- вправимости выпячивания;
- наличия осложнений.[8]
В начальной стадии, когда только начинается расширение бедренного кольца и формирование канала, обычно расположенного вдоль сосудистого пучка, основным проявлением заболевания является боль. Она может носить тянущий, непостоянный характер, усиливаться при различных видах физической нагрузки, кашле, напряжении мышц передней брюшной стенки. Возможна иррадиация (распространение) боли на бедро, в промежность, яички, в таз и поясницу. У женщин часто такие боли трактуются как гинекологические и становятся причиной длительного и безуспешного лечения.[9]
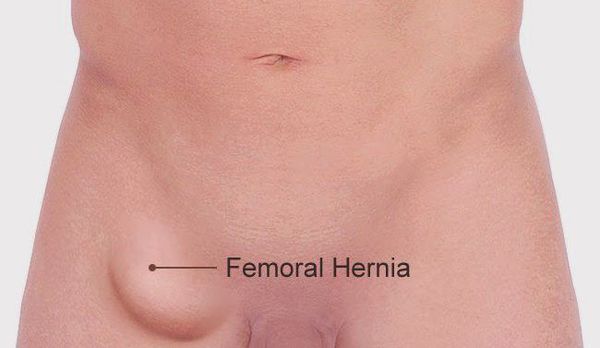
При появлении характерного выпячивания на бедре диагноз не вызывает сомнения. На появление припухлости обычно обращает внимание сам пациент.
На первом этапе припухлость исчезает в горизонтальном положении или может активно вправляться в полость живота при лёгком надавливании. Характерен так называемый симптом «кашлевого толчка», который проявляется в передаче толчкообразных изменений давления на введённый в грыжевые ворота палец при кашле. Симптом свидетельствует о том, что полость грыжевого мешка свободно сообщается с брюшной полостью. Указанный симптом исчезает при ущемлении.
Ущемление — наиболее частое осложнение. Выпячивание резко становится болезненным, напряжённым, перестаёт вправляться в брюшную полость, исчезает симптом кашлевого толчка. Наличие ущемления — это показание к экстренному оперативному вмешательству, так как в случае ущемления резко нарушается кровоснабжение органов, являющихся содержимым мешка, с их последующим некрозом.[10]
Патогенез бедренной грыжи
Как и в случае грыж любой другой локализации, бедренные грыжи возникают в случае несоответствия прочности передней брюшной стенки давлению, оказываемому на неё внутренними органами. Этой теме посвящена работа В. Н. Егиева, где он вводит основные понятия теории «анатомических предпосылок».[11]
К настоящему времени известно, что ведущим фактором грыжеобразования является патология соединительной ткани в виде изменения соотношения количества зрелого (I типа) и незрелого (III типа) коллагена. Как известно, именно зрелый коллаген — основа прочности каркасных соединительнотканных элементов (связок, апоневрозов, сухожилий).
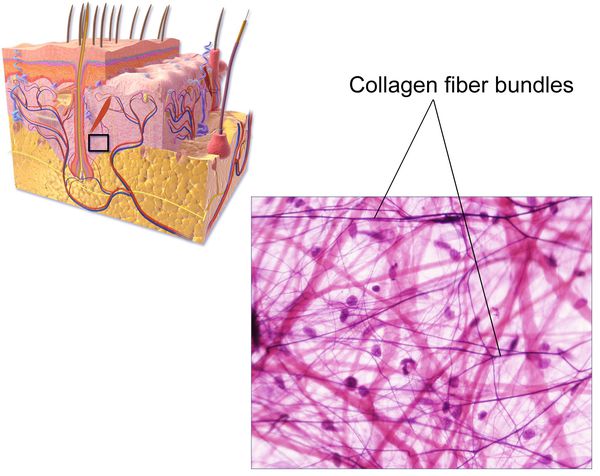
Изменения могут затрагивать процесс «созревания» коллагена, замедляя его, или усиливать процесс его распада. Это приводит к превалированию более тонкого и менее прочного коллагена III типа в соединительнотканных структурах, обеспечивающих резистентность (сопротивление) брюшной стенки, являясь ведущим предрасполагающим фактором формирования грыж.
Предрасположенность к дисплазии соединительной ткани может носить врождённый или приобретенный характер. Действие некоторых токсинов, алкоголя, курение, а также значительные нагрузки усиливают распад коллагена, смещая равновесие в сторону его незрелых форм.
Классификация и стадии развития бедренной грыжи
В основе классификации грыжевых выпячиваний в области бедра лежат различные признаки.[12]
В зависимости от локализации они бывают:
- односторонними (правосторонняя иди левосторонняя бедренная грыжа);
- двусторонними.
Анатомически, учитывая зону выхода мешка на бедро и область, где формируется канал, выделяют:
- грыжу в области сосудистой лакуны
- грыжу в области мышечной лакуны, которая получила название «Грыжа Гессельбаха» (более редкий вариант).
Согласно клинической классификации грыжи бедренного канала делятся на три группы:
- Вправимые выпячивания — содержимое грыжевого мешка легко заправляется в полость живота;
- Невправимые грыжи — невозможность полного погружения содержимого грыжевого мешка в полость живота при отсутствии признаков ущемления (выпячивание остаётся мягким, практически безболезненным);
- Ущемлённые грыжи — содержимое грыжевого мешка сдавливается воротами. Это происходит в случае стремительного повышения давления в брюшной полости, сопровождающегося кратковременным растяжением входных ворот и одновременным увеличением размера выпячивания. В последующем размер грыжевых ворот вновь уменьшается, сдавливая содержимое грыжевого мешка и нарушая его кровоснабжение. Описанная ситуация требует принятия экстренных мер.
Выделяют три стадии развития грыжи в области бедренного канала[7]:
- Начальная — грыжевой мешок формируется на уровне бедренного кольца ввиду растяжения и расхождения тканевых структур. Стадия характеризуется достаточно интенсивным болевым синдромом, при этом выпячивание визуально и пальпаторно не определяется;
- Неполная стадия — формирование канала с выходом значительного количества внутренних органов. В это время припухлость уже заметна при осмотре и определяется при пальпации, однако дальше бедренного канала выпячивание не распространяется;
- Полная стадия — последний этап формирования грыжевого выпячивания, когда оно покидает зону анатомического бедренного канала и попадает в клетчатку внутренней стороны бедра. У мужчин оно может располагаться в мошонке, у лиц женского пола — в области половой губы.
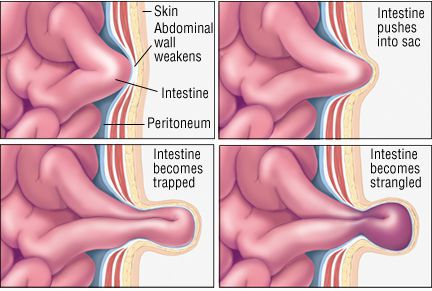
Осложнения бедренной грыжи
Самым частым и опасным осложнением является ущемление бедренной грыжи, которое возникает при внезапном сдавлении выпадающих внутренних органов в области грыжевых ворот. Это возможно при кратковременном, резком повышении внутрибрюшного давления.
Первым симптомом ущемления является возникновение интенсивной боли, при этом выпячивание не вправляется в брюшную полость, становится плотным, напряжённым.
Главная опасность ущемления — нарушение кровоснабжения вовлечённых органов с риском развития их некроза. Поэтому ущемление бедренной грыжи является показанием к экстренному оперативному вмешательству.
При отсутствии помощи в грыжевом мешке накапливается жидкость, которая инфицируется, приводя к развитию воспалительных изменений мешка и брюшной стенки. При попадании инфицированного содержимого в брюшную полость развивается перитонит.
Необходимо отметить, что некротические процессы могут возникать и в соседних участках с ущемленными кишками — так называемое ретроградное ущемление.[13] Опасность этого осложнения в том, что оно может не быть распознано при выполнении операции и представлять угрозу жизни пациента.
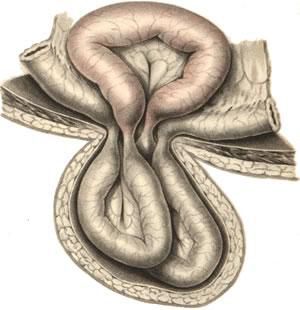
Вовлечение в процесс кишечника может повлечь развитие острой кишечной непроходимости, а при неущемлённой грыже возможно развитие частичной или полной кишечной непроходимости за счёт спайкообразования. Признаками нарушения пассажа по кишечнику являются запоры, периодически возникающее вздутие живота, которое сопровождается схваткообразными болями, чередование запоров и поносов, тошнота.
Возможным осложнением как ущемлённой, так и неущемлённой бедренной грыжи может быть воспаление еёстенок или содержимого [14]. Данное состояние проявляется местной (гиперемия, повышение температуры, отёк, усиление болей) и системной (лихорадка, эндотоксикоз) воспалительной реакцией.
Диагностика бедренной грыжи
Диагностика ранних форм бедренных грыж может вызвать существенные затруднения. На этой стадии единственным проявлением заболевания является болевой синдром. Причём разнообразие характеристик болей не всегда позволяют установить их причину. В дальнейшем, при появлении характерного выпячивания, диагноз становится очевидным.
С целью установки диагноза производится сбор жалоб, анамнеза, производится осмотр и физикальное обследование пациента.
Среди инструментальных методов диагностики на сегодняшний день ведущее значение имеет УЗИ.[15]Использование этого метода на современном этапе является обязательным для всех пациентов с грыжами и включено в программу предоперационного обследования.
Ультразвуковая диагностика даёт возможность:
- диагностировать начальные формы грыж;
- идентифицировать их содержимое (особенно при невправимых и гигантских грыжах);
- заподозрить наличие и вид скользящей грыжи.
Клиническая ценность УЗИ :
- высокая чувствительность и специфичность этого метода при проведении дифференциальной диагностики грыжи с другими патологическими образованиями;
- возможность оценки анатомической ситуации у конкретного больного и обоснования показаний к тому или иному методу герниопластики.
В зависимости от клинической симптоматики в качестве дополнительных методов обследования применяют:
- колоноскопию;
- ирригографию;
- цистографию;
- цистоскопию;
- компьютерную томографию.
При постановке диагноза необходимо проводить дифференциальную диагностику со следующими заболеваниями:
- опухоли;
- аневризма бедренной артерии;
- паховая грыжа;
- тромбофлебит;
- абсцесс.[16].
Лечение бедренной грыжи
Излечить пациента с образованной грыжей можно только хирургически:
- при неосложнённых грыжах оперативное лечение производится в плановом порядке;
- при ущемлении и воспалении в области выпячивания показана экстренная операция.
Целью оперативного вмешательства является восстановление анатомических соотношений передней брюшной стенки, утраченных в результате развития заболевания. Производится вправление или резекция органов, являющихся содержимым грыжевого мешка, с последующим пластическим закрытием дефектов передней стенки живота (бедренного кольца и бедренного канала). Такое вмешательство носит название герниопластики.[17]
Традиционная (открытая) герниопластика осуществляется бедренным или паховым методом. Основная особенность бедренных вариантов герниопластики в том, что закрытие дефекта производится со стороны наружного отверстия бедренного канала (закрывается пространство между паховой и лонной связкой).
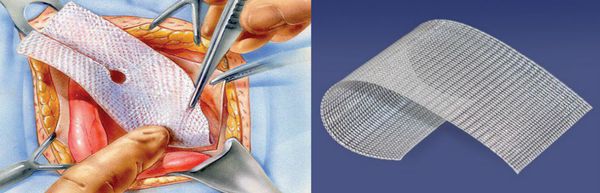
Наиболее известен бедренный способ грыжесечения по Бассини, который заключается в сшивании указанных связок медиальнее сосудистого пучка. Возможно выполнение аналогичных операций с применений сетчатых эндопротезов.
Бедренные способы характеризуются минимальной травматичностью, пациенты быстро восстанавливаются, однако при использовании этих методик частота рецидивов выше, чем при втором варианте — паховых методах грыжесечения.[18]
При паховом варианте герниопластики:
- раскрывается паховый канал;
- выделяется грыжевой мешок бедренной грыжи;
- выводится в паховый канал над Пупартом.
Далее возможно применять любой способ герниопластики, используемый при паховой грыже.[19] Историческое значение имеют способы Руджи-Парлавеччио, Локвуда и Герцена. В настоящее время чаще всего применяют метод Лихтенштейна[20] с дополнительным закрытием бедренного кольца сшиванием связки Купера и паховой связки, а также с последующим прикреплением её к сухожилию гребешковой мышцы и надкостнице и фиксацией сетки.
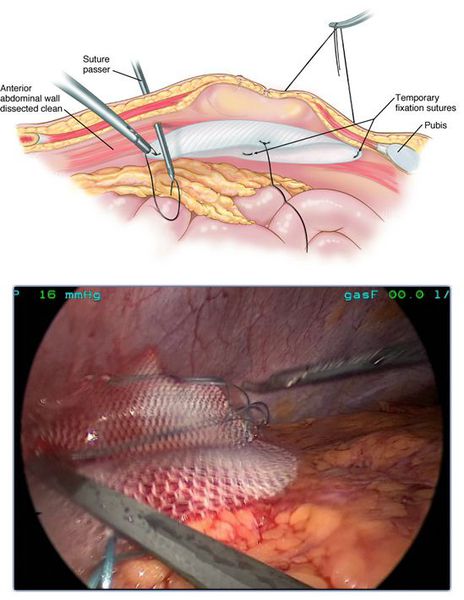
В последнее время все чаще при выполнении бедренных грыжесечений применяются эндоскопические технологии. Лапароскопические операции выполняются через небольшие проколы, поэтому менее они болезненны, период реабилитации короче и самочувствие лучше. При этом пластику местными тканями практически не выполняют. Для закрытия дефектов используется специальная сетка.
В случае лапароскопического вмешательства сетчатый эндопротез располагается со стороны брюшной полости. Он позволяет получить доступ к патологическому образованию без существенного травматизма окружающих тканей.[21]
Прогноз. Профилактика
В случае правильного и своевременного хирургического лечения данного заболевания прогноз благоприятный. После проведения реабилитационных мероприятий пациенты достаточно быстро возвращаются к обычной жизни, без существенных ограничений.
Рецидивы заболевания после операции по данным различных авторов встречаются у 5-10% пациентов и зависят от способа герниопластики (при традиционных вмешательствах бедренным способом процент рецидивов существенно выше, чем при пластике по Лихтенштейту и лапароскопической герниопластики сетчатым эндопротезом).[22]
Ведущим фактором, способствующим возникновению рецидива, является натяжение тканей в области герниопластики. Натянутые в ходе пластики ткани подвергаются атрофии (особенно это касается мышц), становясь в последующем «слабыми местами» брюшной стенки.
Большую роль в развитии рецидивов играет нейродистрофический синдром, который возникает ввиду повреждения нервных стволов в ходе предыдущего вмешательства. В деинервированной зоне передней брюшной стенки развивается дистрофический процесс и стенка ослабевает.
Также увеличивает риск возникновения рецидива раневая инфекция, вследствие которой происходит формирование неполноценного рубца. Риск рецидивирования грыжи после оперативного вмешательства можно уменьшив, применяя «ненатяжные» современные варианты герниоплатстики сетчатыми эндопротезами (модифицированный способ Лихтенштейна, лапароскопическая герниопластика) с использованием современных шовных материалов.[20]
Прогноз данной патологии существенно ухудшается в случае отказа от операции: у большинства выпячивание увеличивается, перестаёт вправляться, вероятность развития угрожающих осложнений увеличивается.[23]
Профилактируют грыжеобразование:
- мероприятия, направленные на укрепление мышечно-апоневротического каркаса (регулярные физические упражнения умеренной интенсивности без подъёма тяжестей и травматизации стенки живота);
- поддержание нормального внутрибрюшного давления (предотвращение кашля, запоров, вздутия живота, лечение дизурических проявлений);
- отказ от курения, алкоголя и воздействия некоторых бытовых и профессиональных токсинов — улучшает процесс созревания коллагена, тем самым укрепляя соединительнотканный каркас.[24]
Основой профилактики грозных осложнений является своевременное хирургическое лечение.
Источник
