Что это грыжа с признаками спондилита

Общие сведения
Спондилит – это болезнь позвоночника воспалительного характера, одна из форм спондилопатии. В процессе развития заболевания отмечается первичное разрушение тел позвонков. В итоге этот процесс приводит к деформации позвоночника. Часто заболевание имеет инфекционную природу. Болезнь является достаточно редкой и поражает как молодежь, так и людей в возрасте.
На ранней стадии развития четко выраженных симптомов не проявляется. Позже человека беспокоят характерные боли, у него нарушается осанка, ограничивается подвижность, проявляется слабость. Когда происходит деформация двух или больше позвонков, у больного проявляются неврологические признаки. Основные факторы риска развития болезни – генетическая наследственность, травмы позвоночника, сильное снижение иммунитета.
Патогенез
Развитие болезни чаще всего обусловлено занесением с кровотоком инфекционных агентов в позвоночный столб. Чаще всего – примерно в 40% случаев – спондилит развивается вследствие воздействия микобактерии туберкулеза. Реже болезнь провоцируют другие возбудители — стрептококки, гонорейные гонококки, бледная трепонема, бруцелла, золотистый стафилококк, возбудитель тифа, кишечная палочка. Еще реже болезнь вызывает грибковая инфекция, а также спондилит имеет ревматоидную природу.
Развитию этой болезни способствуют травмы, перегрузки, переохлаждение, инфекционные болезни. Проявление туберкулезной формы болезни обусловлено попаданием микобактерий туберкулеза гематогенным путем в губчатое вещество позвонков, так как в этой области отмечается обильное кровоснабжение. В основном происходит поражение губчатого вещества передней части позвонка, где много сосудов. Задние части позвонка кровью снабжаются плохо, поэтому их поражение почти не происходит. В более редких случаях заражение происходит лифмогенно или контактно (туберкулезный лимфаденит или плеврит). Выраженность патологических изменений зависит от количества позвонков, которые были поражены. Чем больше таких, тем тяжелее заболевание.
Псориатический спондилит проявляется вследствие сложных взаимодействий между иммунологическими, генетическими и внешними факторами.
Классификация
Спондилит подразделяют на два вида – специфический и неспецифический.
В свою очередь, специфическая форма заболевания подразделяется на:
- Туберкулезный спондилит позвоночника – эта форма болезни развивается, когда бактерии, попадая в организм, распространяются через кровь или лимфу и обосновываются в костных тканях позвонков. Наиболее благоприятная среда для развития инфекции – это позвонки после перенесенных травм или с хроническими деформациями. Туберкулезный спондилит чаще всего поражает грудной или шейный отделы позвоночника.
- Бруцеллезный – для этой формы характерно поражение поясничного участка. При этом абсцессирования практически нет. На рентгене при такой форме просматривается мелкоочаговая деструкция тканей костей позвонков.
- Сифилитический – очень редкая форма, при которой поражаются шейные позвонки. Болезнь носит характер гуммозного остеомиелита. Отмечаются неврологические нарушения, так как происходит компрессия нервных корешков и спинного мозга из-за расплющивания тел позвонков.
- Тифозный – происходит деформация двух смежных позвонков и межпозвоночного диска, их скрепляющего. Чаще всего патологический процесс происходит в пояснично-крестцовых и грудопоясничных сочленениях. Кости скелета при такой форме разрушаются очень быстро, при этом формируется много гнойных очагов.
- Грибковый (актиномикотический) – поражает в основном надкостницу тел позвонков в грудном отделе.
- Псориатический спондилит – развивается на фоне продолжительного течения псориаза без адекватного лечения. Псориатический спондилит длительное время считался одной из форм псориатического артрита. При такой форме болезни в межпозвоночных дисках формируются патологические наросты, которые называются остеофитами.
Неспецифический спондилит подразделяют на:
- Гематогенный гнойный спондилит (остеомиелит позвоночного столба) — это гнойно-некротическое поражение костных тканей, в процессе которого поражается не только кость, но и окружающие мягкие ткани. Сопровождается сильной болью и протекает быстро. Абсцессы появляются в наиболее подвижных областях позвоночника, распространяются на позвонки и хрящевые соединения. Часто развитие процесса приводит к появлению секвестрированных межпозвоночных грыж, которые можно лечить только хирургически.
- Анкилозирующий спондилит (болезнь Бехтерева) – системное поражение суставов в основном крестцово-подвздошного сочленения и паравертебральных мягких тканей. Реберные хрящевые и грудинно-ключичные соединения поражаются реже. Болезнь имеет хронический характер и прогрессирует медленно. В итоге образуются анкилозы – кости теряют эластичность, срастаются между собой, и позвоночник теряет способность сгибаться.
Причины
Причины возникновения заболевания — инфекционные возбудители, которые с кровотоком попадают в суставы и костную ткань. Спровоцировать заболевание могут такие микобактерии:
- туберкулеза;
- сифилиса;
- бруцелла;
- золотистый стафилококк;
- трихомонада;
- гонорейный гонококк;
- стрептококк;
- возбудители оспы, тифа, чумы;
- кишечные палочки.
Также заболевание могут провоцировать грибковые клетки (дерматит, псориаз, лишай) и ревматизм.
Болезнь Бехтерева развивается как хронический воспалительный процесс. Когда бактерии попадают внутрь межпозвоночных дисков, в организме начинается продукция клеток для борьбы с чужеродными микроорганизмами.
Туберкулезный спондилит развивается после того, как из первичного очага, расположенного в легких, возбудители туберкулеза (палочка Коха либо микобактерия туберкулеза) попадают гематогенным путем в позвоночник.
Псориатическая форма болезни проявляются у больных псориазом. В данном случае играет роль наличие специфического гена и наследственного фактора.
Симптомы
Если у больного развивается спондилит, то симптомы в таком случае могут быть следующими:
- Болевые ощущения. Боль развивается в пораженном участке позвоночника. Характер боли может быть разным, в зависимости от особенностей заболевания. Как правило, боль в позвонках бывает ноющей, усугубляется она после нагрузки. Иногда болевые ощущения становятся острыми. Спондилит поясничного отдела позвоночника приводит к проявлению боли в спине между лопатками. При поражении поясничного отдела позвоночника боли преимущественно ноющие, усиливаются при движениях и глубоком вдохе. Болевые ощущения периодически могут то становиться то сильнее, то слабее, но беспокоят они человека с поражением поясничного отдела позвоночника постоянно. Резкие боли могут свидетельствовать об отеках и раздражении нервных корешков. При спондилите в шейном отделе болит шея и нарушается иннервация верхних конечностей, немеют пальцы рук, нарушается кровоснабжение по позвоночным артериям. Боли в пояснице могут осложняться воспалением седалищного нерва и онемением, а также нарушением иннервации нижней конечности. Возможны спазмы мышц, онемение кожаных покровов.
- Позвоночник становится менее подвижным и пластичным. Больной осознает, что уже не может нагибаться и поворачивать тело так, как это у него получалось раньше. Если развивается спондилит шейного отдела позвоночника, то больному становится трудно поворачивать голову. Поражения шейного отдела позвоночника вызывают характерные боли в области шеи.
- Физиологические изгибы поясничного, грудного и шейного отдела позвоночника выравниваются. Если смотреть на больного сбоку, можно отметить эти изменения. Вследствие них меняется и осанка. Проявляются последствия таких изменений: больной начинает быстро уставать, и у него постоянно болит спина. На поздних стадиях болезни скованность проявляется ввиду развития анкилозов. Разрушение позвонков и их последующее возобновление без сохранения формы провоцирует патологические деформации (сутулость, неестественные изгибы), формирование горба, сколиоза, лордоза и кифоза. Деформации могут привести к нарушению функционирования внутренних органов.
- Интоксикация. Иногда возможно повышение температуры, озноб, слабость и другие признаки интоксикации. Возможна гиперемия кожи над участком, который был поражен.
При туберкулезной форме чаще всего поражается шейный отдел. Первая, «немая» стадия заболевания может проявляться от нескольких месяцев до двух лет.
При этой форме возможны одиночные гнойные абсцессы, необратимый полный паралич конечностей, образование остроконечного горба (так называемая триада Потта).
Появление холодных абсцессов (натечников) — это важный признак туберкулезной формы заболевания. Натечник – это гной и некротическая масса из разрушенного тела позвонка. Он перемещается вдоль позвоночника по межтканевым промежуткам и выходит наружу на бедре, пояснице, в подвздошной области. Выглядит это как эластическое выпячивание, над которым кожа сначала не изменяется. Потом происходит прорыв, сквозь который выделяется гной.
Крупные натечные абсцессы могут сдавливать спинной мозг и участки разрушенной костной ткани, блокируя спинномозговое пространство. Это приводит к проявлению неврологических симптомов.
При псориатической форме отмечается продолжительный болевой синдром. Беспокоят тянущие боли в спине, отдающие в плечи и пах. В состоянии покоя боль становится сильнее. Физические нагрузки ведут к уменьшению, но не полному исчезновению болей. Со временем появляются остеофиты, что приводит к искривлению позвоночника и ослаблению мышечного корсета.
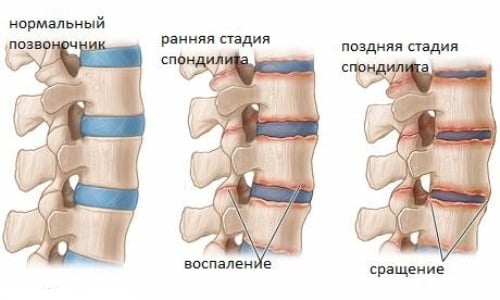
Стадии спондилита
Анализы и диагностика
Если у человека проявляется скованность, снижение чувствительности и боли разного характера в области позвоночника, ему необходимо посетить врача и пройти все исследования, которые тот назначит. Изначально специалист проводит опрос и осмотр больного, изучает анамнез и определяет клиническую картину. Также врач назначает такие исследования:
- Общий и биохимический анализ крови для определения наличия в организме воспалительного процесса.
- Рентгенографическое и ультразвуковое исследование позвоночного столба, чтобы выявить очаги поражения и определить их степень.
- МРТ и КТ – для конкретизации формы заболевания.
- Биопсия тканей – позволяет определить причину болезни.
При туберкулезном спондилите труднее всего диагностировать начальные формы недуга, когда отсутствуют выраженные типичные признаки болезни. В данном случае важна профессиональная дифференциальная диагностика.
В процессе диагностики врач обращает внимание на особенности анамнеза: постепенное и медленное развитие заболевания, нелокализованность болей в течение длительного времени, зависимость болей от нагрузки и др. Также учитывается наличие характерных признаков туберкулезной интоксикации: сильной утомляемости, повышенной температуры, тахикардии, похудения, потливости.
В процессе установления диагноза проводится ортопедическое обследование, при необходимости — неврологическое обследование.
Уровень сдавливания спинного мозга определяют, применяя контрастные методы исследования спинного мозга – эпидурографию, миелографию.
Практикуются также лабораторные исследования – анализы крови, бактериологические и серологические исследования. В частности, проводится исследование гноя из абсцессов.
Проводится рентген, томография, зонография и другие методы, описанные выше.
При подозрении на псориатическую форму заболевания проводят анализ крови на ревматоидный фактор, чтобы исключить ревматоидный артрит.
Лечение
 После полного обследования и определения формы болезни врач назначает курс лечения.
После полного обследования и определения формы болезни врач назначает курс лечения.
Важно проведение комплексной терапии – как медикаментозной, так и физиотерапии. При наличии абсцессов проводят операцию. В целом тактика лечения зависит от состояния пациента, наличия у него осложнений.
Доктора
Лекарства
Медикаментозные средства врач подбирает индивидуально, в зависимости от формы и особенностей течения заболевания. Практикуется лечение такими препаратами:
- Противовоспалительные средства, снимающие болевые ощущения (Индометацин, Ортофен).
- Кортикостероиды, активизирующие процесс восстановления позвоночного столба, нормализующие обменные процессы и уменьшающие отеки (Преднизолон).
- Антибиотики, необходимые при инфекционных формах болезни (Цефтриаксон, Цефиксим, Левофлоксацин, Норфлоксацин).
- Для лечения псориатического спондилита назначают ингибиторы фактора некроза опухолей (Инфликсимаб, Адалимумаб, Этанерцепт и др.).
- Для лечения туберкулезной формы практикуется комплексное применение противотуберкулезных средств. Как правило, назначают несколько препаратов с разным механизмом антибактериального влияния (Рифампицин, Изониазид, Этамбутол, Стрептомицин).
- С целью улучшения функции иммунной системы назначают витаминно-минеральные комплексы, которые подбирает врач.
Процедуры и операции
- В остром периоде заболевания больному показано состояние покоя, ограничение нагрузок. Важно правильно подобрать постель – она должна быть жесткой и ровной. Подушку нужно выбрать очень тонкую, либо вообще от нее отказаться.
- Параллельно с приемом медикаментов больному назначают применение физиотерапевтических методов. С помощью глубокого прогревания патологических участков можно уменьшить боль, расслабить мышцы и снять скованность.
- Назначается лечебная гимнастика, которую практикуют после острого периода болезни. Комплекс упражнений разрабатывается индивидуально, в зависимости от степени и области поражений. Заниматься нужно каждый день, по два раза небольшими сеансами – не больше получаса. Такие упражнения помогают улучшить подвижность позвоночника, избавиться от нарушений осанки.
- Назначают также разные методы мануальной терапии. Может практиковаться акупунктура, рефлексотерапия, массаж и др.
- Можно практиковать дыхательную гимнастику, которая помогает активизировать кровоток во внутренних органах, укрепить организм.
- Эффективна термотерапия, когда с помощью прогревания мышц и суставов удается уменьшить выраженность скованности и боли. Можно принимать горячие ванны, которые рефлекторно расслабляют мышц, что уменьшает боль.
- Полезно также плавание, гидромассаж и водные процедуры.
Хирургическое вмешательство практикуется только в том случае, если консервативная терапия неэффективна, или же состояние пациента тяжелое. Суть оперативного лечения – в санации абсцессов и свищей. Если есть такая необходимость, позвоночник стабилизируют с помощью металлических систем.
Эффективным после проведенной терапии является санитарно-курортное лечение.
Лечение народными средствами
В качестве вспомогательных методов для укрепления организма можно использовать некоторые народные рецепты. Однако такие методы возможны только как дополнительное, но ни в коем случае не основное лечение.
В основном используются отвары и настои разных растений: березы, солодки, липы, сельдерея, зверобоя, шиповника, мать-и-мачехи, грецкого ореха и др.
Можно использовать следующие рецепты:
- Свежевыжатый сок. Его готовят из свеклы, моркови, сельдерея, взяв их в равных пропорциях и смешав. Сок нужно пить по половине стакана перед едой раз в день.
- Настой из зверобоя. Для этого 10 г травы нужно залить 1 ст. кипятка и подождать полчаса. Потом пить по 1 ст. л. трижды в день.
- Шиповник. Из него можно готовить чай, горсть плодов запарив в термосе и выждав несколько часов.
- Орех с медом. 3 ст. л. грецкого ореха покрошить и смешать с 1 ст. л. меда. Смесь принимать утром и вечером по 1 ст. л.
- Ванны. Для ванн можно готовить отвары перечисленных выше трав отдельно или как сборы. В теплую ванну, куда предварительно был вылит отвар, следует погрузиться на 20 минут. Однако принимать ванны можно только в том случае, если такую процедуру одобрил врач.
Профилактика
Чтобы не допустить развития спондилита, рекомендуется придерживаться некоторых правил профилактики:
- Не допускать травм позвоночника.
- Вести активную жизнь, занимаясь спортом и физкультурой.
- Придерживаться всех мер предосторожности, снижающих риск заражения инфекционными болезнями.
- Посещать врачей и проходить профилактические осмотры. Особенно внимательными к собственному здоровью должны быть те, кто болеет туберкулезом.
Диета


Диета при болезни Бехтерева
- Эффективность: лечебный эффект, стойкая ремиссия
- Сроки: пожизненно
- Стоимость продуктов: 1500-1700 рублей в неделю
Людям, болеющим спондилитом любой формы, важно питаться регулярно – не менее 5 раз в день. В рационе должно быть много продуктов, содержащих витамины, а также пищи, которая легко усваивается и содержит достаточное количество калорий. В меню должны обязательно быть такие продукты:
- рыба и мясо;
- разные каши;
- кисломолочные продукты;
- овощи, фрукты, зелень;
- цельнозерновые продукты.
Спиртное из рациона нужно полностью исключить.
Последствия и осложнения
При условии неправильного лечения или его отсутствия возможны следующие тяжелые осложнения спондилита:
- парезы и параличи конечностей;
- дыхательная и сердечнососудистая недостаточность;
- сепсис.
Прогноз
Если проводится адекватное лечение, больные живут полноценной жизнью. В некоторых случаях болезнь может прогрессировать и приводить к деформациям, влекущим за собой инвалидность.
Список источников
- Агабабова Э.Р. Анкилозирующий спондилит. РМЖ 1999;6:38—41.
- Алексеев В.В. Диагностика и лечение болей в спине. Соnsilium medicum 2002;4(2):96—102.
- Гелли Р.Л., Спайт Д.У., Симон Р.Р. Неотложная ортопедия.
- Позвоночник. Пер. с англ.- М.: Медицина, 1995.- 432 с.
- Советова Н.А., Васильева Г.Ю., Соловьева Н.С., Журавлев В.Ю., Баулин И.А. Туберкулезный спондилит у взрослых (клинико-лучевые проявления). Туберкулез и болезни легких. 2014;(10):33-37.
Источник
Содержание статьи
- Описание патологии
- Причины спондилита
- Классификации
- Виды специфического спондилита
- Неспецифический спондилит
- Клиническая картина
- Диагностика спондилита
- Лечение спондилита
- Профилактика спондилита
Спондилит является следствием осложнения инфекционного процесса. Причина — инфекции, травмы и аутоиммунные реакции. К характерной симптоматике относятся интенсивные боли, усиливающиеся ночью, патологический кифоз, обездвиженность спины и нарушение чувствительности нижних конечностей. Лечится заболевание лекарственными средствами, физиотерапией, ЛФК, для удаления гнойных очагов применяется оперативное вмешательство.

Описание патологии
Одной из причин болей в спине на фоне деформационных изменений позвоночного столба – это воспаление, локализующееся в позвоночнике. Спондилитом называется воспаление осевого скелета. Специфические инфекции предшествуют поражению сегментов позвоночника.
Возбудитель проникает в ткани позвонков и вызывает необратимые изменения, приводящие к деформации, скоплению гноя и снижению плотности костной ткани, что значительно увеличивает риск переломов костей.
Редкая патология чаще диагностируется у мужчин среднего и старшего возраста. Женщины и дети тоже болеют, но реже. Спондилит чаще развивается в грудном отделе позвоночника, вызывая патологическое искривление (кифоз). Постепенно развивающаяся ригидность спины способна полностью обездвижить человека.
Причины спондилита
Чаще всего воспаление является следствием инфекции, вызванной палочкой Коха (туберкулез), а также сифилиса, бруцеллеза, тифа или актиномикоза (хронической грибковой инфекции). Типичное течение спондилита вызываются кишечные или гемофильная инфекции, а также стафилококк, который попадает к месту воспаления по кровеносным или лимфатическим сосудам.
Первичное воспаление развивается в результате аутоиммунного фактора, который активизируется под влиянием патологий, вызванных гемолитическим стрептококком (ангина). К провоцирующим факторам, влияющим на появление и прогрессирование патологии, можно отнести следующие состояния:
- угнетение способности организма бороться с патогенными микроорганизмами;
- травмы позвоночника (ушибы, переломы);
- длительное применение глюкокортикостероидов (Дипроспана, Дексаметазона) или цитостатических препаратов, губительно влияющих на опухолевые клетки (Фторурацила, Доксорубицина);
- генетическая предрасположенность.

Классификации
В медицинской практике спондилит разделяют на две большие группы. Классификация проводится с учетом возбудителя воспалительной инфекции:
- специфическая форма спондилита – это вторичное осложнение после туберкулеза, сифилиса и других инфекций этого ряда;
- неспецифическая форма спондилита — когда возбудителями являются стрептококки или стафилококки.
Виды специфического спондилита
- Туберкулезный – развивается после внедрения микобактерий туберкулеза в позвонки грудного отдела. При прогрессировании патологии костная ткань плавится под воздействием токсинов, деформирование сегментов осложняется формированием выраженного кифоза (горба). Гнойные массы накапливаются в позвонках и при попадании в спинномозговой канал оказывают компрессию на спинной мозг, что проявляется неврологической симптоматикой. Нарушение иннервации грозит параличом нижних конечностей, сбоем в работе органов малого таза.
- Актиномикотический – вызывается грибком, создавая обширное поражение позвоночника. Характерным симптомом для данного вида спондилита является формирование мелких серых зерен (друзов), которые выделяются из свищей, образующихся в позвоночнике.
- Бруцеллезный – локализуется в поясничном отделе, бруцелла формирует мелкие очаги дегенеративного поражения, которые просматриваются на рентгеновском снимке.
- Тифозный – поражение распространяется не только на позвонки, но и на межпозвоночный диск. Деструкция тканей осложняется формированием абсцесса (гнойной полости) чаще в позвонках грудного отдела.
- Сифилитический – редко встречающийся вид спондилита, локализуется в шейном отделе позвоночника. Активное прогрессирование осложняется сдавлением спинного мозга гнойными массами, что чревато развитием неврологических симптомов.
Неспецифический спондилит
- Болезнь Бехтерева – системная патология, входящая в данную группу, чаще поражает мужчин от 20 до 40лет. Сопровождается ночными болями, гнойным воспалением в позвонках поясничного отдела. Деформирование позвонков приводит к укорочению поясничного отдела и формированию выраженного кифоза. Кроме того, воспаляется сосудистая оболочка глазного яблока, стенки артериальных сосудов, развивается артрит периферических крупных сочленений.
- Гематогенный гнойный спондилит развивается стремительно. Острая боль на фоне высокой температуры сопровождает воспаление костной ткани. Возбудитель попадает к месту поражения гематогенным путем (с кровью или лимфой) из удаленных очагов инфекции.
- Ревматоидная форма является следствием хронического аутоиммунного процесса, который имеет системное течение. Под агрессию иммунных клеток попадают сердечно-сосудистая, мочевыделительная системы, а также глаза и кожа.
- Болезнь Кюммеля – асептический спондилит, причиной которого является травма позвоночника, приводящая к образованию некротических участков. Частая локализация – грудной отдел позвоночника.
Клиническая картина
На первом этапе спондилит никак себя не проявляет, больной живет обычной жизнью, не подозревая о патологических изменениях. Быстрое развитие болезни приводит к появлению острой боли в пояснице или области лопаток. Болевые импульсы по интенсивности сравним с электрическим импульсом, который может «парализовать» человека в согнутом состоянии.
Боль не имеет точной локализации, она распространяется на область паха и нижние конечности. Хронические болевые ощущения являются частой причиной бессонницы, появляясь во второй половине ночи. Физические нагрузки усиливают болевой синдром, который не прекращается даже после длительного отдыха.
По мере прогрессирования гнойного процесса позвоночник деформируется, на поздних стадиях в области грудного отдела формируется горб. Подвижность туловища значительно снижается, развивается ригидность спины. Повороты затрудняются, деформация грудной клетки нарушает функцию дыхания.
Над местом воспаления появляются все признаки спондилита, характерные для этого состояния:
- сильная боль;
- яркая гиперемия над участком воспаления;
- повышается местная температура тела;
- в области пораженных позвонков может наблюдаться незначительная припухлость.
К потере чувствительности в нижних конечностях приводит сдавливание спинного мозга.
В тяжелых случаях развивается паралич конечностей, нарушение акта дефекации и мочеиспускания. При локализации гнойного воспаления в шейном отделе позвоночника неврологическая симптоматика распространяется на верхние конечности, вызывая онемение и потерю двигательной способности.
При мгновенно развивающейся гнойной форме спондилита организм реагирует общей интоксикацией. Пиретическая лихорадка (высокая, до 41 градуса), сильная слабость, головные боли – признаки тяжелого течения болезни.
Специфическое виды спондилита вызывают расплавление костной ткани с образованием в ней полости, которая заполняется гноем (абсцесс). Позднее образуются свищи, из которых может выделяться гранулированный порошок или жидкость. Гнойный процесс может захватывать мягкие ткани с образованием натечников (холодных абсцессов) со скоплением малоактивного гноя.

Диагностика спондилита
Постановка диагноза осуществляется при осмотре пациента, исследования неврологических проявлений. Из лабораторных анализов проводится анализ крови и мочи, которые подтверждают наличие воспаления. Рентгенологическое обследование и МРТ позволяют зафиксировать деструктивные процессы в позвоночнике.
При малой информативности вышеперечисленных методов, проводится радионуклидное исследование. Для проведения дифференциальной диагностики со злокачественными новообразованиями, назначается биопсия.
Лечение спондилита
Для лечения спондилитов применяется комплексный подход с помощью медикаментозных препаратов, дозированных физических нагрузок, физиотерапевтических процедур. Оперативное вмешательство показано при необходимости удаления гнойных очагов (абсцессов).
Схема лечения спондилита фармакологическими средствами назначается лечащим доктором в зависимости от формы и степени патологии, состояния и возраста больного, сопутствующих заболеваний, склонности к аллергическим реакциям.
Лекарственные препараты при спондилите:
- НПВС для снятия боли и воспаления – Индометацин, Кетапрофен, Диклофенак.
- Антибиотики для борьбы с инфекционным возбудителем – Цефтриаксон, Азитромицин, Левофлоксацин.
- Глюкокортикостероиды против воспаления, аллергии, отека – Преднизолон, Гидрокортизон.
- Миорелаксанты для снятия спазмов с мышц спины – Мидокалм, Сирдалуд.
- Хондропротекторы для купирования разрушительных процессов – Структум, Терафлекс, Хонда.
- Витамины группы В улучшают обмен веществ, ускоряя процесс выздоровления – Мильгама,Комбилипен.
Физиотерапия при спондилите применяется в период снятия острой симптоматики. Эффективно проведение электрофореза с кортикостероидными препаратами (Преднизолон), магнитотерапии, иглоукалывания. Назначение массажа курсами по пятнадцать сеансов усиливают кровообращение в пораженной зоне, улучшают подвижность и состояние мышечной ткани.
Сеансы ЛФК проводят под строгим мониторингом врача. Комплекс лечебных упражнений при соблюдении рекомендаций по дозированию нагрузки устраняет скованность, повышает выносливость мышц и связок.
Без применения лечебных мер у больного развивается сепсис (заражение крови) — системная воспалительная реакции, которая может привести к летальному исходу.
Профилактика спондилита
Чтобы предотвратить воспаление спондилита и деформационные изменения костно-мышечного корсета спины важно избегать малоподвижного образа жизни, правильно питаться и укреплять иммунитет, а также отказаться от вредных привычек (алкоголя, табакокурения), которые отрицательно влияют на организм.
Для исключения заражения специфическими инфекциями рекомендуется ежегодно проходить флюорографическое обследование легких для выявления туберкулеза на ранних стадиях, избегать незащищенных половых контактов, употребления наркотиков.
По возможности стараться избегать травм и проводить регулярные профилактические осмотры. При появлении дискомфорта или болей в спине, немедленно обращаться к специалисту за медицинской консультацией.
Источник


