Что такое интракорпоральная грыжа


Часто можно встретить ситуацию, когда человека направляют на рентген или компьютерную томографию позвоночника, после прохождения которой врач выдает ему заключение: «Грыжа Шморля».
Невропатолог или травматолог на такое описание смотрят, как кажется человеку, слишком легкомысленно, обычно не бросаясь его госпитализировать или назначать огромное количество различных медикаментов.
Поэтому такой пациент начинает искать информацию относительно данной патологии в Сети, и задача нашей статьи – дать наиболее полную информацию относительно этого рентгенологического признака, которым, а вовсе не страшным заболеванием, является грыжа Шморля.
Что это такое? ↑
Это, еще раз повторимся, – рентгенологический признак, обозначающий изменения структуры межпозвоночного диска и тела позвонка.
Это выпячивание особой хрящевой ткани, выстилающей тела позвонков, в тело выше- или нижележащего позвонка.
Тонкий гиалиновый хрящ называется замыкательной пластинкой, он находится сверху и снизу межпозвоночного диска.

После такой деформации в тело позвонка, покрытого сверху или снизу вышеуказанной гиалиновой хрящевой тканью, внедряется пульпозное ядро межпозвоночного диска.
Ничего общего с грыжей межпозвоночного диска, его протрузией и остеохондрозом грыжа Шморля не имеет: такое нарушение структуры хряща и кости не сдавливает спинномозговых нервов и не передавливает спинной мозг – оно ограничено телами позвонков.
Формируется такое вдавливание хряща в кость чаще всего в один из периодов активного вытягивания ребенка, которое происходит в 14-17 лет.
В это время губчатое вещество растущей кости, не успевая за ростом всего тела, становится более мягким. Сюда и проникает хрящевая ткань замыкательной пластинки, которая в этот период гораздо более прочная.
Таким образом, формируется клиновидное выпячивание хряща, обращенное вершиной внутрь поврежденного позвонка, основание которого «лежит» на межпозвонковом диске.

Второй опасный для развития узлов Шморля период – пожилой возраст, когда у человека снижается минеральная плотность костей, развивается остеопороз.
Поскольку структуры центральной и периферической нервной системы в этом случае не сдавливаются, ведь разрушается только кость позвонка, симптомы у грыжи Шморля выражены слабо или отсутствуют на начальных этапах.
Но такая патология позвонков создает предпосылки для формирования других, более серьезных заболеваний позвоночника, поэтому при ее обнаружении лечение обязательно.
Причины возникновения ↑
Предрасполагают к развитию грыж Шморля многие факторы, которые можно условно разделить на внешние, зависящие от факторов окружающей среды, и внутренние, развившиеся в самом организме.
К первым относятся:
- резкое одномоментное действие на позвоночник силы большой интенсивности;
- постоянное поднятие тяжестей;
- систематические мелкие травмы структур самого позвоночника и тех, которые его окружают, которые особенно часто возникают при занятиях спортом (аэробика, прыжки в воду).
Патологии организма, предрасполагающие к развитию узелков Шморля:
- врожденные дефекты гиалинового хряща замыкательных пластин или губчатой ткани позвонков;
- остеопороз;
- быстрый скачок роста ребенка;
- нарушение минерального обмена;
- кифоз;
- сколиоз;
- патология Шейермана-Мау, при которой позвоночник подростка деформируется в виде кифоза, склонного к прогрессированию;
- нарушение кровоснабжения позвоночника;
- беременность.

Виды грыж Шморля ↑
По рентгенологической картине грыжи Шморля могут быть описаны различным образом, рассмотрим вкратце каждый из видов этого рентгенологического признака.
Множественные грыжи
Нахождение нескольких дефектов узурации (так описывают рентгенологи грыжи Шморля) является косвенным признаком патологии Шейермана, то есть такого тяжелого дегенеративного заболевания, которое формируется по неизвестным причинам у подростков, характеризуется развитием прогрессирующего грудного кифоза, поясничного гиполордоза.
Другими причинами являются генетическая предрасположенность хрящевой и костной ткани позвоночника, недостаток в организме кальция.
Такие грыжи зачастую становятся причиной нарушений двигательной способности позвоночника, могут быть бессимптомными.
Однако они могут и проявляться такими признаками:
- боль в спине, уменьшающаяся в горизонтальном положении тела;
- сглаживание поясничного и грудного изгибов позвоночника;
- сутулость;
- повышенная утомляемость спины.

Фото: множественные грыжи Шморля
В некоторых случаях случайно обнаруженные у подростка множественные грыжи могут самостоятельно исчезать к взрослому возрасту.
Мелкие грыжи
Занимающие небольшой объем позвоночные грыжи Шморля имеют врожденную причину развития – нарушение строения межпозвоночного диска.
Центральные грыжи
Это вид грыжи, классифицируемый по ее локализации в суставе между телами позвонков.
Обычно это – бессимптомная патология, которая является находкой на рентгенограмме. Хорошо поддается лечению на специальных тренажерах.
Борьба с ней важна по той причине, чтобы подобный дефект не превратился в межпозвоночную грыжу.

Фото: центральная грыжа Шморля
Интракорпоральные грыжи
Сам термин обозначает, что узел Шморля находится внутри тела позвонка.
Такие грыжи образуются вследствие внедрения в губчатую костную ткань выше- или нижележащего позвонка студенистого ядра (так называется желеобразный центр межпозвоночного диска).
Из-за этого замыкательная пластина разрушается, а вокруг грыжи костная ткань уплотняется и изменяет свою структуру, формируя участок остеосклероза.
Глубокие грыжи
Если хрящевая ткань глубоко, то есть до середины позвонка или более, проникла в тело (это уже «дело рук» межпозвоночного диска), развиваются глубокие хрящевые узлы.
Развивается такое состояние в основном у тех, кто страдает остеопорозом.
Патология склонна к прогрессированию и развитию таких осложнений как:
- провал диска;
- компрессионный перелом позвонка.

Фото: компрессионый перелом позвонка
Если вы увидели в описании своего рентгеновского снимка именно слово «глубокие грыжи Шморля», вам показано проводить срочное лечение, а до того – никаких физических нагрузок и спортивных тренировок.
Передняя грыжа
Развивается, как видно из названия, в передних отделах тела позвонка, который может находиться как выше, так и ниже.
Такие грыжи приводят к развитию симптомов, в частности боли в спине, которая может беспокоить только при физических нагрузках или наблюдаться постоянно.
При этой патологии отмечается нарушения движения туловища.

Чаще всего такие грыжи образуются между 2 и 3 поясничными позвонками, но могут развиваться и в других отделах, в частности, в шейном.
В последнем случае выпрямляется местный лордоз, шея начинает постоянно болеть.
В половине случаев кроме передних грыж шейного отдела компенсаторно развиваются задние грыжи в том же отделе.
Хрящевая грыжа
Этот термин обозначает, что выпячивание в тело позвонка образовано хрящевой тканью. То есть словосочетание «хрящевая грыжа» и «грыжа Шморля» – просто синонимы.
Задняя грыжа
Этот термин говорит о том, что грыжа расположена в задних отделах позвонка, в некоторых случаях они развиваются не за счет замыкательной пластинки, а вследствие внедрения в позвонок отслоенной, утолщенной и обызвествленной задней связки, которая проходит по задней поверхности тел позвонков.

Единичная грыжа
Одна грыжа Шморля развивается у 2/3 пациентов с такой рентгенологической находкой.
Обычно она не проявляется никакой симптоматикой, но если появляются такие же образования и в других отделах, нарушается подвижность столба, он искривляется.
Единичные грыжи находят обычно в пояснично-крестцовом отделе у пожилых людей, в грудном – у более молодых.

Грыжи замыкательных пластинок
Это продавливание или проваливание хрящевых пластинок, выстилающих поверхности тел позвонков, в губчатое вещество позвонка, лежащего выше или ниже.
Такие грыжи формируются обычно в подростковом возрасте, и обусловлены или стремительным ростом ребенка, или/и индивидуальными особенностями строения самой пластинки.
Грыжи каудальной пластинки
Грыжа Шморля нижней замыкательной пластинки – это внедрение гиалинового хряща, покрывающего нижележащий позвонок, в структуру его тела.
Под влиянием продолжающейся нагрузки и действия силы тяжести внутрь тела позвонка выдавливается также пульпозное ядро межпозвоночного диска.
Если меры по устранению давления не приняты, возникает следующая ситуация:
- губчатая кость позвонка атрофируется, гиалиновая пластинка является следующим за ней слоем, и одновременно «скорлупой» для находящегося внутри участка пульпозного ядра;
- иногда к такому образованию прорастают кровеносные сосуды, что приводит к фиброзированию грыжи и развитию блока двух соседних позвонков (они как бы срастаются между собой).

Увеличиваться такая грыжа Шморля будет до тех пор, пока в пульпозном ядре имеется достаточное количество жидкости, обеспечивающего его эластичность.
Методы диагностики ↑
Постановка диагноза производится на основании:
- Жалоб человека на болевые ощущения в спине, которые стихают лежа, усиливаются при физической нагрузке.
- Анамнеза жизни: наличие травм позвоночника, резкий скачок роста в подростковом возрасте, занятие специфичными для этой патологии видами спорта.
- Осмотра позвоночника на предмет его искривления, локальной напряженности мышц, отека паравертебральных тканей.
- Инструментальных методов: рентгенографии, компьютерной и ядерно-магнитной томографии.
- Консультации смежных специалистов: ортопеда, вертебролога, невролога.

Основной метод диагностики патологии – рентгенография, которая в данном случае называется спондилографией. Ее картина изменяется в зависимости от возраста.
Компьютерная томография и МРТ применяются для уточнения диагноза.
Типичные признаки грыжи Шморля – узуративные дефекты.
Этим термином называют неровности запирательной пластинки или наличие специфических «карманов», которые внедряются в тело позвонка и являются прозрачными для рентгеновских лучей.
У ребенка 10 лет грыжа выглядит как костный дефект, занимающие ¼-1/3 площади и высоты тела позвонка в области переднего угла позвонка, край которого четок и склерозирован.
Замыкательная пластинка на границе с дефектом выступает в сторону диска, окаймляя его границу сзади.

В 12-15 лет уже заметно отложение солей извести в ядре окостенения позвонка, которое выглядит или как очаг, или как отдельные фрагменты.
Если грыжа существует уже давно, то в 15-18 лет рентген показывает утолщение передней продольной связки, позвонок принимает клиновидную форму, становится длиннее в переднее-заднем направлении.
Основные направления лечения ↑
Обнаружение грыж с помощью рентгена – повод начать лечение, даже если никаких симптомов человек еще не чувствует.
Главная цель в последнем случае – остановить прогрессирование патологического процесса.
Немаловажно также выявить патологию, послужившую причиной развития грыжи Шморля. Ею может оказаться травма или болезнь Мау.
Цели лечения следующие:
- нормализация обмена веществ в позвонке и суставных хрящах;
- купирование боли в спине;
- снятие патологического мышечного спазма длинных мышц позвоночника;
- стимуляция кровообращения и иннервации мышц спины;
- восстановление гибкости позвоночника;
- профилактика осложнений.

Для лечения применяются следующие методы.
ЛФК
Упражнения направлены на расслабление, укрепление мышц спины, увеличение гибкости позвоночника.
Комплекс должен подбираться индивидуально и состоять из нескольких этапов:
- Растяжка позвоночника, которую можно выполнять лежа или стоя. Болезненных ощущений возникать не должно.
- Упражнения для укрепления мышц спины.
- Расслабляющая растяжка.

Массаж и мануальная терапия
Направлены на улучшение кровоснабжения позвоночника, расслабление мышц, насильно удерживающих пораженный сегмент в «зажатом» состоянии, укрепление мышц спины и коррекции нарушения осанки.
Иглорефлексотерапия
Введение специальных игл в активные точки под определенным углом и на установленную глубину.
Должно проводиться только специалистом!
Очень эффективно помогает лечить патологию в комплексе с другими методами лечения.
Тракция позвоночника
Так называют его вытяжение с помощью собственного веса тела человека.
Это помогает привести ширину межпозвоночного просвета к нормальной величине, улучшить питание тканей.

Медикаментозная терапия
Сюда входит назначение таких препаратов:
- Обезболивающих и противовоспалительных: Диклофенак, Ибупрофен;
- Миорелаксантов центрального действия: Мидокалм, Сердолуд;
- Витамина D с кальцием: Кальций-D фирмы «Никомед» и другие.
Хирургическое лечение
Оно проводится в редких случаях – при неэффективности вышеуказанного лечения:
- при сильных болях в спине;
- при нарушениях со стороны внутренних органов, вызванных сдавливанием структур центральной или периферической нервной системы (спинного мозга или спинномозговых нервов).
Масштабы и способ операции выбираются индивидуально в зависимости от ситуации: от введения в область хряща склерозирующего вещества с помощью укола специальной иглой до удаления передней части тела позвонка и создания фиксации между двумя соседними позвонками.

Таким образом, грыжа Шморля, хоть и является только лишь рентгенологическим диагнозом, должна лечиться с помощью комплекса мероприятий, направленных в том числе и на прекращение прогрессирования данной патологии.
Существует много видов такого хрящевого выпячивания в тело позвонка, но топографического или структурного сходства между этой грыжей и грыжей межпозвонкового диска нет.
Источник

Автор статьи: Надежда Николаевна
 Интракорпоральные грыжи Шморля – заболевание, при котором в губчатое вещество позвонка внедряется пульпозное ядро.
Интракорпоральные грыжи Шморля – заболевание, при котором в губчатое вещество позвонка внедряется пульпозное ядро.
Такое состояние приводит к неизбежному разрушению замыкательной пластины. Следствием также является развитие зоны остеосклероза, которая образуется вокруг узла Шморля.
Причины возникновения
К причинам возникновения кроме наследственной предрасположенности, относится:
- Вынужденный отказ от двигательной активности. Например, постоянное сидячее положение. Зачастую это вызывается направленностью профессии – водитель, секретарь и т.д.;
- Нарушение осанки. Грыжа Шморля зачастую возникает, как следствие сколиоза, кифоза или лордоза. При этом наблюдаются дегенеративные изменения позвоночника;
- Уменьшение прочности позвонков, из-за чего пульпозному ядру гораздо легче в них проникнуть. Подобная причина чаще всего наблюдается у людей преклонного возраста, страдающих от остеопороза;
- Травмы или ушибы позвоночного столба. Из-за этого ослабевает отдельный участок позвоночника. Именно в нем начинает развиваться грыжевое выпячивание;
- Изнурительные нагрузки. Необходимо вести активный образ жизни, но запрещается оказывать максимально предельные нагрузки на позвоночник. Например, поднятие тяжестей или неожиданные рывки.
Факторы влияющие на их развитие:
- Ожирение или избыточный вес – это оказы
 вает большую нагрузку на позвоночник;
вает большую нагрузку на позвоночник; - Курение, злоупотребление алкогольными напитками – приводит к снижению скорости кровообращения. Медленное поступление крови является причиной ослабевания позвонков;
- Прыжки в воду с большой высоты, гимнастика – максимальная нагрузка на позвоночник, от которой следует отказаться при наличии наследственной предрасположенности к грыже Шморля.
Симптомы заболевания
Симптомы начинают проявляться уже на ранних стадиях – это главное отличие такого вида выпячивания от всех остальных:

- Сужается костномозговое пространство, поэтому структура кости становится плотной гомогенной – этот симптом выявляется врачом. Для этого не потребуется проведения МРТ или рентгеновского снимка;
- Неприятные ощущения, дискомфорт, возникают в начальные дни после появления грыжи. При этом не чувствуется боль;
- Наблюдается редкое пульсирование спинных мышц в том отделе позвоночника, где располагается грыжа.
Симптомами на более поздних стадиях являются:
- Появление боли. Она усиливается в положении стоя или сидя, и постепенно ослабевает в лежачем и расслабленном состоянии;
- Некоторые пациенты жалуются на появление тяжести в поясничном отделе. Подобное состояние возникает из-за того, что пораженный позвонок уже не может справляться с нагрузкой. В первую очередь это отражается на пояснице;
- Быстрая утомляемость, не покидает чувство усталости.
Чаще всего такая грыжа располагается в поясничном отделе. Это приводит к возникновению следующих симптомов:

- Нарушение мочеиспускания;
- Проблемы с пищеварением;
- Отсутствие регулярного стула, понос;
- На самых поздних стадиях тошнота, сопровождающаяся рвотой.
Так как все эти причины можно отнести к массе других заболеваний, то интракорпоральную грыжу постоянно списывают на остальные болезни и не спешат обращаться к врачу. Это главная опасность подобного недуга.
Диагностика
Диагностировать можно несколькими методиками:
- Самый распространенный способ диагностирования заболевания – рентгенография. Для определения интракорпорального выпячивания используется разновидность рентгена – спондилография. Полученный ренгеновский снимок может меняться с течение времени;
- Компьютерная томография используется для того, чтобы уточнить диагноз;
- МРТ подтверждает узуративные дефекты. Таким термином именуют неровности запирательной пластины, которые проникают глубоко в позвонок. Рентгеновский луч не способен отследить такие специфические признаки.

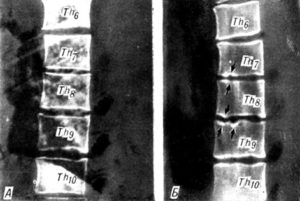
Фото: рендгеновский снимок позвонков
Также на основании:
- Жалоб больного на определенные ощущения в спине, который начинают усиливаться во время физических тренировок;
- Учитывается анамнез. Особое внимание уделяется былым травмам позвоночного столба или быстрый скачок в росте;
- Проводятся консультации у вертебролога, а также невролога и ортопеда.
Опасность
В большей части случаев интракорпоральная грыжа не несет никакой опасности. Как правило, со временем диски, расположенные между позвонками, самостоятельно принимают прежнюю форму. Кости постепенно, после комплексной терапии, укрепляются, хрящ становится снова овальным.

Однако это не повод не обращать внимания на результаты обследования. Повышается вероятность компрессионного перелома, особенно когда заболевание сопровождается истощением позвонков. Именно поэтому пациенту рекомендуется ограничить физические нагрузки.
Другим последствием может стать потеря подвижности одного из участков позвоночника. Чтобы этого не произошло, требуется регулярно заниматься гимнастикой. В том числе такая мера позволит предотвратить перерастание грыжи в другие заболевания.
Подобная вероятность присутствует все время, особенно когда грыжа начинает углубляться. При этом диск, расположенный между соседними позвонками, проваливается в образовавшееся в итоге пустое пространство. Значительно ограничивается подвижность позвоночного столба, что вызывает множество тяжелых последствий.
Это бывает редко, но случается, если совершенно отказаться от комплексного лечения и продолжить вести привычный образ жизни.
Лечение
При обнаружении обязательно требуется начать лечение, даже если симптомы еще не проявляются. Главная задача терапии – предотвратить прогрессирование патологии.
Лечение такой разновидности грыжи основывается на следующих направлениях:

- Лечебная гимнастика. Если при обычной грыже Шморля упражнения можно выбрать самостоятельно, то при интракорпоральном выпячивании составлять занятия и график их выполнения нужно только с врачом! Все упражнения направлены на растяжку позвоночника и укрепление позвонков;
- Мануальная терапия, сеансы массажа. Такие методы лечения используются для расслабления зоны, в которой расположены грыжа, а также для усиления кровообращения. В этих же целях можно принимать хвойные или скипидарные ванны;
- Иглорефлексотерапия. При этом под установленным углом в очаг поражения вводятся специальные иглы. Это эффективный метод, который назначается и проводится только специалистом!;
- Тракция позвоночного столба. Такой способ позволяет провести растяжку позвоночника за счет собственного веса. Это оказывает положительное влияние на процесс питания тканей;
- Медикаментозное лечение – одна из основополагающих методик комплексного лечения. При этом используются средства, снимающие болевой синдром – Диклофенак, общеукрепляющие препараты – «Кальций-D».
Хирургическое лечение
Следующим значительным отличием интракорпоральной грыжи является то, что комплексная терапия не всегда способна предотвратить её развитие. В некоторых случаях приходится прибегать к хирургическому вмешательству. Оно назначается редко, но является обязательным, если:

- При комплексном лечении боли в спине не утихают;
- При дисфункции внутренних органов, которая вызвана сдавливанием центральной нервной системы.
Способ операции выбирается индивидуально лечащим врачом:
- Введение в хрящевую или костную ткань склерозирующего препарата с использованием укола специальной иглой;
- Удаление определенной части позвонка;
- Создание прочной фиксации между двумя соседними позвонками.
Несмотря на то, что интракорпоральная грыжа является рентгенологическим признаком, она обязательно должна быть вылечена комплексом мероприятий. Они позволят остановить прогрессирование выпячивания, а также восстановят кровообращение и укрепят позвонки.
ПОДЕЛИТЕСЬ С ДРУГИМИ
ЕСЛИ ВАМ ПОНРАВИЛАСЬ ДАННАЯ СТАТЬЯ
Источник