Что такое многокамерная грыжа
- Герниология
- /
- Виды и лечение грыж
- /
- Виды и лечение грыж
- /
- О грыжах
Грыжа – это перемещение органов брюшной полости через врожденные или приобретенные отверстия – «слабые места» в брюшной стенке под кожу или в соседние полости. Грыжи являются одним из наиболее распространенных хирургических заболеваний и встречаются в нашей стране у 7-8% мужчин и у 2,5-3% женщин (т.е. у 1,5 млн. человек в России). Именно поэтому в настоящее время проблему лечения грыж передней брюшной стенки трудно переоценить. Причем грыжевое выпячивание может появиться в любом возрасте, как у новорожденного, так и у пожилого человека.
В брюшной стенке каждого человека уже с момента рождения имеются «слабые» или неполноценные места (паховый канал, пупок, апоневроз белой линии живота), через которые при определенном стечении обстоятельств под кожу могут выпячиваться внутренние органы, и появляется грыжа. Таким образом, основной причиной грыжи является существование патологически возникшего или патологически расширившегося отверстия в брюшной стенке (грыжевые ворота).
Название той или иной грыжи указывает на их локализацию (паховые, бедренные, пупочные, диафрагмальные, полулунной линии, мечевидного отростка….). При этом размеры и формы грыжи бывают самые разнообразные. В зависимости от механизма возникновения выделяют травматические, послеоперационные грыжи.
Основным проявлением данного заболевания является появление мягкоэластического образования или уплотнения в паховой, пупочной или какой то другой области брюшной стенки. Как правило, на начальном этапе заболевания грыжа свободно и безболезненно вправляется в брюшную полость. В большинстве случаев начальные стадии болезни протекают бессимптомно и пациентов беспокоят лишь косметические недостатки, однако с течением времени появляются неприятные ощущения в области грыжевого выпячивания, боли различной интенсивности, которые чаще всего возникают при физической нагрузке, ходьбе или занятиях спортом, но болевой синдром может наблюдаться и в покое при невправимых грыжах. Боли чаще всего локализуются в области грыжевого выпячивания, могут отдавать в крестец, низ живота.
Также пациенты предъявляют жалобы на дискомфорт и постоянные тягостные ощущения в области грыжевого выпячивания, снижение подвижности брюшной стенки, трудоспособности и общего самочувствия, тошноту, иногда рвоту. У больных с грыжами больших размеров возможно нарушение функции органов, находящихся в грыжевом мешке. Поэтому они могут жаловаться на хронические запоры, либо периодическое вздутие живота, отсутствие стула, нарушения мочеиспускания, проблемы с дыханием (при диафрагмальных грыжах).
Кроме этого, люди страдают при сознании своего физического недостатка (чувство физической неполноценности), что, безусловно, отражается качестве жизни пациента и существенно снижает его. Таким образом, грыжа представляет собой часто встречающееся хирургическое заболевание, которое легко обнаружить по характерным клиническим симптомам.
В начале заболевания края грыжевых ворот эластичные, но затем за счет постоянной травматизации и образования рубцовой ткани становятся грубыми, ригидными. Наружная поверхность грыжевого мешка срастается с подкожной клетчаткой. Также происходит постоянная травматизация органов находящихся в грыжевом мешке, что ведет к образованию спаек и грыжа в конечном итоге перестает вправляться в брюшную полость (невправимая грыжа). Невправимая грыжа обычно имеет большой грыжевой мешок и узкие грыжевые ворота. Интенсивность формирования спаечного процесса напрямую зависит от размеров грыжевого выпячивания. Кроме этого к развитию сращений может приводить длительное ношение бандажа!
Спайки могут разделять грыжевой мешок на отдельные участки – камеры (многокамерная грыжа), причем содержимое камер может ущемляться изолированно друг от друга, что значительно затрудняет диагностику данного осложнения. Спаечный процесс значительно осложняет и удлиняет оперативное вмешательство.
Основной причиной возникновения грыжи является наследственная предрасположенность (врожденная недостаточность соединительной ткани). Именно поэтому грыжи очень часто сочетаются с варикозной болезнью нижних конечностей, плоскостопием, геморроем.
К предрасполагающим факторам относятся работа, связанная с поднятием и перемещением тяжестей, многократные или осложнённые роды, интенсивные занятия спортом, хронические запоры, хронические заболевания легких сопровождающиеся мучительным кашлем, урологические болезни при которых наблюдается затрудненное мочеиспускание, выраженное ожирение, истощение, оперативные вмешательства на органах брюшной полости, различные травмы, конституционные особенности организма больного.
На сегодняшний день в современном арсенале лечебных мероприятий хирурга основное место занимает оперативное лечение больных с грыжами, поскольку данное заболевание носит неуклонно прогрессирующий характер (обратного развития не бывает).
Таким образом, наиболее радикальным методом лечения данной категории больных независимо от вида грыжи и ее размеров и локализации является своевременная ранняя операция. Правильный выбор метода герниопластики, применение последних достижений в герниологии, современное анестезиологическое обеспечение, грамотное ведение послеоперационного периода, диспансерное наблюдение позволяет получить хорошие результаты у данной категории больных. В России ежегодно выполняется более 160 тысяч грыжесечений (операций по поводу грыжи). В настоящее время прогресс современной хирургии и анестезиологии практически устранил возрастные и иные ограничения для оперативного лечения грыж.
Источник

Послеоперационная грыжа характеризуется выходом внутренних органов (кишечника, большого сальника) через дефекты в области хирургического рубца за пределы брюшной стенки. Послеоперационная грыжа определяется в виде опухолевидного выпячивания в зоне послеоперационного рубца, сопровождается болью в животе, при ущемлении — тошнотой, рвотой, отсутствием стула и отхождения газов. Диагностика послеоперационной грыжи включает осмотр хирурга, выполнение рентгенографии желудка, ЭГДС, герниографии, УЗИ брюшной полости и грыжевого выпячивания, КТ органов брюшной полости. Выявление послеоперационной грыжи требует проведения герниопластики с использованием местных тканей или синтетических протезов.
Общие сведения
Послеоперационные грыжи (рубцовые грыжи, грыжи рубца, вентральные грыжи) развиваются в ранние или отдаленные сроки после операций. Частота образования послеоперационных грыж после вмешательств на брюшной полости в оперативной гастроэнтерологии составляет 6-10%. Среди других грыж брюшной полости на долю послеоперационных дефектов приходится до 20–22%.
Послеоперационные грыжи появляются в тех анатомических областях, где проводились типовые операционные разрезы, обеспечивающие доступ к органам брюшной полости: в области белой линии живота (после верхней или нижней срединной лапаротомии), правой подвздошной области (после операций на слепой кишке, аппендэктомии), области пупка, правом подреберье (после холецистэктомии, резекции печени), левом подреберье (после операций на селезенке), боковой поясничной области (после операций на почках и мочеточниках), надлобковой области (после гинекологических и урологических операций).
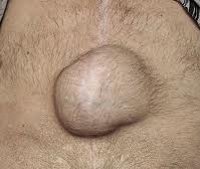
Послеоперационная грыжа
Причины
В большинстве случаев послеоперационной грыжей осложняются хирургические вмешательства, проводимые в экстренном порядке. Такие ситуации исключают возможность проведения адекватной предоперационной подготовки органов ЖКТ, что после операции приводит к нарушению моторики кишечника (метеоризму, замедлению пассажа кишечных масс), повышению внутрибрюшного давления, ухудшению дыхательной функции, кашлю и в итоге – к ухудшению условий для формирования послеоперационного рубца.
Определенную роль в образовании послеоперационной грыжи играют дефекты операционной техники и послеоперационные осложнения – использование некачественного шовного материала, чрезмерное натяжение местных тканей, воспаление, гематомы, нагноение, расхождение швов. Часто послеоперационные грыжи формируются после длительной тампонады или дренирования брюшной полости.
Послеоперационные грыжи нередко образуются при нарушениях режима самим пациентом: повышенной физической нагрузке после операции, несоблюдении рекомендуемой диеты, отказе от ношения бандажа и др. Появление послеоперационных грыж нередко связано с общей ослабленностью, рвотой, развитием пневмонии или бронхита в послеоперационном периоде, запорами, беременностью и родами, ожирением, сахарным диабетом, системными заболеваниями, сопровождающимися изменением структуры соединительной ткани.
Послеоперационными грыжами могут осложняться практически любые операции на брюшной полости. Наиболее часто послеоперационные грыжи образуются после операций по поводу прободной язвы желудка, калькулезного холецистита, аппендицита, кишечной непроходимости, перитонита, пупочной грыжи или грыжи белой линии живота, кисты яичника, миомы матки, проникающих ранений брюшной полости и др.
Классификация
По анатомотопографическому делению в хирургии различают медиальные послеоперационные грыжи (срединные, верхние срединные и нижние срединные) и латеральные (верхние боковые, нижние боковые – лево- и правосторонние). По величине послеоперационного дефекта грыжи могут быть малыми (не изменяющими конфигурацию живота), средними (занимающими часть отдельной области брюшной стенки), обширными (занимающими отдельную область брюшной стенки), гигантскими (занимающими 2-3 и более областей).
Также послеоперационные грыжи делятся на вправимые и невправимые, одно- и многокамерные. Отдельно рассматриваются рецидивные послеоперационные грыжи, в т. ч. и многократно рецидивирующие. Все обозначенные критерии учитываются при выборе способов устранения послеоперационных грыж.
Симптомы послеоперационной грыжи
Основным проявлением грыжи служит появление выпячивания по линии послеоперационного рубца и по его сторонам. На ранних стадиях послеоперационные грыжи являются вправимыми и не доставляют болевых ощущений. Болезненность и увеличение опухолевидного выпячивания появляется при резких движениях, натуживании, подъеме тяжестей. При этом в горизонтальном положении грыжа уменьшается или легко вправляется.
В дальнейшем боль в животе становится постоянной, иногда приобретает схваткообразный характер. Среди других симптомов послеоперационной грыжи отмечаются вздутие кишечника, запоры, отрыжка, тошнота, снижение активности. При грыжах, расположенных над лобком, могут отмечаться дизурические расстройства. В области грыжевого выпячивания на передней брюшной стенке развивается раздражение и воспалительные изменения кожи.
Послеоперационные грыжи могут осложняться копростазом, ущемлением, перфорацией, частичной или полной спаечной кишечной непроходимостью. При осложненном развитии послеоперационной грыжи отмечается быстрое нарастание боли в животе; появляются тошнота и рвота, кровь в испражнениях или задержка стула и газов. Грыжевое выпячивание становится невправимым в положении лежа на спине.
Диагностика послеоперационной грыжи
При осмотре грыжа определяется как несимметричное выбухание в области послеоперационного рубца. В вертикальном положении, при натуживании пациента или покашливании размеры опухолевидного выпячивания увеличиваются. Иногда через растянутый и истонченный рубец определяется перистальтика кишечных петель, шум плеска и урчание.
С помощью УЗИ брюшной полости и грыжевого выпячивания удается получить данные о форме и размерах грыжи, наличии или отсутствии спаечных процессов в брюшной полости, изменений в мышечно-апоневротических структурах брюшной стенки и др.
В процессе комплексного рентгенологического обследования (обзорная рентгенография брюшной полости, рентгенография желудка, рентгенография пассажа бария по кишечнику, ирригоскопия, герниография) уточняется функциональное состояние ЖКТ, отношение внутренних органов к послеоперационной грыже, наличие спаек. Для уточнения необходимых параметров послеоперационной грыжи и определения методов ее устранения может потребоваться проведение МСКТ или МРТ органов брюшной полости, эзофагогастродуоденоскопии, колоноскопии.

КТ органов брюшной полости. Постоперационная инцизионная грыжа передней брюшной стенки справа, содержащая часть толстой кишки
Лечение послеоперационной грыжи
Консервативная тактика при послеоперационных грыжах допустима только в случае наличия весомых противопоказаний к хирургическому вмешательству. В этих ситуациях рекомендуется соблюдение диеты, исключение физических нагрузок, борьба с запорами, ношение поддерживающего бандажа.
Радикальное избавление от послеоперационной грыжи может быть произведено только хирургическим способом – с помощью герниопластики. Метод герниопластики послеоперационной грыжи избирается, исходя из локализации и величины выпячивания, наличия спаечных процессов между органами брюшной полости и грыжевым мешком.
При небольших и неосложненных послеоперационных дефектах (менее 5 см) может быть выполнено простое ушивание апоневроза, т. е. пластика передней брюшной стенки местными тканями. Средние, обширные, гигантские, длительно существующие и осложненные послеоперационные грыжи требуют укрытия дефекта апоневроза с помощью синтетического протеза (герниопластика с установкой сетчатого протеза). При этом используются различные способы установки сетчатой системы по отношению к анатомическим структурам брюшной полости. В этих случаях нередко требуется разделение спаек, рассечение рубцов; при ущемлении послеоперационной грыжи — резекция кишки и сальника.
Прогноз и профилактика
Послеоперационные грыжи, даже при отсутствии осложнений, приводят к снижению физической и трудовой активности, косметическому дефекту, ухудшению качества жизни. Ущемление послеоперационной грыжи довольно часто (в 8,8% случаев) приводит к летальному исходу. После хирургического устранения послеоперационной грыжи (за исключением случаев многократного рецидивирования) прогноз удовлетворительный.
Профилактика послеоперационных грыж требует от хирурга выбора правильного физиологичного оперативного доступа при различных видах вмешательств, соблюдения тщательной асептики на всех этапах операции, использования качественного шовного материала, адекватной предоперационной подготовки и ведения больного после операции.
В постоперационном периоде от пациента требуется неукоснительное выполнение рекомендаций по питанию, ношению бандажа, физической активности, нормализации веса, ограничению физических нагрузок, регулярному опорожнению кишечника.
Источник
