Дифференциальный диагноз пупочной грыжи
Пупочной
грыжей(ПГ)-выхождение
органов брюшной полости через дефект
брюшной стенки в области пупка.. Возникают,
либо в раннем детстве, либо после 40 лет.
У женщин ПГ встречается вдвое чаще, чем
у мужчин, что связано с растяжением
пупочного кольца во время беременности.
ПГ у детей возникают в первые 6 мес после
рождения, когда еще не сформировалось
пупочное кольцо. Расширению пупочного
кольца и образованию грыжи способствуют
различные заболевания, связанные с
повышением внутрибрюшного
давления);пренебрежение физическими
нагрузками, врожденный дефект пупочной
области.
Клиника:
постепенно увеличивающееся в размерах
выпячивание в области пупка,
боль
в животе, возникающая при физической
нагрузке и кашле. При исследовании
обнаруживают
округлое выпячивание в области пупка
диаметром от 1—3 см до 30 см
и
более. В
горизонтальном положении больного
выпячивание уменьшается в размерах или
исчезает.
Черезистонченную
кожу, покрывающую выпячивание, можно
заметить перистальтическиеволны
кишечника.
При
вправимых грыжах
определяют края и величину грыжевых
ворот.При покашливании четко определяется
кашлевой
толчок.
ПГ часто бывают невправимыми,
при больших грыжах грыжевой
мешок
может быть многокамерным.
Диагностика:
надо проводить рентгенологическое
исследование желудка и 12-перстной кишки
или гастродуоденоскопию с целью выявления
заболеваний, сопутствующих грыже и
вызывающих боль в верхней половине
живота.
Диагностируют
пупочные грыжи по клиническим признакам
(ограниченная, податливой консистенции
припухлость в области пупка, наличие
грыжевого отверстия и др.)
При
дифференциальном диагнозе
Дифференциальная
диагностика пупочной грыжи проводится
с грыжей
белой линии живота, метастазами
в пупокрака
желудка,экстрагенитальным
эндометриозомпупка.
48.
Язвенная болезнь желудка и 12-перстной
кишки, осложненная перфорацией. Клиника,
Клиника, диагностика, эндоскопическая
и видеолапароскопическая картина,
дифференциальный диагноз, лечение. Виды
операций.
Перфорация
язвы — возникновение сквозного дефекта
в стенке желудка или кишки с выходом
содержимого в свободную брюшную полость..
Перфорация
язвы в свободную брюшную полость.
Клиническая
картина и диагностика. В
клиническом течении перфорации условно
выделяют три периода: первый — период
внезапных острых болей, второй — период
«мнимого благополучия», третий
— период диффузного перитонита.
Первый
период длится 3—6 ч. При перфорации
(иногда ей предшествует рвота) в
эпи-гастральной области внезапно
возникает чрезвычайно резкая постоянная
«кинжальная» боль, как «удар
ножом», «ожог кипятком». Раздражение
огромного рецепторного поля излившимся
содержимым нередко сопровождается
шоком. По мере истощения возможности
нервных рецепторов боли несколько
уменьшаются, состояние больного
стабилизируется, наступает непродолжительный
период мнимого благополучия. Вслед за
этим быстро начинает развиваться
диффузный перитонит.
Боль,
первоначально возникшая в эпигастральной
области или правом подреберье, перемещается
в правый нижний квадрант живота,
развивается перитонит.
Характерен
внешний вид больного в первые часы
заболевания: лицо бледное, выражает
испуг, покрыто холодным потом, положение
вынужденное — на спине или, чаще, на
правом боку с приведенными к резко
напряженному животу бедрами. Малейшее
движение усиливает боль в животе. Живот
втянут, имеет ладьевидную форму из-за
резкого напряжения мышц брюшной стенки.
Пальпация
и перкуссия живота резко болезненны.
Симптом Щет-кина—Блюмберга положительный.
Наличие свободного газа в брюшной
полости под или под печенью является
характерным признаком перфорации
органа, содержащего газ.
Второй
период, период «мнимого благополучия»,
наступает через 6 ч от начала заболевания.
Резко выраженные симптомы сглаживаются,
самочувствие больного улучшается,
уменьшаются боли в животе. Улучшение
состояния больного может ввести в
заблуждение как самого больного, так и
врача. Однако при анализе клинических
данных можно выявить нарастание признаков
развивающегося перитонита (учащение
пульса и дыхания, повышение температуры
тела, парез кишечника, лейкоцитоз).
Третий
период, период распространенного
перитонита, наступает через 8—12 ч.
Состояние больного к этому времени
становится тяжелым: самостоятельная
боль в животе умеренная, появляется
многократная рвота. Температура тела
высокая (38—40°С), а иногда понижена. Пульс
110—120 ударов в 1 мин, слабого наполнения;
артериальное давление понижено. В этот
период обнаруживаются все признаки
синдрома системной реакции на воспаление,
сигнализирующие об опасности развития
сепсиса, полиорганной недостаточности
и септического шока, о необходимости
принятия срочных мер для предотвращения
катастрофы.
При
рентгенологическом исследовании
обнаруживают высокое стояние диафрагмы
и ограничение ее подвижности, свободный
газ в брюшной полости, пневматоз
тонкой и толстой кишки, свидетельствующий
о развитии паралитической непроходимости.
Дифференциальная
диагностика. Перфорацию
язвы в ранний период дифференцируют
от острых заболеваний, при которых
возникает острая боль в верхней половине
живота. К таким заболеваниям относится:
Перфорация
опухоли желудкаОстрый
холециститПеченочная
коликаОстрый
панкреатитТромбоз
и эмболия сосудов брыжейки.Расслаивающая
аневризма аорты.Почечная
коликаИнфаркт
миокарда.Базальная
пневмония и плеврит.Спонтанный
пневмоторакс
Эндоскопическая
картина при перфорации язвы. при этом
определяется перфорационное отверстие,
из которого то появляются, то исчезают
пузырьки газа. При лапароскопии легко
обнаруживается перфоративное отверстие
на передней поверхности желудка. Серозная
оболочка желудка вокруг перфоратив-ной
язвы гиперемирована и отечна. При больших
размерах перфоративного отверстия
можно увидеть поступление в брюшную
полость содержимого желудка и пузырьков
воздуха.
Несколько более сложна
лапароскопическая диагностика прикрытой
перфорации язвы желудка или
двенадцатиперстной кишки. Чаще всего
прободная язва прикрывается печенью,
желчным пузырем, сальником и редко
петлей тонкой кишки. Если перфоративная
язва прикрыта печенью, то при лапароскопии
обнаруживают инфильтрированную стенку
желудка, к которой тесно прилегает
печень. Капсула печени на этом участке
отечна, имеет фибринозные наслоения.
При разъединении лапароскопом печени
и желудка в подпеченочном пространстве
определяется мутный выпот с хлопьями
фибрина и слизью. При прободении язвы
двенадцатиперстной кишки выпот окрашен
желчью.
Лечение.
Перфорация
язвы в свободную брюшную полость является
абсолютным показанием к экстренной
операции. В догоспитальный период
категорически противопоказано введение
наркотических препаратов.
Основной
целью оперативного лечения перфоративной
язвы является спасение жизни больного,
предупреждение или раннее начало лечения
перитонита. В зависимости от тяжести
состояния больного, стадии развития
перитонита, длительности язвенной
болезни и условий для проведения
операции применяют ушивание язвы,
иссечение язвы с пилоропластикой в
сочетании с ваготомией, экономную
резекцию желудка (антрумэктомию) в
сочетании со стволовой ваготомией.
Заключительным этапом операции по
поводу перфоративной язвы должен
быть тщательный туалет брюшной полости:
аспирация экссудата и гастродуоденального
содержимого, промывание растворами
антисептиков.
Соседние файлы в предмете Факультетская хирургия
- #
- #
- #
- #
03.10.20171.98 Mб116Острый холецистит.pptx
- #
Источник
Медучреждения, в которые можно обратиться
Общее описание
Патологию, при которой наблюдается выпадение внутренних органов через пупочное кольцо, называют пупочной грыжей. Заболевание проявляется образованием выпуклости в виде шара в области около пупка, которая появляется при напряжении живота, тошнотой, болями в эпигастральной области.
Диагноз ставит хирург на основе осмотра пациента, пальпации области живота, инструментальных исследований.
Лечение у детей до пяти лет консервативное. При отсутствии положительной динамики детям старше пяти лет, а также взрослым показано хирургическое устранение грыжевого выпячивания.
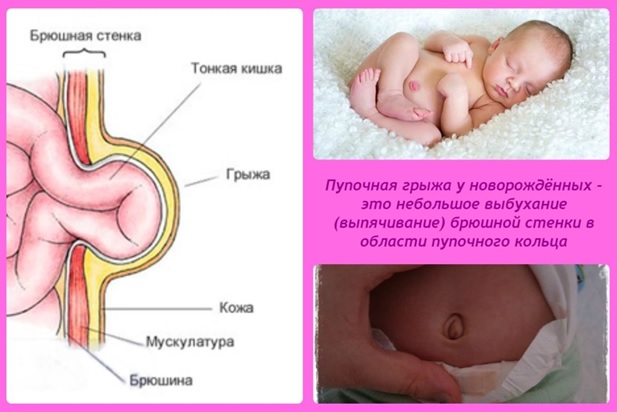
Классификация
По происхождению выделяют два вида грыжи:
- врожденная;
- приобретенная.
По возможности вправления выделяют следующие виды грыж:
- Невправимая. Выпячивание внутри пупочного кольца вправить не удается. Это связано с развитием спаечного процесса, в результате которого грыжа сращивается с грыжевым отверстием. Это запущенная форма грыжи, которая может привести к развитию тяжелых осложнений и представляет опасность для жизни больного.
- Вправимая. При принятии пациентом горизонтального положения грыжа исчезает. Подобный вид грыжи наблюдается на начальных стадиях заболевания и легко поддается коррекции.
Причины возникновения пупочной грыжи
Чаще всего данный вид грыжи возникает у людей с лишним весом, беременных женщин, а также у лиц, которые занимаются силовыми видами спорта или часто поднимают тяжести в силу своих должностных обязанностей.
Основными причинами заболевания являются:
- Врожденные нарушения строения пупочного кольца. В норме вскоре после рождения на пупочном кольце появляются заживляющие рубцы, и оно закрывается. Если полноценного рубцевания не происходит, то в кольце остается отверстие, которое под воздействием провоцирующих факторов может расшириться с развитием грыжи.
- Травмы живота и последствия перенесенных операций.
- Беременность и роды. Известно, что с каждым месяцем беременности живот все больше растет, соответственно повышается нагрузка на внутренние органы, что может ослабить мышцы живота и привести к появлению грыжи. Выпячивание может появиться и после родов.
До тех пор, пока живот не обретет нормальную форму, грыжа не исчезает. Наиболее опасной считается вторая половина беременности, когда активно растет матка и плод. Повышают давление в брюшной полости и запоры, которые часто сопровождают беременность. Повышают вероятность развития грыжи многоплодие, тяжелые роды, крупный плод. - Наследственная предрасположенность. Грыжа может развиться при некоторых врожденных заболеваниях соединительной ткани.
- Повышенное внутрибрюшное давление.
- Резкая потеря веса. Если человек садится на жесткую диету, то он довольно быстро начинает терять вес, что не всегда полезно для здоровья. Резкое снижение веса также наблюдается при тяжелых заболеваниях. Быстрое снижение веса приводит к тому, что пупочное кольцо ослабевает и развивается грыжа.
- Гиподинамия. Низкая физическая активность ослабляет мышцы живота, что может привести к развитию грыжи. Этот же результат может наблюдаться при сверхтяжелых нагрузках.
- Ожирение. При лишнем весе повышается нагрузка на брюшную стенку и внутренние органы, что в итоге может привести к их выпячиванию.
Симптомы пупочной грыжи
Основным клиническим признаком заболевания является выпячивание в области пупка. Оно может иметь разный размер, от едва заметного до очень большого. Если положить на него пальцы и слегка кашлянуть, то ощущается характерный толчок.
При нажатии выпячивание исчезает, так как грыжа вправляется в брюшную полость. Образование больших размеров может перестать вправляться.
При отсутствии терапии в области очага поражения образуются спайки, которые мешают грыже вправляться обратно. Попытки тужиться, физические нагрузки, резкие движения вызывают боль.
У детей заболевание проявляет себя уже в первый месяц жизни. Следует помнить, что торчащий пупок не всегда является признаком грыжи. Возможно, это просто особенность организма данного конкретного ребенка.

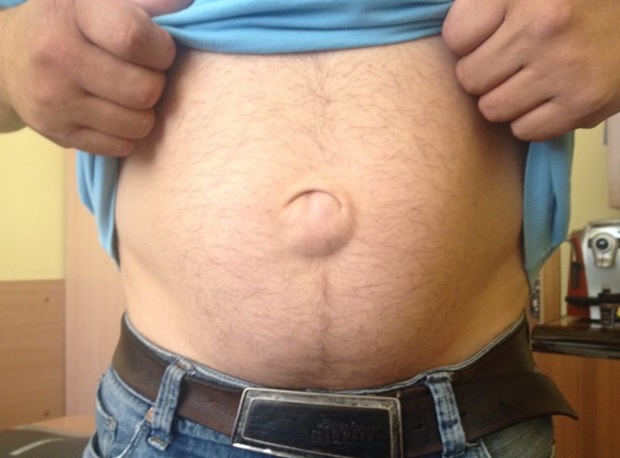
Ниже перечислены симптомы, при которых родители должны показать ребенка врачу:
- выпячивание округлой формы, которое легко вправляется;
- ребенок ведет себя беспокойно;
- в расслабленном состоянии выпячивания не видно, но при напряжении мышц живота оно тут же появляется;
- боли при грыже наблюдаются редко, если у ребенка появляется слабость, тошнота, боли и вздутие живота, то это может говорить о развитии осложнений, в этом случае необходимо немедленно показать ребенка доктору.
Симптомы пупочной грыжи при беременности:
- при ощупывании пупка под ним ощущается пустая полость;
- сильное выпячивание пупка;
- периодически возникающие щелчки в животе, которые похожи на лопанье пузырьков.
Диагностика пупочной грыжи
При поступлении в больницу пациента осматривают, выявляют характерные симптомы пупочной грыжи. При появлении сомнений специалист может назначить ряд дополнительных исследований (герниография, УЗИ пупочной грыжи, гастроскопия, рентгенография органов брюшной полости).
Кроме этого, проводят дифференциальную диагностику заболевания от доброкачественных новообразований, раковых метастазов (наблюдаются крайне редко), врожденных аномалий развития пупочного кольца.
Лечение пупочной грыжи
Выбор методики терапии зависит от возраста пациента, его общего состояния, размеров грыжи. У детей до 7 лет выпячивание может исчезнуть само по себе, поэтому в этом случае показана выжидательная тактика, без радикальных мер.
Если грыжа пупочного кольца сохраняется после достижения ребенком возраста 7 лет, а также если выпячивание диагностируется у взрослого, то единственным методом лечения является операция.
Лечение пупочной грыжи без операции может быть назначено при наличии противопоказаний к оперативному вмешательству:
- беременность пациентки;
- некоторые острые соматические заболевания;
- иммунодефицит;
- периоды обострения хронических патологий;
- некоторые заболевания ССС и органов дыхания.
В этом случае пациентам показано ношение бандажа грыжевого, ограничение нагрузок, укрепление пресса и другие манипуляции, направленные на то, чтобы максимально восстановить нормальное состояние брюшной полости и улучшить качество жизни пациента.
При пупочной грыже важно правильно питаться. Это облегчит симптомы заболевания и повысит эффективность проводимой терапии.
При составлении рациона питания пациент должен придерживаться следующих правил:
- дробное питание (пищу следует принимать часто, но небольшими порциями);
- исключение острой, жареной, консервированной пищи, сладостей;
- отказ от употребления крепкого чая и кофе, алкоголя.
После проведения оперативного вмешательства правила питания таковы:
- в рационе должно быть достаточное количество белковой пищи;
- в течение нескольких дней после окончания операции нужно употреблять пищу, которая не вызывает образования запоров;
- из рациона нужно исключить острую, копченую и маринованную пищу.
Операция по удалению грыжи может проводиться при помощи лапароскопии или открытым доступом. Для удаления грыжи в области пупка часто используют традиционную методику, суть которой заключается в использовании местных тканей для пластики (натяжной метод) или имплантов (не натяжной метод).
При натяжной пластике устранение грыжевого выпячивания передней брюшной стенки проводят путем сшивания мышц и наложения специальной сухожильной пластинки из эластических и коллагеновых волокон. Проведение операции по данной методике показано при небольшом размере пупочной грыжи и отсутствии у пациента ожирения.
После удаления пупочной грыжи следует минимум на три месяца исключить любые нагрузки. Это необходимо для того, чтобы не разошлись швы, и не наступил рецидив заболевания.
При не натяжной пластике используют синтетические импланты, грыжу закрывают при помощи специальной гипоаллергенной сетки. Через некоторое время после операции в имплант прорастают собственные ткани пациента.
Установка импланта может быть произведена двумя методами. В первом случае имплант размещают непосредственно под кожей, над апоневрозом. Такой метод обычно проводится при оперировании пожилых пациентов или в случае, если человек может себе позволить в течение длительного времени не возвращаться к активному образу жизни.
Во втором случае имплант помещают под пупочным кольцом. Данная методика более предпочтительна и требует меньшего времени на реабилитацию, что крайне ценно для человека трудоспособного возраста, которому необходимо как можно скорее вернуться к работе.
Малоинвазивные операции проводятся при помощи лапароскопии, когда делается небольшой прокол и вводится специальная видеокамера, при помощи которой хирург отслеживает ход операции.
Реабилитационный период короткий и не превышает 14 дней. Рецидивы возникают крайне редко. К преимуществам лапароскопической операции при выпячивании пупка относят минимальный травматизм, практически полное отсутствие рецидивов грыжи, короткий восстановительный период.
Чтобы не разошлись швы в течение нескольких дней после операции необходимо соблюдать постельный режим. При наличии показаний пациенту назначают курсы физиотерапии, обезболивающие препараты, антибиотики.
После операции и успешного реабилитационного периода пациент должен в течение нескольких лет периодически проходить обследование. Это необходимо для ранней диагностики возможных рецидивов.
Осложнения
Самым частым осложнением является ущемление пупочной грыжи. Это состояние опасно тем, что прекращается кровоснабжение в петле кишечника или сальнике, что приводит к их отмиранию.
Ущемление может произойти даже на фоне небольших нагрузок. Оно начинается внезапно, протекает остро и проявляется клинически следующими симптомами:
- резкая боль в животе, которая отдает в спину и усиливается при повышении внутрибрюшного давления, боль уменьшается только в состоянии полного покоя;
- боли в области бедер и паха — появляются при развитии кишечной непроходимости;
- снижение давления, одышка, понос, учащенное сердцебиение;
- кровь в моче, задержка газов, нарушение мочеиспускания.
При ущемлении грыжи развивается воспаление в кишечнике, брюшине или сальнике. Кроме этого ущемление может привести к развитию острого перитонита.
Профилактика
Основными мерами предупреждения заболевания являются:
- правильное перевязывание пуповины ребенку и ухаживание за пупком, чтобы он заживал правильно;
- грудничков необходимо несколько раз в день выкладывать на живот, это поможет укрепить мышцы брюшной стенки;
- не стоит слишком туго пеленать ребенка, держать его в течение длительного времени в вертикальном положении;
- беременным женщинам рекомендуется носить бандаж, вести здоровый образ жизни;
- правильное питание;
- своевременное лечение заболеваний, которые могут привести к развитию грыжи;
- соблюдение правил безопасности, отказ от подъема тяжестей и занятий силовыми видами спорта — особенно важно соблюдать эту рекомендацию людям, которые в прошлом перенесли оперативные вмешательства на органах брюшной полости;
- отказ от малоподвижного образа жизни, занятия физкультурой (без фанатизма и поднятия тяжестей);
- контроль веса, недопущение развития ожирения;
- отказ от сидения на диетах, которые приводят к резкой потере веса;
- соблюдения правил безопасности, недопущение травм брюшной полости;
- немедленное обращение к врачу при появлении первых возможных симптомов пупочной грыжи — это поможет вовремя начать терапию и избежать развития осложнений.
Здоровья вам!
Что нужно пройти при подозрении на пупочную грыжу
Источник