Герниопластика пупочной грыжи реабилитация

Грыжа (лат. hernia) — выход органов полностью или частично из своей анатомической полости через естественное или патологически образованное отверстие в тканях. Выпячивание органа происходит в пространство между мышцами или существующие рядом анатомические карманы и полости.
Термин был введен еще в древности К. Галеном. Грыжи могут быть легочные, дифрагмальные, мозговые, паховые, мышечные, вентральные (грыжи живота).
Самые частые – вентральные и паховые. Единственный для них метод лечения – герниопластика, т. е. хирургический способ.
Причины развития вентральных грыж
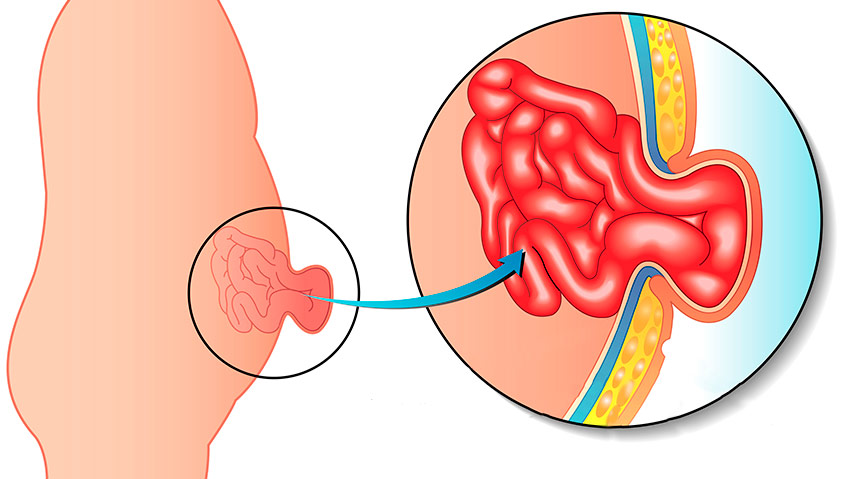
Главная ее причина – несостоятельность абдоминальных мышц, которые не выдерживают повышения внутрибрюшного давления. Чаще всего это возникает при ожирении, истощении, беременности, подъеме тяжестей, частом крике и плаче у младенцев, хронических легочных патологиях, запорах и т. п.
По происхождению

Грыжи бывают врожденные (порок развития) и приобретенные, вправимые и невправимые. Невправимыми они становятся после ущемлений и спаек.
По наличию осложнений – осложненные и неосложненные.
По течению – первичные, послеоперационные и рецидивные.
Методы и виды операции
Операция при грыжах живота включает в себя 2 этапа: герниотомия (грыжесечение) и герниопластика (ушивание грыжевых ворот).
На первом этапе происходит поиск и обнаружение грыжевого мешка, его рассечение, ревизия содержимого и при возможности вправление жизнеспособных частей в брюшную полость. При наличии некротизированных тканей – они отсекаются.
Герниопластика – это второй и главнейший этап операции. Она может проводиться многими способами. Объединены они в 3 большие группы:
- ушивание натяжением собственных тканей;
- укрепление грыжевых ворот лоскутами из других тканей;
- закрытие грыжевого отверстия полимерной сеткой с дальнейшим ее вживлением.
Главным недостатком всех ранее производимых методов герниопластики пупочной грыжи до 1960-х годов 20 века было натяжение тканей при ушивании грыжи. Такая процедура давала до 70 % осложнений и рецидивов, поскольку такой шов оказывался несостоятельным. Поэтому сегодня подобный метод заменен более результативными способами – без натяжения.
Разновидности операций при грыжах
На сегодняшний день натяжная герниопластика пупочной грыжи применяется все реже потому, что:
- дает сильный постоперационный болевой синдром;
- длительный период восстановления;
- трудоспособность теряется минимум на 3 месяца;
- при малейшем напряжении шов расходится;
- в трети случаев возникают рецидивы.
Отзывы пациентов о таком способе крайне негативные.
Большая часть практикующих хирургов сегодня за ненатяжные методы, например, часто применяют установку сетчатого имплантата. Он полностью принимает на себя все давление. Ячеистая его структура создана так, что в него быстро прорастают фиброзные клетки, и в дальнейшем стенка живота только укрепляется. Сетка создана из полимерных инертных материалов и прекрасно вживается.

Герниопластика пупочной грыжи сеткой снижает вероятность рецидива меньше, чем до 3 %. Кроме этих 2 методов, применяют и смешанный вариант, когда натяжение тканей сочетается с наложением имплантата.
В зависимости от доступа герниопластика также может быть:
- открытой;
- лапароскопической.
Более предпочтительна лапароскопия ввиду минимальной ее травматичности и осложнений. Наркоз при этом назначают эндотрахеальный с миорелаксацией.
Этапы операции в целом
Методов много, но этапы одинаковы:
- Сначала мягкие ткани разрезаются и отыскивается грыжа.
- Проводится ее ревизия и оценивается жизнеспособность тканей.
- При возможности она вправляется или иссекается.
- Затем идет этап пластики.
Показания и противопоказания герниопластики
Планируя герниопластику грыжи, врач оценивает пользу и риски от операции. Особенно если речь идет о пожилых больных.
Абсолютные показания:
- Ущемление грыжи – операция экстренная.
- Рецидив после операции.
- Вероятность разрыва грыжи при истончении над ней кожи.
- Появление спаек после операции в сочетании с кишечной непроходимостью.
- Обтурационная непроходимость кишечника.
Противопоказания:
- возраст после 70 лет;
- острые инфекции;
- терминальные состояния;
- шоковые состояния и сепсис;
- ожирение;
- цирроз печени с асцитом;
- варикоз вен пищевода;
- диабет;
- нарушение свертываемости крови;
- грыжи после рака.
Современные возможности анестезии и лапароскопического метода лечения делают герниопластику вентральной грыжи возможной даже при противопоказаниях, но степень риска всегда оценивается индивидуально.
Предоперационная подготовка
Пациент сдает все стандартные анализы и делает УЗИ органов живота. За неделю отменяются антикоагулянты. Накануне легкий ужин, утром нельзя пить и есть.
Метод Лихтенштейна
Герниопластика пупочной грыжи по Лихтенштейну – наиболее популярный вариант пластики, потому что не требуется длительной подготовки больного, техника метода довольно несложна.
Единственный недостаток – имплантация полимерной сетки, которая дорогая по цене. Этот тип операции применим для многих грыж — пупочной, паховой, бедренной. Сетка устанавливается под мышечный апоневроз, без разрезов мышц и фасцией. Поэтому эта операция малотравматична, и это самый главный ее плюс.
Наибольшее количество положительных отзывов о герниопластике пупочной грыжи приходится на долю именно по методу Лихтенштейна. Она практически не имеет рецидивов (99 % успеха).
Натяжная герниопластика по Бассини
Герниопластика паховой грыжи по этому способу – это классическая операция с натяжением при паховых грыжах. Анестезия местная или спинальная. Разрез до 8 см в длину делается без рассечения брюшины.
Хирург отыскивает и вскрывает семенной канатик, содержимое грыжевого мешка возвращается в брюшную полость, а часть нежизнеспособных оболочек отсекается. Затем паховая связка подшивается к прямой мышце живота, семенной канатик переводится вверх, затем апоневроз наружной косой мышцы живота ушивается. Все это получило название пластики задней стенки пахового канала по Бассини.
Способ Мейо
Герниопластика пупочной грыжи по Мейо – метод натяжной. Разрез стенки живота продольный, с левосторонним обходом пупка. Кожа и клетчатка затем отсепаровывается от стенки грыжевого мешка и рассекается пупочное кольцо. После вправления грыжи, хирург сложной последовательностью наложения швов обеспечивает прочность и многослойность стенки живота, чтобы не было расхождений.
Другие методы
Герниопластика паховой грыжи по методу Постемского – натяжной способ. В ходе операции полностью вырезают паховый канал, из оставшихся мышц хирург моделирует новый канал, через который пропускается семенник, мышцы сшиваются. Для такого способа достаточно местной анестезии.
Пластика пупочной грыжи по методу Сапежко. Наркоз общий. В ходе операции полностью удаляется и кожа, и пупок. Грыжевые ворота раскрываются продольным разрезом. После заправления грыжевого содержимого мешочка внутрь брюшины разрез сшивается.
Пластика грыжи по методу Лексера — открытая герниопластика пупочной грыжи. Применяется при спаивании пупка с дном грыжевого мешка. После вскрытия техника ревизии и вправления та же, что и в обычной операции. Вырезанный вначале лоскут кожи возвращается на место и подшивается узловым швом.
Пластика грыжи по методу Краснобаева. Вид наркоза любой. Такой метод применяется в детской хирургии детям после полугода. Удаление грыжевого мешочка происходит без разреза апоневроза ребенка, закрытие грыжевого канала производится шелковой нитью.
Метод Марси — сужается расширенное глубокое паховое кольцо. Операция называется еще простым закрытием кольца. В этом случае оно повреждается минимально. Метод рассчитан на косые паховые грыжи у лиц любого пола.
Герниопластика паховой грыжи
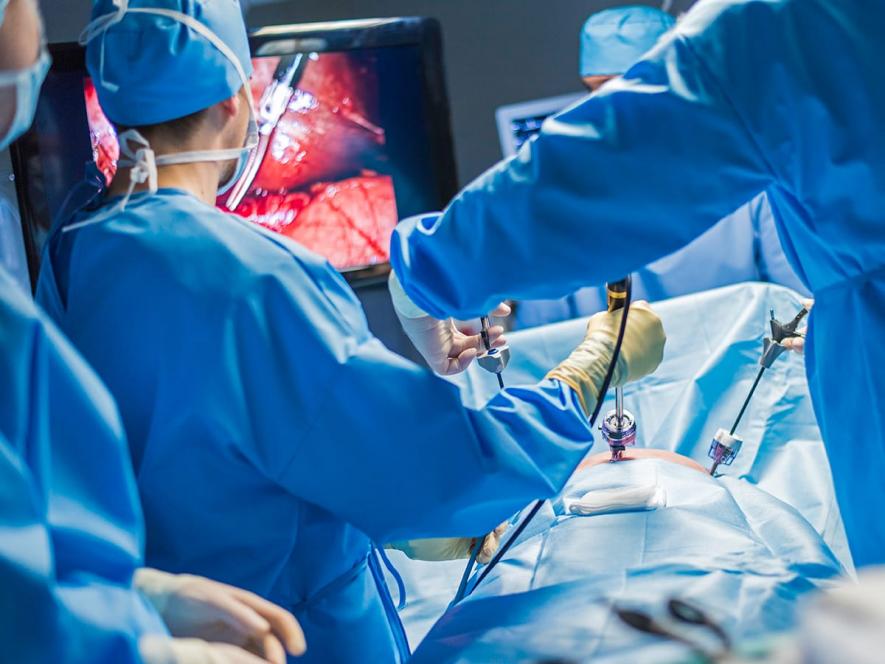
Лапароскопическая операция устраняет полностью причины появления грыжи. Место выпячивания сшивается, накладывается имплантат – полимерная сетка. Т. е. метод ненатяжной. Особенностью паховых грыж является тот факт, что во время операции часто обнаруживается и паховая грыжа противоположной стороны.
Лапароскопия типична: производят 3 небольших надреза немного выше паховой области – для введения лапароскопа и 2 для выполнения манипуляций. Этапы удаления те же: обнаружение грыжи, ревизия грыжевого мешка, установление причины грыжи. Попавшая в мешок петля тонкого кишечника возвращается на свое место (она и бывает провокатором выпячивания) и накладывается заплатка. Закрепление ее происходит на брюшинных мышцах титановыми скрепками.
Длительность операции – около часа. Болевые ощущения небольшие после операции, проходят через 2-3 дня. Полное восстановление в течение месяца. Обычно рецидивов и осложнений такой метод не дает.
Лапароскопическая операция пупочной грыжи

Преимущества лапароскопической герниопластики пупочной грыжи заключаются в:
- минимизации повреждений брюшной стенки;
- хорошем эстетическом эффекте;
- отсутствии осложнений в виде нагноения и кровотечений;
- минимальность болевых ощущений и быстрое восстановление;
- возможность проведения операции у тяжелых больных.
К недостаткам можно отнести необходимость общего наркоза и использование миорелаксантов, длительность операции.
При эндоскопической герниопластике грыжи живота хирург делает те же 3 небольших надреза, о которых говорилось. В абдоминальную полость накачивается газ, что позволяет улучшить обзорность, в дальнейшем техника проведения аналогична любому грыжесечению.
Среди недостатков можно отметить существующую возможность повреждения самими манипуляторами подкожных плохо различимых сосудов. Возникающее при этом кровотечение остановить можно не совсем быстро. Поэтому эндоскопические операции всегда лучше проводить опытным квалифицированным хирургам.
Послеоперационный период и осложнения
Период реабилитации протекает чаще всего в течение 2 недель. Осложнений не бывает. Швы при таком благоприятном течении удаляют через неделю. По показаниям врач может порекомендовать ношение бандажа, удерживающего шов от нагрузки и давления внутренних органов.
После эндоскопии бандаж обычно не требуется. Болевой синдром после операции прекрасно поддается действию обычных анальгетиков.
С противовоспалительной целью и для снятия отека вокруг раны кратковременно назначают НПВС. Никаких физических нагрузок и подъема даже небольших тяжестей быть не должно.
По истечении индивидуального срока можно начинать выполнять лечебную гимнастику. Тренировка должна происходить без рекордов, очень постепенно. Боли быть не должно. Необходима нормализация веса.
Осложнения редки, но все же они возможны:
- Воспаление и нагноение шва.
- Рецидив.
- Возможное повреждение нервно-сосудистого пучка или соседних органов во время операции.
- Прорезывание шовных нитей со всеми вытекающими отсюда последствиями, резкое натяжение тканей.
- Смещение сетчатого имплантата со своего места.
- Спаечная болезнь.
- Отторжение имплантата.
- Осложнения от общего наркоза.
Свойства полимерных сеток для имплантации
К преимуществам можно отнести:
- повышенную прочность;
- не вступают в химические и биологические реакции;
- гипоаллергенны;
- нетоксичны;
- не дают развиться инфекциям и воспалению;
- гибкие и эластичные;
- имеют противораковые свойства.
Герниопластика — «золотой стандарт» лечения грыж. Операции выполняются в индивидуальном порядке. Скорейшее восстановление возможно, если соблюдать предписания врача и вести здоровый образ жизни.
Источник
В хирургии есть два этапа во время операции на грыжах: герниотомия (иссечение или вправление грыжевого мешка) и герниопластика пупочной грыжи (ушивание грыжевых ворот). На сегодняшний день методика насчитывает примерно 300 методов проведение операций.
Основные виды герниопластики
Рассмотрены нюансы наиболее распространенных видов оперативного вмешательства.
Ненатяжная герниопластика
Хирургический метод устранения грыжевых выпячиваний при помощи синтетических имплантатов (сетки), которые подшиваются к тканям в животе. Наиболее широко используется при удалении грыжи передней брюшной стенки или в паховой зоне. Этот способ является самым популярным, так как имеет низкий риск травматизма, а рецидивы встречаются крайне редко (в 1–5% случаев).
Существует 2 метода ненатяжной герниопластики: открытые и закрытый (эндоскопический или лапороскопический). Открытый способ заключается в рассечение кожи и других подкожно-жировых слоев через открытый разрез операционного поля. Этот метод наиболее подходит для рецидивирующих грыж или тех, что имеют большой размер.
Закрытый метод или лапароскопическая герниопластика проводится с помощью современного оборудования (лапароскопа), благодаря которому делаются небольшие надрезы кожи. Специальное видеоустройство помогает следить за ходом операции. За счет этого у метода имеется множество преимуществ: еле заметный шрам после операции, короткий послеоперационный период и быстрая реабилитация.
Натяжная герниопластика
Хирургический метод, основанный на сшивании грыжевых ворот путем стягивания соседних тканей. В настоящее время операция выполняется не так часто и практикуется лишь при незначительных размерах грыжевого мешка. Обязательным условием для выполнения операции является молодой возраст пациента: кожные покровы и мышечный слой должны быть эластичными и крепкими.
В случае противопоказаний к натяжной герниопластике используется ненатяжной метод. Натяжная пластика может осуществляться несколькими способами: пластика по Мейо, методика Сапежко, технология Лексера и т. д. достоинством этих методов является доступность и простота выполнения, кроме того, они не занимают много времени.
Кроме этого, можно отказаться от общего наркоза и выполнить операцию под местной анестезией.

Врач сам подберет оптимальный метод оперативного вмешательства
Смешанная (комбинированная) герниопластика
Метод грыжесечения, который может включать в себя несколько вариантов удаления грыжевого мешка.
Другие методы проведения герниопластики
Чтобы не допустить рецидив грыжи, необходимо правильно выбрать метод обработки грыжевых ворот. Практически все операции выполняются ненатяжным способом. Метод Лихтенштейна является самым распространенным и популярным, не требует специальной подготовки пациента, практически не дает осложнений и рицедивов.
Проводится метод под общим или спинномозговым наркозом, открытым доступом или лапароскопически. В ходе операции делается надрез не более 5 см параллельно паховой связке. Затем следует клетчатка и сухожильная пластинка косой мышцы живота.
С помощью инструментов грыжа погружается вглубь брюшной полости и накладывается сетка, которая сначала пришивается к надкостнице лонного сочленения, а потом к паховой связке. После ушивается апоневроз и края кожи.
Герниопластика по Бассини чаще всего применяется при паховых грыжах, имеющих небольшой размер. Делается разрез не более 8 см немного выше паховой связки, не рассекая брюшину. Содержимое грыжевого мешка помешается в брюшную полость, а часть прилежащих оболочек отсекается. После того как грыжа ликвидирована, к связке пришивается прямая мышца живота, поверх нее помещается семенной канатик и ушивается апоневроз и другие ткани.
Способ Мейо рекомендован при пупочной грыже и относится к натяжным методам. Кожа во время операции разрезается продольно, слева от пупка. Потом отсепаровывают слой кожи с клетчаткой от грыжевого содержимого и разрезают пупочное кольцо.
После полного выделения пупочной грыжи внутреннюю часть ее возвращают в живот, а оболочку иссекают, зашивая серозный слой. Сначала подшивают верхний апоневроз прямой мышцы живота, затем нижний его край. Такая последовательность необходима для прочности стенки живота в месте прежней локализации выпячивания.

Лапороскопическая герниопластика является наиболее щадящей и менее травматичной операцией
В ходе лапароскопической операции делается три небольших разреза через которые в брюшную полость вводятся инструменты. Вариант пластики рассматривается индивидуально, исходя из размеров грыжи, ее расположения, анатомической особенности и т. д.
Виды используемых сеток для операций
То, каким будет результат после проведенной операции напрямую зависит от выбора имплантата. Широкий выбор позволяет специалисту подобрать необходимый материал, исходя из размера грыжи, состоянию тканей, особенностей организма и даже ценовой категории.
Существует 4 вида имплантатов, свойства которых зависят от состава материала:
- Не рассасывающиеся (в составе полиэстер, полипропилен или тефлон) прочны на протяжении длительного периода времени. Материал не меняет своих свойств под воздействием организма. Способствует активному образованию соединительной ткани, не вызывает аллергии и не инфицируется.
- Частично рассасывающиеся (в составе полипропилен, покрытый специальным веществом, способствующий связывать различные ткани) не способствуют появлению нагноений, не вызывают аллергии. После того как сетка была установлена, она начинает рассасываться, стимулируя процесс регенерации, однако полипропилен остается и исключает рецидив грыжи.
- Рассасывающиеся (в составе полиглактин 910 и полигликоливая кислота) обеспечивают повышенную прочность. Спустя 3–4 месяца после постановки полностью рассасываются и полностью затягивают повреждение соединительной тканью.
- РНS-система ( многокомпонентный материал, не поддающийся рассасыванию) состоит из 3 слоев: эндопротез прикрывает внутреннее повреждение, центральный протез локализуется в грыжевых воротах, верхний протез устанавливается снаружи. При использовании таких имплантатов накладывается минимальное количество швов.
Когда проводится операция и противопоказания к ней
Все грыжи, которые появляются, рекомендуется лечить только хирургическим путем. Консервативный метод способен только приостановить прогрессирование и снять неприятные клинические проявления. Именно поэтому образовавшееся грыжевое выпячивание это повод обратиться к хирургу, хотя многие специалисты не спешат с проведением операции.

Перед тем как выполнить лапароскопию или открытую операцию врач оценивает возможную пользу и риск развития осложнений
Особенно это касается лиц пожилого возраста. Заранее запланированные операции переносятся, чаще всего, хорошо. Но иногда бывают случаи, когда жить с грыжей намного безопасней, чем выполнить операцию, особенно под общим наркозом.
Существует несколько вариантов, при которых проведение герниопластики просто необходимо:
- ущемленная грыжа;
- рецидивирующая грыжа после предыдущей операции;
- выпячивание в месте послеоперационных швов;
- большой риск разрыва грыжевого мешка, кожа над ним гиперемирована и истончена;
- нарушение проходимости кишечника в результате спаечного процесса в брюшной полости;
- закупорка просвета кишечника.

Но есть и ряд противопоказаний к проведению оперативного вмешательства. Например, пожилым людям, возраст которых превышает 70 лет и у них имеются заболевания сердца или легких, операция не проводится, даже если грыжевой мешок имеет огромный размер. Исключением является только ущемление, ведь при этой патологии оказывается неотложная помощь.
Беременным женщинам практически в 97% случаев врачи посоветуют повременить с операцией до момента родов. Лапароскопия в этот период категорически запрещена. Сепсис, состояние шока, острые инфекционные болезни, гипоксия всех тканей являются абсолютными противопоказаниями для любого вида герниопластики.
Сюда даже можно отнести ожирение второй и третьей степени, при которых будет просто невозможно проведение лапароскопии.
Кроме этого, существует ряд других патологий, проведение операций при которых имеет высокий риск для жизни пациентов: цирроз печени, асцит, варикозное расширение вен пищевода, сахарный диабет, острая почечная недостаточность, нарушение процесса свертывания крови, злокачественные новообразования в брюшной полости.
Подготовка пациента перед герниопластикой
Подготовка перед герниопластикой практически ничем не отличается от любого планового хирургического вмешательства. Врачом назначается дата проведения операции и до этого времени необходимо пройти ряд обследований:
- клинический и биохимический анализ крови и мочи;
- флюорография;
- электрокардиограмма сердца;
- исследования на ВИЧ, гепатит, сифилис;
- исследование крови на группу и резус-фактор;
- анализ на свертываемость;
- УЗ исследование органов брюшной полости.

Комплексная диагностика — обязательный этап подготовки
Если пациент принимает какие-либо препараты, то необходимо в обязательном порядке сообщить об этом лечащему врачу. Некоторые из них могут сказываться на свертываемости крови (например, аспирин) и провоцировать кровотечение.
Также стоит рассказать специалисту об аллергии на те или иные лекарственные препараты. Накануне операции стоит опорожнить кишечник с помощью специальных препаратов или очистительной клизмы с целью профилактики возможных послеоперационных осложнений.
Период реабилитации после проведения операции
Чаще всего после проведения операции не наблюдается каких-либо осложнений. Пациенту разрешается подниматься с кровати уже в первые сутки. Чтобы процесс реабилитации проходил быстрее и легче, необходимо соблюдать некоторые правила:
- в течение первого месяца необходимо носить бандаж послеоперационный при использовании сетчатых имплантатов;
- показано занятия лечебной гимнастикой не ранее, чем через 2 недели после проведения операции в целях укрепления мышц живота(при этом запрещаются упражнения для мышц брюшного пресса);
- после оперативного вмешательства проводятся перевязки не менее 2 раз в день, где на 7 сутки происходит снятие швов (за исключением саморассасывающихся швов);
- возможен прием обезболивающих препаратов при сильных болях;
- при необходимости назначаются антибиотики, комплексы витаминов, иммуностимулирующие препараты.
После операции следуют избегать любых физических нагрузок, которые будут провоцировать натяжение передних мышц живота.
Возможные осложнения после операции
Даже такое оперативное вмешательство, как герниопластика, может сопровождаться некоторыми осложнениями. Чаще всего они связаны с возникновением раневой инфекции. Именно поэтому после любой хирургической операции в обязательном порядке назначается курс антибиотикотерапии
Еще некоторое время назад хирурги были уверены, что причиной нагноения являлись сетчатые имплантаты, но проведя ряд исследований, специалисты не нашли этому факту подтверждений. Серома – один из видов послеоперационных осложнений, который характеризуется скоплением серозной жидкости в области проведения операции.
Симптомы серомы, если она появляется, можно наблюдать через несколько дней. Главными ее признаками являются отечность и болезненность в месте проведения разреза, которые нередко путают с рецидивирующей грыжей. Лечить ее можно как медикаментозно, так и хирургическим путем.

Запрет физической активности на время восстановления позволит предупредить развитие ряда осложнений
Гематома – ограниченное скопление крови, которое, обычно, не приносит никакого дискомфорта. В среднем гематомы проходят самостоятельно через 1–2 недели от момента появления. Крайне редко они могут нагноиться или разовьется рубцовая деформация, которая будет ограничивать подвижность соседних тканей.
Послеоперационная невралгия проявляется в виде жжения, покалывания, снижения чувствительности некоторых частей тела. Повторное проведение лапароскопии не дает 100% гарантии избавления от неприятных симптомов.
Источник
