Грыжа белой линии живота латынь
Ãëàâà X
Ãðûæè áåëîé ëèíèè æèâîòà
(Hernia lineae albae, hernia epigastrica)
AHATOMO-ÒÎÏÎÃÐÀÔÈ×ÅÑÊÈÅ ÄÀÍÍÛÅ
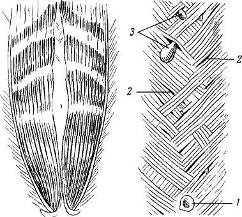
Àïîíåâðîòè÷åñêèé ó÷àñòîê ïåðåäíåé áðþøíîé ñòåíêè æèâîòà îò ìå÷åâèäíîãî îòðîñòêà äî ëîííîãî ñî÷ëåíåíèÿ, îãðàíè÷åííûé âíóòðåííèìè êðàÿìè ïðÿìûõ ìûøö æèâîòà, íàçûâàåòñÿ áåëîé ëèíèåé. Ýòà ëèíèÿ îáðàçóåòñÿ ïåðåêðåùèâàþùèìèñÿ ñóõîæèëüíûìè ïó÷êàìè øåñòè øèðîêèõ ìûøö æèâîòà (òðåõ ñ ëåâîé ñòîðîíû è òðåõ ñ ïðàâîé) è ïî ñâîåìó ðàñïîëîæåíèþ ñîîòâåòñòâóåò ñðåäèííîé ëèíèè òåëà. Øèðèíà áåëîé ëèíèè âûøå ïóïêà ñîñòàâëÿåò 12 ñì, íà óðîâíå ïóïêà îò 2,4 äî 3 ñì. Ó äåòåé äî 2 ëåò øèðèíà áåëîé ëèíèè íà óðîâíå ïóïêà êîëåáëåòñÿ îò 0,4 äî 2,53 ñì.  âåðõíåì ó÷àñòêå áåëîé ëèíèè íàáëþäàþòñÿ óçêèå ïðîäîëãîâàòûå ùåëè, ñëóæàùèå âîðîòàìè äëÿ âûõîäà ïðåäáðþøèííûõ æèðîâèêîâ. Íàä ëîáêîâûì ñî÷ëåíåíèåì áåëàÿ ëèíèÿ íåñêîëüêî ðàñøèðÿåòñÿ, îáðàçóÿ îñîáóþ ñâÿçêó îïîðó áåëîé ëèíèè (adminiculum lineae albae), èìåþùóþ ôîðìó íåáîëüøîãî òðåóãîëüíèêà (ðèñ. 16, à).

Ðèñ. 16.
à áåëàÿ ëèíèÿ æèâîòà (ïî À. À. Äåøèíó);
á àïîíåâðîòè÷åñêèå ùåëè áåëîé ëèíèè ìåñòà âûõîäà ïðåäáðþøèííûõ
ëèïîì è ãðûæ:
1 ïóïîê; 2 àïîíåâðîòè÷åñêàÿ ùåëü; 3 ïðåäáðþøèííàÿ ëèïîìà.
Ïî À. À. Äåøèíó, áåëàÿ ëèíèÿ áûâàåò äâóõ òèïîâ: 1) âîëîêíà, îáðàçóþùèå áåëóþ ëèíèþ, ñî ñòîðîíû áðþøíîé ïîëîñòè òåñíî ïðèëåãàþò äðóã ê äðóãó è çàäíÿÿ ïîâåðõíîñòü áåëîé ëèíèè ïðåäñòàâëÿåòñÿ ðîâíîé è ãëàäêîé; 2) âîëîêíà íå ïðèëåãàþò ïëîòíî è íà îòäåëüíûõ ó÷àñòêàõ îáðàçóþòñÿ ðàçëè÷íîé âåëè÷èíû ïðîìåæóòêè, áëàãîäàðÿ ÷åìó çàäíÿÿ ïîâåðõíîñòü áåëîé ëèíèè èìååò óãëóáëåíèÿ, êîòîðûå, ïîñòåïåííî óâåëè÷èâàÿñü, ïðåâðàùàþòñÿ â êàðìàíû, ïðîíèêàþùèå â òîëùó áåëîé ëèíèè. Ðàñøèðÿÿñü, ýòè êàðìàíû ïðåâðàùàþòñÿ â ñêâîçíûå ùåëè, ÷åðåç êîòîðûå ìîæåò âûõîäèòü ïðåäáðþøèííàÿ ëèïîìà èëè æå äèâåðòèêóë áðþøèíû (ðèñ. 16, á); ïîñëåäíèé, óâåëè÷èâàÿñü, ðàñøèðÿåò âîðîíêîîáðàçíîå âûïÿ÷èâàíèå áðþøèíû, ñïîñîáñòâóÿ ýòèì ôîðìèðîâàíèþ â äàëüíåéøåì ãðûæåâîãî ìåøêà (ðèñ. 17).
Ïî ëîêàëèçàöèè ãðûæè áåëîé ëèíèè ðàçäåëÿþòñÿ íà ãðûæè íàä÷ðåâíûå (hernia epigastrica), îêîëîïóïî÷íûå (hernia paraumbilicalis) è ïîä÷ðåâíûå (hernia hypogastrica).
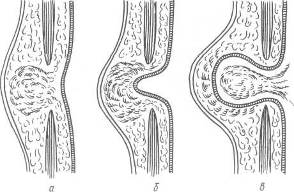
Ðèñ. 17. Ñõåìà ðàçâèòèÿ ãðûæ áåëîé ëèíèè.
à ïðåäáðþøèííàÿ ëèïîìà; á íà÷èíàþùååñÿ âûïÿ÷èâàíèå áðþøèíû; å ñôîðìèðîâàííûé ãðûæåâîé ìåøîê.
Ïåðâûé âèä ãðûæ íàèáîëåå ðàñïðîñòðàíåí (81,5 %), âòîðîé íàáëþäàåòñÿ â 15,1 %, à òðåòèé â 0,3 % ñëó÷àåâ. Ìíîæåñòâåííûå ãðûæè áåëîé ëèíèè âñòðå÷àþòñÿ â 3,1 % (Ã. Ï. Èâàííèêîâà).
Ãðûæåâûå îòâåðñòèÿ áåëîé ëèíèè îáû÷íî èìåþò êðóãëóþ èëè îâàëüíóþ ôîðìó, ðàñïîëàãàÿñü â ïîïåðå÷íîì íàïðàâëåíèè. Áåëàÿ ëèíèÿ, ïî äàííûì Ò. È. Ðóñåöêîé (1960), â äîñòàòî÷íîé ñòåïåíè îñíàùåíà âûñîêîäèôôåðåíöèðîâàííûì ðåöåïòîðíûì àïïàðàòîì.  ñîñòàâå íåðâíûõ ñòâîëîâ èìåþòñÿ êàê ìÿêîòíûå, òàê è áåçìÿêîòíûå âîëîêíà. Ïðåäïîëàãàåòñÿ, ÷òî ýòè ðåöåïòîðû ïðèñïîñîáëåíû ê âîñïðèÿòèþ ðàçäðàæåíèé, ñâÿçàííûõ ñ íàòÿæåíèåì êîëëàãåíîâûõ ïó÷êîâ áåëîé ëèíèè. ×àùå âñåãî íîñèòåëÿìè ãðûæ áåëîé ëèíèè ÿâëÿþòñÿ ìóæ÷èíû â âîçðàñòå 2545 ëåò. Ó ìóæ÷èí ãðûæè áåëîé ëèíèè íàáëþäàþòñÿ â 94,4 %, ó æåíùèí â 5,6 % ñëó÷àåâ. Ó äåòåé ãðûæè áåëîé ëèíèè âñòðå÷àþòñÿ ðåäêî è îáû÷íî â ñòàðøåì âîçðàñòå. Îïèñàíû íàáëþäåíèÿ íàä ãðûæàìè áåëîé ëèíèè ó äåòåé, ðàñïîëàãàþùèìèñÿ íàä ïóïî÷íûì êîëüöîì. Ïðè ïåðâîì îñìîòðå îíè îïðåäåëÿþòñÿ êàê ïóïî÷íûå ãðûæè è òîëüêî ïðè òùàòåëüíîì îùóïûâàíèè îáíàðóæèâàåòñÿ ãðûæåâîå âûïÿ÷èâàíèå îêîëîïóïî÷íîé (íàäïóïî÷íîé) ãðûæè.
Äèàìåòð ãðûæ áåëîé ëèíèè îò 1 äî 10 ñì; ãðûæè áîëüøèõ ðàçìåðîâ âñòðå÷àþòñÿ â íàñòîÿùåå âðåìÿ êàê èñêëþ÷åíèå. Ñîäåðæèìûì ãðûæåâûõ ìåøêîâ, ðàñïîëàãàþùèõñÿ ïî áåëîé ëèíèè, ÿâëÿþòñÿ íå òîëüêî ñàëüíèê, íî è ïåòëè òîíêèõ êèøîê, ðåæå òîëñòûå êèøêè, æåë÷íûé ïóçûðü, ïåðåäíÿÿ ñòåíêà æåëóäêà.  ãðûæåâûå âîðîòà, ðàñïîëàãàþùèåñÿ ïî áåëîé ëèíèè íàä ëîáêîì, ìîæåò âûïÿ÷èâàòüñÿ ìî÷åâîé ïóçûðü èëè æå äèâåðòèêóëû åãî, ÷òî, îäíàêî, âñòðå÷àåòñÿ âåñüìà ðåäêî.
Источник
Белая линия живота — это анатомическая структура, которая образуется посредством слияния фасций и апоневрозов мышц передней брюшной стенки. Располагается белая линия по средней линии живота (делит его на две симметричные половины) и названа так из-за своего белого цвета, который обусловлен соединительной тканью.
В норме белая линия живота имеет небольшие отверстия, через которые проходят кровеносные сосуды и нервые окончания. Данные щели являются «слабым» местом, и при определенных условиях через них могут пролабировать внутренние органы и жировая клетчатка, располагающаяся в животе. Такие выпячивания называются грыжами. Чаще всего они локализуются в верхней трети белой линии.
Виды грыж белой линии живота
В зависимости от происхождения, грыжа белой линии живота бывает врожденной и приобретенной. Врожденное заболевание проявляется либо сразу после рождения ребенка, либо чуть позже, но в раннем детском возрасте. Возникает оно из-за недостаточной развитости тканей стенки живота и по мере роста ребенка может исчезать самостоятельно. Приобретенные грыжи белой линии живота возникают с возрастом. Причиной их развития является истончение и потеря тонуса апоневротических тканей.
Грыжи белой линии живота разделяют на свободные (вправимые) и невправимые. Содержимое вправимых грыж может свободно перемещаться из полости живота в грыжевой мешок и обратно. При невправимой грыже такая миграция невозможна.
Существует такое понятие, как ущемленная грыжа. Данное состояние возникает если грыжевое содержимое подвергается сдавлению. Как правило, оно происходит на уровне грыжевых ворот, является жизнеугрожающим и требует немедленного лечения.
Помимо этого, выделяют полные грыжи и неполные грыжи белой линии живота. При полной грыже ее содержимое выходит за пределы брюшной стенки. При неполной грыже этого пока не происходит.
Причины возникновения
Основной причиной развития приобретенных грыж белой линии живота является потеря эластичности и истончение апоневротических и фасциальных тканей. Привести к этому могут различные причины:
- Возрастные изменения.
- Общее истощение и кахексия.
- Травматическое повреждение, в том числе и при оперативных вмешательствах, когда в изначально неизмененных тканях начинают происходить дегенеративные процессы по линии разреза.
- Послеоперационные осложнения — воспалительные процессы, серомы, гематомы. Больше всего на структуру соединительной ткани апоневроза влияют гнойно-некротические процессы, которые развиваются при инфекционных осложнениях.
- Беременность.
- Ожирение, в частности его абдоминальная форма.
- Тяжелые физические нагрузки.
- Продолжительные запоры.
- Асцит.
- Проблемы с мочеиспусканием.
- Хронические заболевания легких, приводящие к стойкому надсадному (сопровождающемуся напряжением) кашлю.
Запись на консультацию круглосуточно +7 (495) 255-53-51
Классификация и стадии
Грыжа белой линии живота не возникает внезапно. Так или иначе ей предшествуют определенные процессы, которые приводят к увеличению размеров апоневротических щелей. В них начинает пролабировать предбрюшинная жировая клетчатка, приводя к образованию липомы. Если ее сдавить, будет отмечаться сильная боль, которая многими пациентами и даже врачами может быть принята за язву или другие заболевания органов ЖКТ, сопровождающиеся острым болевым синдромом. Чаще всего, процесс заканчивается на этой стадии и многие люди даже не подозревают о наличии у себя такой патологии, особенно если заболевание протекает бессимптомно.
При ухудшении состояния апоневроза, ситуация может усугубляться. За жировой клетчаткой начинает тянуться брюшина, и когда она попадает в апоневротические щели, возникает истинная грыжа. Вслед за ней в грыжевой мешок может потянуться большой сальник, фрагмент кишечника или даже стенка желудка.
По месту локализации выделяют следующие виды грыж белой линии живота:
- Надпупочные. Как можно понять из названия, они располагаются выше пупка, в так называемой эпигастральной области. Это самая частая патология, встречается в 80% грыж белой линии живота.
- Околопупочные грыжи (не путать с пупочными). Они формируются вокруг пупочного кольца и встречаются очень редко, менее чем у 1% пациентов.
- Подпупочные грыжи, соответственно, формируются в подчревной области. На их долю приходится около 9% всех грыж.
Грыжа белой линии живота обычно является одиночной. Но встречаются и множественные образования, располагающиеся друг над другом.
Симптомы
На стадии предбрюшинной липомы грыжа может долгое время существовать бессимптомно. Если ее затронуть, развивается острая боль в животе, которую можно спутать с патологией органов ЖКТ. Часто бывает так, что грыжа находится в стабильном состоянии и существует на этой стадии годами без прогрессирования процесса.
Если она увеличивается, по срединной линии живота образуется выпячивание. Оно вызывает болезненные ощущения, которые усиливаются при его пальпации, после еды, при натуживании и др. Боль может отдавать под лопатку, под ребра или в поясницу. Когда воздействие на грыжу прекращается, или нормализуется внутрибрюшное давление, боль стихает и может даже на время прекратиться.
Грозным осложнением грыжи является ее ущемление, когда содержимое грыжи сдавливается грыжевыми воротами. При этом пациент испытывает сильную нарастающую боль. Через некоторое время присоединяется рвота, развивается задержка стула и нарастают симптомы кишечной непроходимости. При этом грыжу невозможно вправить.
Ущемление грыжи является жизнеугрожающим состоянием и требует немедленной госпитализации в стационар с последующим оказанием хирургической помощи.
Диагностика
Основным симптомом грыж является образование выпячивания, сопровождающееся болью или дискомфортом в месте его локализации. При этом боль имеет тянущий или ноющий характер и возникает или усиливается при надавливании на грыжу или при напряжении мышц брюшного пресса. Интенсивность боли от размера выпячивания не зависит.
Что касается самого выпячивания, то при пальпировании можно определить, что оно имеет мягкую консистенцию. При изменении положения тела, оно может менять свою конфигурацию и размеры. Например, при вертикальном положении тела и натуживании оно увеличивается. В положении лежа может уменьшаться или вовсе исчезать.
Обследование при грыжах белой линии живота включает следующие приемы:
- Пальпируют белую линию живота на всем ее протяжении, начиная от мечевидного отростка, заканчивая надлобковой областью.
- Для определения грыжевого содержимого проводят пальпацию и перкуссию. При наличии кишечных петель будет определяться урчание и звонкий тимпанический звук. При наличии сальника звук будет приглушенным.
- Определяют вправимость грыжи в положении пациента лежа на спине.
- Исследуется симптом кашлевого толчка. В грыжевое отверстие вводится палец и пациента просят покашлять. Если это грыжа, то во время кашля будут определяться толчки.
- Также пациента просят потужиться. Это позволит определить максимальную возможность грыжевого выпячивания, если оно имеет большие размеры, либо обнаружить маленькие грыжи, которые могут еще не проявляться.
Методы лечения
Все грыжи белой линии живота можно вылечить исключительно с помощью операции. Плановые операции выполняются при неосложненных грыжах. При этом есть возможность полноценно обследовать пациента и выбрать оптимальную тактику герниопластики. Экстренные операции проводят при развитии осложнений (ущемление грыжи), и в ряде случаев требуется несколько этапов с отсроченной пластикой.
Выбор метода пластики грыжи определяется исходя из причин ее образования, а также формы и размеров грыжи. Иногда провести полноценную операцию невозможно, в таком случае ограничиваются паллиативными вмешательствами. Такие ситуации возникают при старческом возрасте пациента, при наличии гигантских грыж, после закрытия которых может развиться удушение из-за резкого уменьшения объема брюшной полости. Также ушивание противопоказано в раннем периоде после ущемления грыжи, осложненного флегмонозным воспалением.
Существует несколько способов оперирования грыж белой линии живота:
Фасциально-апоневротическая пластика. Этот метод в максимальной мере реализует принцип сшивания однородных тканей, что, при определенных условиях, обеспечивает их надежное сращение и воспроизведение естественных анатомических отношений тканей стенки живота.
Реализуется такой способ двумя методами:
- Простое сшивание краев апоневроза. Этот метод признан ненадежным, поскольку часто дает рецидивы. Может применяться при лечении молодых людей.
- Удвоение апоневроза. Таким образом укрепляется белая линия. При определенных условиях (хорошее состояние апоневротических тканей, небольшие размеры грыж) этот метод дает хорошие результаты.
- Второй метод — это ушивание апоневроза с укреплением мышечной тканью. Предполагается, что мышца, благодаря своей эластичности, будет противодействовать повышению внутрибрюшного давления. На практике этот метод также применяется редко ввиду технических сложностей проведения операции. Главным моментом является сохранение мышечной функции при трансплантации мышцы, а это удается далеко не всегда.
- И последний метод — пластика с помощью искусственных укрепляющих материалов, которые укрепляют белую линию. Такие методики используются при рецидивирующих грыжах, при больших грыжах, при атрофических изменениях структур стенки живота, а также при множественных грыжах белой линии живота. В качестве укрепления используются полимерные сетки. Они химически инертны, не токсичны, эластичны и прочны. Их использование позволило резко снизить вероятность рецидивов и достичь хороших результатов лечения.
Помимо традиционного способа проведения операции с применением разрезов кожи, все чаще применяются эндоскопические технологии. Они подразумевают проведение всех хирургических манипуляций через небольшие проколы. Преимуществом данной технологии является малая травматичность вмешательства, хороший косметический эффект и быстрый период восстановления. Недостатком метода является необходимость наличия специальной техники и обученного персонала. На сегодняшний день это доступно не в каждой клинике.
Профилактика
Для того чтобы предотвратить образование грыжи, рекомендуется придерживаться следующих правил:
- Тренируйте мышцы пресса.
- Организуйте правильное питание, чтобы избегать запоров и диарей.
- Поддерживайте вес в оптимальном состоянии.
- Старайтесь не поднимать тяжестей.
- При беременности нужно носить бандаж.
Что касается возникновения повторных грыж, после их пластики, то вероятность рецидива будет определяться методом герниопластики, возрастом пациента и состоянием тканей стенки живота. Наилучшие результаты достигаются при укреплении стенки живота синтетическими материалами у молодых пациентов.
Запись на консультацию круглосуточно +7 (495) 255-53-51
Источник
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 17 апреля 2017;
проверки требуют 35 правок.
У этого термина существуют и другие значения, см. Грыжа (значения).
Гры́жа (лат. hernia) — заболевание, при котором происходит выхождение (выпячивание) внутренних органов из полости, занимаемой ими в норме, через нормально существующее или патологически сформированное отверстие в анатомических образованиях с сохранением целости оболочек, их покрывающих, либо наличие условий для этого. Выпячивание органа или его части возможно под кожу, в межмышечное пространство или во внутренние карманы и полости.
Грыжа может быть при частых занятиях через боль, силу, возможны сильные боли в области пупка.
Различают мозговые, лёгочные, мышечные, вентральные грыжи. Последние, называемые также «грыжами брюшной стенки» (или грыжами живота), наиболее распространены.
Термин «грыжа» впервые был введён выдающимся врачом древности Клавдием Галеном.
От грыжи отличают эвентрацию и выпадение (пролапс) органа.
Причины развития грыж[править | править код]
Основная причина развития грыж живота — нарушение равновесия между внутрибрюшным давлением и способностью стенок живота ему противодействовать.
Общие факторы образования грыж принято делить на две группы:
- Предрасполагающие факторы. К ним относят особенности конституции человека, сложившиеся на основе наследственных или приобретённых свойств. Это, прежде всего, наследственная предрасположенность к образованию грыж, а также типовые, половые и возрастные различия в строении тела. Например, изменения в брюшной стенке, связанные с беременностью, тяжёлым физическим трудом, при нарушении питания (ожирение или истощение).
- Производящие факторы, способствующие повышению внутрибрюшного давления или его резким колебаниям. Например поднятие груза, частый плач и крик в младенческом возрасте, кашель при хронических заболеваниях лёгких, продолжительные запоры, затруднение мочеиспускания при аденоме предстательной железы.
Взаимодействие указанных факторов определяет локализацию и характер образующейся грыжи.
Клиническая классификация грыж[править | править код]
По происхождению[править | править код]
- Приобретённые
- Врождённые. Следует помнить, что врождённые грыжи развиваются как порок развития, поэтому имеют свои этиологические, топографо-анатомические и клинические особенности.
По наличию осложнений[править | править код]
- Неосложнённые
- Осложнённые (невправимостью, воспалением, флегмоной грыжевого мешка, копростазом, разрывом внутренностей в грыже, воспалением внутренних органов в грыже, ущемлением — эластическим, каловым, смешанным, ретроградным (W-образное) или пристеночным (грыжа Рихтера)).
По течению[править | править код]
- Первичные
- Рецидивные
- Послеоперационные
По вправимости[править | править код]
- Вправимые (содержимое грыжевого мешка легко может быть вправлено в брюшную полость через грыжевые ворота или вправляется самостоятельно)
- Невправимые (чаще в результате развития сращений, спаек; внезапно развившаяся невправимость ранее вправимой грыжи является характерным симптомом ущемления грыжи)
По степени развития[править | править код]
- Начальные (только начинают внедряться)
- Канальные (в пределах грыжевого канала)
- Полные
Кроме того, пользуются термином «гигантская грыжа» — hernia permagna.
Анатомическая классификация грыж[править | править код]
Внутренние[править | править код]
Составляют 25 %.
- Внутрибрюшные
- Грыжи сальниковой сумки (ворота — foramen Vinsloe)
- Грыжи около сигмовидной кишки
- Грыжи около слепой кишки
- Грыжи около связки Трейтца, парадуоденальная грыжа (lig. duodenojejunalis)
- и другие внутрибрюшные образования
- Диафрагмальные
- ретрокостостернальные (справа — треугольника Морганьи, слева — Ларрея)
- пояснично-рёберные (Бохдалека)
- сухожильного центра диафрагмы (преимущественно — паракавальные грыжи)
- грыжи пищеводного отверстия диафрагмы (ГПОД): скользящие (аксиальные) и параэзофагеальные
Наружные[править | править код]
Составляют 75 %.
- Паховая
Анатомическое объяснение паховой грыжи.
- Косая паховая грыжа проходит через паховый канал. Имеет в своём развитии следующие стадии: начальная, канальная, собственно паховая, пахово-мошоночная, спрямлённая
- Грыжевые ворота при прямой грыже располагаются в области медиальной паховой ямки, при косой — латеральной ямки. Прямая паховая грыжа проходит сзади наперед через канал. Нередко является скользящей
- Бедренные
- Белой линии живота
- Эпигастральная
- Мечевидного отростка
- Пупочная грыжа
- Полулунной линии (Спигелиева)
- Дугообразной линии
- Треугольника Пти
- Ромба (треугольника) Гринфельда-Лесгафта
- Седалищные
- Надпузырная
- Промежностная
- Запирательная
- Боковая (за влагалищем прямой мышцы живота)
Лечение[править | править код]
Показания для ручного вправления грыжи[править | править код]
Наличие неущемлённой грыжи является показанием для ручного вправления[1].
Хотя ущемлённая грыжа может странгулироваться без типичных симптомов, вправление должно выполняться при всех ущемлённых грыжах при отсутствии явных признаков странгуляции. Хотя странгуляцию легко пропустить[2], одно проспективное клиническое исследование показало, что обычно врачи корректно определяют, когда оперировать грыжу, а когда операцию следует отложить[3]. К тому же нежелательные последствия вправления грыжи при бессимптомном ущемлении нехарактерны[источник не указан 282 дня].
Ущемлённая бедренная грыжа[править | править код]
Лечение ущемлённой бедренной грыжи оперативное, но подобные операции являются весьма трудными в техническом отношении вследствие узости оперативного доступа к шейке грыжевого мешка и близкого расположения важных анатомических образований: бедренных артерий и вен с латеральной стороны от грыжевого мешка.
Эти особенности говорят хирургу о том, что ликвидировать ущемлённую бедренную грыжу нужно с медиальной стороны от грыжевого мешка за счет рассечения лакунарной связки. Однако и здесь нужно быть предельно внимательным, так как в 15—30 % случаев по задней поверхности лакунарной связки пролегает аномально расширенный анастомоз между нижней надчревной и запирательной артериями, который в старых руководствах получил название «короны смерти».
Если ранение аномального анастомоза все же произошло, то необходимо прижать источник кровотечения тампоном, пересечь паховую связку, а затем выделить нижнюю надчревную артерию, чтобы перевязать её основной ствол либо её запирательную ветвь, анастомозирующую с запирательной артерией.
Традиционная операция[править | править код]
При операции делают разрез 7—8 см. Небольшие выпячивания оперируют под местной анестезией. При операции выделяют грыжевой мешок и иссекают его, содержимое вправляют в брюшную полость. В последнее время большинству больных выполняют укрепление участка сетчатым трансплантатом (полипропиленовой сеткой).[4] Сетка помещается либо над дефектом (epi-lay), либо под дефектом (sub-lay). С целью фиксации применяют скобы или нерассасывающийся шовный материал[источник не указан 282 дня].
См. также[править | править код]
Бандаж (медицина)
Примечания[править | править код]
- ↑ Smith G, Wright JE. Reduction of gangrenous small bowel by taxis on an inguinal hernia. // Pediatric Surgery International.. — 2004/01;11:582-583..
- ↑ Askew G, Williams GT, Brown SC. Delay in presentation and misdiagnosis of strangulated hernia: prospective study. J R Coll Surg Edinb. Feb 1992;37(1):37-8.
- ↑ Kauffman HM Jr, O’Brien DP. Selective reduction of incarcerated inguinal hernia. Am J Surg. Jun 1970;119(6):660-73.
- ↑ Лечение грыжи.
Ссылки[править | править код]
- Лапароскопические операции при грыжах
- Ущемление грыжи
- ХИРУРГИЧЕСКАЯ ТАКТИКА У ДЕТЕЙ С ВРОЖДЕННЫМИ ДИАФРАГМАЛЬНЫМИ ГРЫЖАМИ
Источник


