Грыжа кишечника колоноскопия можно

Возможно ли лечение межпозвоночной грыжи народными методами?

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей…
Читать далее »
Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ?
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Sustalaif. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Глава Института заболеваний суставов: «Вы будете поражены, насколько просто можно вылечить суставы просто принимая каждый день.
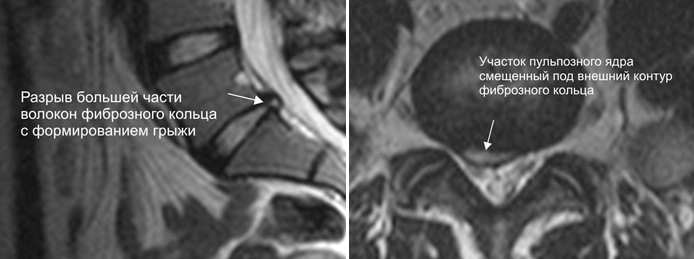
Между позвонками расположены межпозвонковые хрящи или диски, которые обеспечивают бесперебойную работу позвоночного столба. Диски состоят из ядра и волокнистого фиброзного кольца, которое окружает ядро. Особенно важна серединная часть диска — пульпозное ядро. По своему внешнему виду оно напоминает двояковыпуклую окружность и состоит из студенистого вещества.
Обмен веществ в межпозвонковых дисках происходит через тела позвонков, так как они не имеют кровеносных сосудов. Это достигается путем умеренных физических нагрузок на позвоночник. Ядро диска является отличным амортизатором, благодаря своей эластичности. При нагрузках студенистое ядро уплощается до такой степени, насколько ему позволит фиброзное кольцо. При этом оно теряет некоторое количество жидкости. Со временем в результате физических нагрузок, позвоночник стареет, развивается остеохондроз.
Стадия образования грыжи является самой короткой. Выпадение фрагмента ядра за пределы диска может случиться в третьей стадии развития остеохондроза. Лечение межпозвоночной грыжи зависит от того, куда выпадает фрагмент ядра, каких он будет размеров. От этого зависит и клиническая картина, а также сроки восстановления после острого периода заболевания.
Рекомендации больным с грыжей межпозвоночного диска
Восстановительный период в домашних условиях при грыжах межпозвоночного диска долгий и трудный. Больному необходимо учится вставать и ложиться правильно, не зависимо от того, в каком отделе позвоночника грыжа. Этот процесс должен быть без резких движений, чтобы не вызвать боль. Если грыжа в шейном отделе, рекомендуется не приподнимать голову от подушки, находясь лежа на спине.
Больным с грыжей не советуют подолгу находиться в сидячем положении.
В положении сидя необходимо держать спину и голову прямо. Всегда нужно контролировать болевые ощущения. Если боль усиливается, это может говорить о том, что принято неправильное положение.
Со второй недели больному разрешают постепенно увеличивать двигательную активность и использовать народные средства. При ходьбе рекомендуется делать шаги мягкими и хорошо амортизированными. Можно пользоваться тростью и ни в коем случае нельзя делать на больную ногу упор. При появлении боли во время ходьбы, необходимо как можно скорее принять положение лежа.
Особенно опасны для позвоночника наклоны туловища. Следует присесть, держа при этом спину прямой, чтобы поднять что-либо с пола. Водные процедуры принимать только стоя под душем.
Народные методы лечения в раннем восстановительном периоде
Кроме предписаний лечащего доктора и соблюдения правильного двигательного режима полезно делать медовый массаж и принимать вовнутрь масло из корней окопника. Эта процедура способствует восстановлению хрящевой ткани, улучшает кровообращение, увеличивает эластичность мышечных волокон. Лечение таким способом длится не меньше двух недель.
Для того чтобы сделать масло из окопника потребуется пол литра растительного масла и 50 г корней. Настаивать его надо 10 дней и выпивать по 2 ст.л перед массажем. Следует отметить, что массажные движения должны быть мягкими с легкими похлопываниями, чтобы не травмировать пораженный участок. На месте образования самой грыжи похлопывания выполнять не рекомендуется.
Самые популярные народные средства это:
- Прием вовнутрь настоев ромашки, липы и шиповника
- Употребление отвара отрубей.
Чтобы приготовить настой, следует в равных количествах взять травы и плоды шиповника и залить их кипятком. Через 20 минут процедить и принимать по половине стакана несколько раз в день.
Для того чтобы приготовить отвар, берут столовую ложку пшеничных или ржаных отрубей, заливают двумя стаканами воды и кипятят полчаса. Теплый отвар пьют небольшими порциями три раза в день. Эти два средства улучшают обмен веществ, снимают воспаление нервных корешков из-за высокого количества витаминов группы В и С.
Постепенное восстановление кровообращения нервно-сосудистого образования может быть причиной некоторого беспокойства больных, так как вместо онемения конечностей они начинают ощущать боль. Нервный корешок начинает реагировать на процессы в организме. Возможно, через несколько дней болевые ощущения самостоятельно пройдут.
Народные методы лечения в позднем восстановительном периоде
При правильном лечении уже на второй месяц заболевания болевой синдром заметно снизится, а позвоночник станет устойчивым к различным нагрузкам. Постепенно наладится сон и уменьшится доза противовоспалительных и обезболивающих препаратов. К концу второго месяца восстановления боль в покое практически не беспокоит.
Однако не следует прекращать лечение. Больной должен следить за тем, чтобы не оказаться в переполненном транспорте. Но даже, если в автобусе будут свободные места, лучше все-таки проехать стоя. Строгое вертикальное или горизонтальное положение позвоночника является самым полезным в восстановительный период позвоночника.
Народное лечение межпозвоночной грыжи в позднем восстановительном периоде, когда уже можно садиться, заключается в применении скипидарных ванн. На 200 л воды потребуется 4 ст.л. скипидара. Принимать ванну надо не более 20 минут. Ванны улучшают кровоснабжение пораженного участка и снимают воспалительный процесс. Некоторые больные через два месяца такого лечения отмечают заметное улучшение состояния.
Следует ли прекращать заботиться о позвоночнике?
Только через полгода фиброзное соединение на месте образования грыжи может стать прочным. Больного могут не мучить боли при ходьбе или других физических нагрузках. Но это не означает, что надо прекратить заботиться о своем позвоночнике, так как в этом периоде вполне возможны рецидивы. Еще сохраняются в диске ослабленные участки, и при чрезмерной нагрузке из него может выйти еще один фрагмент ядра.
Народные методы лечения в комплексе с лечебной физкультурой могут снизить риск развития осложнений. Еще одна причина, по которой больной должен бережно относиться к своему позвоночнику в период восстановления – дистрофические изменения в отделах позвоночника. Неадекватные физические нагрузки могут привести к нестабильности суставов.
Предотвращает воспаление и отек мягких тканей и ускоряет процессы регенерации мазь на основе арники, донника, полыни, шишек хмеля, окопника, семян каштана и сока каланхоэ. В состав мази входит касторовое, оливковое масло, глицерин, масло жожоба, эфирное масло пихты и масляный раствор витамина Е.
Поздний восстановительный период исключает наклоны туловища. Рекомендуется при выполнении работы делать частые перерывы, избегать сквозняков и холода. При тяжелых условиях труда на работе, лучше поменять вид деятельности.
Не следует делать трагедии и ставить точку на своей жизни, если вам поставили диагноз «грыжа межпозвоночного диска». Своевременная диагностика, адекватная терапия и народная медицина снижают сроки выздоровления и улучшают прогноз вашего недуга.
Комментарии
Гость — 12.07.2015 — 11:32
Добавить комментарий
Моя спина.ру © 2012—2018. Копирование материалов возможно только с указанием ссылки на этот сайт.
ВНИМАНИЕ! Вся информация на этом сайте является лишь справочной или популярной. Диагностика и назначение лекарств требуют знания истории болезни и обследования врачом. Поэтому мы настоятельно рекомендуем по вопросам лечения и диагностики обращаться к врачу, а не заниматься самолечением. Пользовательское соглашениеРекламодателям
Довольно часто случается так, что врачом-колопроктологом может быть назначена процедура колоноскопии, которая позволяет полноценно обследовать стенки толстого кишечника. Благодаря колоноскопу появляется возможность выявить образование раковых опухолей и прочих болезней, которые можно предупредить на ранних стадиях. К тому же данная процедура дает возможность провести биопсию полипа прямой кишки и определить необходимость проведения дальнейшей полипэктомии (удаление полипа).
Колоноскопия – что это такое
Хорошо известно, что такая сложная процедура, как колоноскопия, необходима для диагностики патологий толстой и прямой кишки. Процедура состоит во введении зонда (колоноскопа) в заднепроходное отверстие. Зонд крепится к гибкой трубке и содержит крошечную видеокамеру, которая позволяет доктору исследовать поверхность слизистой оболочки на протяжении всего толстого кишечника. Длина прибора составляет до 1,45 м, что позволяет провести осмотр слепой, сигмовидной, ободочной и прямой кишок. Колоноскопия не затрагивает тонкий кишечник. Если потребуется, при колоноскопии также можно провести удаление полипов или другие виды новообразований или взять образцы ткани на анализ (биопсия).
Колоноскопия кишечника – что это такое?
Колоноскопия — метод лечебно-диагностического исследования кишечника по всей его протяжённости. Манипуляцию проводят посредством специального оборудования — колоноскопа. Оборудование имеет несколько стволов для зонда и хирургического инструментария.
Во время исследования можно не только оценить состояние кишечника, но и провести ряд простых лечебных манипуляций:
- Удаление полипов и локальных патологических очагов;
- Купирование кровотечений;
- Устранение спаечных процессов;
- Забор биологического материала для гистологического исследования.
Современный колоноскоп оснащён оптическим прибором и освещением для улучшения визуализации. Полученное изображение передаётся на монитор компьютера, что позволяет врачу досконально изучить состояние патологических очагов, характер изменений слизистых оболочек, анатомические особенности кишечных отделов.
В онлайн-режиме можно провести и видеозапись полученного изображения, чтобы передать ее для оценки профильным специалистам:
- врачу-проктологу,
- онкологу,
- гастроэнтерологу.
Что такое фиброколоноскопия
Фиброколоноскопия – это такое обследование, которое позволяет оценить состояние стенок толстого кишечника, забрать материал на гистологическое исследование, прижечь кровотечения, удалить полипы и другие новообразования.
Проводится процедура с помощью специального зонда – фиброколоноскопа. Его длина – от 135 до 145 см. Прибор оснащен:
- микрокамерой – она передает изображение на монитор;
- оптикой – для подсветки;
- системой подачи воздуха – необходима, чтобы расправить слипшиеся стенки: так улучшается обзор и появляется возможность продвигать трубку по отделам кишечника, не травмируя его;
- щипцами для забора тканей и проведения хирургических микроопераций;
- аспиратором – прибор предназначен для отведения жидкости.
Фиброколоноскопия является информативным методом диагностики. Наряду с другими эндоскопическими исследованиями кишечника – сегодня ФКС наиболее эффективное исследование в клинической проктологии. Данное обследование позволяет:
- оценить состояние кишечника, внешний вид стенок – цвет, блеск, сосудистый рисунок слизистой;
- выявить патологические процессы – воспаления, кровотечения, изъязвления, рубцы, трещины, дивертикулы, новообразования, инородные тела;
- подтвердить или опровергнуть наличие заболеваний, выявить их причины;
- установить провоцирующий фактор нарушения дефекации, кровотечений;
- провести термокоагуляцию (прижигание) кровоточащего участка;
- забрать биопсийный материал;
- удалить полипы и опухоли без малигнизации.
Обратите внимание! По сути, фиброколоноскопия является улучшенным вариантом колоноскопии. Аппараты сходны по строению и информативности. Но фиброклоноскоп более современное и высокоточное оборудование.
Подготовка к ФКС
Подготовка к фиброколоноскопии и к колоноскопии сходна. Перед процедурой необходимо очистить кишечник от каловых масс, чтобы можно было легко продвигать зонд и осмотреть слизистую.
Предварительные мероприятия включают:
1. Диету. Ее соблюдают 3 дня накануне процедуры. Запрещены продукты, которые долго и тяжело перевариваются, приводят к газообразованию. Из рациона исключают:
- фрукты, ягоды и овощи в сыром, маринованном, тушеном или вареном виде;
- выпечку;
- сладости;
- орехи;
- колбасы;
- жирные сорта мяса, рыбы, сыра;
- фастфуд;
- кофе.
Разрешены:
- каши на воде;
- легкие бульоны;
- кисломолочные продукты;
- запеченное или отваренное белое мясо;
- яйца;
- кисели, компоты, морсы, некрепкий чай.
Последний раз кушают жидкую пищу не позже 6 вечера перед колоноскопией. Утром перед ФКС запрещено есть и пить.
2. Очищение кишечника. Для этого принимают сильнодействующие слабительные препараты. Обычно пьют «Фортранс», но могут назначить аналоги – «Форлакс», «Лавакол». Препарат принимают из расчета на вес тела: 1 пакетик на 20 кг. Утром выпивают последнюю дозу. Иногда медикаменты заменяют клизмами, но это нежелательно, так как они не способны очистить все отделы кишечника.
Важно! Пациентам с геморроидальными шишками необходимо все 3 дня питаться только жидкой пищей.
Лечащему врачу сообщают о принимаемых лекарствах. Обязательно отменяют кроворазжижающие препараты и сорбенты. В больницу нужно взять полотенце, пеленку, туалетную бумагу, влажные салфетки.
Ход операции
Фиброколоноскопию делает врач-проктолог или эндоскопист, ему ассистирует медсестра.При помощи фиброколоноскопа проводится исследование. На аппарате помимо камеры с датчиками, освещения и системы подачи воздуха присутствуют разного назначения щипцы – для взятия тканей на гистологическое исследование или проведения небольших оперативных вмешательств.
Манипуляция выполняется поэтапно:
- Пациент переодевается в процедурную ночную рубашку, ложится на левый бок, сгибает ноги.
- Врач нагнетает воздух в полость кишечника, чтобы расширить его.
- Смазывают анальное отверстие анестетиком с лидокаином.
- Вводят фиброколоноскоп, постепенно продвигают его по кишечнику. При необходимости подают воздушный поток, чтобы распрямить стенки и облегчить прохождение эндоскопа. При приближении к сгибам кишечника ассистирующая медсестра надавливает на живот пациента. Зонд достаточно гибкий, поэтому его легко скорректировать таким образом.
- Эндоскопист отслеживает движение прибора на мониторе, фиксирует данные. Если возникает необходимость остановки кровотечения, он прижигает язвы. Также врач может забрать материал специальными биопсийными щипцами или удалить новообразования.
- В конце колоноскопии откачивают воздух и выводят зонд из кишечника.
Фиброколоноскопия продолжается от 10 до 1,5 часов. Длительность зависит от цели процедуры, наличия осложнений, необходимости в дополнительных манипуляциях. Если колоноскопия проводится в диагностических целях, она занимает не больше 20 минут. Но когда нужно удалить полипы или остановить кровотечение, время проведения увеличивается в несколько раз. Заключение выдают через 1 – 3 дня.
Обратите внимание! Если ФКС проводилась при наличии кровотечений или во время процедуры удаляли полипы, опухоли, возможно выделение кала с незначительными примесями крови. Это считается нормой. Но если кровотечения обильные, необходимо срочно обратиться в больницу.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Сусталайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Особенности проведения с использованием анестезии
Фиброколоноскопия и колоноскопия – неприятные процедуры. Они сопровождаются дискомфортом (физическим и моральным), болью. Степень болевых ощущений зависит от индивидуальной чувствительности пациента, наличия патологий в кишечнике.
Поэтому некоторые больных настаивают на наркозе. Это увеличивает стоимость процедуры, ее время и продолжительность восстановления после. Но позволяет сделать ФКС безболезненной.
Фиброколоноскопия под наркозом обязательно назначается при:
- общем тяжелом состоянии;
- спайках;
- воспаления кишечника;
- аденоме предстательной железы.
Важно! Врачи предпочитают не использовать наркоз, так как реакция пациента (на боль, дискомфорт) помогают более точно провести колоноскопию. Как компромисс возможно применение седации – поверхностного сна, во время которого сохраняется связь больного с доктором.
Противопоказания к процедуре
Как и у любого диагностического исследования, у обследования кишечника есть показания и противопоказания. Они общие для колоноскопии и фиброколоноскопии.
Процедура проводится при подозрении на:
- геморрой;
- полипы, опухоли, кондиломы, другие новообразования в кишечнике;
- онкологические патологии;
- язвенный колит;
- воспалительные процессы слизистой оболочки;
- внутренние кровотечения.
Колоноскопию запрещено назначать, если диагностированы:
- кишечные заболевания в острой стадии;
- непроходимость;
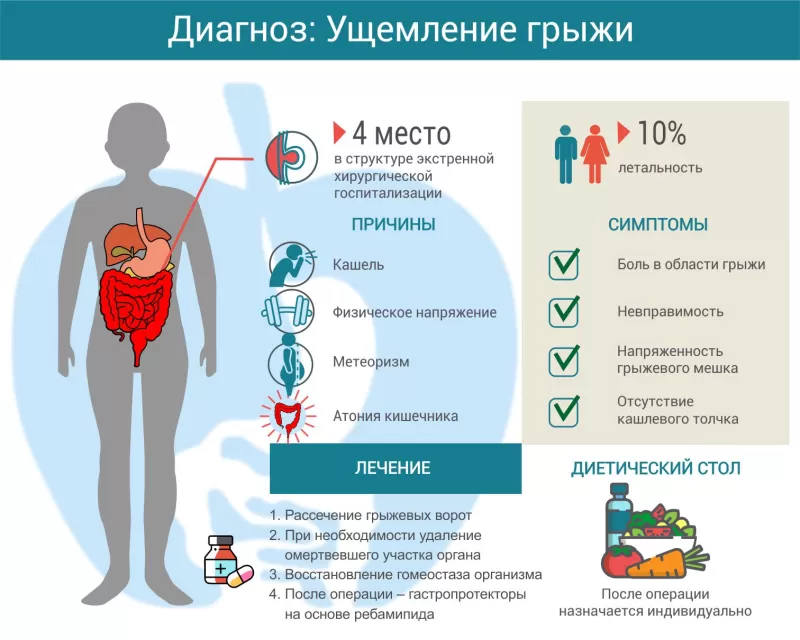
- грыжа;
- острые инфекционные заболевания – местные и системные;
- спайки;
- психические расстройства, при которых невозможно провести колоноскопию;
- резкое сужение просвета кишечника или прободение его стенок;
- сильное ослабление организма;
- патологии сердечно-сосудистой системы: инфаркт, инсульт, атеросклероз, ишемия, сердечная недостаточность;
- перитонит;
- легочная недостаточность;
- беременность;
- нарушения сворачиваемости крови.
Дополнительная информация! В указанных выше случаях фиброколоноскопию заменяют менее информативными, но безопасными диагностиками: капсульной колоноскопией, МРТ, КТ.
Колоноскопия – это что
Колоноскопией называется инструментальный способ обследования, который используется для диагностирования патологий прямой, а также толстой кишки. В ходе этого исследования применяется специальное приспособление, называемое колоноскопом. С его помощью специалист может в течение нескольких минут определить, в каком состоянии пребывает прямая кишка и кишечник.
Колоноскоп изготовлен в виде зонда внушительной длины и гибкости. Он состоит из:
- подсвечивающего окуляра и микроскопической видеокамеры, обладающей возможностью выдавать картину на монитор;
Колоноскопия позволяет определить состояние прямой и толстой кишки
- трубки, подающей воздух в кишку для ее расправления;
- щипцов, благодаря которым берется частичка ткани для биопсии.
Источник
Колоноскопия — это основное эндоскопическое обследование толстого кишечника с целью диагностики патологических процессов в ней. Проводят ее с использованием колоноскопа, который позволяет исследовать этот отдел кишечника практически по всей протяжённости. Каждый пациент, которому назначена такая процедура должен знать не только, как она проводится, но также какие противопоказания для колоноскопии существуют и какие могут появиться осложнения после ее проведения.
Когда противопоказания не учитываются?
Абсолютные показания к колоноскопии кишечника:
- подозрение на наличие злокачественной опухоли (колоноскопия позволяет выполнить забора образца для биопсии);
- диагностика полипов (в процессе можно их иссечь и сделать биопсию на предмет раковых клеток);
- примесь крови в каловых массах (скорее всего, имеется открытое кровотечение);
- частые случаи полного нарушения пассажа содержимого по кишечнику;
- подозрение на болезнь Крона;
- наличие симптоматики неспецифического язвенного колита.
Кроме того, в качестве относительных показаний к обследованию толстой кишки могут выступать такие:
- нарушение стула (стойкие запоры или частые диареи);
- субфебрильная температура, которая появляется по несколько раз в день на протяжении длительного времени без объективных на то причин;
- стремительное снижение веса при привычном питании;
- резкое снижение гемоглобина;
- систематические боли в животе.
Колоноскопию выполняют для наблюдения за состоянием слизистой оболочки кишечника в ходе лечения сужения просвета, язвенного колита и кишечной непроходимости на фоне внедрения одной части кишечника в другую.
Противопоказания
Прежде всего колоноскопию не проводят против воли пациента. Он должен добровольно идти на такое обследование, ознакомившись со всеми возможными рисками. Если пациент категорически против такой диагностики, то его мнение учитывают и стараются найти какую-то альтернативу. Все медицинские противопоказания к колоноскопии делят на абсолютные и относительные.
Некоторые состояния после колоноскопии могут усугубиться настолько, что это сильно скажется на здоровье пациента, поэтому их относят к абсолютным противопоказаниям: гнойное воспаление брюшной области (перитонит), некроз сердечной мышцы на фоне обширного инфаркта, шоковое состояние, при котором сильно снижается артериальное давление, стремительное нарастание и интенсивность проявления симптоматики колита, прободение стенки кишечника, при котором её содержимое выходит в брюшную полость.
Среди относительных противопоказаний для проведения колоноскопии можно выделить такие:
- кишечное кровотечение (скопление крови как в брюшной полости, так и в толстом кишечнике);
- недавнее полостное абдоминальное хирургическое вмешательство (опасность расхождения швов);
- мешотчатое выпячивание стенки толстого кишечника (невозможно провести адекватное обследование);
- грыжа в паху или в области пупка, в которую может выпадать кишечная петля.
Если пациент проигнорировал все рекомендации по подготовке, то в день намеченной процедуры проктолог-диагност может отказаться ее проводить.

Колоноскопия может быть назначена в послеоперационный период после удаления новообразований различной природы и иссечения спаек
Последствия несоблюдения правил по учету противопоказаний
Наиболее серьезными и довольно часто встречающимися осложнениями после процедуры колоноскопии может стать прободение стенки кишечника или кровотечение после иссечения полипа.
Прободение кишечника
Если процедуры выполняет специалист, у которого не хватает опыта и квалификации или пациент ведет себя неадекватно во время процедуры, то может произойти прободение кишечной стенки. Это подразумевает появление отверстия, через которое содержимое кишечника вытекает в брюшную полость, что может привести к гнойному перитониту.
Если пациенту довелось столкнуться с таким осложнением, то он будет испытывать следующую симптоматику:
- болевой синдром в брюшине, который становится более интенсивным во время движения;
- живот вздувается и при визуальном осмотре наблюдается его асимметрия;
- тошнота и рвотные позывы;
- сердцебиение учащается, на лбу выступает липкий холодный пот;
- появляется лихорадочное состояние.
Такой больной нуждается в срочной госпитализации и принятии неотложных мер, поскольку такое состояние может закончиться летальным исходом.
Кровотечение
В процессе полипэктомии (удаление полипа) может открыться кровотечение. В особенной зоне риска появления такого осложнения оказывают педиатрические и гериатрических пациентов, поскольку у них стенки кишечника наиболее тонкие. Это осложнение возникает, как правило, на фоне неправильного выполнения манипуляции — петлевым электродом захватываются слишком глубокие слои кишечной стенки.
Кровотечение может начаться как сразу после удаления полипа, так и в течение 7–10 дней после лечебной колоноскопии. Чтобы устранить данное осложнение могут быть предприняты такие меры:
- используются кровоостанавливающие препараты — таблетки, суппозитории, холодные клизмы (температура воды должна составлять 3–4 °С);
- в тяжелых случаях после остановки кровотечения может быть произведено переливание крови;
- очищающие клизмы с целью удаления сгустков крови в толстом кишечнике.
Однако чаще всего прибегают к лапаротомии, в ходе которой разрезают брюшины и производят ушивание образовавшегося дефекта.
Другие осложнения
Существуют и другие серьезные осложнения, которые случаются крайне редко: нарушения со стороны дыхательной системы после использования неправильно подобранного наркоза, заражение сифилисом, гепатитом В,С или ВИЧ-инфекцией, разрывание селезенки.

Осложнения устраняются при помощи открытого хирургического вмешательства
А также могут наблюдаться другие нежелательные побочные эффекты:
- метеоризм после манипуляции по нагнетанию воздуха в кишечник;
- неаккуратное введение колоноскопа может вызывать механическое травмирование слизистой и связанные с этим болезненные ощущения (можно принять внутрь анальгетики, а область анального отверстия смазать гелем или мазью с анестетиком);
- вторичная диарея после подготовительного к колоноскопии периода;
- спазмы и ноющие боли в кишечнике после полипэктомии;
- субфебрильная лихорадка.
Если проходить колоноскопию в проверенном лечебном учреждении, то проблем, как правило, не возникает. Если пациент будет слишком переживать о возможных осложнениях, то его пессимистичный настрой только усугубит картину. Чаще всего неблагоприятные последствия возникают из-за недобросовестной подготовки самого больного. А если для проведения процедуры нет серьезных противопоказаний, то от нее пациент получит значительно больше пользы, чем вреда.
Источник