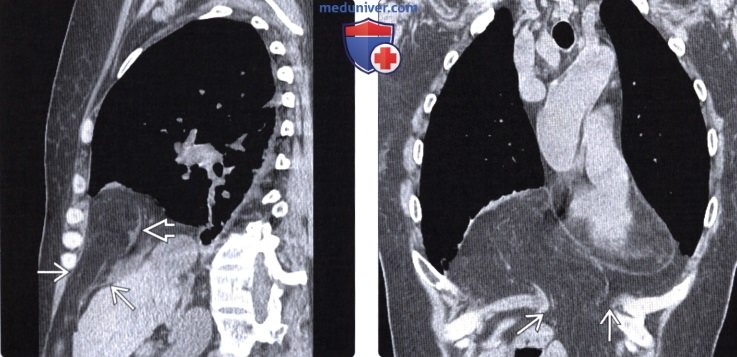
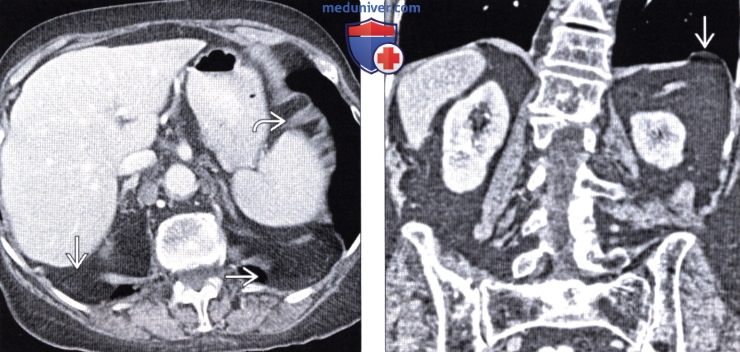
Грыжа ларрея на кт
Диафрагмальная грыжа — перемещение брюшных органов в грудную полость через врожденные или приобретенные дефекты. Различают врожденные, приобретенные и травматические грыжи. Ложные грыжи не имеют брюшинного грыжевого мешка. Их разделяют на врожденные и приобретенные. Врожденные грыжи образуются в результате незаращения в диафрагме существующих в эмбриональном периоде со общений между грудной и брюшной полостью. Значительно чаще встречаются травматические приобретенные ложные грыжи. Они возникают при ранениях диафрагмы и внутренних органов, а также при изолированных разрывах диафрагмы размером 2—3 см и более как в сухожильной, так и в мышечной ее частях. Истинные грыжи имеют грыжевой мешок, покрывающий выпавшие органы. Они возникают при повышении внутрибрюшного давления и выхож-дении брюшных органов через существующие отверстия: через грудиноре- берное пространство (парастернальные грыжи — Ларрея, Морганьи) или непосредственно в области слаборазвитой грудинной части диафрагмы (ретростернальная грыжа), диафрагмальная грыжа Бохдалека — через пояснично-реберное пространство. Содержимым грыжевого мешка как при приобретенной, так и при врожденной грыже могут быть сальник, поперечная ободочная кишка, предбрюшинная жировая клетчатка (парастернальная липома). Истинные грыжи атипичной локализации встречаются редко и отличаются от релаксации диафрагмы наличием грыжевых ворот, а следовательно, возможностью развития ущемления.
Клиническая картина и диагностика. Степень выраженности симптомов диафрагмальных грыж зависит от вида и анатомических особенностей перемещенных брюшных органов в плевральную полость, их объема, степени наполнения содержимым, сдавления и перегиба их в области грыжевых во рот, степени коллапса легкого и смещения средостения, размеров и формы грыжевых ворот. Некоторые ложные грыжи (пролапс) могут протекать бессимптомно. В других случаях симптомы можно условно разделить на желудочно-кишечные, легочно-сердечные и общие. Больные жалуются на чувство тяжести и боли в подложечной области, грудной клетке, подреберьях, одышку и сердцебиение, возникающие после обильного приема пищи; часто отмечают бульканье и урчание в грудной клетке на стороне грыжи, усиление одышки в горизонтальном положении. После еды бывает рвота принятой пищей. При завороте желудка, сопровождающемся перегибом пищевода, развивается парадоксальная дисфагия (твердая пища проходит лучше жидкой). При ущемлении диафрагмальной грыжи возникают резкие приступообразные боли в соответствующей половине грудной клетки или в эпигастральной области и симптомы острой кишечной непроходимости. Ущемление полого органа может привести к некрозу и перфорации его стенки с развитием пиопневмоторакса. Заподозрить диафрагмальную грыжу можно при наличии в анамнезе травмы, перечисленных выше жалоб, уменьшении подвижности грудной клетки и сглаживании межреберных промежутков на стороне поражения. Характерны также западение живота при больших длительно существующих грыжах, притупление или тимпанит над соответствующей половиной груд ной клетки, меняющие интенсивность в зависимости от степени наполнения желудка и кишечника. При аускультации выслушиваются перистальтические шумы кишечника или шум плеска в этой зоне при одновременном ослаблении или полном отсутствии дыхательных шумов. Отмечается смешение тупости средостения в непораженную сторону. Окончательный диагноз устанавливают при рентгенологическом исследовании и более информативной компьютерной томографии. При выпадении желудка в плевральную полость виден большой горизонтальный уровень жидкости в левой половине грудной клетки. При выпадении петель тонкой кишки на фоне легочного поля определяют отдельные участки просветления и затемнения. Перемещение селезенки или печени дает затемнение в соответствующем отделе легочного поля. У некоторых больных хорошо видны купол диафрагмы и брюшные органы, расположенные выше него. При контрастном исследовании пищеварительного тракта определяют характер выпавших органов (полый или паренхиматозный), уточняют локализацию и размеры грыжевых ворот на основании картины сдавления вы павших органов на уровне отверстия в диафрагме (симптом грыжевых во рот). Некоторым больным для уточнения диагноза целесообразно произвести торакоскопию или наложить пневмоперитонеум. При ложной грыже воздух может пройти в плевральную полость (рентгенологически определя ют картину пневмоторакса).
Лечение. В связи с возможностью ущемления грыжи показана операция. При правосторонней локализации грыжи операцию производят через трансторакальный доступ в четвертом межреберье; при парастернальных грыжах лучшим доступом является верхняя срединная лапаротомия; при левосторонних грыжах показан трансторакальный доступ в седьмом-восьмом межреберьях. После разделения сращений, освобождения краев дефекта в диафрагме перемещенные органы низводят в брюшную полость и ушивают грыжевые ворота (дефект в диафрагме) отдельными узловыми швами с образованием дубликатуры. При больших размерах дефекта диафрагмы его закрывают синтетической сеткой (лавсан, тефлон и др.). При парастернальных грыжах (грыжа Ларрея, ретростернальная грыжа) перемещенные органы низводят из грудной полости, выворачивают грыже вой мешок и отсекают его у шейки. Накладывают и последовательно завязывают П-образные швы на края дефекта диафрагмы и задний листок влагалища брюшных мышц, надкостницу грудины и ребер. При грыжах пояснично-реберного пространства дефект диафрагмы ушивают отдельными швами с образованием дубликатуры. При ущемленных диафрагмальных грыжах выполняют трансторакальный доступ. После рассечения ущемляющего кольца исследуют содержимое грыжевого мешка. При сохранении жизнеспособности выпавшего органа его вправляют в брюшную полость, при необратимых изменениях — резецируют. Дефект в диафрагме ушивают.
Источник
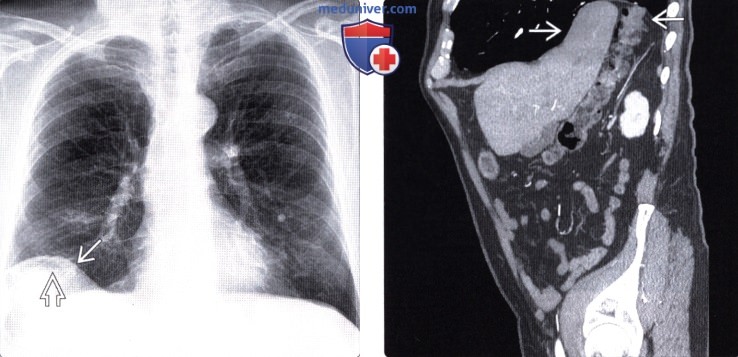
Лучевая диагностика грыжи Морганьиа) Терминология: б) Визуализация грыжи Морганьи: • Рентгенография: • КТ и МРТ:
в) Дифференциальная диагностика: г) Клинические особенности: — Вернуться в оглавление раздела «Лучевая медицина» Редактор: Искандер Милевски. Дата публикации: 23.1.2020 |
Источник
Грыжевидное выпячивание может локализоваться в самых разнообразных местах. Различают диафрагмальные грыжи, среди которых изредка встречается грыжа Ларрея.
Образования в области диафрагмы диагностируют по характерным симптомам. Чтобы помочь больному избавиться от дискомфорта и предотвратить осложнения, предусматривается хирургическое лечение.
Классификация диафрагмальных образований

Между брюшной и грудной полостями расположена естественная перегородка – диафрагма, состоящая из соединительной и мышечной тканей. Благодаря ей органы брюшного отдела не могут попадать в грудную клетку. В силу различных факторов образовываются изъяны диафрагмы, что провоцирует формирование грыжи.
Патологическое выпячивание бывает:
- ложное,
- истинное.
Если мешок отсутствует, это свидетельствует о наличии ложного выпячивания. Оно является следствием того, что между двумя полостями в диафрагме сохраняется просвет, то есть наблюдается незаращение соединений. Отклонение может образовываться еще во внутриутробном периоде развития, у взрослых же провоцируется травмами.
У истинных грыж имеются такие компоненты: грыжевые ворота, мешок и содержимое. Нарушение провоцируется увеличением давления в брюшной полости и выпадением внутренних органов сквозь отверстия, которые существуют.
Если проникновение в соседнюю полость осуществляется через грудинно-реберный участок, диагностируется грыжа Ларрея-Морганьи. Ее другое название – парастернальная. Патология выявляется в редких случаях. Место локализации образования – правая сторона, кардиодиафрагмальная область.
Ретростернальная форма развивается в месте, где грудинная часть самая слабая. Когда выхождение наблюдается в пространстве между поясницей и ребрами, это говорит о формировании грыжи Бохдалека.
Сформировавшийся мешок содержит (одно из):
- широкую и длинную складку висцеральной брюшины (сальник);
- поперечную ободочную кишку;
- предбрюшинную липому.
Симптоматика

Диафрагмальные грыжи, в частности, грыжа Ларрея, сопровождаются признаками, которые указывают на нарушения работы ЖКТ, дыхательной и сердечно-сосудистой систем. На интенсивность проявлений влияют:
- структурные характеристики органов, попавших в полость груди;
- их габариты;
- степень наполнения;
- сжимание и перегиб выпавших органов в районе грыжевого отверстия;
- коэффициент смещения средостения;
- размеры образовавшихся ворот.
Если существуют факторы, из-за которых внутрибрюшное давление начинает расти, симптоматика усиливается.
Диафрагмальная грыжа проявляется в виде:
- болей и чувства тяжести, местом локализации которых являются эпигастральная область, грудная клетка и зона подреберья;
- одышки;
- сердцебиения.
Симптомы беспокоят после того, как человек плотно поест. Часто в том месте, где образовалось выпячивание, пациент слышит урчащие и булькающие звуки. После принятия горизонтального положения усиливается одышка. Часто больного рвет после еды, в результате чего чувствуется облегчение.
Клиника заболевания, как показывает диагностика, напрямую зависит от того, насколько сильно заполнен желудочно-кишечный тракт. Когда диафрагмальная грыжа ущемляется, пациент мучается от резкого болевого дискомфорта, отдающего в спину.
Значение обследования
Чтобы выявить патологию, в том числе грыжу Ларрея, проводится диагностика. На образование выпячивания указывают:
- ранее полученные травмы;
- присутствующие симптомы, которые были названы выше;
- ограничение подвижности груди;
- сглаживание межреберного пространства в районе, где появилось выпячивание;
- запавший живот (при запущенной форме);
- уменьшение или отсутствие шумов при дыхании.
С помощью рентгена удастся поставить точный диагноз. Чтобы определить характер органов, которые выпали в отверстие, и уточнить расположение патологии, используется контрастирование. Некоторым больным в брюшную полость вводят газ, то есть проводится наложение пневмоперитонеума. Если патология ложная, газ окажется в плевральной полости.
Особенности удаления патологии
Лечение пациентов, которых беспокоит грыжевое выпячивание, проводится консервативным и хирургическим методами. При наличии небольшого по размеру диафрагмального образования можно обойтись консервативной терапией. Ею пользуются в тех случаях, когда хирургическое вмешательство больному противопоказано.
Когда выпячивание вырастает до значительных размеров, пациента готовят к операции. Хирургическое удаление используется в первую очередь тогда, когда существует риск ущемления грыжи.
Лечение осуществляется следующим образом:
- Если патология сформировалась с правой стороны, манипуляции проводятся в районе четвертого межреберья.
- Верхнюю срединную лапаротомию используют, когда диагностирована парастернальная грыжа Ларрея-Морганьи.
- С помощью трансдиафрагмального подхода через 7 и 8 межреберный промежуток удаляют левостороннее образование.
Лечение парастернальных выпячиваний предусматривает низведение органов, которые переместились в грудную полость, обратно на их место, выворачивание мешка и отсечение у него шейки. Далее производится накладывание П-образных швов.
Разновидность грыжевидных образований устанавливается после тщательной диагностики. Своевременное обращение к медикам позволит с минимальными рисками устранить проблему. Если допустить появление ущемления, не исключена резекция выпавшего органа.
Если вы хотите получить больше подобной информации от Александры Бониной, посмотрите материалы по ссылкам ниже.
Отказ от ответственности
Информация в статьях предназначена исключительно для общего ознакомления и не должна использоваться для самодиагностики проблем со здоровьем или в лечебных целях. Эта статья не является заменой для медицинской консультации у врача (невролог, терапевт). Пожалуйста, обратитесь сначала к врачу, чтобы точно знать причину вашей проблемы со здоровьем.
Я буду Вам очень признательна, если Вы нажмете на одну из кнопочек
и поделитесь этим материалом с Вашими друзьями 🙂
« Анализы при грыже – готовимся к операции Может ли оторваться межпозвоночная грыжа? »
Источник
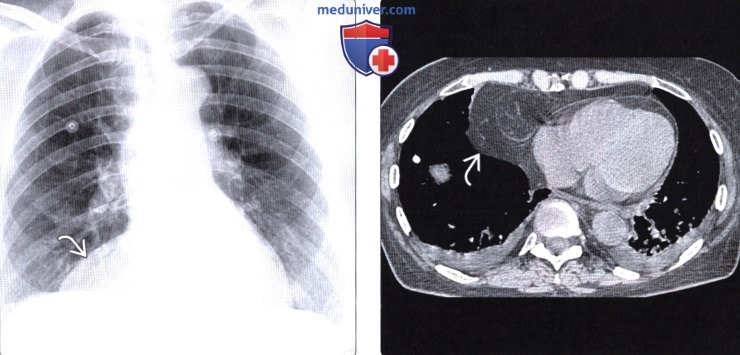
Лучевая диагностика грыжи Бохдалекаа) Терминология: б) Визуализация грыжи Бохдалека:
в) Дифференциальная диагностика грыжи Бохдалека: г) Патология: д) Клинические особенности: — Также рекомендуем «Лучевая диагностика грыжи Морганьи» Редактор: Искандер Милевски. Дата публикации: 23.1.2020 |
Источник
Что важно знать о грыже диафрагмы
- Больные с грыжей пищеводного отверстия диафрагмы (более чем 10% лиц старше 50 лет) составляют отдельную группу.
- Существует принципиальное различие между врожденными грыжами диафрагмы, которые встречаются у 0,04% новорожденных, и травматическими диафрагмальными грыжами, которые возникают у 1% пострадавших от тупой травмы грудной клетки и живота (чаще)
- Врожденные диафрагмальные грыжи образуются в тех случаях, когда имеется врожденный дефект диафрагмы типичной локализации: грыжа Бохдалека (грыжа реберно-позвоночного треугольника) составляет 85-90% диафрагмальных грыж
- Грыжа Морганьи образуется в грудино-реберном треугольнике (щель Ларрея) и составляет 1-2% грыж
- При гипоплазии диафрагмы происходит эвентрация (5% случаев)
- Причиной образования грыжи пищеводного отверстия диафрагмы является слабость диафрагмы вокруг пищеводного отверстия
- Пожилой возраст и ожирение способствуют образованию грыж.
Какой метод диагностики грыжи диафрагмы выбрать: МРТ, КТ, рентген
Методы выбора
- Рентгенография,
- КТ.
Информативны ли рентген и КТ грудной полости при грыже диафрагмы
Грыжа пищеводного отверстия диафрагмы:
- объемное образование, содержащее воздух, с уровнем жидкости или без него, располагающееся в ретрокардиальном пространстве
- Более чем в 90% случаев речь идет об осевой скользящей грыже (кардиальный отдел желудка располагается в грудной полости)
- Менее чем в 5% случаев наблюдается параэзофагеальная грыжа пищеводного отверстия (кардиальный отдел желудка расположен в брюшной полости)
- Комбинированная грыжа
- «Желудок, перевернутый вверх дном», является вариантом грыжи пищеводного отверстия диафрагмы, при котором более 2/3 желудка выпячивается в грудную полость.
Грыжи Бохдалека и Морганьи:
- у взрослых обычно имеют вид объемного образования с ровными контурами, расположены заднелатерально или переднемедиально парастернально над диафрагмой
- Эти грыжи обычно содержат жировую ткань и поэтому имеют небольшую плотность.
Отличительные признаки
Грыжа пищеводного отверстия диафрагмы:
- объемное образование, содержащее воздух, с уровнем жидкости или без него, располагающееся в ретрокардиальном пространстве.
Грыжи Бохдалека и Морганьи:
- куполообразное выпячивание диафрагмы на КТ, соответствующее по плотности жировой ткани.
Грыжа пищеводного отверстия диафрагмы у мужчины 65 лет. На обзорных рентгенограммах грудной клетки как в проекции сердца, так и позади него (на снимке в боковой проекции) видно широкое куполообразное просветление с ровными краями и двумя уровнями жидкости, напоминающее «перевернутый вверх дном желудок». Под диафрагмой виден газовый пузырь.
Клинические проявления
Типичные симптомы диафрагмальной грыжи и грыжи пищеводного отверстия диафрагмы:
- Обычно грыжа не беспокоит больного, и ее обнаруживают случайно
- Иногда в зависимости от степени грыжа пищеводного отверстия диафрагмы проявляется дисфагией, болью в эпигастральной области, симптомами желудочно-пищеводного рефлюкса, ощущением распирания или полноты, а у некоторых больных приводит также к развитию анемии.
Тактика лечения диафрагмальной грыжи и грыжи пищеводного отверстия диафрагмы
- Если грыжа беспокоит больного, прибегают к хирургической коррекции (пластика пищеводного отверстия диафрагмы, фундопликация) — операция диафрагмальной грыжи и/или грыжи пищеводного отверстия диафрагмы.
Течение и прогноз
- Прогноз благоприятный
- При грыже по типу «желудка, перевернутого вверх дном», существует опасность заворота желудка.
Что хотел бы знать лечащий врач
- Установить тип грыжи (скользящая осевая или параэзофагеальная либо комбинированная)
- Подтвердить диагноз при подозрении на грыжу Бохдалека или Морганьи.
Какие патологии имеют симптомы, схожие с грыжей диафрагмы
Грыжа пищеводного отверстия диафрагмы
— Расширение вен пищевода у больного с диагностированным циррозом печени и портальной гипертензией
— Энтерогенная или бронхогенная киста
— Секвестрация легкого — проявляется в раннем детском возрасте, легочный секвестр кровоснабжается из артерий большого круга
Грыжа Морганьи
— Жировое образование в плевральной полости или полости перикарда
— Киста перикарда
Грыжа Бохдалека
— Нейрогенная опухоль
Источник