Грыжа около пупка в левой стороне
Параумбиликальная грыжа – это одна из разновидностей грыжевых образований в зоне белой линии живота. Заболевание весьма распространенное. Из-за особенностей локализации выпячивание фрагментов органов брюшной полости часто принимают за пупочную грыжу. Однако, в отличие от нее, околопупочная патология развивается над рубцом. Поставить точный диагноз «параумбиликальная грыжа» может только специалист после проведения ряда диагностических процедур.
Что это за болезнь?
Белая линия живота располагается посередине брюшной зоны, между условно разделенными правыми и левыми мышцами пресса. Свое название она получила из-за специфического цвета волокнистой структуры. Международная классификация болезней определила для данного заболевания соответствующий код. По МКБ-10 параумбиликальную грыжу относят к категории «Пупочная грыжа (К42)». Это основной код, помимо которого имеются уточняющие шифры для вариаций патологии, протекающих с осложнениями или без них.

Виды грыж, развивающихся около пупка
Содержимым грыжевого мешка чаще всего становится кишечная петля, подкожно-жировая клетчатка или большой сальник. Среди заболеваний белой линии живота нередко встречается надчревная и околопупочная грыжа. Последняя имеет две основные разновидности:
- Прямая – для нее свойственно формирование поперечной фасции, а содержимое грыжевого образования выходит через пупочное кольцо.
- Косая – этот тип характеризуется наличием двойного мешка (сверху и снизу пупочного кольца).
Околопупочное грыжевое образование пациент может прощупать самостоятельно, но, в отличие от пупочного, этот выпяченный «мешок» не вправляется, не исчезает и не становится меньше, даже если больной принимает лежачее положение.

Что провоцирует патологию
Причинами развития такого заболевания может выступать как один из нижеописанных факторов, так и их совокупность:
- Хронические болезни кишечника, сопровождающиеся продолжительными и частыми запорами.
- Тяжелый физический труд, чрезмерные спортивные нагрузки.
- Травмы органов брюшной полости.
- Осложнения послеоперационного периода.
- Затяжной невылеченный кашель.
- Метаболические нарушения в организме.
- Избыточный вес.
- Кахексия (истощение организма).

Болезнь может иметь врожденный или приобретенный характер. Параумбиликальная грыжа у взрослых – явление редкое, которое встречается преимущественно у пациентов преклонного возраста. Однако при наличии генетической предрасположенности и факторов риска (например, усиленных физических нагрузок) околопупочное выпячивание может появляться и у молодых людей.
Клиническая картина
Симптомы грыжи, которая развивается в области белой линии живота, проявляются не сразу. Первые изменения больной может ощутить после любой, пусть даже незначительной физической нагрузки. Признаки болезни обретают более выраженный характер на фоне запоров и хронического кашля. Заподозрить параумбиликальную грыжу можно по таким симптомам:
- образование бугорка над пупочной областью;
- боли в животе, появляющиеся при беге, наклонах, поднятии тяжестей;
- визуально заметное расхождение мышц брюшного пресса;
- тошнота;
- вздутие в животе;
- метеоризм.

Как правило, околопупочная грыжа проходит два этапа формирования. Сначала появляется липома. На ранней стадии грыжевой мешок может никак не заявлять о себе, в него попадает только жировая клетчатка, и образование, становящееся заметным постепенно, часто воспринимается пациентами как косметологический дефект, не причиняющий особого дискомфорта. Но позже грыжа начинает увеличиваться за счет того, что в ее мешок попадают околопупочные ткани или фрагменты органов брюшной полости.
Особенности заболевания в раннем возрасте
У детей параумбиликальная грыжа также может быть врожденным или приобретенным заболеванием. В первом случае патология развивается внутриутробно и проявляется в первые месяцы после рождения. Причиной аномалии у малышей, как правило, считают пренатальный апоневроз. Однако грыжа может развиться и из-за частого надрывистого плача ребенка. Напряжение приводит к увеличению внутрибрюшного давления, которое ослабляет и без того слабые мышцы белой линии живота.
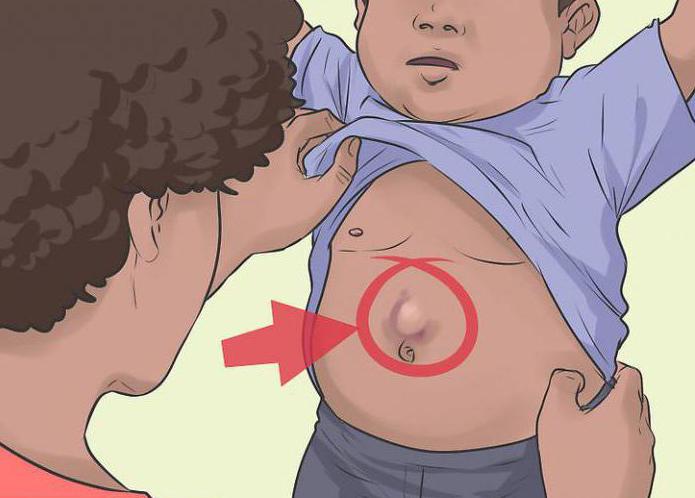
Скрытые симптомы околопупочной грыжи – основная причина, по которой болезнь распознается не сразу. Если у ребенка болит живот в области пупка, мало кто из родителей задумывается о параумбиликальном образовании. Признаки такой грыжи имеют много общего с проявлением колик, метеоризма или запора. К тому же размер выпячивания у маленьких детей поначалу не превышает 1-2 см, из-за чего оно может быть практически незаметным. Малыши ведут себя беспокойно, плачут и капризничают. Если у ребенка болит живот в области пупка, он может подгибать ножки. На этот симптом родителям нужно обратить особое внимание и обязательно сказать о нем врачу. При нарастающем дискомфорте, сопровождающемся тошнотой и рвотой, первое, что можно заподозрить – это возможное защемление, поэтому действовать нужно незамедлительно.
Может ли грыжа пройти сама, без операции
Самое главное, что нужно понимать о параумбиликальной грыже, это невозможность ее излечения, кроме как хирургическим путем. Многие считают, что выпячивание может пройти само по себе по достижении ребенком трехлетнего возраста, как в случае с пупочной грыжей. Однако это в корне неправильное мнение. Вылечить выпячивание околопупочной зоны можно только операбельным путем. Ни у детей, ни у взрослых самоизлечения не произойдет. Если срочных показаний к хирургическому вмешательству нет, малышам младше 6 лет грыжу не удаляют.
Обследование пациента
Прежде чем приступать к лечению грыжи, пациента направляют на прохождение комплексной диагностики:
- Рентгенография – данный метод исследования позволяет выяснить, какой именно орган (или его часть) попал в грыжевое кольцо.
- УЗИ – диагностическая процедура, по результатам которой можно определить характер околопупочного образования.
- Гастродуоденоскопия – позволяет исключить наличие дополнительных заболеваний желудочно-кишечного тракта.
Поскольку удалить образование можно только хирургическим путем, к предстоящей операции необходимо тщательно подготовиться и сдать все соответствующие клинические и биохимические анализы (мочи и крови), ответы на которые помогут определить наличие воспалительного процесса.
Хирургическое лечение параумбиликальной грыжи

Операция, которую проводят для устранения патологического образования, называется герниопластикой. Вмешательство в брюшную полость пациента осуществляется в стенах стационарного медучреждения. Тактика лечения зависит от размеров и сложностей локализации выпячивания. Чтобы ушить грыжевые ворота, хирург может прибегнуть к использованию:
- тканей брюшины пациента;
- специальной сетки.
Второй вариант, по сути, является вживлением искусственного импланта, поэтому в основном выбирается для лечения взрослых больных. В процессе послеоперационного восстановления организма этот синтетический материал редко вызывает отторжение. Среди недостатков этой хирургической манипуляции стоит отметить возможное удаление пупочной впадины, а также длительный период реабилитации. Для полного выздоровления больному может понадобиться до 12 месяцев.
Кому противопоказано хирургическое лечение
Если у пациента диагностировано защемление, операция не требует отлагательств. Действовать нужно срочно, так как это патологическое состояние серьезно угрожает его жизни. При этом на начальных стадиях болезни могут применяться консервативные способы лечения, применение которых преследует цели облегчить симптомы заболевания и не допустить дальнейшего роста выпячивания. К тому же операцию по удалению грыжи нельзя делать:
- беременным женщинам;
- пациентам с хроническими болезнями внутренних органов;
- лицам пожилого возраста (при сердечно-сосудистой недостаточности).
Бандаж при грыже живота
Самый популярный метод – ношение специального бандажного белья. Оно помогает удерживать рост грыжи и не позволяет увеличиваться выпячиванию.

При беременности и наличии противопоказаний к проведению операции бандаж позволяет временно закрыть околопупочное пространство. Чтобы подобрать его правильно, необходимо учесть рекомендации специалистов. Главные моменты, на которые нужно обращать внимание при выборе утягивающего полотна:
- Минимальная ширина должна быть не менее 20 см.
- Подобранный бандаж должен плотно прилегать к телу, но ни в коем случае не сдавливать живот и не мешать дыханию, ходьбе.
- Застежка утягивающего пояса должна располагаться спереди.
Бандажное белье необходимо носить по несколько часов каждый день и обязательно снимать перед сном. Чрезмерное использование утягивающего полотна может привести к ослаблению мышц брюшного пресса и прогрессированию болезни.
Источник
Сталкиваясь с болями в левой части живота, большинство людей начинают искать причину в заболеваниях органов пищеварения, расположенных в этой области. Однако специалисты рекомендуют смотреть намного шире, ведь локализация боли именно в этой области может сигнализировать не только о нарушении работы желудочно-кишечного тракта, но и о банальном растяжении мышц или приближении сердечного приступа.
Содержание:
Зачастую причины такой сильной боли с левого бока живота представляют собой достаточно серьезные заболевания, несущие прямую угрозу жизни пациента, поэтому не стоит терять драгоценное время и заниматься самодиагностикой. Только грамотный специалист способен выявить патологию и назначить курс терапии. Какие именно заболевания провоцируют появление околопупочной боли в левой части живота и как можно облегчить состояние пациента, разберем в этой статье.
Какие заболевания могут быть, если заболел живот возле пупка с левого бока
Боль различного характера, локализованная в левой части живота, чаще всего указывает на развитие или обострение патологий органов ЖКТ или мочевыводящей системы. На долю таких заболеваний приходится более 90 % всех случаев боли. При этом независимо от того, какой характер принимает боль, консультация с врачом является обязательной, однако если болевой синдром заметно усиливается и дополняется другими неприятными симптомами, следует побеспокоиться о вызове скорой помощи и быть готовым к госпитализации. Далее в статье мы более детально остановимся на самых распространенных заболеваниях, которые приводят к появлению боли выше, ниже пупка или возле него, и расскажем об основных правилах оказания первой помощи.
Заболел левый бок возле пупка – заболеваний толстого кишечника
Патологии толстого кишечника чаще всего возникают на фоне заболеваний органов пищеварительного тракта. Наиболее опасными для жизни и здоровья человека являются такие недуги:
Язвенный колит — воспалительный процесс, поражающий слизистую оболочку толстого отдела кишечника. В результате у больного наблюдаются следующая клиническая картина:
1 многократные кровавые диареи;
2 примеси слизи и гноя в каловых массах;
3 болезненные позывы к дефекации;
4 вздутие живота;
5 недержание кала;
6 резкие болезненные ощущения в животе;
7 снижение веса и общие признаки интоксикации организма.
Что интересно, причины язвенного колита на сегодняшний день так до конца и не изучены. Ученые предполагают, что в группу риска входят люди с генетической предрасположенностью, аутоиммунными заболеваниями и эмоциональной нестабильностью.
Болезнь Крона — одно из наиболее страшных и сложных заболеваний кишечника, характеризующееся образованием узелков на слизистой всего кишечника, боли в животе могут быть по всей области расположения кишечника. При болезни Крона болеть может не только в левом боку ближе к пупку, но кишечник может болеть ниже пупка слева, внизу живота. Боли в животе справа или слева от пупка при болезни Крона могут быть очень сильные, т.к. узелки в области кишечника постепенно увеличиваются. Со временем на месте данных гранулем могут формироваться свищи, что грозит заражением расположенных по соседству внутренних органов. Наиболее вероятной причиной болезни Крона считается генетическая мутация, которая происходит еще во время внутриутробного развития. К сожалению на сегодняшний день не существует способов лечения, способных навсегда избавиться от недуга, можно лишь проводить симптоматическую терапию.
Ишемический колит — нарушение кровообращения сосудов толстого кишечника, в результате образования тромбов, аневризм либо варикозного расширения вен. Наибольшая опасность заболевания заключается в том, что стенки сосудов могут разорваться в любой момент и спровоцировать обширное внутреннее кровотечение. Сильная пульсирующая боль в левом боку, схваткообразная боль возле пупка с правой стороны, острая или режущая боль, все это может быть симптомами ишемического колита. Такой заболевание может быть очень опасным не только для здоровья, но и для жизни человека, особенно когда сильная боль с левого или правого бока живота в пупочной области сопровождается внутренним кровотечением. Лечение ишемического колита зависит от степени тяжести заболевания: в легких случаях достаточно консервативной терапии, а вот при обширном некрозе или перфорации кишечника без хирургического вмешательства не обойтись.
Псевдомембранозный колит — острый воспалительный процесс, локализованный в толстом отделе кишечника. Такой вид колита также часто приводит к тому, что сильно и невыносимо болит живот возле пупка, а боль в животе может отдавать и в другие районы брюшины, влево или вправо живота. Основной причиной развития псевдомембранозного колита является дисбаланс кишечной микрофлоры, особенно на фоне лечения антибактериальными препаратами. Наиболее характерным симптомом заболевания является схваткообразная боль в левой части живота. Кроме того, у пациента нередко возникают жалобы на нарушение процесса дефекации, наличие слизи и крови в каловых массах, высокую температуру тела, а также признаки обезвоживания организма.
Дивертикулит — заболевание, для которого характерно появление грыжеподобных новообразований на слизистой толстого кишечника. В данных кармашках нередко скапливаются остатки непереваренной пищи, которые начинают гнить и провоцируют воспалительный процесс. При этом у больного наблюдаются незначительные болезненные ощущения в левой части живота на уровне пупка, которые по мере прогрессирования недуга заметно усиливаются.
Воспаление аппендикса — патология, сопровождающаяся появлением резкой боли в различных частях живота, в том числе и в левом боку. Болевой синдром становится гораздо интенсивнее при изменении положения тела и пальпации области поражения. Помимо этого, воспалительный процесс вызывает чувство распирания в животе, тошноту и рвоту. Люди часто думают, что аппендицит может болеть только с правого бока живота внизу, но это далеко не так. В некоторых случаях люди ощущают слабые или сильные боли как справа внизу живота, так и в левой его части. Иногда сильная боль в животе при аппендиците может отдавать в область копчика, таза, в левый бок или ближе к пупочной зоне. Симптомом аппендицита, воспаления аппендикса, можно считать боль справа внизу живота при надавливании, иногда боль отдает и в левую сторону живота. Очень редко, если болит при надавливании слева от пупка, это симптомы аппендицита. Здесь важно учитывать другие симптомы и первые признаки обострения воспалительного процесса в области аппендикса.
Если болит слева сбоку на уровне пупка – заболевания тонкого кишечника
Тонкий кишечник предназначен для продвижения пищи в другие кишечные отделы за счет естественных мышечных сокращений. При нарушении этой функции у человека наблюдаются запоры, что сказывается на качестве его жизни и провоцирует появление болезненных ощущений, при этом могут быть несильные боли внизу живота. Помимо этого, боль в левой части живота возникает на фоне таких патологий тонкого кишечника:
1 Энтерит и боль отдает в левый бок брюшины — воспалительные процессы в слизистой оболочки кишечника, которые сопровождаются дистрофическими изменениями в данном органе. Заболевание может начинаться с таких симптомов: тошнота, рвота, диарея, метеоризм, гипертермия и лихорадка. При этом у больного развивается сильный болевой синдром, который усиливается во время любого движения, кашля или чихания. Причинами развития энтерита являются погрешности в питании и запущенный дисбактериоз кишечника.
2 Если заболел левый или правый бок между подреберьем и пупком, это могут быть кишечные энзимопатии (несильная боль, дискомфорт, тянет или ноет живот) — общее название патологий, для которых характерен дефицит или отсутствие ферментов, необходимых для процесса пищеварения. Кишечная энзимопатия опасна не только тем, что может болеть кишечник. При этом заболевании в тонком отделе кишечника скапливается большое количество токсических веществ, что приводит к отравлению всего организма. Клинически такие патологии проявляются многократной диареей (сильным и частым поносом) с кровянистыми прожилками и внезапным снижением массы тела.
Заболевания почек и мочевыводящих органов
Заболевания мочевыводящей системы характеризуются развитием воспалительного процесса на фоне сильного переохлаждения организма и падения общего иммунитета. Наиболее опасной патологией в этой группе заболеваний является пиелонефрит — поражение почек инфекционной этиологии. При этом у больного наблюдаются сильные боли с левой или правой стороны в боку, болят сами почки, также наблюдаются такие симптомы:
1 острая боль в области поясницы или в боку;
2 резкое повышение температуры тела;
3 признаки интоксикации: тошнота, головная боль, сильная слабость;
4 отечность нижних конечностей;
5 боль и жжение при мочеиспускании;
6 частые походы в туалет;
7 почечные колики.
Заболевания желудка – тянущая, ноющая и сильная боль в животе с левого бока
В большинстве случаев боль в левой части живота на уровне пупка вызывают именно заболевания желудка, причиной которых являются погрешности в рационе, например, регулярное злоупотребление тяжелой пищей, алкоголем или газированными напитками. При этом слизистая оболочка желудка не способна полноценно справляться с такими раздражителями, что и приводит к развитию следующих патологий:
1 Гастрит — воспаление слизистой желудка, причиной которого нередко является Helicobacter pillori — вредоносная бактерия, обитающая в кислой среде желудка. Дискомфорт в левой части живота возникает на фоне длительного голодания или употребления слишком жирной и отстрой пищи. Боль слева живота в боку при этом изматывающая, она достигает своего максимального значения во время процесса переваривания еды и постепенно идет на спад. Проникновение бактерии в организм происходит преимущественно через совместное использование предметов быта или тесный контакт с носителем заболевания.
2 Язва желудка — является следствием недолеченного гастрита. Количество вредоносных бактерий при этом очень быстро разрастается, они занимают обширные площади слизистой желудка, нарушая ее целостность и провоцируя развитие трофических нарушений. Такое явление сопровождается резкой, кинжальной болью, особенно на голодный желудок и сразу же после приема пищи. Помимо боли в желудке слева или справа живота, пациенты нередко сталкиваются с такими неприятными и пугающими симптомами, как примеси крови в каловых массах, нарушения стула, горький привкус во рту, повышение температуры тела и частая изжога. Заболевание характеризуется рецидивами в осенне-весенний период.
3 Гастродуоденит — разновидность хронического гастрита, который постепенно переходит на слизистую двенадцатиперстной кишки. Основными проявлениями данного заболевания является тяжесть в эпигастрии, схваткообразная боль в левой или правой части живота, снижение работоспособности, отрыжка и изжога. Усиление болезненных ощущений происходит во время активных физических нагрузок и пальпации области поражения. При гастродуодените боль в животе также может быть по центру живота, ниже или выше пупка.
4 Рак желудка — опухолевидные образования злокачественной природы, которые формируются в районе желудка в результате погрешностей в питании, наследственной предрасположенности, злоупотребления алкоголем и курением, а также длительного медикаментозного воздействия. Онкологические новообразования способствуют увеличению живота и провоцируют сильную боль в области эпигастрия. При развитии злокачественного образования боль в животе может быть тянущей, ноющей, острой, схваткообразной или пульсирующей, острой или тупой, все зависит от того, где именно, в какой области развивается заболевание.
5 Пилороспазм — сильные спазмические сокращения сфинктера желудка, ведущие к гипертрофии мышц привратника. В результате нарушается естественный кровоток, что и приводит к появлению сильной боли в левой части живота. Пилороспазм может быть следствием язвенной болезни, хронического гастрита и различных заболеваний кишечника или желчевыводящих протоков.
В большинстве случаев заболевания пищеварительного тракта на начальных стадиях протекают совершенно бессимптомно и дают о себе знать уже при значительной площади поражения.
Боль возле пупка слева из-за заболеваний поджелудочной железы
В данной группе заболеваний наиболее распространенной патологией считается панкреатит, возникающий вследствие перекрывания протока железы конкрементами или новообразованиями различной этиологии. Существуют определенные факторы риска, способствующие развитию этого заболевания:
1 злоупотребление лекарственными препаратами;
2 гормональный дисбаланс или нарушение метаболизма;
3 регулярное употребление алкоголя;
4 наличие в организме паразитов;
5 переедание или употребление в пищу слишком тяжелых продуктов;
6 ушибы брюшной полости;
7 беременность;
8 операции на органах пищеварения;
9 аллергия.
Панкреатит может протекать как в острой, так и в хронической форме. В первом случае происходит полное или частичное самопереваривание поджелудочной железы, что приводит к появлению сильнейшей боли в области эпигастрия, то есть часто болит в левой стороне живота между пупочной областью и левой стороной возле подреберья. Помимо этого, у больного наблюдается тошнота, рвота, повышение температуры тела, лихорадка и желтушность кожных покровов. В хроническом течении панкреатита острые периоды чередуются с ремиссией, но при отсутствии адекватного лечения со временем происходит снижение функции поджелудочной железы.
Боль слева в животе – патологии селезенки
Селезенка — небольшой орган, расположенный в левой части живота, и предназначенный для фильтрации крови и избавления ее от различных бактерий и других чужеродных элементов. Различные патологические процессы способны привести к изменению структуры ткани данного органа, что приводит к появлению тупой боли. А вот острая боль может возникнуть на фоне разрыва селезенки в результате травмирования брюшной полости. В этом случае больному необходима срочная госпитализация и хирургическое удаление поврежденного органа, в противном случае сильное внутреннее кровотечение может привести к смертельному исходу.
Пупочная грыжа и сильная боль в животе
Данное заболевания является одной из наиболее распространенных патологий и характеризуется появлением резкой боли в правом или левом боку при поворотах тела, чихании или пальпации области поражения. Боли в животе при пупочной грыже могут быть в любой части тела, в зависимости от того, где появилась пупочная грыжа. Данное заболевание характеризуется появлением сильной боли в животе возле пупка, слева, справа, внизу или вверху пупка. Боль в животе стихает или уменьшается при неподвижном состоянии и увеличивается при малейшем движении, не говоря уже о поднятии тяжестей. Диагностика пупочной грыжи производится во время визуального осмотра пациента, а лечение производится в большинстве случаев хирургическими методами. Чем может быть опасна пупочная грыжа, если ее вовремя не лечить? Игнорирование проблемы может привести к различным ущемлениям внутренних органов, кишечной непроходимости и даже летальному исходу.
Диагностика, как определить причины боли в левом боку
При появлении острой, режущей боли в левой части живота, которая существенно сказывается на качестве жизни, необходимо как можно быстрее вызвать скорую помощь, поскольку подобная симптоматика может сигнализировать о развитии острого аппендицита или прободения язвы желудка. При этом отсутствие своевременной медицинской помощи может стоить больному жизни.
Если боль в животе в пупочной области умеренная или возникает время от времени, необходимо проконсультироваться с врачом-терапевтом. Этот специалист проведет обследование, соберет анамнез и назначит ряд исследований, по результатам которых будет поставлен диагноз. Диагностика патологии производится, как правило, при помощи следующих манипуляций:
1 УЗИ органов брюшной полости;
2 рентгенография с введением контрастного вещества;
3 ирригоскопия;
4 при пупочной боли внизу живота слева или справа, которая может быть признаком заболеваний кишечника, может быть назначена колоноскопия;
5 лабораторное исследование крови, мочи и кала.
Что можно сделать, если мучают сильные боли в боку
Наличие острой боли возле пупка, которая сопровождается повышением температуры тела, тошнотой, рвотой, потерей сознания и прочими настораживающими симптомами, должно стать поводом для вызова неотложной помощи. Специалист, проводящий обследование может дать общие рекомендации или настоять на госпитализации больного. Во время ожидания бригады скорой помощи больному необходимо обеспечить полный покой, а вот медикаментозную терапию проводить строго запрещается, поскольку это может смазать общую картину патологии и помешает в постановке верного диагноза. Сильные боли в области пупка с правого или левого бока живота игнорировать крайне не рекомендуется. А если появилась тошнота, рвота, нестерпимая боль (режущая, острая или сильная пульсирующая боль в животе, нестерпимая схваткообразная боль), повышенная или высокая температура тела, озноб и сильная слабость (вплоть до потери сознания), необходимо обязательно обратиться за скорой медицинской помощью.
Лечение, методы терапии, что делать, если на уровне пупка в боку тянущая или ноющая боль
Варианты лечения зависят от первопричины пупочной боли и степени ее тяжести. Так, перитонит или воспаление аппендикса нуждается в экстренном хирургическом вмешательстве, а для лечения язвенного поражения желудка или гастрита разработан целый комплекс мероприятий, который включает в себя:
1 соблюдение строгой диеты с отказом от жирной, жареной, кислой и острой пищи и алкогольных напитков;
2 прием лекарственных препаратов, обладающих обволакивающим, антибактериальным и обезболивающим эффектом;
3 питьевой режим для предупреждения обезвоживания организма;
4 лечебную физкультуру, включающую в себя дыхательную гимнастику и простые упражнения, направленные на улучшение кровообращения и усиление двигательной активности желудка.
При переходе заболевания в хроническую форму необходимо ежегодно проходить профилактические осмотры и применять симптоматическое лечение. Следует также отметить, что проведение медикаментозной терапии допускается только по рекомендации врача и под его контролем, в противном случае вы рискуете только усугубить ситуацию. То же самое относится и к народным способам лечения, которые следует применять с особой осторожностью. Под наблюдением специалиста для купирования воспалительного процесса в пищеварительном тракте можно использовать следующие народные рецепты:
1 Отвар крапивы двудомной. Готовится такое лекарственное средство согласно инструкции на упаковке, а применяется по столовой ложке на голодный желудок три раза в день.
2 Настой из цветков ромашки. Обладает обезболивающими и антисептическими свойствами. Для его приготовления необходимо чайную ложку сырья залить стаканом кипящей воды и настоять до полного остывания. Готовый настой пьют по половине стакана 3-4 раза в сутки.
3 Отвар шалфея. Способствует нормализации кишечной микрофлоры. Две столовые ложки высушенной травы заливают стаканом горячей воды и доводят до кипения на водяной бане. Через четверть часа лекарственное средство снимают с огня, остужают и тщательно фильтруют через несколько слоев марли. Пить отвар необходимо по чайной ложке 5-6 раз в день.
Источник

