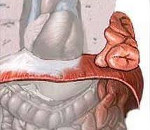
Грыжа переднего отдела диафрагмы

Грыжи переднего отдела диафрагмы бывают истинными и ложными. Их принято делить на два вида: ретростернальные (или парастернальные) и френо-перикардиальные. Ретростернальные образуются на месте щели Ларрея, всегда имеют грыжевой мешок и располагаются в переднем средостении экстраплеврально между перикардом и грудиной.
Френо-перикардиальные грыжи в отличие от парастернальных представляют собой ложные грыжи; в сухожильном центре по проекции перикарда имеется сквозной дефект, соединяющий полость перикарда с брюшной полостью. В обоих случаях содержимым грыжи являются кишечные петли, однако могут наблюдаться ретроградные френо-перикардиальные грыжи, когда сердце или его верхушка выпадает в брюшную полость.

Схема грыж переднего отдела диафрагмы:
а — ретростернальная грыжа; б — френо-перикардиальная грыжа
Клиника
При грыжах переднего отдела диафрагмы клиническая картина зависит от их вида. Ретростернальные грыжи обычно не дают никаких симптомов. Большинство детей ни на что не жалуются. Иногда у детей более старшего возраста отмечаются боль в области сердца, напоминающая стенокардию, урчание за грудиной, приступы упорного сухого кашля. Чаще же всего родители обращают внимание на деформацию грудной клетки; она наблюдается почти у всех больных и состоит в более или менее выраженном расширении передне-заднего диаметра грудной клетки. При повторных исследованиях методом аускультации и перкуссии удается прослушать звуки кишечной перистальтики за грудиной и по проекции грыжевого выпячивания определить тимпанит.
Симптоматика при френо-перикардиальных грыжах более яркая. Ввиду того что выпавшие в полость перикарда кишечные петли непосредственно соприкасаются с сердцем, болезнь проявляется с первых часов или дней жизни ребенка. Возникают приступы цианоза. Наблюдается постоянная одышка, нередко рвота. Иногда смещенные кишечные петли настолько нарушают функцию сердца, что наступает резкая аритмия или остановка сердечной деятельности. Однако возможно субкомпенсированное и даже компенсированное течение френо-перикардиальной грыжи, когда упомянутые симптомы выражены в минимальной степени или совсем отсутствуют.
Диагностика
При грыжах переднего отдела диафрагмы диагноз несложен. Производят обзорное и контрастное рентгенологическое исследование. Многоосевое просвечивание позволяет обнаружить патологическое образование — единичные или множественные газовые пузыри, расположенные загрудинно по средней линии, в правом сердечно-диафрагмальном синусе или же наслаивающиеся на фон сердечной тени. Точный диагноз устанавливают при заполнении контрастным веществом толстой кишки. Чаще всего в грыжевое выпячивание перемещается поперечная ободочная кишка.
Лечение
Хирургическое. Несмотря на бессимптомность заболевания или незначительные жалобы больного, операцию производят вслед за установлением диагноза в плановом порядке. При выраженной симптоматике хирургическое вмешательство показано в срочном порядке.
Техника операции при ретростернальной грыже проста. Производят срединную лапаротомию от мечевидного отростка до пупка или несколько ниже. После ревизии верхнего отдела брюшной полости органы, сместившиеся в переднее средостение, осторожно низводят путем потягивания. Иссекать грыжевой мешок нет необходимости, так как рецидивов при данном виде грыж не наблюдается. Грыжевые ворота ушивают отдельными швами, наложенными на мышечные слои диафрагмы; первый ряд швов прикрывают вторым, наложенным на париетальную брюшину.
При френо-перикардиальной грыже после низведения кишечных петель становится видным пульсирующее сердце. Отверстий в перикарде ушивают отдельными шелковыми или капроновыми швами. Однако френо-перикардиальные грыжи ставят перед хирургом более сложную задачу, ибо простое ушивание даже сравнительно небольшого дефекта может повлечь за собой возникновение рецидива, что объясняется пульсацией сердца, которая постоянно травмирует линию швов. Поэтому при значительных размерах дефекта в перикарде целесообразно произвести пластическое закрытие грыжевых ворот без их сужения.
С. Я. Долецкий (1960) подчеркивает необходимость соблюдать при этом правило, установленное для зашивания значительных дефектов ложных грыж собственно диафрагмы: к сердцу должна прилегать серозная оболочка. С этой целью выкраивают и поворачивают лоскут париетальной брюшины или сальника на ножке. Под аутолоскут укладывают прочный ауто- или аллотрансплантат. Изоляция последнего от брюшной стенки не обязательна, так как печень быстро и прочно с ним срастается. Рану брюшной стенки ушивают наглухо.
Послеоперационное лечение больного проводят, как и при других видах диафрагмальных грыж.
Прогноз
Благоприятный.
Приобретенные диафрагмальные грыжи
У детей приобретенные диафрагмальные грыжи встречаются значительно реже врожденных и, как правило, являются результатом травмы, ранения. При закрытой травме туловища разрыв диафрагмы обусловлен сильным толчком. В момент удара возникает сила, направленная в наиболее слабое место, как при выбивании пробки из бутылки, по принципу противоудара. Разрыв диафрагмы происходит в наиболее тонком ее месте.
Иногда диафрагма отделяется от ребер, что обычно наблюдается при травме таза, когда сила противоудара направлена снизу вверх. Через возникший дефект в диафрагме органы брюшной полости перемещаются в грудную. В зависимости от вида травмы или ранения, характера и полноценности первой помощи и ряда других моментов хирург может встретиться с ост-рои и хронической грыжей. Она, как правило, бывает ложной.
Клиника
Проявления острой диафрагмальной грыжи характеризуются сочетанием симптомов общей тяжелой травмы с признаками легочной недостаточности. На фоне более или менее выраженного травматического шока и локальной болезненности отмечается нарушение дыхания в виде одышки, приступов цианоза. При объективном исследовании обнаруживается притупление перкуторного звука на стороне грыжи, ослабление дыхания. Границы сердца смещены в противоположную сторону. Общее состояние зависит главным образом от тяжести травмы, степени кровопотери. Если внутренние органы не пострадали и не ущемились в дефекте диафрагмы, состояние ребенка после травмы быстро улучшается. Наступает адаптация организма и функция дыхания компенсируется. В таких; случаях нередко диафрагмальную грыжу не обнаруживают, ребенка выписывают домой и болезнь переходит в хроническую стадию.
При хронической посттравматической диафрагмальной грыже жалобы появляются периодически. Иногда детей наблюдает педиатр, который диагностирует у них посттравматический плеврит. Отмечаются одышка, боли в области грудной клетки и в животе, усиливающиеся при беге и быстрой ходьбе, а также после еды. Данные перкуссии и аускультации непостоянны.
Диагностика
Определить острую диафрагмальную грыжу не всегда просто. О ней необходимо думать, когда имеются выраженные дыхательные расстройства. Целенаправленное, в частности рентгенологическое, исследование помогает уточнить диагноз. Иногда ввиду тяжести состояния при явлениях внутрибрюшного кровотечения времени для точной диагностики не остается. В таких случаях при лапаротомии по поводу острой травмы живота и таза наряду с другими органами производят тщательную ревизию диафрагмы и обнаруживают в ней дефект.
В диагностике хронической посттравматической диафрагмальной грыжи большое значение имеет анамнез (указание на травму или ранение). Обзорное и контрастное рентгенологическое исследование, как и при врожденных грыжах собственно диафрагмы, позволяет поставить правильный диагноз.
Лечение
Приобретенные диафрагмальные грыжи требуют хирургического вмешательства. Операция показана по установлении диагноза. В случаях экстренной лапаротомии ушивают дефект диафрагмы отдельными узловыми швами.
Техника операции
При хронической грыже целесообразно применять трансторакальный доступ, ибо вследствие попадания крови в плевральную полость, а также десерозирования кишечных петель они могут быть фиксированы в грудной клетке, низведение же их через трансабдоминальный доступ сильно затруднено и даже бывает невозможно. В отличие от врожденной грыжи обратное перемещение органов в брюшную полость из трансторакального доступа не встречает затруднения, так как брюшная полость развита достаточно. Дефект в диафрагме всегда удается ушить отдельными узловыми шелковыми или капроновыми швами без натяжения краев. По окончании операции воздух из плевральной полости удаляют путем одномоментной пункции. Легкое расправляют мешком наркозного аппарата. Дренирования плевральной полости не требуется.
Прогноз
Зависит от тяжести травмы. При хронических грыжах хирургическое вмешательство обеспечивает 100% выздоровление. Дети переносят эту операцию значительно легче, чем вмешательство по поводу врожденной грыжи, так как патология не успевает стать «нормой».
А. И. Ленюшкин
Опубликовал Константин Моканов
Источник
Диафрагмальная грыжа — это транспозиция брюшных органов в полость грудной клетки через отверстие в диафрагме. У некоторых пациентов протекает бессимптомно. Проявляется болью, урчанием в грудной клетке, диспепсией, дисфагией, при больших дефектах — нарушением сердечной деятельности и дыхания. Диагностируется с помощью рентгенографии грудной клетки, эзофагогастроскопии, внутрипищеводной pH-метрии. Для устранения диафрагмальных дефектов используют лапароскопическую фундопликацию, лапаротомную или торакотомную гастропексию, операции Ниссена, Белси, ушивание, пластику, аллопротезирование грыжевого отверстия.
Общие сведения
Диафрагмальные грыжи были впервые описаны французским хирургом Амбруазом Паре в 1579 году, принадлежат к категории часто встречающихся болезней пищеварительного тракта, составляют до 2% всех видов грыжевых образований. Распространенность патологии возрастает от 10% в молодом возрасте до 50% у 50-60-летних пациентов. Заболевание диагностируют у 7-10% больных, предъявляющих жалобы на боли в груди и нарушения сердечной деятельности.
Врожденные грыжевые дефекты диафрагмы являются одной из распространенных причин мертворождения, выявляются у 1 из 2 000-4 000 живорожденных младенцев, часто сочетаются с другими пороками развития, составляют до 8% всех наследственных и дизэмбриогенетических аномалий.
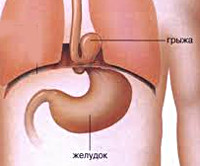
Диафрагмальная грыжа
Причины
Заболевание является полиэтиологическим. Во взрослом возрасте патология зачастую развивается при сочетании нескольких эндогенных или экзогенных провоцирующих факторов, врожденное грыжевое выпячивание формируется в результате генетических мутаций. Специалисты в сфере хирургии и гастроэнтерологии называют следующие группы причин и предпосылок возникновения грыж диафрагмы:
- Аномалии диафрагмальных мышц и пищевода. Недоразвитие отдельных участков и аплазия части диафрагмы может иметь как наследственное, так и дизэмбриогенетическое происхождение. Семейные формы пороков развития, в том числе укорочение пищевода, вероятнее всего наследуются по мультифакторному или аутосомно-рецессивному типу. Грыжи диафрагмальной локализации в сочетании с гипоплазией пальцев, расщеплением неба и верхней губы выявляются у пациентов с синдромом Фринса. Возможной причиной дефекта является воздействие вирусных и токсических мутагенов на 8 неделе гестации.
- Дисплазия соединительной ткани. Наследуемое нарушение синтеза и пространственной организации коллагена, эластина, белково-углеводных комплексов проявляется снижением прочности и повышением эластичности соединительнотканных волокон. При повышении нагрузок на диафрагмальные участки с ослабленными волоконными структурами возможно их растяжение, формирование дефектов. Подтверждением диспластического происхождения части грыж диафрагмы считается сочетание патологии с варикозной болезнью, геморроем, миопией, сколиозом, другими врожденными коллагенопатиями.
- Травматические повреждения диафрагмы. Нарушение целостности диафрагмальных волокон наблюдается при резких ударах в область ребер и живота со значительным смещением пищевода, верхней части желудка, проникающих колотых, режущих, огнестрельных ранах грудной и брюшной полости. У части пациентов грыжа развивается после выполнения операций на диафрагме — чресплевральной, сагиттальной, срединной чрезбрюшинной диафрагмотомии, проводимой для ревизии органов верхнего этажа брюшной полости, при раке желудка, пищевода, резекции печени, дренировании заднего средостения и др.
- Повышение давления в брюшной полости. Играет ключевую роль при наследственной дисплазии соединительной ткани. Вероятность образования грыжи возрастает при тяжелых физических нагрузках, запорах, ожирении, крупных неоплазиях брюшных органов, асцита. Наличие диафрагмальных грыжевых образований подтверждается почти у половины пациентов, страдающих рецидивирующей бронхолегочной патологией с сухим надсадным кашлем (хроническим бронхитом, бронхиальной астмой). В группу риска входят женщины, выносившие многоплодную беременность или родившие нескольких детей.
- Хронические заболевания ЖКТ. Язва желудка, двенадцатиперстной кишки, хронический холецистит, панкреатит могут осложняться гипермоторной дискинезией. В результате продольных сокращений мускулатуры пищевода происходит вертикальная тракция органов ЖКТ, увеличивается нагрузка на фасциальные связки, диафрагмальные сухожилия, растягивается пищеводное отверстие диафрагмы. Аналогичная ситуация возникает при хронических эзофагитах со стойким воспалительным спазмом мышечных волокон или рубцовом укорочении органа после химических, термических, лучевых ожогов.
По мнению ряда авторов, образованию грыж способствует возрастное снижение тонуса диафрагмальных мускульных волокон, мышечная дистрофия после осложненных родов, тяжелых интоксикаций, сепсиса, других неотложных состояний. При нарушениях иннервации происходит локальная релаксация мышцы с образованием так называемых диафрагмальных невропатических грыж.
Патогенез
В основе механизма диафрагмального грыжеобразования лежит расширение естественных отверстий, наличие или возникновение патологических дефектов в диафрагме с перемещением через них в торакальную полость пищеварительных органов. Из трех анатомических отверстий в формировании грыжевых выпячиваний участвует только пищеводное, через которое внутрь грудной полости втягивается гастроэзофагеальный переход с кардиальной частью желудка (скользящая диафрагмальная грыжа) либо желудочное дно, тело, реже — другие отделы органа, петли тонкого кишечника (параэзофагеальная грыжа).
При аплазии мышечных волокон, врожденном расщеплении соединительной ткани в так называемых слабых зонах (люмбокостальная грыжа Бохдалека, ретрокостостернальная грыжа Ларрея-Морганьи, ретростернальные грыжи) дефект диафрагмы существует изначально. Травматические воздействия, высокое абдоминальное давление, локальное мускульное расслабление провоцируют образование патологических диафрагмальных отверстий.
Нетравматические приобретенные грыжевые выпячивания чаще возникают при врожденных коллагенопатиях, способствующих растяжению сухожильных волокон и фасциальных связок. Смещение брюшных органов, их сдавление краями диафрагмальных отверстий, компрессия легких и сердца приводят к формированию характерной клинической картины заболевания.
Классификация
Систематизация форм диафрагмальных грыж учитывает время их возникновения, структуру грыжевого выпячивания, этиологию, локализацию. Такой подход обоснован различием клинической симптоматики, прогноза, врачебной тактики при разных видах заболевания. С учетом основных критериев классификации гастроэнтерологи и общие хирурги различают следующие варианты патологии:
- По времени возникновения: врожденные и приобретенные грыжи. Наследственные и дизонтогенетические грыжевые образования встречаются реже, однако отличаются более тяжелой клиникой и серьезным прогнозом. Грыжи, сформировавшиеся постнатально, зачастую протекают с менее выраженными клиническими симптомами или латентно.
- По структуре грыжевого выпячивания: истинные и ложные грыжи. У истинных грыж есть грыжевой мешок, образованный пристеночными брюшиной и плеврой. У ложных грыжевой мешок отсутствует, а смещенные брюшные органы свободно двигаются внутри грудной клетки. Прогностически более благоприятными считаются истинные грыжевые образования.
- По происхождению и локализации: травматические и нетравматические грыжи. Нетравматические выпячивания бывают ложными врожденными, истинными слабых зон, истинными атипичной локализации, скользящими и параэзофагеальными пищеводного отверстия диафрагмы. В 90% случаев патология представлена грыжами в области отверстия пищевода.
Симптомы диафрагмальных грыж
Клинические проявления заболевания связаны с нарушением работы ЖКТ, дыхательной и сердечно-сосудистой систем. Возможные диспепсические расстройства при грыже представлены отрыжкой воздухом или кислым, постоянной изжогой, которая может усиливаться после еды или при наклонах туловища, метеоризмом, рвотой, не приносящей облегчения.
Характерный симптом — «бульканье» или урчание в груди. Вследствие раздражения диафрагмальных нервов пациентов беспокоят интенсивные загрудинные боли, иррадиирующие в плечо. Также наблюдается тахикардия после приема пищи, одышка, трудности при проглатывании жидкой пищи, ощущение «комка». При небольшом размере грыжи симптоматика болезни может отсутствовать или быть очень скудной.
Для врожденной патологии характерно развитие клинической картины уже в период новорожденности. Клиника зависит от размеров дефекта диафрагмальных тканей. При тяжелом течении симптоматика возникает в первые часы после родов и включает такие проявления, как цианоз кожных покровов, асимметрия грудной клетки, срыгивания, отказ от кормления, дефицит массы тела, нарушения сна, постоянный плач.
У части младенцев из-за смещения брюшных органов формируется ладьевидный живот. При небольших грыжевых отверстиях симптомы грыжи развиваются позже, иногда в позднем детстве после перенесенного инфекционного энтерита, напоминают клинику заболевания у взрослых.
Осложнения
Вследствие расширения пищеводных вен могут возникать острые кровотечения, проявляющиеся кровавой рвотой или меленой. У 50% больных из-за постоянного попадания агрессивного содержимого желудка на слизистую нижней трети пищевода диафрагмальная грыжа эзофагеального отверстия осложняется рефлюкс-эзофагитом (ГЭРБ). Длительное течение ГЭРБ сопровождается метаплазией эпителия с последующей возможной малигнизацией клеток.
Сдавление грыжевого мешка в диафрагмальном отверстии провоцирует ущемление грыжи, при котором наблюдаются процессы ишемии и некроза тканей смещенных органов, возрастает риск вовлечения в деструктивно-воспалительный процесс брюшины с развитием перитонита. В редких случаях грыжа осложняется аспирационной пневмонией. При длительном сдавлении легких, сердца нарастает дыхательная и сердечная недостаточность.
Диагностика
Постановка диагноза диафрагмальной грыжи зачастую затруднена, что обусловлено многообразием и неспецифичностью клинических проявлений, которые могут наблюдаться при других патологических состояниях. Диагностический поиск направлен на подтверждение наличия выпячивания, оценку содержимого грыжевого образования. План обследования пациента включает такие методы, как:
- Рентгенография грудной клетки. Проведение рентгенологического исследования ОГК с контрастным веществом в положении больного по Тренделенбургу считается «золотым стандартом» для диагностики грыжи. Рентгенограмма позволяет оценить локализацию и размеры диафрагмального дефекта, визуализировать интраторакальное проникновение органа или его части.
- Эзофагогастроскопия. Гастроскопия обеспечивает осмотр слизистой оболочки верхних отделов пищеварительного тракта, оценку степени ее повреждения. О наличии грыжи косвенно свидетельствует укорочение расстояния до нижнего пищеводного сфинктера, неполное смыкание кардии желудка, сглаженность складок слизистой клапана Губарева.
- Определение кислотности. Внутрипищеводная рН-метрия помогает верифицировать диагноз рефлюкс-эзофагита, который является самым распространенным осложнением грыжи диафрагмы. Дополнительно проводится кислотно-перфузионный тест Бернштейна с введением в пищевод слабого раствора соляной кислоты, что вызывает усиление симптомов у больных с ГЭРБ.
Лабораторные исследования при грыже диафрагмы недостаточно информативны, поскольку отклонения показателей от нормы обусловлены присоединившимися осложнениями. Для комплексной оценки состояния пищеварительной системы рекомендованы УЗИ, КТ, МСКТ брюшной полости. С целью исключения сердечной патологии выполняется ЭКГ с велоэргометрической пробой, эхокардиография.
Грыжи диафрагмы необходимо дифференцировать с язвой желудка, пилоростенозом, кишечной непроходимостью, рубцовыми эзофагеальными стриктурами, злокачественными новообразованиями пищевода, кардии, ишемической болезнью сердца, абсцессами и кистами легких, экссудативным плевритом, легочной формой туберкулеза, опухолями средостения, повреждениями диафрагмального нерва.

КТ ОБП. Диафрагмальная грыжа Бохдалека слева, связанная с истончением мышцы диафрагмы в задне-медиальных отделах с пролабированием забрюшинной клетчатки в краниальном направлении.
Лечение диафрагмальных грыж
Радикальным методом, позволяющим излечить заболевание, является герниопластика. От операции можно воздержаться при выявлении бессимптомной скользящей грыжи эзофагеального отверстия диафрагмы, обеспечив пациенту диспансерное наблюдение. В остальных случаях смещенные органы в ходе хирургического вмешательства низводятся в брюшную полость, после чего устраняется диафрагмальный дефект при ложных грыжевых образованиях или выполняется пластика при истинных. Новорожденным с выраженной компрессией органов грудной полости операция осуществляется в экстренном порядке. У взрослых герниопластику обычно проводят планово.
При длительно существующих грыжах, осложненных хроническими заболеваниями органов ЖКТ, рекомендовано комбинированное лечение с коррекцией диеты, назначением противоязвенной, противовоспалительной, заместительной энзимной, антибактериальной, прокинетической, спазмолитической, другой этиопатогенетической и симптоматической медикаментозной терапии. Рекомендованными видами вмешательств являются:
- Эндоскопические методики. Лапароскопическая фундопликация применим при грыжевом выпячивании через эзофагеальное отверстие диафрагмы. Формирование околопищеводной муфты из дна желудка с фиксацией к диафрагме и сужением диафрагмального отверстия позволяет устранить грыжевой дефект и восстановить запирательную функцию кардиального сфинктера. Преимуществами лапароскопического вмешательства являются низкая травматичность, сокращение длительности операции, более быстрое послеоперационное восстановление пациента.
- Лапаротомная и торакотомная герниопластика. При параэзофагеальных и скользящих грыжах выполняют гастрокардиопексию, операцию Белси, фундопликацию по Ниссену, Тупе. У остальных пациентов при небольших диафрагмальных отверстиях целостность ткани восстанавливают методом создания дупликатуры. Для устранения больших дефектов проводят аллопластику с установкой нейлонового, тефлонового, капронового протеза. Грыжесечение ущемленной грыжи предполагает ревизию содержимого грыжевого мешка с резекцией нежизнеспособных тканей.
Прогноз и профилактика
При ранней диагностике и адекватной терапии выздоровление наступает у большинства больных. Прогноз относительно благоприятный. В дальнейшем повышается риск развития рецидивов грыжи, особенно после оперативного вмешательства по укреплению диафрагмальных отверстий аллотрансплантатом.
Меры профилактики врожденной формы заболевания не разработаны, однако благодаря УЗИ-скринингу и дородовому выявлению патологии удается снизить риск перинатальной смертности. Для предупреждения развития приобретенной диафрагмальной грыжи необходимо проводить своевременное лечение хронических болезней органов пищеварения и состояний, сопровождающихся повышением внутрибрюшного давления, избегать травм живота и грудной клетки.
Источник


