Грыжа передней брюшной стенки живота классификация

Грыжа передней брюшной стенки – это врожденное или приобретенное состояние, при котором происходит выпячивание органов брюшной полости через сформировавшийся дефект. Патология выявляется у 2-5% населения планеты. У каждого пятого пациента грыжа ущемляется, что становится поводом к экстренному хирургическому вмешательству. Лечение преимущественно оперативное. Консервативные методы малоэффективны и способны лишь временно облегчить состояние больного, но не избавить полностью от проблемы.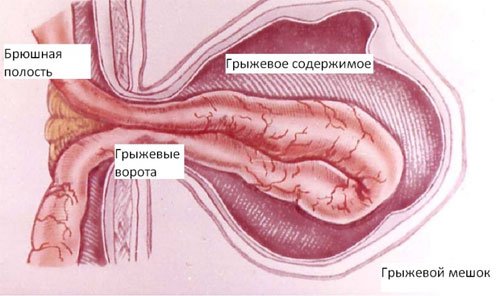
Классификация грыж передней брюшной стенки
В клинической практике выделяют две формы грыжи:
- Первичная грыжа, возникшая на фоне дефекта передней брюшной стенки.
- Послеоперационная грыжа, сформировавшаяся после хирургического вмешательства.
Виды первичной грыжи:
- Срединная грыжа (эпигастральная и пупочная).
- Боковая грыжа (поясничная и Спигелиевой линии).
По величине различают:
- Малые грыжи – до 2 см.
- Средние грыжи – 2-4 см.
- Большие грыжи – более 4 см.
Ширина грыжевого дефекта – это наибольшее расстояние между ее боковыми краями.
По характеру течения различают:
- Вправимые грыжи – можно вправить консервативными методами.
- Невправимые грыжи – не поддаются коррекции и требуют обязательного хирургического лечения.
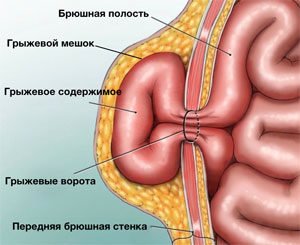
В структуре грыжи различают:
- Грыжевые ворота – врожденный или приобретенный дефект мышц и связок передней брюшной стенки.
- Грыжевой мешок – часть брюшины, выпячивающаяся через грыжевые ворота.
- Грыжевое содержимое: любой орган брюшной полости. Чаще встречается сальник и петли тонкой кишки.
- Оболочки грыжевого мешка – слои, покрывающие образование.
Симптомы
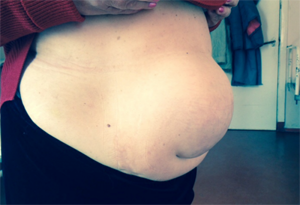
Основной признак неосложненной грыжи – это появление пальпируемого выпячивания на передней стенке живота. Это может быть единственным симптомом патологии. Возможно появление сопутствующих признаков:
- Боль в области выпячивания. Чаще встречается при послеоперационной и грыже белой линии живота. Боль усиливается после еды, при физической нагрузке.
- Тошнота, рвота. Отмечается преимущественно при эпигастральной грыже.
Грыжа передней брюшной стенки выявляется при первичном осмотре. Во время пальпации врач может определить фасциальный дефект, предположить его размеры. Точную оценку патологии дает УЗИ. Пациентам с ожирением, большим грыжевым выпячиванием и при рецидиве рекомендуется пройти компьютерную или магнитно-резонансную томографию.
При ущемлении грыжи происходит сдавление ее содержимого в грыжевых воротах. Нарушается кровоснабжение пораженного органа, возникает некроз тканей. Спровоцировать такое осложнение могут следующие факторы:
-
 занятия спортом;
занятия спортом; - тяжелая физическая работа;
- подъем тяжестей;
- половая жизнь;
- сильное натуживание во время дефекации;
- сильный кашель.
Признаки ущемленной грыжи:
- сильная внезапная боль в области грыжевого выпячивания;
- тошнота;
- рвота с примесью желчи;
- отсутствие стула и отхождения газов (признак кишечной непроходимости).
Ущемление грыжи – повод для немедленного хирургического лечения.
Причины и факторы риска
Грыжа возникает на фоне дефекта мышц и апоневроза брюшной стенки. Выделяют две причины развития такого состояния:
- Ослабление передней брюшной стенки. Несостоятельность мышц и связок может быть врожденной или приобретенной.
- Повышение внутрибрюшного давления. Возникает на фоне различных физиологических и патологических процессов.
Сочетание этих двух факторов ведет к появлению грыжи.
Факторы риска:
-
 возраст: после 50 лет наблюдается физиологическое снижение тонуса мышц брюшной стенки;
возраст: после 50 лет наблюдается физиологическое снижение тонуса мышц брюшной стенки; - наследственная недостаточность мышц и связок брюшной стенки;
- заболевания соединительной ткани: синдром Марфана, Элерса-Данлоса;
- врожденные и приобретенные заболевания пищеварительного тракта, сопровождающиеся повышением внутрибрюшного давления (с частыми и длительными запорами);
- избыточная масса тела;
- резкая потеря веса;
- асцит – скопление жидкости в брюшной полости;
- травмы передней брюшной стенки;
- операции на органах брюшной полости;
- заболевания легких с длительным и сильным кашлем;
- тяжелая физическая работа;
- у женщин: беременность, тяжелые роды.
Принципы лечения
Лечение преимущественно хирургическое. Консервативными методами избавиться от патологии нельзя. Без операции можно в ряде случаев убрать симптомы, временно вправить грыжу, улучшить общее состояние пациента.
Хирургическая терапия
При неосложненной грыже (без ущемления внутренних органов) операция проводится в плановом порядке. На этапе подготовки рекомендуется:
- не заниматься спортом;
- исключить тяжелые физические нагрузки;
- не поднимать тяжести;
- устранить факторы, провоцирующие повышение внутрибрюшного давления (запоры, кашель).
При ущемленной грыже операция проводится в экстренном порядке с минимальной подготовкой.
Ход операции
Хирургическое вмешательство выполняется под местной анестезией или общим наркозом. Небольшие грыжи оперируются с использованием 2% лидокаина. Может потребоваться эпидуральная анестезия. Большие грыжи требуют адекватного расслабления мышц, и операция проводится под наркозом.
Хирургическое вмешательство при грыже проходит в несколько этапов:
- Выделение грыжевого мешка.
- Ревизия содержимого грыжевого мешка.
- Оценка жизнеспособности тканей.
- Высвобождение внутренних органов из выпячивания.
- Удаление нежизнеспособных тканей.
- Оценка размеров грыжевых ворот.
- Пластика грыжевых ворот (герниопластика).
Существует два варианта пластики грыжевых ворот:
-
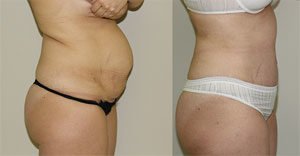 Герниопластика с натяжением тканей. Дефект ушивается за счет тканей апоневроза передней брюшной стенки. Выполняется при небольших грыжах – до 3 см, а также у детей. Восстановительный период после герниопластики с натяжением тканей занимает до 6 недель и протекает болезненно. В послеоперационном периоде высок риск рецидива (до 10%).
Герниопластика с натяжением тканей. Дефект ушивается за счет тканей апоневроза передней брюшной стенки. Выполняется при небольших грыжах – до 3 см, а также у детей. Восстановительный период после герниопластики с натяжением тканей занимает до 6 недель и протекает болезненно. В послеоперационном периоде высок риск рецидива (до 10%). - Герниопластика без натяжения тканей. Дефект передней брюшной стенки укрывается синтетическим протезом. Хирург устанавливает «заплатку» из полимерных материалов. Не создается натяжения тканей и снижается риск рецидива болезни (менее 3%). Послеоперационный период протекает легче, восстановление тканей происходит быстрее.
В современной хирургии приоритет отдается лапароскопической герниопластике без натяжения тканей. Врач делает 3-4 небольших прокола в передней брюшной стенке и вводит через них инструмент. Ход операции виден на экране. Эндоскопическими инструментами хирург перемещает органы обратно в брюшную полость и накладывает полимерную сетку на грыжевые ворота.
Открытая герниопластика выполняется при наличии противопоказаний в лапароскопической операции. Доступ к грыжевому мешку хирург получает через разрез тканей. Остальные этапы операции не отличаются от таковых при лапароскопии.
Восстановительный период
Длительность восстановительного периода зависит от объема операции и выбранного доступа. После лапароскопического вмешательства с использованием полимерных материалов восстановление происходит за 3-4 недели. Реабилитация после герниопластики с применением собственных тканей длится до 6 недель. При открытой пластике грыжи восстановление затягивается до 1,5-2 месяцев.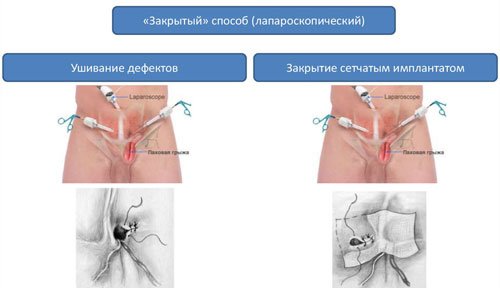
В послеоперационном периоде рекомендуется:
- Принимать лекарственные средства по назначению врача. Практикуется прием анальгетиков для купирования боли, антибактериальных препаратов для профилактики инфекционных осложнений.
- Носить бандаж. Бандаж подбирается индивидуально. Он должен прочно удерживать измененные ткани, но не давить на органы брюшной полости.
- Носить компрессионное белье, особенно людям из группы риска по развитию тромбозов.
- Соблюдать двигательный режим. Физические нагрузки после операции ограничиваются. Нельзя поднимать тяжести, заниматься спортом.
- Следить за работой пищеварительного тракта. При запорах рекомендуется прием слабительных препаратов.
- Соблюдать диету. Нужно отказаться от продуктов, повышающих газообразование и замедляющих перистальтику кишечника. Рекомендуется тщательная механическая обработка пищи, приготовление блюд на пару. Стоит соблюдать дробный режим питания – 5-6 раз в день малыми порциями.
Соблюдение этих рекомендаций снижает риск развития рецидива и ускоряет выздоровление.
Консервативная терапия
Медикаментозное лечение грыжи не предусмотрено. Если операция противопоказана или пациент отказывается от хирургического лечения, рекомендуется:
-
 соблюдать диету и избегать запоров.
соблюдать диету и избегать запоров. - носить поддерживающий бандаж.
- не поднимать тяжести.
- не заниматься спортом, тяжелой физической работой.
Эти меры не позволят избавиться от грыжи, но помогут избежать развития осложнений.
Осложнения и прогноз
Грыжа передней стенки живота может привести к развитию таких состояний:
- ущемление содержимого грыжевого мешка;
- нарушение дефекации вплоть до кишечной непроходимости;
- хронический болевой синдром.
Своевременное лечение позволяет избежать развития осложнений, сохранить жизнь и здоровье пациента.
Операция по поводу грыжи также не считается безопасной процедурой и может привести к таким последствиям:
- кровотечение во время операции или после ушивания тканей;
- инфицирование;
- отторжение импланта;
- миграция сетки в брюшную полость;
- формирование кишечных свищей;
- прорезывание швов;
- спаечная болезнь;
- рецидив грыжи.
Своевременное и грамотное лечение – лучшая профилактика подобных осложнений.
Как предупредить появление грыжи?
Не существует методов, позволяющих гарантированно избежать развития болезни. Снизить риск появления грыжи помогут такие рекомендации:
-
 Рациональное питание: не допускать запоров (см. как избавиться от хронических запоров).
Рациональное питание: не допускать запоров (см. как избавиться от хронических запоров). - Двигательная активность. На пользу пойдут любые занятия спортом, укрепляющие мышцы передней стенки живота.
- Своевременное лечение заболеваний пищеварительного тракта, ведущих к повышению внутрибрюшного давления.
- Коррекция веса. Важно не допускать ожирения, избегать строгих диет с резким похудением.
При появлении первых симптомов грыжи нужно обратиться к хирургу. Своевременное выявление патологии позволит избежать развития осложнений.
Источник
Грыжа живота – это миграция внутренних органов, окруженных наружным (париетальным) листком брюшины, под кожу или в различные отделы брюшной полости через дефекты мышечно-апоневротического слоя. Грыжи живота формируются в слабых точках брюшной стенки. Неосложненная патология проявляется безболезненным выпячиванием под кожей, которое свободно вправляется. Осложненная грыжа становится болезненной, перестает вправляться. Диагноз ставится на основании клинического осмотра, проведения УЗИ органов брюшной полости, герниографии. Лечение исключительно хирургическое; ношение бандажа показано лишь при наличии противопоказаний к операции.
Общие сведения
Грыжа живота – выпячивание органов брюшной полости вместе с наружным листком серозной оболочки сквозь переднюю стенку живота; иногда — перемещение органов и петель кишечника в отверстия брыжейки или диафрагмы в пределах брюшной полости. Различными грыжами страдают каждые 5 человек на 10 тыс. населения; из них не менее 80% — мужчины, остальные 20% — женщины и дети. Около 30% всех оперативных вмешательств в детской хирургии проводится по поводу данной патологии. У взрослых чаще диагностируются паховая и бедренная грыжи, у детей – пупочная. Наиболее распространены грыжи в дошкольном возрасте и после 45 лет.
По частоте все вентральные грыжи распределяются следующим образом: паховые грыжи встречаются в 8 случаях из 10, послеоперационные и пупочные грыжи диагностируются в равном соотношении – по 8%, бедренные — в 3% случаев, а диафрагмальные — менее чем у 1% пациентов. На сегодняшний день в абдоминальной хирургии разрабатываются новые методики операции (безнатяжные), которые обеспечивают низкую частоту рецидивов.
Грыжа живота
Причины грыж
Грыжи брюшной стенки не возникают спонтанно, для их появления требуется сочетание ряда патологических факторов и время. Все причины грыж живота подразделяются на предрасполагающие к формированию выпячивания и свершающие. Предрасполагающие факторы включают:
- врожденную слабость сухожилий и мышц
- приобретенные изменения (в результате операций, травм, истощения), вследствие которых образуются слабые точки корсета туловища (в области бедренного и пахового каналов, пупочного кольца, белой линии живота и др.).
Свершающие причинные факторы стимулируют возрастание внутрибрюшного давления и образование грыжи в такой слабой точке. К ним относят:
- тяжелый физический труд
- опухоли органов брюшной полости
- надсадный кашель при хронической легочной патологии
- метеоризм
- асцит
- нарушения мочеиспускания
- запоры
- беременность и др.
Следует заметить, что перечисленные механизмы развития заболевания должны действовать продолжительное время.
Классификация
По местоположению все грыжи живота делятся на наружные (выходят за границы брюшной стенки под кожу) и внутренние (органы перемещаются в увеличенные отверстия брыжейки кишечника или диафрагмы в пределах брюшной полости). По объему грыжа может быть полной или неполной.
- Полная грыжа характеризуется тем, что грыжевой мешок совместно с содержимым находится за границами стенки живота.
- При неполной грыже грыжевой мешок покидает брюшную полость, но не границы стенки живота (например, при косой паховой грыже содержимое может располагаться в паховом канале).
Грыжи живота могут быть вправляемыми или невправляемыми. Изначально все сформировавшиеся грыжевые выпячивания являются вправляемыми – при прикладывании незначительного усилия все содержимое грыжевого мешка достаточно легко перемещается в брюшную полость. При отсутствии должного наблюдения и лечения объем грыжи значительно увеличивается, она перестает вправляться, т. е. становится невправляемой.
Со временем повышается риск тяжелейшего осложнения грыжи – ее ущемления. Об ущемленной грыже говорят тогда, когда органы (содержимое) сдавливаются в грыжевых воротах, происходит их некроз. Существуют различные виды ущемления:
- обтурационное (каловое) возникает при перегибе кишки и прекращении пассажа каловых масс по кишечнику;
- странгуляционное (эластичное) – при передавливании сосудов брыжейки с дальнейшим некрозом кишки;
- краевое (грыжа Рихтера) – при ущемлении не всей петли, а лишь небольшого участка стенки кишечника с некрозом и перфорацией в этом месте.
В отдельную группу выделяют особые виды грыж живота: врожденную (обусловлена аномалиями развития), скользящую (содержит в себе органы, не прикрытые брюшиной – слепая кишка (цекум), мочевой пузырь), грыжу Литтре (содержит в грыжевом мешке дивертикул тощей кишки).
Симптомы грыжи живота
Паховая грыжа
Проявления вентральных грыж зависят от их расположения, основным признаком является наличие непосредственно грыжевого образования в определенной области. Паховая грыжа бывает косой и прямой. Косая паховая грыжа — врожденный дефект, когда влагалищный отросток брюшины не зарастает, благодаря чему сохраняется сообщение брюшной полости с мошонкой через паховый канал. При косой паховой грыже кишечные петли проходят через внутреннюю апертуру пахового канала, сам канал и выходят через наружную апертуру в мошонку. Грыжевой мешок проходит рядом с семенным канатиком. Обычно такая грыжа правосторонняя (в 7 случаях из 10).
Прямая паховая грыжа – приобретенная патология, при которой формируется слабость наружного пахового кольца, и кишечник вместе с париетальной брюшиной следует из брюшной полости непосредственно через наружное паховое кольцо, он не проходит рядом с семенным канатиком. Часто развивается с двух сторон. Прямая паховая грыжа ущемляется намного реже, чем косая, но чаще рецидивирует после операции. Паховые грыжи составляют 90% всех грыж живота. Достаточно редко встречается комбинированная паховая грыжа – при ней возникает несколько грыжевых выпячиваний, не связанных между собой, на уровне внутреннего и наружного кольца, самого пахового канала.
Бедренная грыжа
При бедренной грыже петли кишечника выходят из брюшной полости сквозь бедренный канал на переднюю поверхность бедра. В подавляющем большинстве случаев данным видом грыжи страдают женщины 30-60 лет. Бедренная грыжа составляет 5-7% всех вентральных грыж. Размеры такой грыжи обычно небольшие, но из-за тесноты грыжевых ворот она склонна к ущемлению.
При всех вышеописанных видах грыж пациенты замечают округлое эластичное образование в паховой области, уменьшающееся в положении на спине и увеличивающееся в положении стоя. При нагрузке, натуживании появляется болезненность в области поражения. При косой паховой грыже кишечные петли могут определяться в мошонке, тогда при вправлении ощущается урчание кишки, при аускультации над мошонкой слышна перистальтика, при перкуссии определяется тимпанит.
Пупочная грыжа
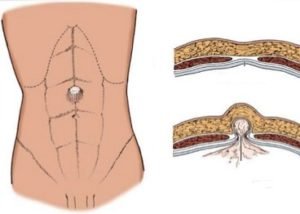
Пупочная грыжа – перемещение грыжевого мешка наружу через пупочное кольцо. В 95% случаев диагностируется в раннем возрасте; взрослые женщины страдают этим заболеванием в два раза чаще, чем мужчины. У детей до 3-х лет возможно самопроизвольное укрепление пупочного кольца с излечением грыжи. У взрослых самые частые причины формирования пупочной грыжи живота – беременность, ожирение, асцит.
Грыжа белой линии живота
Грыжа белой линии живота образуется при расхождении прямых мышц в районе апоневроза по срединной линии и выходе через данное отверстие петель кишечника, желудка, левой доли печени, сальника. Грыжевое выпячивание может образовываться в надпупочной, околопупочной либо подпупочной области. Часто грыжи белой линии бывают множественными.
Наиболее редкая грыжа передней брюшной стенки располагается в области полулунной линии (она проходит практически параллельно срединной линии, с двух сторон от нее, в месте перехода поперечной мышцы живота в фасцию).
Послеоперационные грыжи
Формируются при осложненном течении послеоперационного периода (инфицировании раны, образовании гематом, асците, развитии кишечной непроходимости, у пациентов с ожирением). Особенность такой грыжи – грыжевой мешок и грыжевые ворота расположены в области послеоперационного рубца. Хирургическое лечение послеоперационной грыжи проводится только после устранения действия свершающего фактора.
Диагностика
Консультация хирурга необходима для проведения дифференциальной диагностики грыжи живота с другой патологией. Для установления точного диагноза обычно бывает достаточно простого осмотра, однако с целью определения тактики хирургического лечения требуется ряд дополнительных обследований, которые позволят выявить, какие органы являются содержимым грыжевого мешка, а также оценить их состояние. Для этого может назначаться:
- УЗИ органов брюшной полости
- обзорная рентгенография ОБП
- рентгенография пассажа бария по тонкому кишечнику.
- В сложных ситуациях требуется консультация хирурга-эндоскописта, диагностическая лапароскопия.

КТ ОБП/ЗП. Дефект передней брюшной стенки с пролабированием петли кишки (красная стрелка) в подкожную клетчатку.
Лечение грыж живота
Многочисленные исследования в области абдоминальной хирургии показали, что консервативное лечение грыж абсолютно неэффективно. В случае обнаружения у пациента неосложненной грыжи живота ему показано плановое грыжесечение, при ущемлении грыжи требуется экстренная операция. Во всем мире ежегодно выполняется более 20 млн. оперативных вмешательств по поводу грыжи живота, из них около 300 тыс. – в России. В развитых странах на 9 плановых вмешательств приходится 1 операция по поводу ущемленной грыжи, в отечественных клиниках показатели немного хуже – на 5 плановых грыжесечений 1 ургентное. Современные методы диагностики и хирургического лечения грыжи живота направлены на раннее выявление данной патологии и предупреждение осложнений.
Консервативное лечение (ношение бандажа) показано лишь в тех случаях, когда проведение операции невозможно: у пожилых и истощенных пациентов, беременных, при наличии онкопатологии. Длительное ношение бандажа способствует расслаблению мышечного корсета и провоцирует увеличение размеров грыжи, поэтому обычно не рекомендуется.
Плановое грыжесечение
В прежние годы преобладали классические методы грыжесечений, заключающиеся в ушивании грыжевых ворот, закрытии их собственными тканями. В настоящее время все больше хирургов пользуется безнатяжными методиками герниопластики, при которых используются специальные синтетические сетки. Такие операции более эффективны, после их применения рецидивов грыжи живота практически не бывает.
При обнаружении у пациента грыжи пищеводного отверстия диафрагмы используются различные операции (эндоскопическая фундопликация, гастрокардиопексия, операция Белси), позволяющие уменьшить грыжевые ворота и предотвратить перемещение органов брюшной полости в плевральную.
Операции по устранению наружных грыж живота могут проводиться под местной анестезией, в т. ч. с использованием эндоскопических методик. При любом виде грыжесечения в первую очередь вскрывается грыжевой мешок, внутренние органы (содержимое грыжи) осматриваются. Если петли кишечника и другие органы, попавшие в грыжевой мешок, жизнеспособны — они вправляются в брюшную полость, производится пластика грыжевых ворот. Для каждого вида грыжи разработана своя методика операции, а объем оперативного вмешательства в каждом случае разрабатывается индивидуально.
Экстренное грыжесечение
Если производится экстренная герниопластика ущемленной грыжи, при осмотре петель кишечника может быть выявлен некроз, перфорация с начинающимся перитонитом. В этом случае хирурги переходят на расширенную лапаротомию, во время которой осуществляется ревизия органов брюшной полости, удаляется некротизированные части кишечника и сальника. После любой операции по поводу грыжесечения показано ношение бандажа, дозированные физические нагрузки только по разрешению лечащего врача, соблюдение специальной диеты.
Прогноз и профилактика
Прогноз при неосложненной грыже живота условно-благоприятный: при своевременном хирургическом лечении трудоспособность восстанавливается полностью. Рецидивы после грыжесечения наблюдаются лишь в 3-5% случаев. При ущемлении прогноз зависит от состояния органов в грыжевом мешке, своевременности проведения операции. Если пациент с ущемленной грыжей живота длительно не обращается за медицинской помощью, наступают необратимые изменения во внутренних органах, и жизнь больного не всегда удается спасти.
Профилактика образования грыж живота – умеренные физические нагрузки, позволяющие укрепить мышечный корсет и предотвратить ослабление передней брюшной стенки. Следует избегать свершающих факторов: для этого необходимо правильно питаться (включать в рацион достаточное количество клетчатки, воды), следить за регулярным опорожнением кишечника.
Источник
