Грыжа в брюшной полости справа

Грыжа живота – довольно распространенная болезнь, которая может появиться у любого человека. Она подразделяется на множество видов, которые имеют различные симптомы, местоположение, причины развития и тактики лечения. Недуг приносит в жизнь человека много дискомфорта, поэтому важно знать, что такое грыжа живота.
Понятие и классификация
Грыжа на животе — это болезнь, характеризующаяся вылезанием органов брюшной полости на поверхность живота либо направлением их через грыжевые ворота внутрь брюшной полости. Грыжевые ворота представляют собой прогалины, возникшие в стенке живота. Этот дефект имеет естественное происхождение либо может образоваться из-за травмы или хирургического вмешательства.
Как показывает статистика, разными видами грыж в животе мучаются примерно 5% населения. Подавляющее большинство из них (80%) составляют мужчины, а оставшиеся 20% — представительницы прекрасного пола и дети. Как правило, брюшная грыжа диагностируется у дошкольников и людей старше 50 лет.
Болезни имеют виды, в том числе и грыжи живота. Классификация очень обширная и включает огромное количество подвидов. Для наглядности составим таблицу.
| Признаки | Виды грыж |
| Местонахождение |
|
| Локализация |
|
| Ущемление грыжи |
|
| Объем |
|
| Особые виды |
|
Внутренние грыжи живота диагностируются в 25% случаях. Во всех других ситуациях больные страдают наружными видами. Также особого внимания заслуживает вентральная грыжа. В последнее время она начала встречаться наиболее часто. Вентральная грыжа возникает после проведения операций.
Причины и симптомы
Грыжа брюшной полости спонтанно не появляется. Для его возникновения нужно время и несколько патологических факторов. Причины делятся на 2 вида: располагающие и свершающие.
К располагающим относятся:
- наследственный фактор;
- врожденные слабые мышцы;
- полученные изменения вследствие травм, хирургических вмешательств, истощения, после которых появляются слабые точки на теле.
Свершающие причины провоцируют повышение внутрибрюшного давления и развитие грыжи передней брюшной стенки в слабых точках. Среди них выделяют:
- регулярные тяжелые физические нагрузки;
- лишний вес;
- опухоли органов, находящиеся в брюшной полости;
- постоянный кашель, возникающий при хронических заболеваниях легких;
- нарушенное мочеиспускание;
- постоянные запоры;
- беременность, тяжелые роды;
- некоторые болезни (туберкулез, цирроз, увеличенная простата, паралич ног, полиомиелит и др.).
Все перечисленные причины, обуславливающие появление патологии, должны продолжаться длительное время. Только тогда формируется грыжа передней брюшной стенки.
Симптомы грыжи живота проявляются по-разному.
Для всех видов характерны ощущение дискомфорта, болезненность и выпячивание, которое проходит в горизонтальном положении. При наблюдении данных симптомов следует показаться хирургу. Он проведет необходимые обследования и поставит правильный диагноз.
Когда образуется грыжа в брюшной полости, симптомы зависят от его местоположения и степени тяжести. Признаки грыжи живота таковы:
- Выпячивание в виде опухоли, появляющееся при каком-либо физическом напряжении.
- Ноющие и тянущие боли в области грыжи.
- Расстройства мочеиспускания.
- Различные расстройства пищеварения – вздутие живота, понос, запор, рвотные позывы, тошнота, постоянная отрыжка.
Диагностика болезни
При подозрении на патологию «грыжа живота», симптомы соответствующие наблюдаются, то нужно обратиться к специалисту для комплексного обследования организма.
Если опухоль образуется на привычных для грыж местах (области паха, пупка и бедра), болезнь диагностируется легко. Вентральная грыжа узнается по «кашлевому толчку». Надо положить руку на выпячивание и попросить больного покашлять, при этом должны ощущаться четкие толчки. К способам диагностики относится пальпация грыжевых ворот, ощупывание и постукивание опухоли.
При некоторых видах грыж передней брюшной стенки используются дополнительные методы:
- гастроскопия;
- рентгенография;
- герниография (при данной процедуре в брюшную полость вводится контрастное вещество, которое позволяет исследовать грыжу);
- УЗИ самого выпячивания.

Способы лечения
Очень редко вентральная грыжа живота исчезает благодаря консервативному лечению. Почти всегда требуется хирургическое вмешательство. Если произошло ущемление внутренних органов, то операция проводится в срочном порядке. Ниже более детально рассмотрим все способы лечения.
Консервативные методы
Консервативное лечение грыжи живота назначают в целях предотвращения осложнений, роста опухоли и смягчения симптомов. Применяется по отношению к больным, которым оперативное вмешательство противопоказано в силу возраста, беременности, тяжелой болезни.
К консервативным методам относится:
- медикаментозная терапия;
- устранение причин, которые повышают внутрибрюшное давление;
- соблюдение диеты;
- гимнастика;
- ношение специального бандажа;
- массаж.
Оперативное лечение
Единственный способ справиться с патологией – удаление грыжи живота путем проведения операции.
Лишь один вид грыжи может исчезнуть самостоятельно – это пупочная у детей до 5 лет. Другие виды, в том числе и вентральная грыжа, сами не исчезнут, более того со временем они будут увеличиваться в размере и создадут серьезную угрозу для здоровья человека.
С проявлением первых симптомов необходимо сразу же обратиться к хирургу. Своевременно проведенная операция дает больше шансов на быстрое восстановление без различных осложнений. Перед операцией пациент должен пройти обследование и сдать все необходимые анализы. Анализ здоровья больного позволит хирургу назначить подходящий вариант лечения.
Как правило, грыжу живота удаляют с помощью проведения герниопластики. Всего выделяют 3 способа её проведения:
- Натяжная (отверстие на месте удаленной грыжи затягивается собственными тканями).
- Без натяжения (чтобы закрыть отверстие, применяют имплантаты из полипропиленовой сетки).
- Комбинированная (применяют и сетку, и собственные ткани).
Обычно прибегают ко второму способу. Он не растягивает ткани, а сетка из полипропилена обеспечивает надежную защиту, способную выдержать значительные нагрузки.
Также операцию по удалению грыжи можно провести открытым, лапароскопическим и эндоскопическим способами:
- Открытая операция считается классической и проводится путем проведения разреза брюшины, осмотра, непосредственного устранения либо вправления грыжи, установления сетки и зашивания.
- Эндоскопический и лапароскопический способы проведения операции не требуют выполнения разрезов больших размеров. Делается несколько небольших проколов (5 мм). Чтобы образовать рабочее пространство, в брюшину вводится углекислый газ. Затем вводится прибор с фонариком и видеокамерой и специальные манипуляторы, с помощью которых выполняют операцию.

Послеоперационное восстановление
Реабилитация заключается в восстановлении сил организма пациента. Рекомендации зависят от способа проведения операции, их должен назначить врач. После осмотра пациента он назначает диету, послеоперационную терапию и определяет интенсивность упражнений.
10 дней пациент должен ходить больницу, чтобы выполнить перевязки. Кроме того, назначается медикаментозное лечение обезболивающими лекарствами и антибиотиками. Физиотерапевтические курсы помогут ускорить процесс восстановления.
Несколько месяцев нельзя заниматься спортом. Также надо придерживаться правильного питания. В первые дни после операции необходимо есть жидкую пищу: бульоны, легкие супы, кисели. Постепенно в рацион надо добавить каши, нежирные сорта мяса и рыбы, яйца, овощи, фрукты, морепродукты. Необходимо отказаться от соленых и острых блюд, курения, употребления алкогольных напитков.
Швы снимают через неделю. После этого рекомендовано носить бандаж, чтобы вернуть тонус мышцам живота. Через 3 месяца можно заняться легкой физкультурой, при этом бандаж нельзя снимать. Быстрому выздоровлению способствуют дыхательная гимнастика и регулярный массаж.
Грыжа живота — серьезное заболевание, требующее лечения. В противном случае могут возникнуть серьезные осложнения в виде перитонита, непроходимости кишечника, интоксикации.
Источник
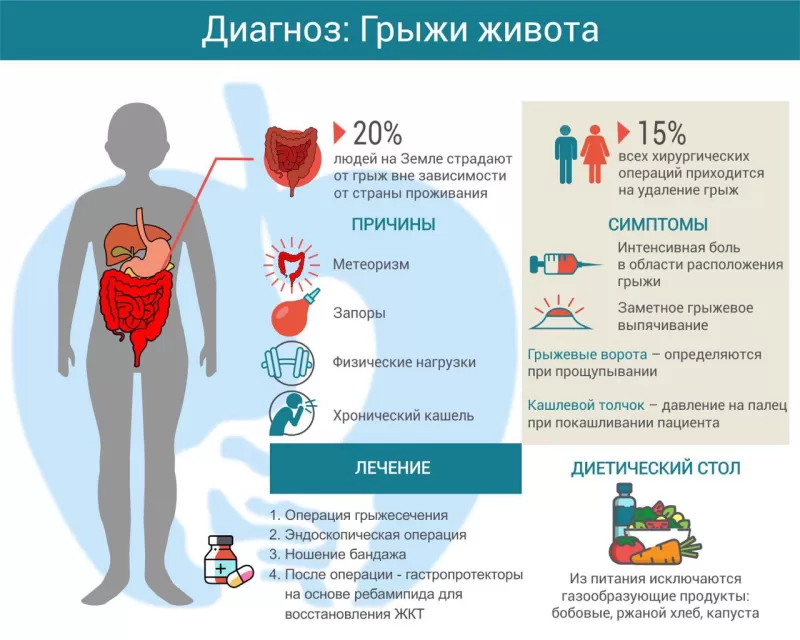
Грыжа живота — это смещение окруженного брюшиной внутреннего органа или его части в естественные или искусственно созданные слабые места брюшной стенки. От этой патологии страдает каждый пятый человек на Земле1. Операции грыжесечения (удаления грыжи) составляют до 15% всех оперативных вмешательств. Чаще болеют дети дошкольного возраста и взрослые старше 50 лет, преимущественно мужчины.
Общая информация и классификация
Отверстие, через которое выпячивается часть внутреннего органа, называется грыжевыми воротами. Ими могут стать:
- пупочное кольцо;
- паховый канал (анатомическое образование, в котором проходят сосуды и нервы, у женщин — круглая связка матки, у мужчин — семенной канатик);
- бедренный канал;
- рубец после операции на брюшной стенке.
Участок брюшины, прошедший сквозь грыжевые ворота, называется грыжевым мешком. Органы (или части органов), которые в него попали, — это грыжевое содержимое. Им могут быть петли кишечника, аппендикс, у женщин — яичник или отрезок маточной трубы.
Исходя из того, какое анатомическое образование поражено грыжей, она может быть:
- паховой — около 75%;
- бедренной — 10%;
- пупочной — 5-7%;
- послеоперационной — 8-10 %,
- поясничной, седалищной, промежностной и др.
По состоянию грыжевого мешка:
- свободная (грыжу можно легко «вправить» рукой);
- хронически осложненная (невправимая);
- остро осложненная (ущемление грыжи, кишечная непроходимость из-за копростаза, воспаление грыжевых оболочек).
По количеству грыжи могут быть одинокими и множественными.
Причины грыжи живота
Основная причина грыж живота — повышенное внутрибрюшное давление, которое и заставляет внутренние органы выпячиваться через слабые места. Слабыми местами называют участки, где нет мышц, а есть только соединительная ткань, способная растягиваться, но не сокращаться.
Способствуют этому многие факторы:
- постоянные физические нагрузки;
- запор;
- метеоризм;
- хронический кашель;
- повторные тяжелые роды;
- асцит (растяжение передней брюшной стенки).
Под действием длительной постоянной нагрузки «слабые места» передней брюшной стенки начинают растягиваться, между волокнами соединительной ткани появляются щели, которые и становятся грыжевыми воротами. В них выпячивается участок брюшины, покрывающий стенку живота, а следом — и часть внутреннего органа.
Симптомы грыжи живота
Пациенты чаще всего жалуются на не очень интенсивную боль в области расположения грыжи. Иногда боль бывает «отраженной»: так, на начальных этапах развития паховой грыжи могут быть жалобы на боль в яичке или половой губе, при пупочной грыже — в эпигастрии («под ложечкой»). По мере роста грыжи интенсивность боли снижается.
Если в грыжевой мешок попала часть мочевого пузыря, могут быть жалобы на боли и дискомфорт при мочеиспускании, чувство неполного опорожнения.
При осмотре заметно грыжевое выпячивание, размеры которого у разных пациентов варьируют от небольших до гигантских. Прощупывая его, можно определить грыжевые ворота и «вправить» в них участок органа, что ненадолго уменьшает размер грыжевого выпячивания. Если попросить пациента покашлять, введенный в грыжевой канал палец ощутит повышенное давление (симптом кашлевого толчка).

Основной симптом грыжи живота — эластичное безболезненное выпячивание
Самое опасное осложнение грыжи — ущемление. Оно может возникать в следующих случаях:
- спастически сжимаются ткани, окружающие грыжевой мешок;
- переполняется попавшая в него петля кишечника;
- часть петли возвращается в брюшную полость и «застревает» в грыжевых воротах.
При ущемленной грыже живота нарушается кровообращение попавшего в грыжевой мешок органа, что ведет к его некрозу (отмиранию). По статистике, ущемлением осложняется до 30% грыж.
Боль из умеренной становится сильной, спастической. При каловом ущемлении интенсивность боли может нарастать постепенно на фоне запора, при других формах она усиливается резко, внезапно. Максимальные болевые ощущения приходятся на область грыжевых ворот. Грыжевое выпячивание из мягкого становится напряженным, болезненным. За счет воспалительного экссудата оно увеличивается в размерах. Кашлевой толчок не передается, вправление грыжи невозможно.
Если больной медлит с обращением к врачу, со временем боль уменьшается. Но это не признак облегчения, а грозный симптом некроза органа, ущемленного в грыжевом мешке. Через некоторое время боль возвращается, уже как симптом острого перитонита.
Ущемление — показание к немедленной операции!
Диагностика грыжи живота
Обычно для диагностики грыжи живота бывает достаточно осмотра хирурга. Но для того, чтобы выбрать наилучшую хирургическую тактику, врачу нужно оценить состояние органов, попавших в грыжевой мешок. Для этого назначают:
- УЗИ органов брюшной полости;
- обзорную рентгенографию брюшной полости;
- серию рентгенограмм, показывающих движение бария по тонкому кишечнику.
Для оценки общего состояния пациента перед операцией назначают клинический анализ крови и мочи, ЭКГ, биохимическое исследование крови, консультации узких специалистов (в зависимости от имеющихся хронических заболеваний).
Лечение грыжи живота

Единственный эффективный метод лечения грыжи — операция
Единственный эффективный метод лечения грыжи — операция. Грыжевой мешок вскрывают, содержимое вправляют в брюшную полость, грыжевые ворота ушивают. В рамках традиционных методик область грыжевых ворот укрепляют собственными тканями пациента. Более современные методы предполагают наложение синтетического сетчатого протеза, который препятствует рецидиву грыжи живота.
В традиционном варианте операцию грыжесечения делают под местной анестезией, но сейчас, заботясь о комфорте пациента, нередко используют общий наркоз.
В последние годы для лечения грыжи живота начинают активно применять малотравматичные эндоскопические методики. При эндоскопической операции грыжевые ворота закрывают сетчатым протезом. Вмешательство проводят под общим наркозом.
Если по какой-то причине оперативное лечение грыжи живота невозможно, назначают ношение специального бандажа.
Показания для ношения бандажа:
- грыжи у очень маленьких детей;
- острые и хронические инфекции до их ликвидации;
- вторая половина беременности;
- первые полгода после инфаркта, инсульта;
- декомпенсация тяжелых хронических заболеваний, при которых пациент может не перенести операцию.
Бандаж не считается адекватным методом лечения грыжи, так как он травмирует её и может превратить в невправимую.
Прогноз и профилактика грыжи живота
При условии вовремя сделанной операции прогноз, как правило, благоприятен. К сожалению, примерно у 10% пациентов после операции случаются рецидивы. Тем не менее, неосложненная грыжа не угрожает жизни. При осложнении прогноз резко ухудшается.
Специфической профилактики грыжи живота не существует. Чтобы снизить вероятность её появления, нужно своевременно лечить заболевания, повышающие внутрибрюшное давление: колиты, хронические болезни лёгких, сопровождающиеся постоянным кашлем.
[1] Шимко В.В., Сысолятин А.А. Грыжи живота: учебное пособие. — Благовещенск: Амурск. гос. мед. академия, 2010
Источник

«Пупок развязался», «живот надорвал» — и в 21 веке можно встретить такие высказывания среди населения относительно данной патологии. У многих людей диагноз «грыжа» на слуху, но мало кто представляет, что он означает.
Рассмотрим, что это за болезнь и от чего она появляется. Каковы её симптомы, методы диагностики и лечения.
Что такое грыжа живота
Это выхождение внутренних органов под наружные покровы тела или в другую полость через «слабые места» передней стенки живота: дефекты в париетальной брюшине, мышечных апоневрозах, тканях, подвергшихся оперативному вмешательству.
Внутренние органы «прокладывают» себе дорогу в несвойственные им места через естественные или искусственные, сформированные в результате патологических процессов, отверстия в брюшной стенке.
Чаще (до 80% случаев) данной патологией страдают мужчины, оставшиеся 20% — составляют дети и женщины.
Основными причинами возникновения заболевания являются:
- Резкое повышение внутрибрюшного давления.
Такое состояние провоцируют частые запоры, длительный кашель, тяжёлые физические нагрузки, натуживание во время родовой деятельности.
- Уменьшение тонуса и эластичности мышц.
Встречается у пожилых людей, маленьких детей, при некоторых заболеваниях. Также понижение мышечного тонуса наблюдается при низкой физической и двигательной активности, повторных беременностях, ожирении.
- Врождённая слабость и недоразвитие соединительной ткани.
Зачастую это наследственная предрасположенность, либо одно из проявлений системных аутоиммунных патологий.
- Врождённые аномалии развития и задержка формирования передней брюшной стенки.
Аномалии развития видны невооружённым глазом сразу после появления ребёнка на свет, он появляется уже с имеющимися врождёнными грыжами.
- Послеоперационные осложнения.
Расхождение краёв сшитых во время операции тканей или дефект в них.
Как выглядит грыжа на животе
Вышеперечисленные факторы способствуют тому, что внутренние органы – кишечные петли, большой сальник, а также любой орган брюшной полости, выходят через слабые точки брюшной стенки, расположенные в области пупка, пахового кольца, белой линии живота.
Это приводит к появлению выпячивания, шишки, округлости под кожей. Вновь появившееся образование увеличивается в размерах при натуживании, смехе, кашле, плаче, и уменьшается в положении лёжа.
Если процесс не осложнённый, то выпячивание может вправляться пальцами, но при движениях и незначительных физических усилиях вновь появляется.
Возникшая грыжа имеет следующие составные части или анатомические элементы:
- Ворота – это отверстие в апоневрозе, фасции, мышце, через которое происходит выпячивание органов за пределы брюшной полости.
- Грыжевой мешок – это часть брюшины, которая выходит через ворота вместе с внутренностями.
- Содержимое – большой сальник или тонкая, сигмовидная кишка, мочевой пузырь, матка и её придатки, а также любой подвижный орган, располагающийся в области грыжевого мешка.
Если содержимое полностью вправляется назад через ворота в брюшную полость – это вправимые грыжи.
Если внутренности получается вправить лишь частично или вовсе не получается – невправимые.
Если содержимое застревает в месте выхода – речь идёт об ущемленных грыжах, требующих срочного хирургического вмешательства.
Какие бывают грыжи живота
Существует несколько классификаций данного обширного понятия.
По происхождению различают:
- Врождённые.
- Приобретённые. От усилия и повышения внутрибрюшного давления, послеоперационные, травматические, связанные с атрофией мышц.
По клиническому течению:
- Неосложнённые (вправимые).
- Осложнённые (невправимые, ущемлённые).
По локализации:
- Наружные – набухающие образования, чаще округлой формы, визуализируются под кожей.
- Внутренние – выпячивания происходят вглубь грудной полости или в карманы, щели брюшины.
В зависимости от локализации патологии относительно анатомических образований на теле пациента выделяют следующие разновидности грыж:
Паховые
Занимают лидирующее место среди других разновидностей патологии – до 76% в структуре всех грыж, на долю мужского пола приходится 90-97% среди всех случаев их развития в паховой области.
Бывают врождёнными – при незаращении влагалищного отростка брюшины и чаще встречаются у детей, а также приобретёнными:
- Косыми – проходят через наружную паховую ямку, больше характерны для детского и среднего возраста.
- Прямыми – проходят через внутреннюю ямку, располагаются у корня мошонки над паховой связкой в виде округлого образования, часто бывают двусторонними, особенно в пожилом возрасте.
- Скользящими – имеют в качестве одной из стенок грыжевого мешка – орган (мочевой пузырь или слепую кишку), при их возникновении могут возникать расстройства мочеиспускания или дефекации, частые позывы, болезненные ощущения.
Паховые выпячивания возникают внезапно, чаще на фоне чрезмерной физической нагрузки, либо формируются постепенно. При осмотре они лучше визуализируются, когда пациент находится в вертикальном положении, в горизонтальном не осложнённые грыжи можно без труда вправить.
Для уточнения диагноза после вправления врач обязательно проводит пальцевое исследование пахового канала, при грыже его кольцо и стенки будут значительно растянуты.
Бедренные
В общей структуре занимают 5-7% и чаще встречаются у женщин из-за меньшей прочности паховой связки и лучшей анатомической выраженности сосудистой и мышечной лакун.
Наиболее характерна для данной разновидности образований полуокруглая форма и расположение по внутренней поверхности верхней трети бедра под паховой связкой.
Пупочные
Часто возникают у детей первого полугода жизни из-за недоразвития брюшной стенки и слабости поперечной фасции, встречаются также и у взрослых.
Заболеванию в детском возрасте способствуют предрасполагающие факторы: продолжительный крик, плач, заболевания, способные приводить к нарастанию внутрибрюшного давления (коклюш, дифтерия).
Особенностью данного заболевания у маленьких детей является возможность самоизлечения в возрасте до 3-4 лет, это происходит из-за развития и укрепления мышц. У взрослых шишковидные выпячивания в области пупка появляются чаще при повторных беременностях, отсутствии физических упражнений и тренировок мышц пресса, при выраженном ожирении.
Следует иметь настороженность при диагностике образования в данной области: иногда узел в районе пупка может быть метастазом рака желудка. Поэтому диагностические мероприятия для дифференцировки патологии должны проводиться в полном объёме.
Грыжи белой линии живота
В 60% случаев встречаются у мужчин из-за слабости апоневроза, в нём встречаются щели, заполненные жировой тканью, через которые легко под кожу проходят внутренние органы.
Могут быть над-, под- и околопупочными. Соответственно грыжевое содержимое может выбухать выше, ниже или прямо в центре пупка.
Травматические и послеоперационные
Послеоперационные образования возникают в области рубца из-за:
- Расхождения краев сшитого апоневроза.
- Дефекта в нем.
- Нагноения раны.
- Чрезмерных физических нагрузок, которые недопустимы в послеоперационном периоде.
Выход внутренних органов может возникать вследствие травмы и разрыва мышц, фасций, апоневротического слоя.
Редкие виды
К данной категории относятся:
- Грыжи мечевидного отростка – образуются из-за дефекта в конечном отделе грудины.
- Боковые (полулунной линии) – возникают из-за дефекта в части апоневрозов поперечной мышцы и наружного края прямой мышцы живота.
Классификация данной патологии весьма обширна, но опытному хирургу не составит труда диагностировать болезнь, как по её внешним проявлениям, так и по клинической симптоматике.
Боковая грыжа
Относятся к редким видам и имеют ещё название грыжи полулунной (спигелиевой) линии. Эта линия проходит через апоневроз поперечной мышцы живота и край прямой мышцы. Именно в этой области формируются входные ворота и проступает содержимое.
Особенностью патологии является то, что грыжевой мешок располагается не подкожно, а под апоневрозом наружной косой мышцы живота, т.е. по сути это интерстициальное образование.
Часто данные выбухания путают с опухолями внутренних органов и другими патологиями, диагностика бывает затруднена.
Внутренняя грыжа
Патология, при которой внутренние органы перемещаются в брюшной полости в карманы, щели и отверстия париетальной брюшины, либо в грудную полость (диафрагмальные грыжи). Местом выхода грыжевого мешка могут стать не ушитые во время операции щели брюшины.
Симптомы у данной разновидности выпячиваний сходны с клиникой острой кишечной непроходимости (именно с таким диагнозом пациенты чаще всего оказываются на операционном столе): резкие схваткообразные боли в животе, рвота, вздутие живота, нарушение перистальтики, задержка стула и отхождения газов.
Симптомы и признаки грыжи живота
Клиническая картина данного недуга может зависит от того, осложнено заболевание, либо нет.
Симптомы не осложнённой грыжи
Основная жалоба у пациентов с не осложнённым течением патологии – это наличие нехарактерного выпячивания на животе. Оно, как правило, безболезненно, округлой формы, мягкоэластичной консистенции, податливое.
Его размеры увеличиваются в положении стоя, когда пациент принимает горизонтальное положение, образование может самопроизвольно исчезать или безболезненно вправляться путём легкого надавливания пальцев.
При повышении внутрибрюшного давления: смехе, кашле, плаче, натуживании – выпячивание занимает прежнее положение и может несколько увеличиться в размерах.
Пациентов могут предъявлять жалобы на чувство дискомфорта при ходьбе, тянущую, ноющую боль. Если образование формируется резко при чрезмерной физической нагрузке, в момент выхода гружевого содержимого пациенты отмечают кратковременную сильную боль в области образующегося выпячивания.
Симптомы ущемлённой грыжи
Если происходит ущемление в грыжевых воротах, развивается острая хирургическая патология с яркой клинической картиной. Состояние, при котором нельзя медлить, а нужно срочно доставить пациента в хирургическое отделение.
Существует 5 основных признаков, по которым можно заподозрить ущемление:
- Резкая боль.
- Невправимость содержимого.
- Напряжение, уплотнение выпячивания.
- Отсутствие передачи кашлевого толчка – если пациента попросить покашлять, то толчок не передаётся в область выпячивания.
- Выраженная болезненность при пальпации.
При появлении одного из вышеперечисленных признаков у пациентов с ранее не осложнённо протекающей патологией, следует незамедлительно обратиться к хирургу.
Как болит грыжа
Болевой синдром, которые испытывает пациент, может быть различным по степени выраженности. Выход грыжевого мешка будет сопровождаться интенсивной, сильной болью, если он формируется крайне быстро в момент запредельного физического усилия, получения травмы живота.
При не осложнённо протекающем процессе как таковой боли нет, может возникать дискомфорт или тянущие неприятные ощущения при ходьбе, смехе, кашле в области выбухания.
Развитие ущемления приводит к возникновению нестерпимых, схваткообразных болей, которые становятся постоянными, мучительными. Пациент не находит себе места, мечется в кровати. Любые попытки притронуться к увеличившемуся, напряжённому, плотному выпячиванию усиливают и без того резкие болевые ощущения.
Если грыжа формируется постепенно, в пожилом возрасте, происходит привыкание к неприятным умеренным проявлениям боли, пациенты могут не предъявлять жалоб на болезненность или дискомфорт.
Диагностика заболевания
Диагноз устанавливается на основании оценки симптомов врачом, осмотра, пальпации.
Из инструментальных методов используют:
- Обзорную рентгенографию органов брюшной полости.
- Рентгенография пассажа бария по кишечнику
- УЗИ ОБП.
- КТ передней брюшной стенки.
В тяжёлых, запутанных клинических случаях врачи прибегают к эндоскопическому обследованию и проводят диагностическую лапароскопию.
Но зачастую опытным хирургам не составляет труда диагностировать наружную грыжу уже по результатам внешнего осмотра, пальпации и расспроса пациента.
Лечение болезни
Основным методом лечения является хирургическое. Именно оперативное вмешательство препятствует развитию осложнений: ущемления, воспаления.
Исключение составляют пупочные грыжи у детей: до 3-4 лет возможно консервативное лечение. Применяют повязки с пелотом, частое выкладывание грудничков на животик.
У пациентов, которым по тем или иным причинам (поздние сроки беременности, патологии сердца, лёгких, почек в стадии декомпенсации) отсрочено или противопоказано хирургическое вмешательство, рекомендуют при пупочной грыже ношение бандажа, который служит механической защитой для вышедших внутренних органов, предотвращает их дальнейшее продвижение или ущемление.
Во всех других случаях при не осложнённой патологии проводят плановое оперативное вмешательство. Если болезнь осложняется ущемлением, операция проводится в экстренном порядке.
Операции по удалению грыжи
Существуют определённые этапы оперативного вмешательства при не осложнённых грыжах:
- Обнажение грыжевого мешка, его рассечение.
- Отделение образования от окружающих тканей и его вскрытие.
- Вправление содержимого в брюшную полость.
- Отсечение мешка.
- Пластика и укрепление брюшной стенки возле выходных ворот местными тканями или специальными материалами (сеткой).
Доступ к месту вмешательства может быть классический, а может быть лапароскопический (в настоящее время наиболее часто используется при паховых и бедренных образованиях).
Эндоскопические малоинвазивные вмешательства менее травматичны, легче переносятся, позволяют пациенту скорее вернуться к обычной жизни и восстановиться после операции.
Если у пациента развились осложнения, выпавшие и ущемившиеся петли кишечника омертвели, то объём оперативного вмешательства значительно увеличивается: хирургам предстоит не только избавиться от грыжи, а ещё и определить жизнеспособность кишки, резецировать омертвевшие участки, восстановить целостность органа. Это достаточно сложная операция, требующая высокой квалификации медицинских работников.
Пластика или восстановление прочности апоневроза, фасций и мышц в тех местах, которые оказались слабыми и через которые выпали внутренние органы, производится как собственными тканями путем их натяжения и сшивания, так и специальными хирургическими сетками.
Использование полипропиленовых сеток в герниопластике хорошо зарекомендовало себя, поскольку:
- Отличается высокой прочностью и надежностью.
- Не рассасывается и не разрушается.
- Не вызывает отторжения организмом.
- Гипоаллергенна.
- Снижает процент рецидивов грыж.
- Выполняет функцию механической защиты пожизненно.
Для каждой разновидности патологии разработаны оперативные вмешательства, имеющие свои особенности и технику. Объём и выбор проводимого хирургического лечения, тактику пластики и её способ, определяет лечащий врач в индивидуальном порядке.
Лечение народными средствами
Многие пациенты бояться операции и пытаются обращаться к методам нетрадиционной медицины в надежде избавиться от данного недуга. Такие способы лечения в данном случае не оправданы и рискованны.
Оттягивать визит к врачу не стоит, ведь болезнь в любой момент может осложниться ущемлением – экстренным состоянием, которое без хирургического вмешательства может стоить жизни.
Народные средства в качестве симптоматической терапии допускаются лишь в том случае, если врач по тем или иным причинам временно не рекомендует операцию, а также, если специалист «дал добро» на применение методов из народа.
- Лист квашеной капусты прикладывать к поражённому месту, желательно на всю ночь.
- Траву грыжника 100г. запарить кипятком и настоять около 2 часов. Распаренную траву в виде компресса прикладывать на область выбухания.
- Сваренную на воде овсяную кашу завернуть в марлю и приложить к месту выпячивания на ночь. Повторять не менее 5-ти раз.
- Выпивать один раз в день натощак стакан кипячёной воды с добавлением столовой ложки льняного масла.
- Семя подорожника измельчить, запарить кипятком, выпивать по 1 столовой ложке 3-4 раза в день на протяжении трёх недель.
Если пациент решает испробовать на се
