Грыжа вентральная пластика проленовой сеткой


Мой личный опыт использования сетчатых имплантов в лечении послеоперационных вентральный грыж насчитывает более 450 операций, выполненных открытым и лапароскопическим доступами, начиная с 1994 года. За это время было опубликовано много научных работ и авторских изобретений по вышеуказанной теме. Особенности собственных методов хирургического лечения вентральных грыж изложены в этом разделе. В настоящее время большая часть пациентов (более 80%) оперируется мной с использованием лапароскопического доступа.
Посмотреть видео операций при вентральных послеоперационных грыжах в моем исполнении Вы можете на сайте «Видео операций лучших хирургов мира».
Показания к операции, методика отбора пациентов.
Послеоперационные вентральные грыжи Лечение у профессора Пучкова К. В.
Показания к оперативному лечению не зависят от размера грыжевых ворот и грыжевого мешка, типа грыжи, симптомов и возраста пациента. Наличие послеоперационной грыжи является показанием к оперативному лечению.
Во избежание осложнений грыжи, рекомендована хирургическая коррекция, даже пациентам с бессимптомными послеоперационными грыжами.
Цель оперативного вмешательства состоит в облегчении симптомов (боли и дискомфорта), предотвращение осложнений (ущемления, дыхательных нарушений или поражений кожи), или для лечения острых осложнений со стороны желудочно- кишечного тракта (ущемления кишки, сальника, развитие странгуляционной, обтурационной или спаечной кишечной непроходимости).
Экстренные операции по поводу абдоминальных грыж ( ущемление, острая кишечная непроходимость, флегмона грыжевого мешка) выполняются в 50% случаев наблюдения за грыжами и сопровождаются высокой частотой осложнений. Что еще раз подталкивает хирургов к выполнению операций в плановом порядке.
 Патент. Способ Липоабдоминопластики с перемещением пупка
Патент. Способ Липоабдоминопластики с перемещением пупка
Перед оперативным вмешательством необходимо проведение УЗИ брюшной стенки, грыжевых ворот, мешка и брюшной полости. В некоторых случаях может быть рекомендовано КТ или МРТ исследование для более точной предоперационной диагностики, особенно при посттравматических грыжах, у пациентов с ожирением, а также у пациентов с грыжами большого размера без четких границ грыжевых ворот или с редкими грыжами, например, поясничными. Целесообразно использовать эти исследования при оценке рецидива грыжи и для определения местоположения сетки в послеоперационном периоде.
Использование сетчатого импланта в хирургическом лечении послеоперационных грыж
Открытая и лапароскопическая пластика послеоперационных грыж с применением сетчатых имплантов в настоящее время широко применяется в странах западной Европы и США.
С точки зрения рецидивирования грыжи, существующие доказательные данные достаточны, чтобы рекомендовать имплантацию сетки при пластике любых дефектов брюшной стенки, в том числе, при паховых, послеоперационных, или пупочных грыжах, вне зависимости от их размера. Так, как герниорафия (ушивание дефекта нитями) в чистом виде сопровождается неоправданно высокой частотой рецидивов.
Открытые операции при послеоперационных грыжах
В настоящее время открытые методики могут применяться тем пациентам, которым противопоказана общая анестезия с вентиляцией легких (неприемлемое условие для выполнения лапароскопических операций). В таком случае делается лапаротомный доступ под перидуральной анестезий. Крайне редко возникают показания к открытому доступу при многократных и повторных вмешательствах, в случае выраженного спаечного процесса и не возможности ликвидировать его лапароскопическим доступом.
Техника операции
Для определения стадии послеоперационной грыжи и показаний к операции, а также выбора правильной тактики хирургического лечения необходимо прислать мне на личный электронный адрес
puchkovkv@mail.ru
puchkovkv@mail.ru 
фото живота в прямой и боковой проекции в надутом и спокойном состоянии (можно снять телефоном), полное описание УЗИ брюшной полости и передней брюшной стенки, выписки предшествующих операций, желательно осмотр хирурга, указать возраст и основные жалобы. Тогда я смогу дать более точный ответ по вашей ситуации.
Начальные этапы оперативного вмешательства проводятся по стандартной схеме. Иссекается участок кожи в проекции грыжевого мешка. Грыжевой мешок выделяется из окружающей подкожной жировой клетчатки, выделяются края апоневроза вокруг грыжевых ворот.
Резекция сальника у пациентов с выраженным висцеральным ожирением является не только технически вынужденным приемом, но и способствует снижению уровня внутрибрюшного давления (соответственно и «профилактирующем» мероприятием нарушения системной гемоциркуляции).
Грыжевой мешок вскрывается, в брюшную полость вводится рука оперирующего хирурга, под контролем которой проводится диссекция в брюшной полости (рассечение спаек) и в предбрюшинном пространстве. После иссечения избытков грыжевого мешка, края его ушиваются. В сформированный карман, в зависимости от типа пластики, укладывается сетка,

Рис. 1. Варианты имплантационных герниопластик.
которая фиксируется узловыми не рассасывающимися швами.
В связи с разным расположением сетки в области грыжевых ворот различают 4 типа имплантционных герниопластик используя, как классификационный принцип, позицию сетки к апоневротическим структурам (рис.1).
При onlay технике имплантант подшивается на апоневроз прямых, или наружних косых мышц живота непосредственно контактируя с подкожной жировой клетчаткой.
При inlay технике имплантант располагается на прямой, или наружной косой мышце, изолируясь от подкожного жирового слоя одноименными апоневрозами.
При underlay технике имплантант располагается за мышечным слоем, как правило, отграничиваясь от брюшной полости поперечной фасцией и поперечной мышцей живота. Нередко к данной группе относят имплантационные методики, когда имплантант укладывается непосредственно на заднюю поверхность прямых мышц и отграничивается от брюшной полости использованием всего комплекса тканей (задний листок прямой мышцы живота, поперечная фасция, поперечная мышца) ( Рис.2).

Рис. 2. Техника герниопластики underlay.
Варианты герниопластик с расположением имплантанта между наружной и внутренней косыми мышцами можно отнести как к inlay, так и к underlay техникам, но последний вариант патогенетически более обоснован, что признается большинством научных школ.
При sublay-герниопластике имплантант располагается в предбрюшинной клетчатке, отграничиваясь брюшиной от органов брюшной полости.
При описании методик вмешательств и в своей клинической работе мы применяем классификацию с выделением onlay, inlay (inlay + sublay + underlay) техник.
При выполнении герниопластики по inlay-методу сетчатый имплантант помещается в предбрюшинном пространстве позади апоневроза. Основными вариантам данного способа являются фиксация сетчатого имплантанта под апоневроз без его ушивания и сшивание апоневроза с расположением сетчатого имплантанта под ним.
В сформированный карман в зависимости от вида пластики укладывается сетка, которая фиксируется узловыми швами.
 Патент на изобретение № 2401073. Способ герниопластики при липоабдоминопластике с транспозицией пупка при пупочных грыжах / К. В. Пучков — № 2009106284, заявл. 24.02.2009, опубл.1
Патент на изобретение № 2401073. Способ герниопластики при липоабдоминопластике с транспозицией пупка при пупочных грыжах / К. В. Пучков — № 2009106284, заявл. 24.02.2009, опубл.1
При небольшом грыжевом дефекте, можно сшить медиальные края прямых мышц живота, путем наложения узловых швов на апоневроз без формирования дупликатуры. В случае достаточно больших грыж возможно закрытие имплантанта с использованием следующего технического приема. Проводят рассечение переднего листка прямой мышцы живота по латеральному краю, на протяжении, превышающем длину имплантанта на 2-4 см в обе стороны. После выделения лоскутов (возможно использование гидропрепаровки) они сшивается по средней линии. Причем нередко в медиальный ряд швов, для уменьшения объема «мертвого пространства», захватывается сетчатый имплантант. Завязывание фиксирующих сетку швов проводят как после наложения медиального ряда апоневротических швов, а также и последовательно за ними. Думаем не лишним напомнить, что узлы должны быть завязаны достаточно свободно, чтобы не вызвать излишнее давление на мышечную ткань, атрофию, прорезывание и миграцию сетки.
Таким образом, во всех выше приведенных случаях аллогенный материал отграничивается от подлежащей жировой клетчатки, тем самым значительно уменьшая экссудацию и вероятность развития осложнений.
При фиксации сетчатого имплантанта под апоневроз без ушивания последнего, преимущества данного способа уменьшаются, так как происходит контакт аллогенного материала с подкожным жировым слоем.
Вопрос дренирования послеоперационной раны и варианты его осуществления достаточно широко дискутируется в хирургическом обществе. В нашей клинике при закрытии грыжевых дефектов с использованием имплантантов небольших размеров (условно до 10 х 10 см) и при выполнении inlay пластики, рана дренируется выпускником или пассивным трубчатым дренажом на одни сутки. При герниопластики больших дефектов проводится дренирование двумя трубчатыми дренажами. Следует отметить, что во всех случаях нами применяется наложение компрессионных повязок (поясов) на все время нахождения в стационаре и до 3 месяцев послеоперационного периода. Мы практически никогда не применяем методику пункционного способа дренирования так называемой остаточной полости, пожалуй, за исключением случаев с формированием сером более 100 мл, что за весь период деятельности наблюдалось только в одном случае.
 К. В. Пучков, Д. С. Родиченко. Ручной шов в эндоскопической хирургии
К. В. Пучков, Д. С. Родиченко. Ручной шов в эндоскопической хирургии
Активный способ дренирование применяется в случаях пластики гигантских грыж. Для чего используется общепринятая система Редона. Дренажи удаляются, обычно на 3-5 сутки. Случаев достаточно выраженной экссудации, с выделением (по литературным данным) до 300 и более мл экссудата мы не отмечали ни разу.
Таким образом, современный арсенал сетчатых имплантов и различных методов коррекции послеоперационных вентральных грыж позволяет хирургу найти индивидуальный подход к лечению каждого конкретного случая и выполнить оптимальный вид оперативного вмешательства с хорошим отдаленным результатом.
СПИСОК ОБУБЛИКОВАННЫХ РАБОТ ПО ТЕМЕ ВЕНТРАЛЬНЫЕ ГРЫЖИ
- Пучков К.В., Селиверстов Д.В., Гаусман Б.Я., Полит Г.Г., Ущемленная надпузырная внутренняя срединная грыжа // Клиническая хирургия. — 1993. — №4. — С.68.
- Пучков К.В., Филимонов В.Б., Тилов Х.И. Оперативное лечение паховых грыж с использованием сетчатого имплантата // Рос. журн. гастроэнтерологии, гепатологии, колопроктологии. — 2002. — Т.12, №5. — С.10.
- Пучков К.В., Филимонов В.Б., Тилов Х.И. Использование сетчатого имплантанта для хирургического лечения паховых грыж // Актуальные вопросы герниологии: материалы конф. — М., 2003. — С.48.
- Пучков К.В., Филимонов В.Б., Бекк А.В., Тилов Х.И., Швальб А.П., Осипов В.В. Аллопластика паховых грыж полипропиленовым имплантатом: экспериментальное и клиническое исследование // Тихоокеанский мед. журн. — 2003. — №1 (11). — С.81 — 83.
- Пучков К.В., Филимонов В.Б., Осипов В.В., Швальб А.П., Иванов В.В. Аллопластика паховых грыж с использованием полипроленового имплантата // Герниология. — 2004. — №1. — С.36 — 40.
- Пучков К.В., Иванов В.В., Баков В.С., Усачев И.А. Применение полипропиленовых имплантатов в герниологии // 9-й Моск. междунар. конгр. по эндоскопической хирургии, Москва, 6 — 8 апр. 2005 г.:тез. докл. / под ред. Ю.И. Галингера. — М., 2005. — С.293 — 294.
- Пучков К. В., Филимонов В.Б. Использование современных имплантов при хирургическом лечении паховых грыж: экспериментальные данные и клиническое применение // Актуальные вопросы специализированной хирургии: материалы науч.-практ. конф. — Ташкент, 2007. — С.86 — 87.
- Пучков К.В., Пучков Д.К. Оценка результатов применения композитных сеток в лечении послеоперационных вентральных грыж // Материалы Международной научно-практической конференции «Эндовидеохирургия в условиях многопрофильного стационара», СПб.: Изд-во « Человек и его здоровье», 2014 г. – С. – 94 – 96. ISBN 978-5-9905495-4-8
- Пучков К.В., Пучков Д.К. Результаты применения композитных сеток в лечении послеоперационных вентральных грыж // Альманах Института хирургии им. А.В. Вишневского. Т.10, №1 — 2015. «Материалы XVIII Съезда Общества эндоскопических хирургов России». – Москва, 2015. – С. 343-344.
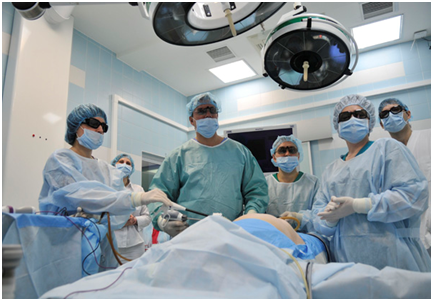 Лапароскопическая герниопластика в 3D-эндоскопии (профессор К.В. Пучков, апрель 2013 года ( г. Москва).
Лапароскопическая герниопластика в 3D-эндоскопии (профессор К.В. Пучков, апрель 2013 года ( г. Москва).
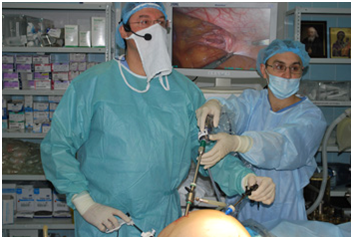 Лапароскопическая пластика послеоперационной вентральной грыжи (профессор К.В. Пучков, ноябрь 2012 года ( г. Москва).
Лапароскопическая пластика послеоперационной вентральной грыжи (профессор К.В. Пучков, ноябрь 2012 года ( г. Москва).
Задать вопросы или записаться на консультацию
 «Когда вы пишете письмо, знайте: оно попадает мне на мою личную электронную почту. На все ваши письма я отвечаю всегда только сам. Я помню, что вы доверяете мне самое ценное — свое здоровье, свою судьбу, свою семью, своих близких и делаю все возможное, чтобы оправдать ваше доверие.
«Когда вы пишете письмо, знайте: оно попадает мне на мою личную электронную почту. На все ваши письма я отвечаю всегда только сам. Я помню, что вы доверяете мне самое ценное — свое здоровье, свою судьбу, свою семью, своих близких и делаю все возможное, чтобы оправдать ваше доверие.
Каждый день я по нескольку часов отвечаю на ваши письма.
Направляя мне письмо с вопросом, вы можете быть уверены, что я внимательно изучу вашу ситуацию, при необходимости запрошу дополнительные медицинские документы.
Огромный клинический опыт и десятки тысяч успешных операций помогут мне разобраться в вашей проблеме даже на расстоянии. Многим пациентам требуется не хирургическая помощь, а правильно подобранное консервативное лечение, в то время как другие нуждаются в срочной операции. И в том, и в другом случае я намечаю тактику действий и при необходимости порекомендую прохождение дополнительных обследований или неотложную госпитализацию. Важно помнить, что некоторым больным для успешной операции требуется предварительное лечение сопутствующих заболеваний и правильная предоперационная подготовка.
В письме обязательно (!) укажите возраст, основные жалобы, место проживания, контактный телефон и адрес электронной почты для прямой связи.
Чтобы я мог детально ответить на все ваши вопросы, прошу высылать вместе с вашим запросом сканированные заключения УЗИ, КТ, МРТ и консультаций других специалистов. После изучения вашего случая, я направлю вам либо подробный ответ, либо письмо с дополнительными вопросами. В любом случае я постараюсь вам помочь и оправдать ваше доверие, которое является для меня наивысшей ценностью.
Искренне ваш,
хирург Константин Пучков»
Источник

Все материалы на сайте подготовлены специалистами в области хирургии, анатомии и профильных дисциплинах.
Все рекомендации носят ориентировочный характер и без консультации лечащего врача неприменимы.
Автор: Аверина Олеся Валерьевна, к.м.н., врач-патолог, преподаватель кафедры пат. анатомии и патологической физиологии, для Операция.Инфо ©
Грыжи передней стенки живота и паховой области – едва ли не самая распространенная патология в общей хирургии, единственным радикальным методом лечения которой считается операция – герниопластика.
Грыжа – это выпячивание органов живота, покрытых брюшиной, через естественные каналы или те места, которые недостаточно укреплены мягкими тканями. Изучение особенностей этого патологического процесса легло в основу целого направления медицинской науки – герниологии.
Грыжевое выпячивание – патология отнюдь не новая, известная человеку уже несколько тысячелетий. Незадолго до начала нашей эры предпринимались попытки оперативного лечения грыж, в средние века этим занимались цирюльники и даже палачи, прокалывая и отрезая участки содержимого грыжевого мешка или вводя туда различные растворы.
Отсутствие элементарных знаний в области анатомического строения грыж, несоблюдение правил асептики, невозможность адекватного обезболивания делали операции по грыжесечению практически бесполезными, а более половины больных были обречены на гибель после такого лечения.
 Переломным моментом в хирургическом лечении грыж стал конец 19 века, когда операции стало возможным проводить под наркозом и были разработаны принципы профилактики инфекционных осложнений. Неоценимый вклад в развитие герниопластики внес итальянский хирург Бассини, совершивший настоящий прорыв – после его операций рецидивы случались не более чем в 3% случаев, в то время как у других хирургов этот показатель достигал 70%.
Переломным моментом в хирургическом лечении грыж стал конец 19 века, когда операции стало возможным проводить под наркозом и были разработаны принципы профилактики инфекционных осложнений. Неоценимый вклад в развитие герниопластики внес итальянский хирург Бассини, совершивший настоящий прорыв – после его операций рецидивы случались не более чем в 3% случаев, в то время как у других хирургов этот показатель достигал 70%.
Главным недостатком всех известных способов герниопластики до второй половины прошлого столетия оставался факт натяжения тканей в области ушивания грыжевых ворот, что способствовало осложнениям и рецидивам. К концу ХХ века и эта проблема была решена – Лихтенштейн предложил использовать композитную сетку для укрепления брюшной стенки.
На сегодняшний день существует более 300 модификаций герниопластики, операции выполняются открытым доступом и лапароскопически, а метод Лихтенштейна и в нынешнем веке считается одним из самых эффективных и современных.
Разновидности операций при грыжах
Все вмешательства, проводимые для устранения грыжевых выпячиваний, условно делят на 2 разновидности:
- Натяжная герниопластика.
- Ненатяжное лечение.
Натяжной способ лечения грыжи осуществляется только за счет собственных тканей больного, которые сопоставляются в зоне грыжевых ворот и сшиваются. Главный недостаток – натяжение, при котором высока вероятность несостоятельности шва, неправильного рубцевания, что и обуславливает длительный реабилитационный период, болевые ощущения после операции и сравнительно высокий процент рецидивирования.
Ненатяжная герниопластика – более современный и высокоэффективный способ хирургического лечения грыж, когда отсутствие натяжения достигается использованием сеток из полимерных инертных материалов. Такая пластика грыжевых ворот снижает вероятность повторного выхода органов до 3% и меньше, заживление происходит быстро и безболезненно. Ненатяжной способ – наиболее часто используемый на сегодняшний день.

В зависимости от доступа герниопластика может быть:
- Открытой;
- Лапароскопической.
По возможности предпочтение отдается лапароскопической герниопластике как наименее травматичному варианту лечения, с меньшим риском осложнений. Кроме того, эти операции возможны у пациентов с тяжелыми сопутствующими заболеваниями.
Герниопластику проводят и под общим наркозом, и в условиях местной анестезии, что предпочтительнее у больных с патологией органов дыхания и сердечно-сосудистой системы. Эндоскопическая герниопластика (лапароскопия) требует эндотрахеального наркоза и миорелаксации.
Не глядя на великое множество способов пластики грыжевых ворот, все эти операции имеют сходные этапы:
- В начале хирург разрезает мягкие ткани и отыскивает место выпячивания.
- Содержимое грыжи либо «отправляется» обратно в брюшную полость, либо удаляется (по показаниям).
- Заключительный этап – пластика грыжи, которая происходит множеством известных способов в зависимости от варианта, строения и расположения грыжи.
Когда проводится герниопластика и кому она противопоказана?
Любую грыжу можно устранить радикально только хирургическим путем, консервативное лечение способно лишь замедлить прогрессирование и облегчить неприятные симптомы заболевания, поэтому уже само наличие грыжевого выпячивания можно считать поводом к операции, с которой, однако, хирурги не всегда спешат.
 Планируя герниопластику, врач оценивает пользу от предполагаемого вмешательства и возможные риски. Особенно это касается пожилых пациентов и лиц с тяжелой сопутствующей патологией. В большинстве случаев плановая операция переносится хорошо, но иногда случается, что с грыжей жить безопаснее, нежели проводить операцию, особенно, если для этого требуется общий наркоз.
Планируя герниопластику, врач оценивает пользу от предполагаемого вмешательства и возможные риски. Особенно это касается пожилых пациентов и лиц с тяжелой сопутствующей патологией. В большинстве случаев плановая операция переносится хорошо, но иногда случается, что с грыжей жить безопаснее, нежели проводить операцию, особенно, если для этого требуется общий наркоз.
Относительным показанием к хирургическому лечению грыжи живота считается наличие вправимого выпячивания небольшого размера, когда риск ущемления минимален, а общее состояние больного не нарушено. Способ выбирается индивидуально с учетом локализации грыжи.
Если грыжа не вправляется, то вероятность опасных осложнений, в числе которых и ущемление, возрастает в разы, поэтому хирурги таким пациентам настойчиво советуют оперироваться, сильно не откладывая лечение.
Абсолютными показаниями к герниопластике считаются:
- Ущемление грыжи – лечение будет экстренным;
- Рецидив после предыдущей операции грыжесечения;
- Выпячивание в зоне послеоперационных рубцов;
- Вероятность разрыва грыжи, если кожа над ней истончена или воспалена;
- Спаечная болезнь брюшной полости с нарушением проходимости кишки;
- Обтурационная непроходимость кишечника.
Существуют и препятствия к хирургическому иссечению грыжевых выпячиваний. Так, пациентам после 70 лет с заболеваниями сердца или легких в стадии декомпенсации операция противопоказана даже при гигантских размерах грыж (это не касается случаев ущемления, требующих неотложного лечения).
Беременным женщинам с грыжами живота хирург почти наверняка посоветует повременить с операцией, которую более безопасно будет провести после родов, лапароскопия и вовсе запрещена.
Острые инфекционные заболевания, сепсис, шок, терминальные состояния служат противопоказанием ко всем видам герниопластики, а выраженная степень ожирения делает невозможной лапароскопию.
Пациентам с циррозом печени, у которых имеется высокая портальная гипертензия с асцитом и варикозным расширением вен пищевода, при сахарном диабете, некорригируемом инсулином, тяжелой почечной недостаточности, серьезной патологии свертывания крови, а также больным с послеоперационными грыжами, появившимися после паллиативного лечения рака, в операции будет отказано в связи с высоким риском для жизни.
Современный уровень хирургической техники, возможность местного обезболивания и лапароскопического лечения делают герниопластику более доступной для тяжелых больных, а перечень противопоказаний постепенно сужается, поэтому в каждом случае степень риска оценивается индивидуально и, возможно, врач даст согласие на операцию после тщательнейшей подготовки больного.
Предоперационная подготовка
Предоперационная подготовка при планируемой герниопластике мало чем отличается от таковой при любом другом вмешательстве. При плановой операции хирург назначает оптимальную дату, до которой пациент в своей поликлинике проходит необходимые исследования:
- Общий и биохимический анализы крови;
- Исследование мочи;
- Флюорографию;
- ЭКГ;
- Обследования на ВИЧ, гепатиты, сифилис;
- Определение группы крови и резус-принадлежности;
- Анализ на свертываемость;
- УЗИ органов живота.
По показаниям могут быть проведены и другие процедуры.
Если больной принимает какие-либо препараты, то обязательно необходимо сообщить об этом врачу. Большую опасность при планировании операции могут представлять антикоагулянты и кроверазжижающие средства на основе аспирина, прием которых способен спровоцировать сильное кровотечение. Отменять их нужно не за день или два, поэтому лучше обсудить этот вопрос заранее, когда дата операции только выбирается.
Самое позднее – за сутки до операции пациент приходит в клинику с уже готовыми результатами анализов, некоторые исследования могут быть проведены повторно. Хирург еще раз осматривает грыжевое выпячивание, анестезиолог обязательно беседует о характере обезболивания и выясняет возможные противопоказания к тому или иному методу.
Накануне вмешательства больной принимает душ и переодевается, после ужина ничего не ест, питье допускается только по согласованию с врачом. При сильном волнении могут быть назначены легкие седативные препараты, в ряде случаев вентральных грыж обязательна очистительная клизма.
Утром пациент отправляется в операционную, где проводится общий наркоз либо вводится местный анестетик. Длительность вмешательства зависит от типа обработки грыжевых ворот и строения самой грыжи.
Особенностью вентральной грыжи очень большого размера считают увеличение внутрибрюшного давления во время погружения кишечника обратно, внутрь живота. На этом этапе возможно увеличение высоты стояния диафрагмы, из-за чего легкие будут расправляться в меньшем объеме, сердце может изменить свою электрическую ось, а со стороны самого кишечника возрастает риск пареза и даже непроходимости.
Подготовка при огромных вентральных грыжах обязательно включает максимальное опорожнение кишечника посредством клизмы или употребления специальных растворов для профилактики вышеперечисленных осложнений.
Варианты операций грыжесечения и способы пластики ворот грыжи
После обработки операционного поля и разреза мягких тканей хирург достигает содержимого грыжи, осматривает его и определяет жизнеспособность. Грыжевое содержимое при некрозе или воспалительном процессе удаляется, а если ткани (обычно – петли кишечника) здоровы, то они вправляются обратно самопроизвольно или рукой хирурга.
Для того, чтобы решить проблему раз и навсегда, очень важно выбрать оптимальный способ обработки ворот выпячивания – пластики. Абсолютное большинство операций на этом этапе совершаются ненатяжным способом.
Метод Лихтенштейна
Герниопластика по Лихтенштейну – самый распространенный и наиболее популярный вариант закрытия грыжевых ворот, который не требует длительной подготовки пациента, относительно прост в исполнении и дает минимум осложнений и рецидивов. Единственным недостатком его можно считать необходимость имплантации полимерной сетки, цена на которую может быть довольно высокой.

операция по Лихтенштейну
Этот тип операции возможен при большинстве разновидностей грыж – пупочной, паховой, бедренной. Место выхода органов укрепляется сеткой из синтетического материала, инертного по отношению к тканям пациента. Сетчатый имплант устанавливается под мышечный апоневроз, при этом разрезов мышц и фасцией не происходит – операция малотравматична, и это одно из основных ее преимуществ.
Герниопластика по Лихтенштейну проводится под общим наркозом или путем местной анестезии, открытым доступом или посредством эндоскопического вмешательства. При лапароскопии через один разрез возможно установить сетки сразу на оба паховых или бедренных канала в случае, если патология носит двусторонний характер.
Менее травматичной считается обтурационная герниопластика, которая очень схожа с методикой Лихтенштейна, но не требует вскрытия грыжи и сопровождается значительно меньшим разрезом кожи.
Видео: герниопластика по Лихтенштейну
Натяжная герниопластика по Бассини
Классическая операция, разработанная Бассини, применяется и в настоящее время. Она показана в качестве пластики паховых грыж и наилучший результат дает при небольшом объеме выпячивания, особенно, если оно возникло впервые.
Разрез до 8 см в длину делается немного отступя вверх от паховой связки, брюшина при этом не рассекается. Хирург отыскивает семенной канатик, вскрывает его и определяет грыжевой мешок, содержимое которого возвращается в живот, а часть оболочек отсекается. После ликвидации грыжи происходит пластика задней стенки пахового канала по Бассини – к связке подшивается прямая мышца живота, наверх помещается семенной канатик, после ушивается апоневроз наружной косой мышцы и покровные ткани.

пластика задней стенки пахового канала по Бассини
Способ Мейо
Грыжесечение по Мейо показано при пупочных выпячиваниях. Его относят к числу натяжных методов. Кожу разрезают продольно, обходя пупок слева, затем отсепаровывают кожу с клетчаткой от стенки грыжевого мешка и рассекают пупочное кольцо.
При методе Мейо пупочное кольцо рассекается поперек, при другой разновидности пластики пупочной грыжи – по Сапежко – разрез идет вдоль пупка.

пластика по Мейо
Когда грыжевой мешок полностью выделен, внутренняя его часть возвращают обратно в живот, а оболочку грыжи иссекают, зашивая серозный покров наглухо. При операции по методу Мейо сначала подшивается верхний апоневротический край прямой мышцы, потом – нижний, при этом последний укладывается под верхний и фиксируется, а при завершении пластики свободный верхний край апоневроза фиксируется к нижнему самостоятельным швом. Такая сложная последовательность наложения швов обеспечивает многослойность и прочность стенки живота в месте бывшего грыжевого выпячивания.
Лапароскопическая герниопластика
Лапароскопическое хирургическое лечение – самый щадящий метод при любой хирургической патологии. Эндоскопическая герниопластика с успехом применяется уже многие годы и показывает не только высокую эффективность, но и безопасность даже для тех пациентов, которым в открытой операции может быть отказано.
Преимущества лапароскопической герниопластики – это, прежде всего, быстрое восстановление с минимальными болезненными ощущениями и хороший эстетический результат, а основные недостатки – необходимость проведения общего наркоза с использованием миорелаксантов и значительная продолжительность вмешательства.
При эндоскопической герниопластике хирург делает три небольших разреза на стенке живота, через которые вводятся инструменты. В брюшную полость нагнетается газ для улучшения обзорности, затем хирург тщательно осматривает органы, отыскивает грыжу, определяет ее точный объем, расположение, особенности анатомии. Вариант пластики выбирается индивидуально – возможно как ушивание, так и имплантация полимерной сетки.
При крупных грыжах, когда лапароскопия может быть травматичной в качестве способа выделения мешка, а также в отсутствие технических возможностей выделить содержимое посредством лапароскопии возможно сочетание открытого доступа с кожным разрезом на первом этапе операции и эндоскопической установки сетки на завершающем.
Послеоперационный период и осложнения
При благоприятном течении послеоперационного периода швы на коже удаляются к концу первой недели, после чего пациента выписывают домой. Следующие несколько недель прооперированные больные постепенно возвращаются к привычному образу жизни, соблюдая рекомендации врача и следуя некоторым ограничениям. На полное восстановление может уйти от трех месяцев до полугода.

В раннем послеоперационном периоде при необходимости назначаются анальгетики. Важно соблюдать диету, препятствующую запорам, так как любое напряжение стенки живота может спровоцировать рецидив или расхождение швов.
Первые несколько недель запрещаются активные физические упражнения, подъем тяжестей – на длительный срок, полезно ношение специальных бандажей. После того, как швы заживут, врач порекомендует начинать упражнения для укрепления мышц пресса, чтобы предупредить повторное грыжеобразование.
Операции герниопластики практически всегда хорошо переносятся и относительно редко дают осложнения, но все же они возможны:
- Воспалительный и гнойный процесс в области послеоперационной раны;
- Рецидивирование;
- Повреждение окружающих органов, нервов или сосудов в процессе операции;
- Сильное натяжение тканей, прорезывание шовных нитей;
- Премещение сетчатого имплантата относительно места его первоначальной установки;
- Спаечная болезнь;
- Отторжение имплантата.
Операции грыжесечения чаще всего проводятся бесплатно в обычных хирургических отделениях, но желающие повысить комфортность лечения и качество используемых материалов, а также выбрать конкретного специалиста могут прооперироваться платно. Цена на герниопластику начинается от 15-20 тысяч рублей при грыжах до 5 см, выпячивания большего размера потребуют и больших вложений – до 30 тысяч. Установка сетчатого имплантата обойдется в среднем в 30-35 тысяч рублей.
Видео: герниопластика пупочной грыжи
Источник
