Грыжа живота техника операции
- Главная /
- Статьи /
Оперативное лечение грыж передней брюшной стенки
Грыжа – это отверстие или «слабое» место в мышцах передней брюшной стенки – так называемые «грыжевые ворота», – через которое под кожу выходят органы или жировая ткань. Что будет, если не лечить грыжу и какие методы хирургии применяются для ее удаления – в нашем материале.
Грыжа – это отверстие или «слабое» место в мышцах передней брюшной стенки – так называемые «грыжевые ворота», – через которое под кожу выходят органы или жировая ткань. В результате образуется заметная подкожная выпуклость, а выходящие в грыжевой мешок ткани сдавлены и причиняют боль и дискомфорт. Чаще всего через грыжевые ворота выпадают петли кишечника.
Вентральная грыжа передней брюшной стенки – это послеоперационное осложнение. В этом случае органы брюшной полости выпячиваются под кожу в области послеоперационного рубца. Такой дефект может достигать больших размеров, нарушать работу органов ЖКТ, ущемляться.
Как проявляется грыжа передней брюшной стенки
Прежде всего это косметический дефект, то есть заметное визуально выпячивание. Наиболее «слабые» места передней брюшной стенки – это пупочное кольцо, паховый канал, спигелиевая линия, белая линия живота. Грыжа состоит из нескольких частей:
- грыжевые ворота;
- грыжевой мешок;
- содержимое мешка;
- наружные мягкотканые оболочки мешка.
Грыжа причиняет боль и дискомфорт, некоторые больные чувствуют, что что-то вышло наружу или испытывают ощущение разрыва. Другие симптомы:
- ощущение давления на переднюю брюшную стенку;
- боль и жжение;
- ощущение ослабленности;
- выпуклость может появляться при кашле, чихании, натуживании и исчезать в положении лежа;
- при натуживании, кашле, поднятии тяжестей боль усиливается.
Классификация брюшных грыж
Грыжи передней брюшной стенки подразделяются на два основных вида – первичные и вентральные (послеоперационные).
Первичные бывают:
- пупочными;
- околопупочными;
- эпигастральными;
- грыжами спигелиевой линии;
- грыжами белой линии.
Послеоперационные дефекты делятся на первичные и рецидивные (появившиеся после удаления аналогичной патологии).
Что будет, если не лечить?
Выпуклость будет постепенно увеличиваться, перестанет исчезать в положении лежа, будет усиливаться боль. Самое опасное осложнение – это ущемление, при котором может начаться некроз органов с последующим перитонитом, который является прямой угрозой жизни. При ущемлении проводится экстренное удаление грыжи брюшной полости.
Важно! В этом состоянии нельзя пытаться самостоятельно вправить дефект. Необходимо срочно вызвать «скорую».
Другие возможные осложнения грыж:
- воспаление;
- невозможность вправления;
- копростаз.
Что такое ущемление грыжи?
При ущемлении внутренние органы, находящиеся в грыжевом мешке, сдавливаются кольцом грыжевых ворот. В результате пережимаются сосуды, которые питают органы (чаще всего это большой сальник и петли кишечника).
Характерные симптомы ущемления:
- следы крови в кале;
- боль в зоне образования, которая нарастает и не проходит в покое;
- отсутствие возможности вправить дефект лежа на спине, даже нажав на него (делать это категорически не рекомендуется!);
- кожа в месте выпячивания меняет цвет – от очень бледного до багрового;
- образование увеличивается и уплотняется;
- больного тошнит и часто рвет.
- отсутствует передача кашлевого толчка.
Хирургические методы лечения
Операция по удалению грыжи брюшной полости заключается в том, что содержимое грыжевого мешка вправляется, а грыжевые ворота ушиваются до такого размера, чтобы органы не могли снова «провалиться» через них. При ущемлении выбор типа операции будет зависеть от того, насколько быстро пациент попадет к врачу.
Герниопластика может быть натяжная и ненатяжная, открытая и лапароскопическая. Лапароскопическим способом возможно удалить паховую и пупочную грыжу. В остальных случаях применяется открытая методика.
Натяжная герниопластика
Операция заключается в том, что хирург делает наружный разрез кожи вместе с апоневрозом. Далее выводятся грыжевые ворота и мешок. Вышедшие наружу органы осматриваются и вправляются. Затем выполняется пластика грыжевых ворот собственными местными тканями, которыми закрывается отверстие. Такая методика подходит для лечения небольших дефектов.
Ненатяжная герниопластика
Заключается в установке сетчатого имплантата из специального синтетического волокна, который закрывает грыжевые ворота после вправления органов. Сетка постепенно прорастает тканями, и это препятствует повторному образованию дефекта. Сегодня это самая распространенная методика, потому что дает меньше всего рецидивов заболевания. При этом натяжение собственных тканей отсутствует.
Основные преимущества:
- минимум боли, потому что не сшиваются собственные ткани;
- риск рецидива – менее 1%;
- быстрое восстановление – от 1 до 4 дней в стационаре, через 7 дней можно вернуться к привычной жизни, а через месяц все полностью заживает.
Отличия лапароскопической методики
Вместо разрезов делается три небольших прокола, а сетка помещается изнутри брюшной полости, под брюшную стенку. Преимущества малоинвазивного метода:
- минимальное травмирование тканей;
- слабый болевой синдром после операции;
- выписка из стационара уже на второй день;
- быстрое возвращение к привычной жизни, нет ограничений на ходьбу, вождение автомобиля и др., за исключением тяжелого физического труда.
В периоде реабилитации назначается щадящая диета, ношение бандажа. Болевой синдром в первые 2-3 дня снимается обезболивающими препаратами. Для профилактики повторного появления грыжи брюшной полости рекомендуют пролечить системные заболевания, которые приводят к повышению давления в брюшной полости, и избавиться от вредных привычек.
Читайте также

Аппендицит – это воспаление червеобразного отростка (аппендикса, слепой кишки) в связи с закупориванием отверстия прямой кишки. Это может быть связано с накоплением…
x
Наш сайт использует файлы cookie для обеспечения работоспособности сервиса, улучшения навигации и повышения удобства работы с сайтом. При использовании данного сайта, вы подтверждаете свое согласие на использование файлов cookie. Если вы не согласны с этим, то можете поменять соответствующим образом настройки вашего браузера или отказаться от использования данного сайта.

Источник

Все материалы на сайте подготовлены специалистами в области хирургии, анатомии и профильных дисциплинах.
Все рекомендации носят ориентировочный характер и без консультации лечащего врача неприменимы.
Грыжа передней брюшной стенки – это опасное заболевание, приводящее к тяжелым осложнениям. Оно характеризуется появлением дефекта (расхождения, разрыва) между волокнами тканей. Через такой дефект происходит выпячивание жирового слоя с формированием грыжевого мешка и смещением в него внутренних органов. Проявляясь в незначительном дискомфорте при кашле или физической нагрузке, эта болезнь приводит к защемлению и некрозу кишечника с последующим развитием перитонита. Поэтому операция при грыже живота должна проводиться на ранних сроках обнаружения патологии.
Грыжи белой линии живота: виды и причины появления
Брюшная стенка человека имеет развитую мускулатуру, фиксирующую внутренние органы в полости живота и защищающую их от выпадения. Однако в мышечной стенке есть слабое место – белая линия. Она проходит между мечевидным отростком и лобком, состоит из соединительной ткани и не содержит мышц. Из-за полного отсутствия мускулатуры вероятность выпячивания подкожной жировой клетчатки в месте прохождения белой линии значительно выше, чем в других областях брюшной стенки.
В норме ширина белой лини не должна превышать 1-3 сантиметров, но при истончении соединительной ткани и ее растяжении появляется расхождение мышц, и образуются грыжевые ворота. От их ширины зависит степень тяжести заболевания. По уровню тяжести грыжа белой линии живота бывает:
- В пределах 3-5 сантиметров (1 степень);
- Больше 7 сантиметров (2 степень);
- С явным выпадением органов и с опущением живота – 3 степень.

Существует классификация и по расположению выпячивания. Ведь оно может находиться:
- Выше пупка (надпупочное);
- Ниже пупка (подпупочное);
- Сбоку от пупка, с любой его стороны (околопупочное).
Независимо от места дислокации, патология чаще всего появляется у людей, подверженных высокой нагрузке на мышцы брюшной стенки (мужчин, занимающихся тяжелым физическим трудом, беременных женщин, пациентов, страдающих геморроем и хроническими запорами). Это заболевание характеризуется:
- Болями в животе, возникающими при резких движениях, наклонах или натуживании;
- Появлением выпячивания в области средней линии (может быть болезненным и твердым на ощупь);
- Отрыжкой, тошнотой и рвотой.
Перечисленные признаки требуют обязательного обращения к врачу и прохождения обследования.
Способы удаления грыжи живота
Существует мнение, что от грыжи можно избавиться при помощи специальных диет или гимнастики. Но это мнение ошибочно, так как дефект соединительной ткани не проходит самостоятельно и не устраняется без вмешательства врача. А значит удаление грыжи живота возможно лишь хирургическим способом. Любая гимнастика только повышает риск защемления внутренних органов и подкожного жирового слоя. Что же касается диет, то они тоже не эффективны при этом недуге. Коррекция питания может спровоцировать временное улучшение благодаря снижению веса. Однако нагрузки на брюшную полость или неловкое движение снова приведут к появлению выпячивания.
 Кроме того, врачи не рекомендуют заменять хирургическое лечение ношением бандажа. Бандаж показан только беременным женщинам для предотвращения развития грыжи. В остальных случаях он приводит к противоположному эффекту. Ведь вся нагрузка, приходящаяся на мышцы брюшной стенки, будет переноситься на бандаж. В результате этого мышцы ослабнут, соединительная ткань растянется, и грыжа еще больше увеличится в размерах.
Кроме того, врачи не рекомендуют заменять хирургическое лечение ношением бандажа. Бандаж показан только беременным женщинам для предотвращения развития грыжи. В остальных случаях он приводит к противоположному эффекту. Ведь вся нагрузка, приходящаяся на мышцы брюшной стенки, будет переноситься на бандаж. В результате этого мышцы ослабнут, соединительная ткань растянется, и грыжа еще больше увеличится в размерах.
Исключением для проведения операции часто становится детский возраст, так как у ребенка дефект может закрыться самостоятельно до 5 лет. Однако и здесь необходимость в хирургическом лечении зависит от размеров грыжи. Чем она больше, тем меньше шансов самостоятельного излечения. При больших размерах дефекта ребенок нуждается в операции в дошкольном возрасте, пока ткани эластичны и легко поддаются коррекции.
Как проводится операция по удалению грыжи живота?
Хирургическое лечение заболевания может быть плановым или экстренным. Плановое назначается пациентам, испытывающим неприятные (иногда болезненные) ощущения в области выпячивания, но не страдающим от защемления. В случае защемления больному необходима неотложная операция по удалению грыжи живота, так как любое промедление ведет к отмиранию внутренних органов (из-за нарушения кровотока) и последующему развитию воспалительного процесса в брюшной полости (перитонита).

Сделать выводы о защемлении можно исходя из:
- Острой боли в животе;
- Невозможности вправления выпячивания даже лежа на спине;
- Тошноты и рвоты;
- Отсутствия дефекации или наличия крови в стуле.
Симптомом защемленной грыжи живота также может стать обильное отхождение газов.
Подготовка к операции
До хирургического вмешательства пациенту рекомендуется пройти специальную подготовку, а именно:
- Не принимать алкоголь за 3 дня до операции.
- Не принимать лекарства, содержащие ацетилсалициловую кислоту, за 2 недели до процедуры (она снижает свертываемость крови).
- Обеспечить себя полноценным питанием и витаминами за 2 недели до лечения.
- Не есть с 20.00 предыдущего дня.
Кроме того, процедура противопоказана людям, недавно перенесшим простудные и воспалительные заболевания. После выздоровления должно пройти 2 недели (исключением становятся экстренные показания к хирургическому лечению).
Помимо самостоятельной подготовки, больному требуется медицинское обследование, которое назначает ему врач. В частных клиниках в стоимость лечения может входить полный курс обследования. В противном случае оно тарифицируется отдельно. В среднем, цена хирургического лечения грыжи живота колеблется от 30 до 50 тысяч рублей. Этот показатель зависит от уровня клиники, количества проводимых процедур, стоимости использованного хирургического оборудования и качества имплантатов. Однако лечение грыжи доступно в РФ и бесплатно в пределах государственных больниц. Для того, чтобы попасть на операцию, нужно иметь полис медицинского страхования и направление участкового терапевта из поликлиники.
 В стандартное предоперационное обследование входят:
В стандартное предоперационное обследование входят:
- Общий анализ крови;
- Анализы на сахар, группу и резус, протромбиновый индекс, АЧТВ, биохимию;
- Анализы на инфекционные болезни (сифилис, гепатит, ВИЧ);
- ЭКГ.
На основе этого обследования и изучения истории болезни врач делает выводы о возможных осложнениях и последующем лечении.
Способы оперирования грыжи
При отсутствии защемления процедура проводится быстро и не вызывает осложнений. Для устранения дефектов небольших размеров часто используется современное оборудование – лапароскоп. Это специальный зонд, с помощью которого можно проводить диагностические и лечебные процедуры без обширных повреждений брюшной стенки. Он сводит к минимуму ущерб мягких тканей и риск кровотечений, позволяет наблюдать за происходящим на мониторе, обеспечивает точность манипуляций и ускоряет процесс заживления. Однако этот метод противопоказан пациентам с другими заболеваниями брюшной полости, поэтому он назначается с особой осторожностью, на основании врачебного заключения.
Традиционное лечение грыжи живота проводится методом натяжения ослабленных слоев с фиксацией их синтетической нитью. Этот способ эффективен только в 60-80% случаев. В 20-40% случаев отзывы прооперированных пациентов говорят о временном улучшении и последующем рецидиве. Такая картина возникает из-за большой нагрузки на швы. В результате сильного их натяжения ослабленная соединительная ткань прорезается нитью, и появляется новый дефект.

Самым оптимальным методом лечения грыжи считается протезирование с помощью синтетического сетчатого материала. Он устанавливается на область дефекта и компенсирует слабость соединительной ткани, беря на себя всю нагрузку. Его преимуществом является полная совместимость с организмом и отсутствие реакции отторжения. Со временем участок с сеткой прорастает соединительной тканью и обретает однородную, прочную структуру, устойчивую к растяжениям и разрывам.
Операция по удалению грыжи живота проводится под местным или общим наркозом. У взрослых неущемленная грыжа предпочтительно оперируется под местной анестезией, так как этот способ обезболивания не влияет на сердце, не требует длительного послеоперационного наблюдения, не вызывает тошноты и позволяет принимать пищу сразу после процедуры. В особых случаях больному может назначаться спинномозговая анестезия.
Послеоперационное восстановление
Длительное лечение после хирургического вмешательства требуется только больным с ущемленной грыжей, осложненной некрозом и перитонитом. В этом случае проводится иссечение отмерших тканей (кишечника, жировых слоев), санация брюшной полости и лечение антибиотиками под наблюдением врача. В остальных случаях восстановление после операции происходит быстро и безболезненно, так как у пациента не были повреждены внутренние органы.

Прооперированный больной не нуждается в постельном режиме и может быть выписан из стационара уже на следующий день после процедуры. Ему разрешается:
- Самостоятельно передвигаться в пределах своего жилья (ходьба ускоряет процесс заживления);
- Пить и есть в обычном режиме;
- Выходить из дома на третий день после операции.
Но, несмотря на гибкость послеоперационного режима, пациенту необходимо соблюдать и некоторые ограничения. Например, он должен:
-
 Выполнять все рекомендации лечащего врача и ходить на перевязки до снятия швов.
Выполнять все рекомендации лечащего врача и ходить на перевязки до снятия швов. - Принимать слабительные препараты, назначенные специалистом, так как запоры в послеоперационный период могут привести к расхождению швов.
- Избегать наклонов вперед.
- Отказаться от гимнастики, йоги и прочих упражнений до полного выздоровления.
- Избегать поднятия тяжестей в течение 2-3 месяцев. Больному с прооперированной грыжей разрешается поднимать не более 5 кг только после снятия швов (через 7-12 дней).
- Следить за своим весом. Лишняя нагрузка на ослабленные ткани может снова привести к их расхождению и появлению грыжевого мешка. Поэтому нужно сохранять свой вес на одном уровне не менее полугода.
- Избегать вдыхания любых веществ, стимулирующих кашель (сигаретного дыма, пыли, вредных газов на производствах, пыльцы и прочих раздражителей).
Если соблюдать все эти правила и внимательно относиться к своему здоровью, можно добиться быстрого выздоровления и избежать серьезных осложнений послеоперационного периода.
Видео: врач о операции по удалению грыжи живота
Источник
Принципы операции при грыжах передней
брюшной стенки состоят в устранении
грыжевого выпячивания и пластическом
укреплении слабого места брюшной стенки
для предотвращения рецидива грыжи.
Укрепление брюшной стенки производят
с помощью апоневрозов (апоневротическая
пластика), мышц и апоневрозов
(мышечно-апоневротическая пластика),
мышц и фасций (мышечно-фасциальная
пластика).
Оперируют чаще под
местным обезболиванием. При больших
невправимых и ущемленных грыжах
предпочтителен наркоз.
Операция включает в
себя следующие этапы: 1) оперативный
доступ к грыжевому мешку; 2) рассечение
грыжевых ворот; 3) выделение грыжевого
мешка; 4) вскрытие мешка и ревизия его
содержимого; 5) перевязка и отсечение
мешка у его шейки; 6) пластическое закрытие
грыжевых ворот.
Грыжесечение при паховых грыжах
Паховые
грыжи встречаются значительно чаще
других: на их долю приходится 73,4% всех
грыж.
Целью
операции припаховых
грыжах является ликвидация грыжевого
мешка и закрытие грыжевых ворот.
Для закрытия грыжевых ворот предложено
свыше 100 различных способов, из которых
только немногие нашли применение в
хирургической практике (способы Жирара,
С.И. Спасокукоцкого, А.В. Мартынова,
Бассини, М.А. Кимбаровского и др.).
Операции при косых паховых грыжах
Как правило, операции по поводу паховых
грыж производят под местной анестезией.
Общее обезболивание применяют только
у детей и очень нервных больных.
Разрез кожи, подкожной клетчатки и
поверхностной фасции длиной 8 – 12 см
производят на 2 см выше паховой связки
(рис. 19). Кровоточащие сосуды захватывают
зажимами и перевязывают.
Апоневроз
наружной косой мышцы живота тщательно
отслаивают от подкожной жировой клетчатки
и рассекают по желобоватому зонду.
Образовавшиеся в результате этого
лоскуты апоневроза захватывают зажимами,
растягивают в стороны и тупфером отделяют
от подлежащих тканей: внутренний лоскут
– от m.
obliquus
internus
abdominis,
а наружный – от семенного канатика,
выделяя при этом желоб паховой связки.
Вдоль семенного канатика осторожно
рассекают fascia
cremasterica,
m.
cremaster,
поперечную фасцию и обнажают грыжевой
мешок, а также элементы семенного
канатика. Грыжевой мешок тщательно
отделяют от окружающих тканей пальцем,
обвернутым марлевой салфеткой или
тупфером, начиная от дна к шейке, до
полного его освобождения. Следует
помнить, что грубые манипуляции с
семенным канатиком могут вызвать
повреждение его элементов, что приводит
к отеку яичка; в тканях, прилежащих к
наружной поверхности грыжевого мешка,
располагается подвздошно-паховый нерв,
который во избежание повреждения
необходимо сместить кнаружи. Выделенный
грыжевой мешок у дна захватывают двумя
пинцетами и осторожно, избегая повреждения
содержимого, вскрывают.

Рис. 19. Оперативный
доступ к грыжевому мешку при паховой
грыже.
При
наличии спаек между стенкой мешка, и
грыжевым содержимым (сальник, кишка) их
разъединяют, а содержимое осматривают
и вправляют в брюшную полость. После
этого стенку мешка рассекают по длине
до шейки. Шейку грыжевого мешка как
можно проксимальнее прошивают под
контролем зрения, и концы нитей завязывают
вначале на одной, а затем на другой
стороне. Во время прошивания шейки и
завязывания лигатур грыжевой мешок
следует хорошо подтянуть, чтобы не
захватить в шов стенку кишечной петли
или сальник. Периферическую часть
грыжевого мешка дистальнее наложенной
лигатуры отсекают. Убедившись, что нет
кровотечения из культи грыжевого мешка,
срезают концы нитей, а на рассеченную
fascia
cremasterica
накладывают несколько узловых кетгутовых
швов. На этом заканчивается первый этап
операции грыжесечения (рис.20).
Затем
приступают к пластике пахового канала.
При этом наиболее часто применяют
способы Жирара, Спасокукоцкого, Мартынова,
Кимбаровского, Боброва.
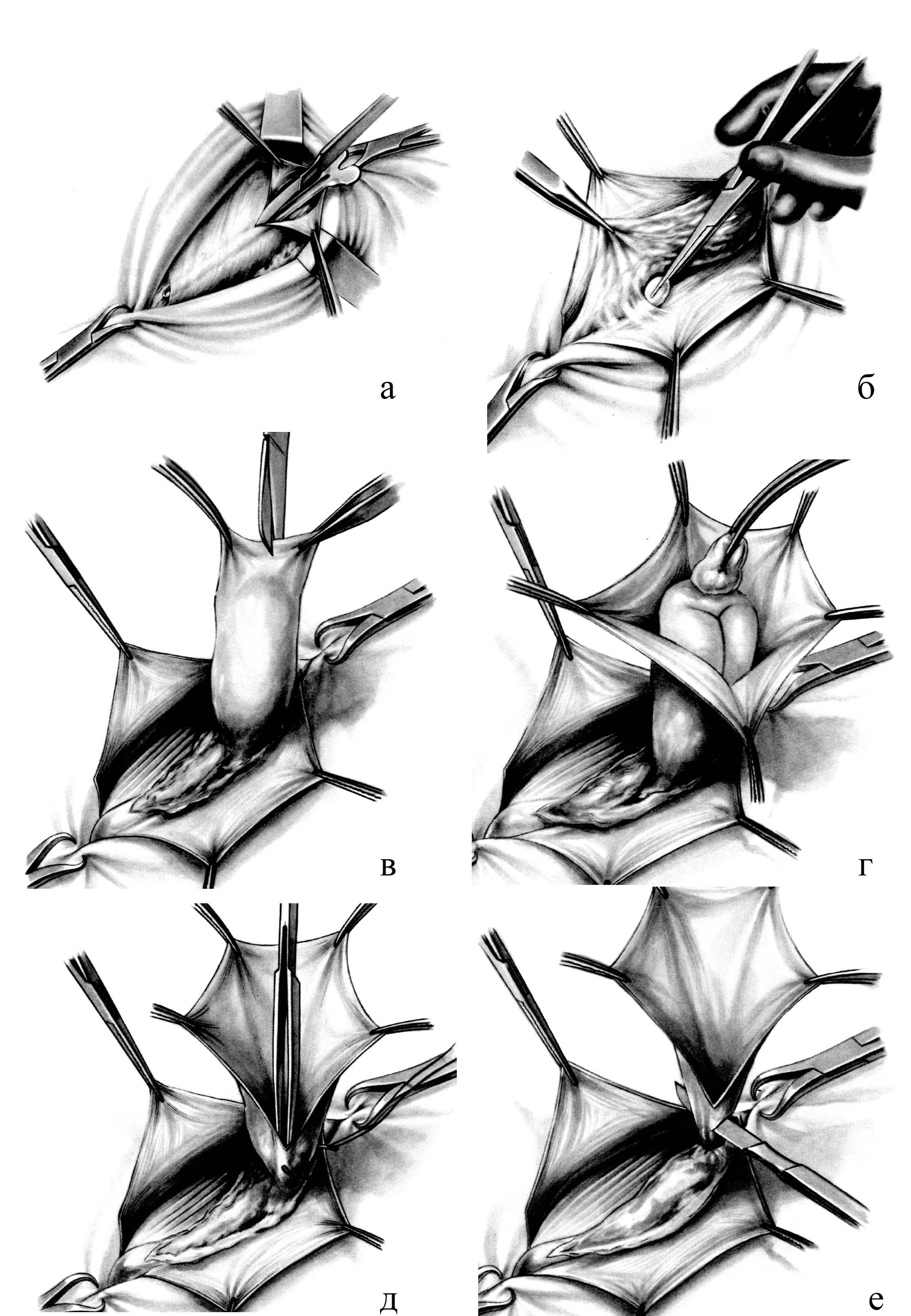
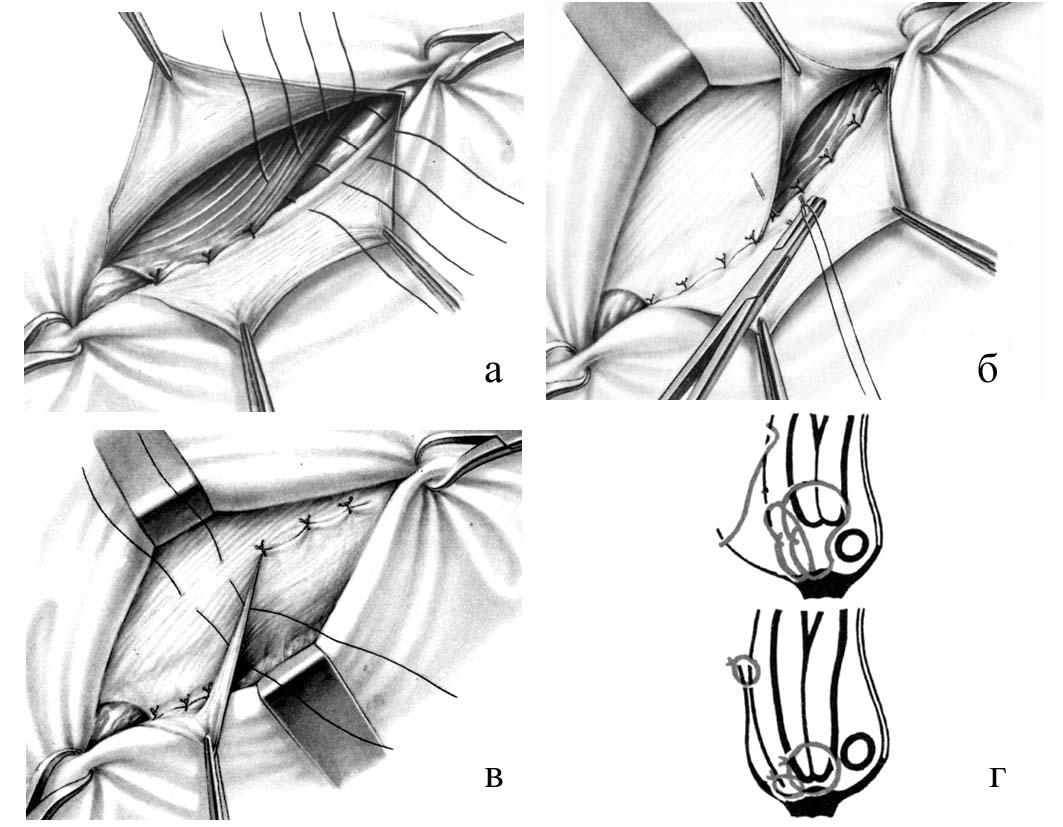
Рис. 20. Этапы
грыжесечения при паховой грыже. а –
рассечение грыжевых ворот; б – выделение
грыжевого мешка; в – вскрытие грыжевого
мешка; г – ревизия содержимого грыжевого
мешка; д – погружение содержимого в
брюшную полость с прошиванием шейки; е
– отсечение грыжевого мешка.
Способ
Жирара (Girard).
Способ Жирара заключается в укреплении
передней стенки пахового канала поверх
семенного канатика.
После
обработки и отсечения грыжевого мешка
оттягивают в стороны лоскуты апоневроза
наружной косой мышцы живота и подшивают
узловыми швами край
внутренней
косой и поперечной мышц к паховой связке
поверх семенного канатика. При этом
необходимо избегать захватывания в
лигатуру подвздошно-пахового нерва,
так как ущемление его ведет к развитию
тягостных и длительных болей, иррадиирующих
в пах. Сначала шелковой нитью прошивают
край внутренней косой и поперечной мышц
живота, а затем паховую связку (рис. 21).
Для предупреждения повреждения брюшины
и органов брюшной полости в момент
прошивания мышц под них подводят палец
или шпатель. Во избежание повреждения
бедренных сосудов паховую связку не
следует прокалывать слишком глубоко,
для этого лучше пользоваться иглами
небольшого диаметра. Всего накладывают
5 — 7 швов, которые затем поочередно
завязывают. После этого на всем протяжении
разреза узловыми швами подшивают
внутренний лоскут апоневроза к краю
паховой связки. Первый шов накладывают
в области лонного бугорка; завязывая
его, следует убедиться, не ущемлен ли
семенной канатик. Наружный лоскут
апоневроза укладывают поверх внутреннего
(как полы пальто) и подшивают рядом
узловых швов к последнему. Вновь
образованное наружное кольцо пахового
канала должно пропускать конец
указательного пальца.

Рис. 21. Пластика
передней стенки пахового канала по
Жирару. а – подшивание краев внутренней
косой и поперечной мышц живота к паховой
связке; б — подшивание верхнего лоскута
апоневроза наружной косой мышцы живота
к паховой связке; в – создание дубликатуры
апоневроза; г – схема.
В результате произведенной пластики
пахового канала создается довольно
прочный мышечно-апоневротический слой,
состоящий из внутренней косой, поперечной
мышц живота и дубликатуры апоневроза
наружной косой мышцы, который препятствует
выпячиванию внутренностей и повторному
образованию грыжи.
После
пластики пахового канала на подкожную
клетчатку (если она хорошо развита)
накладывают несколько кетгутовых швов.
Кожу зашивают рядом узловых швов.
Недостаток
метода – возможное разволокнение
паховой связки и недостаточная прочность
первого ряда швов, а также отсутствие
прочного рубца вследствие сшивания
разнородных тканей.
Способ
С.И. Спасокукоцкого
заключается в том, что внутренний лоскут
апоневроза наружной косой мышцы живота
вместе с краями внутренней косой и
поперечной мышц живота подшивают к
паховой связке одним рядом узловых
швов. Затем наружный лоскут апоневроза
подшивают поверх внутреннего (рис. 22).
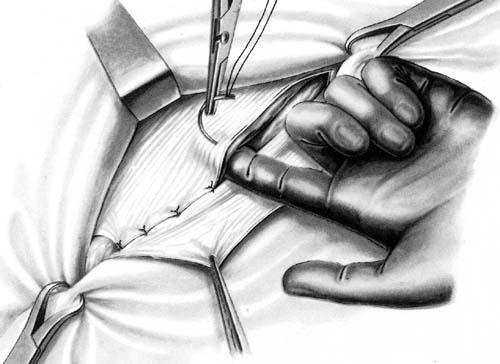
Рис. 22. Пластика
передней стенки пахового канала по
способу Спасокукоцкого.
Недостаток
метода – возможность интерпозиции
мышечной ткани и ущемления ее между
апоневрозами и паховой связкой, что
ухудшает процессы заживления.
Способ Кимбаровского. После обработки
и отсечения грыжевого мешка внутренний
лоскут рассеченного апоневроза и
подлежащие мышцы прошивают снаружи
внутрь, отступя на 1 см от края разреза.
Иглу проводят вторично только через
край внутреннего лоскута апоневроза,
идя изнутри кнаружи, затем той же нитью
прошивают край паховой связки. Наложив
4 – 5 таких швов, их поочередно завязывают;
при этом край внутреннего лоскута
апоневроза подворачивается под край
мышц и приводится в плотное соприкосновение
с паховой связкой. Поверх внутреннего
лоскута подшивают наружный лоскут
апоневроза (рис. 23).
Способ
А.В. Мартынова.
Исходя из того, что прочное сращение
наступает между однородными тканями,
А.В. Мартынов предложил использовать
для укрепления передней стенки пахового
канала только апоневроз наружной косой
мышцы живота.
Способ его сводится к образованию
дубликатуры из листков рассеченного
апоневроза: подшивают внутренний лоскут
апоневроза к паховой связке, затем
наружный лоскут укладывают поверх
внутреннего и подшивают к последнему.
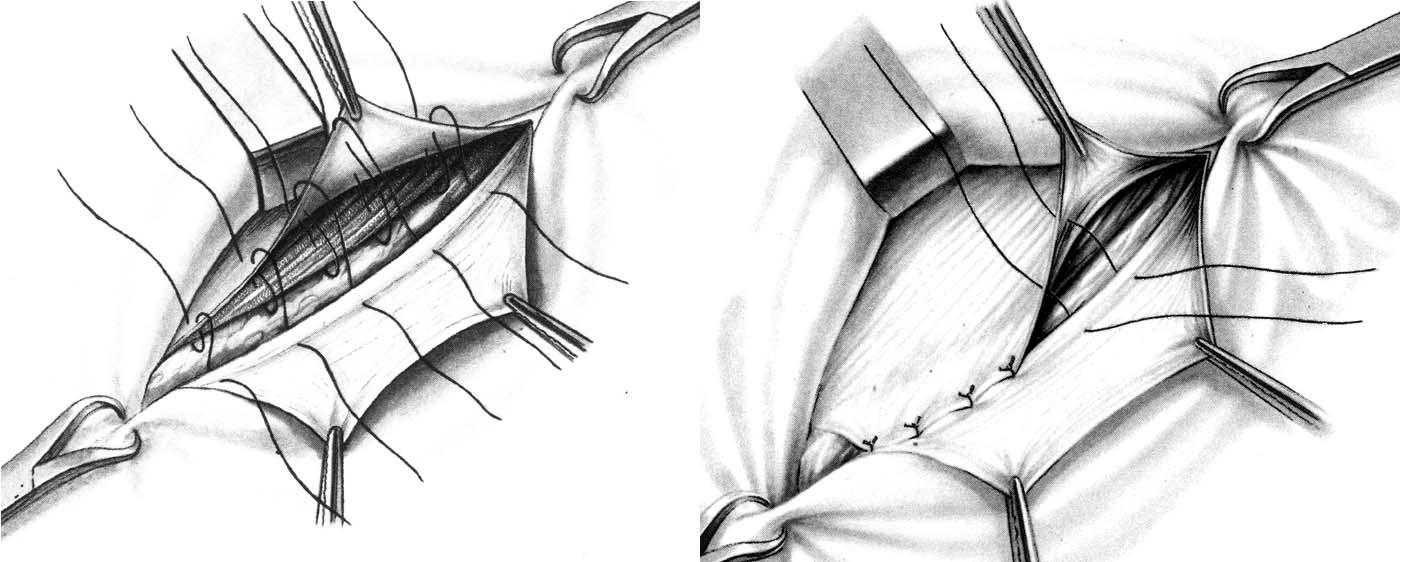
а б
Рис. 23. Пластика
передней стенки пахового канала. а –
по Кимбаровскому; б – по Мартынову.
Соседние файлы в предмете Оперативная хирургия и топографическая анатомия
- #
- #
- #
- #
15.02.201633.91 Mб527Золотко. Атлас по ОХ и ТА. Том 1 (1964).djvu
- #
- #
- #
Источник