Грыжа живота выше пупка

Грыжа живота – довольно распространенная болезнь, которая может появиться у любого человека. Она подразделяется на множество видов, которые имеют различные симптомы, местоположение, причины развития и тактики лечения. Недуг приносит в жизнь человека много дискомфорта, поэтому важно знать, что такое грыжа живота.
Понятие и классификация
Грыжа на животе — это болезнь, характеризующаяся вылезанием органов брюшной полости на поверхность живота либо направлением их через грыжевые ворота внутрь брюшной полости. Грыжевые ворота представляют собой прогалины, возникшие в стенке живота. Этот дефект имеет естественное происхождение либо может образоваться из-за травмы или хирургического вмешательства.
Как показывает статистика, разными видами грыж в животе мучаются примерно 5% населения. Подавляющее большинство из них (80%) составляют мужчины, а оставшиеся 20% — представительницы прекрасного пола и дети. Как правило, брюшная грыжа диагностируется у дошкольников и людей старше 50 лет.
Болезни имеют виды, в том числе и грыжи живота. Классификация очень обширная и включает огромное количество подвидов. Для наглядности составим таблицу.
| Признаки | Виды грыж |
| Местонахождение |
|
| Локализация |
|
| Ущемление грыжи |
|
| Объем |
|
| Особые виды |
|
Внутренние грыжи живота диагностируются в 25% случаях. Во всех других ситуациях больные страдают наружными видами. Также особого внимания заслуживает вентральная грыжа. В последнее время она начала встречаться наиболее часто. Вентральная грыжа возникает после проведения операций.
Причины и симптомы
Грыжа брюшной полости спонтанно не появляется. Для его возникновения нужно время и несколько патологических факторов. Причины делятся на 2 вида: располагающие и свершающие.
К располагающим относятся:
- наследственный фактор;
- врожденные слабые мышцы;
- полученные изменения вследствие травм, хирургических вмешательств, истощения, после которых появляются слабые точки на теле.
Свершающие причины провоцируют повышение внутрибрюшного давления и развитие грыжи передней брюшной стенки в слабых точках. Среди них выделяют:
- регулярные тяжелые физические нагрузки;
- лишний вес;
- опухоли органов, находящиеся в брюшной полости;
- постоянный кашель, возникающий при хронических заболеваниях легких;
- нарушенное мочеиспускание;
- постоянные запоры;
- беременность, тяжелые роды;
- некоторые болезни (туберкулез, цирроз, увеличенная простата, паралич ног, полиомиелит и др.).
Все перечисленные причины, обуславливающие появление патологии, должны продолжаться длительное время. Только тогда формируется грыжа передней брюшной стенки.
Симптомы грыжи живота проявляются по-разному.
Для всех видов характерны ощущение дискомфорта, болезненность и выпячивание, которое проходит в горизонтальном положении. При наблюдении данных симптомов следует показаться хирургу. Он проведет необходимые обследования и поставит правильный диагноз.
Когда образуется грыжа в брюшной полости, симптомы зависят от его местоположения и степени тяжести. Признаки грыжи живота таковы:
- Выпячивание в виде опухоли, появляющееся при каком-либо физическом напряжении.
- Ноющие и тянущие боли в области грыжи.
- Расстройства мочеиспускания.
- Различные расстройства пищеварения – вздутие живота, понос, запор, рвотные позывы, тошнота, постоянная отрыжка.
Диагностика болезни
При подозрении на патологию «грыжа живота», симптомы соответствующие наблюдаются, то нужно обратиться к специалисту для комплексного обследования организма.
Если опухоль образуется на привычных для грыж местах (области паха, пупка и бедра), болезнь диагностируется легко. Вентральная грыжа узнается по «кашлевому толчку». Надо положить руку на выпячивание и попросить больного покашлять, при этом должны ощущаться четкие толчки. К способам диагностики относится пальпация грыжевых ворот, ощупывание и постукивание опухоли.
При некоторых видах грыж передней брюшной стенки используются дополнительные методы:
- гастроскопия;
- рентгенография;
- герниография (при данной процедуре в брюшную полость вводится контрастное вещество, которое позволяет исследовать грыжу);
- УЗИ самого выпячивания.

Способы лечения
Очень редко вентральная грыжа живота исчезает благодаря консервативному лечению. Почти всегда требуется хирургическое вмешательство. Если произошло ущемление внутренних органов, то операция проводится в срочном порядке. Ниже более детально рассмотрим все способы лечения.
Консервативные методы
Консервативное лечение грыжи живота назначают в целях предотвращения осложнений, роста опухоли и смягчения симптомов. Применяется по отношению к больным, которым оперативное вмешательство противопоказано в силу возраста, беременности, тяжелой болезни.
К консервативным методам относится:
- медикаментозная терапия;
- устранение причин, которые повышают внутрибрюшное давление;
- соблюдение диеты;
- гимнастика;
- ношение специального бандажа;
- массаж.
Оперативное лечение
Единственный способ справиться с патологией – удаление грыжи живота путем проведения операции.
Лишь один вид грыжи может исчезнуть самостоятельно – это пупочная у детей до 5 лет. Другие виды, в том числе и вентральная грыжа, сами не исчезнут, более того со временем они будут увеличиваться в размере и создадут серьезную угрозу для здоровья человека.
С проявлением первых симптомов необходимо сразу же обратиться к хирургу. Своевременно проведенная операция дает больше шансов на быстрое восстановление без различных осложнений. Перед операцией пациент должен пройти обследование и сдать все необходимые анализы. Анализ здоровья больного позволит хирургу назначить подходящий вариант лечения.
Как правило, грыжу живота удаляют с помощью проведения герниопластики. Всего выделяют 3 способа её проведения:
- Натяжная (отверстие на месте удаленной грыжи затягивается собственными тканями).
- Без натяжения (чтобы закрыть отверстие, применяют имплантаты из полипропиленовой сетки).
- Комбинированная (применяют и сетку, и собственные ткани).
Обычно прибегают ко второму способу. Он не растягивает ткани, а сетка из полипропилена обеспечивает надежную защиту, способную выдержать значительные нагрузки.
Также операцию по удалению грыжи можно провести открытым, лапароскопическим и эндоскопическим способами:
- Открытая операция считается классической и проводится путем проведения разреза брюшины, осмотра, непосредственного устранения либо вправления грыжи, установления сетки и зашивания.
- Эндоскопический и лапароскопический способы проведения операции не требуют выполнения разрезов больших размеров. Делается несколько небольших проколов (5 мм). Чтобы образовать рабочее пространство, в брюшину вводится углекислый газ. Затем вводится прибор с фонариком и видеокамерой и специальные манипуляторы, с помощью которых выполняют операцию.

Послеоперационное восстановление
Реабилитация заключается в восстановлении сил организма пациента. Рекомендации зависят от способа проведения операции, их должен назначить врач. После осмотра пациента он назначает диету, послеоперационную терапию и определяет интенсивность упражнений.
10 дней пациент должен ходить больницу, чтобы выполнить перевязки. Кроме того, назначается медикаментозное лечение обезболивающими лекарствами и антибиотиками. Физиотерапевтические курсы помогут ускорить процесс восстановления.
Несколько месяцев нельзя заниматься спортом. Также надо придерживаться правильного питания. В первые дни после операции необходимо есть жидкую пищу: бульоны, легкие супы, кисели. Постепенно в рацион надо добавить каши, нежирные сорта мяса и рыбы, яйца, овощи, фрукты, морепродукты. Необходимо отказаться от соленых и острых блюд, курения, употребления алкогольных напитков.
Швы снимают через неделю. После этого рекомендовано носить бандаж, чтобы вернуть тонус мышцам живота. Через 3 месяца можно заняться легкой физкультурой, при этом бандаж нельзя снимать. Быстрому выздоровлению способствуют дыхательная гимнастика и регулярный массаж.
Грыжа живота — серьезное заболевание, требующее лечения. В противном случае могут возникнуть серьезные осложнения в виде перитонита, непроходимости кишечника, интоксикации.
Источник
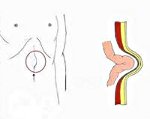
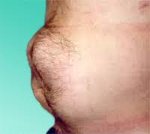
Грыжа белой линии живота – это выпячивание предбрюшинной клетчатки и грыжевого мешка через щелевидные пространства апоневроза вдоль срединной линии живота. Обнаруживается болезненное опухолевидное выпячивание на передней брюшной стенке, боли в животе, иногда отмечаются диспепсические расстройства (тошнота, рвота, запоры, метеоризм). Диагностика включает консультацию хирурга, проведение рентгенографии желудка, гастроскопии, герниографии, УЗИ, КТ органов брюшной полости. Показано выполнение герниопластики с использованием местных тканей или синтетических материалов.
Общие сведения
В структуре различных видов грыж передней брюшной стенки, встречающихся в современной абдоминальной хирургии, на долю дефекта белой линии живота приходится от 3 до 12% всех случаев. Патология чаще возникает у мужчин в возрасте 20-30 лет; у детей встречается крайне редко, всего в 0,8 % случаев. Провоцируется ослаблением сухожилий мышц живота и/или повышением внутрибрюшного давления при различных физиологических (занятия спортом, беременность) или патологических состояниях.
Грыжа белой линии живота
Причины
Причиной формирования грыжи служит врожденная либо приобретенная анатомическая слабость соединительнотканных волокон белой линии живота, что сопровождается ее истончением, расширением, появлением щелевидных отверстий и диастазом прямых мышц живота. У детей причиной образования грыжевого выпячивания выступает физиологическое недоразвитие апоневроза.
Факторами, приводящими к ослаблению соединительной ткани, могут стать наследственная предрасположенность, ожирение, травмы живота, рубцы после операций. Провоцировать формирование грыжи также могут ситуации, связанные с резким повышением внутрибрюшного давления — физическое усилие, беременность, трудные роды, запоры, асцит; надсадный кашель при хроническом бронхите, коклюше и других бронхо-легочных заболеваниях; затруднение мочеиспускания при стриктурах уретры, аденоме простаты; длительный плач и крик у маленьких детей.
Патанатомия
Белая линия живота (linea alba) образована плотно прилегающими друг к другу пучками фиброзных волокон апоневрозов прямых брюшных мышц. Она проходит в виде плоской утолщенной сухожильной полоски по средней линии живота от мечевидного отростка грудины через пупок до лонного сочленения. Ширина данного анатомического образования в норме равняется 1-2,5 см, ниже пупка оно сужается до 0,2-0,3 см.
Грыжа образуется при расхождении пучков апоневроза и выпячивании через образовавшийся дефект брюшины и внутренних органов — петель кишечника и сальника. При образовании гвыпячивания расхождение сухожильных волокон может достигать 10-12 см. Грыжевые ворота могут иметь округлую, овальную или ромбовидную форму, чаще бывают относительно узкими — до 5-6 см, увеличивая тем самым риск ущемления грыжи.
Классификация
В своем развитии грыжа белой линии живота проходит три стадии. На первом этапе через щелевидный дефект в сухожильных волокнах выходит предбрюшинная клетчатка с образованием предбрюшинной липомы. Затем образуется грыжевой мешок, содержимым которого служит часть сальника или участок тонкой кишки. На стадии сформированной грыжи присутствуют все компоненты заболевания – грыжевые ворота, грыжевой мешок с грыжевым содержимым, которое может включать сальник, петли тонкого кишечника, пупочно-печеночную связку, поперечно-ободочную кишку, стенку желудка. На стадии окончательного формирования грыжа хорошо определяется визуально и пальпаторно.
Грыжевое выпячивание редко достигает больших размеров, иногда процесс останавливается в стадии предбрюшинной липомы: выпячивание не выступает за пределы белой линии, носит скрытый характер и далее не прогрессирует. По уровню расположения относительно пупка встречаются следующие виды грыжи белой линии:
- Надпупочные (эпигастральные, надчревные) – образуются выше пупка, встречаются чаще всего (80%).
- Околопупочные (параумбиликальные) – расположены около пупочного кольца (1%).
- Подпупочные (подчревные) – находятся ниже пупка (9%).
Обычно грыжи данной локализации бывают единичными, реже – множественными, размещающимися одна над другой.
Симптомы
В ряде случаев грыжа ничем себя не проявляет и обнаруживается случайно. Первым и основным признаком заболевания, как правило, служит болезненное выбухание вдоль белой линии живота. Болезненность образования усиливается после еды, при физической нагрузке, других ситуациях, связанных с повышением внутрибрюшного давления. Усилению болей может способствовать натяжение сальника, фиксированного к грыжевому мешку, давление париетальной брюшины на нервы или временное ущемление грыжи.
Боль может сопровождаться иррадиацией в подреберье, лопатку, поясницу. После ослабления натуживания грыжевое выпячивание и боль могут пропадать. Часто отмечаются диспепсические расстройства: тошнота, изжога, отрыжка. Ущемление происходит при внезапном сдавлении элементов грыжевого содержимого в воротах грыжи. В этом случае появляются резкие, быстро нарастающие боли в животе, тошнота и рвота, задержка стула и газов, кровь в кале, невправляемость грыжи путем легкого нажатия рукой в положении лежа на спине.
Диагностика
Тщательное физикальное обследование позволяет выявить грыжу без существенных трудностей. При пальпации определяется плотное болезненное выпячивание овальной или округлой формы диаметром от 1 до 12 см, расположенное вдоль белой линии живота. Грыжевое выпячивание более четко контурирует сквозь переднюю брюшную стенку при откидывании туловища назад, поскольку это движение сопровождается натяжением поверхностных соединительнотканных структур. При вправимой грыже можно пропальпировать щелевидные грыжевые ворота. С помощью аускультации выслушивается урчание над грыжевым мешком.
Для уточнения анатомических структур, вовлеченных в грыжевой процесс, проводится рентгенография желудка с барием, гастроскопия (эзофагогастродуоденоскопия), УЗИ грыжевого выпячивания, МСКТ органов брюшной полости. В ряде случаев выполняется герниография — рентеноконтрастное исследование грыжи. Дифференциальная диагностика осуществляется с язвенной болезнью желудка и двенадцатиперстной кишки, панкреатитом, холециститом.

МРТ ОБП и забрюшинного пространства. Грыжа белой линии живота выше пупка (сальник, брыжейка, часть тонкой кишки)
Лечение грыжи белой линии
Консервативного лечения не существует; во всех случаях показано хирургическое вмешательство. В ходе операции абдоминальный хирург выделяет и вскрывает грыжевой мешок, осматривает его содержимое и, как правило, удаляет часть сальника. Особенностью хирургии таких грыжевых выпячиваний является необходимость обязательного устранения диастаза прямых мышц живота. В случае ущемления операция проводится в экстренном порядке и может включать в себя значительной объем резекции.
В зависимости от способов оперативного лечения может применяться пластика местными тканями (натяжная) или синтетическими протезами (ненатяжная). Герниопластика грыжи с использованием местных тканей предполагает ушивание дефекта непрерывными или кисетными кетгутовыми швами, проведение пластики апоневроза путем сшивания его листков в виде дубликатуры.
Более предпочтительным способом ликвидации дефекта апоневроза является использование в ходе герниопластики сетчатых протезов. В зависимости от расположения сетчатого протеза по отношению к апоневрозу различают следующие виды ненатяжной герниопластики: ONLAY («сетка» располагается над апоневрозом), INLAY («сетка» устанавливается между листками апоневроза), SUBLAY (сетчатый протез подводится под апоневроз) и INTRAABDOMINAL (протез устанавливается изнутри брюшной полости).
Прогноз и профилактика
При своевременном и рациональном лечении прогноз благоприятный. Риск рецидива определяется способом герниопластики и образом жизни, которого придерживается пациент после операции. Пластика местными тканями довольно часто (в 20-40% наблюдений) завершается рецидивом грыжи. Вероятность рецидива после герниопластики с использованием сетчатых протезов крайне низкая. Чтобы не допустить образования грыжи, рекомендуется тренировать мышцы брюшного пресса, правильно питаться, избегать запоров, поддерживать стабильный оптимальный вес, во время беременности носить специальный бандаж, не поднимать чрезмерные тяжести.
Источник
