Грыжесечение по бассини при бедренной грыже
Этапы и техника пластики бедренной грыжи по Бассини, Куммеру, Фабрициусу
а) Показания для пластики бедренной грыжи по Бассини, Куммеру, Фабрициусу:
— Плановые: при установлении диагноза (высокий риск ущемления из-за узкого грыжевого кольца).
— Альтернативные операции: лапароскопическая герниопластика [трансабдоминальная предбрюшинная пластика (ТАРР) или полностью забрюшинная пластика (ТЕР)].
б) Предоперационная подготовка. Предоперационные исследования: ультразвуковое исследование.
в) Специфические риски, информированное согласие пациента:
— Рецидив (2-10% случаев)
— Повреждение нервов/сосудов (1% случаев)
— Раневая инфекция (2% случаев)
— Возможна одновременная пластика паховой грыжи
г) Обезболивание. Местное, спинальное, эпидуральное или общее обезболивание.
д) Положение пациента. Лежа на спине.
е) Оперативный доступ. Поперечный или наклонный разрез тотчас выше паховой связки, или (редко) продольный разрез.
л) Этапы и техника пластики бедренной грыжи по Бассини, Куммеру, Фабрициусу:
1. Доступ
2. Диссекция грыжевого мешка
4. Закрытие грыжевого дефекта
5. Пластика по Фабрициусу
6. Пластика по Куммеру
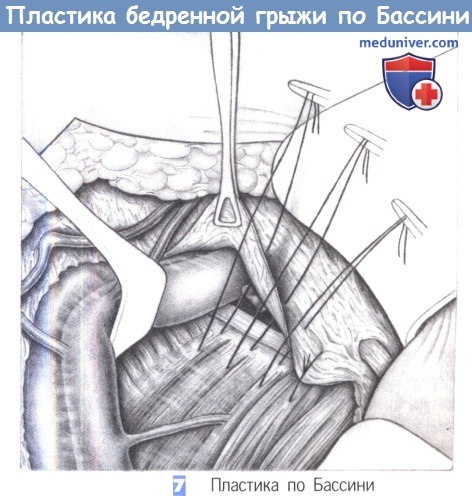
7. Пластика по Бассини.
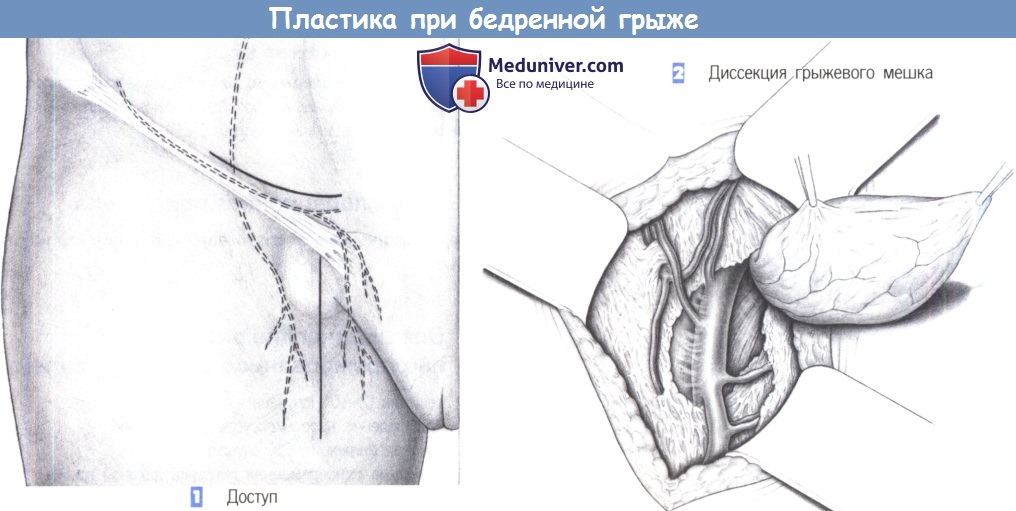
1. Доступ. Пластика бедренной грыжи может быть выполнена через бедренный, паховый или пахово-бедренный доступ. Бедренный доступ может оказаться самым простым, но имеет значительный недостаток — не позволяет осмотреть паховый канал для исключения наличия паховой грыжи, а также проследить грыжевое содержимое до брюшной полости и в случае необходимости получить к нему доступ (например, резецировать кишку).
Поэтому бедренный доступ предпочтителен при маленькой, неущемленной грыже и при бедренной грыже у женщин, поскольку паховая грыжа у них встречается редко. Если есть сомнение, следует предпочесть паховый или пахово-бедренный доступ. Недавно бедренный доступ вновь стал популярным вследствие возможности применения аллопластических материалов, в том числе сетки.
Доступ осуществляется через продольный разрез около сосудов над самой выступающей частью грыжевого выбухания или через низкий поперечный паховый разрез. По косметическим соображениям авторы предпочитают последний.
2. Диссекция грыжевого мешка. После углубления разреза через подкожную ткань выделяется и захватывается грыжевой мешок. Путем острой и тупой диссекции мешок отделяется от окружающих тканей. Грыжевой мешок тупо отделяется от бедренной вены.
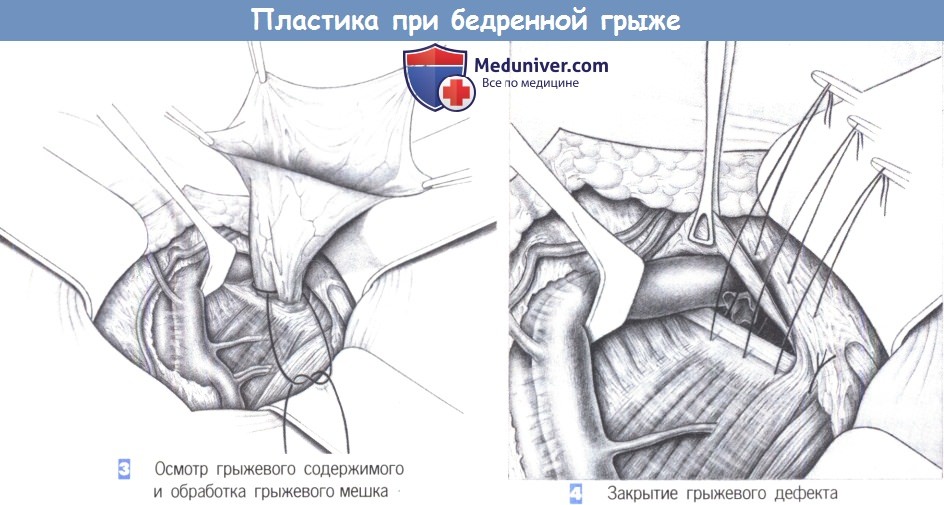
3. Осмотр грыжевого содержимого и обработка грыжевого мешка. После вскрытия мешка осматривается его содержимое. Чтобы можно было оценить жизнеспособность ущемленных петель кишечника, они должны оставаться фиксированными к грыжевому мешку. Если же петли кишечника уходят в брюшную полость до обследования, требуется ее вскрытие. После вправления грыжевого содержимого основание грыжевого мешка перевязывается с прошиванием, мешок отсекается и его культя погружается в ткани.
4. Закрытие грыжевого дефекта. При закрытии дефекта бедренной грыжи необходимо избегать сужения бедренной вены. Lacuna vasorum должна свободно пропускать, по крайней мере, кончик пальца. Операция заканчивается дренированием, подкожными швами и ушиванием кожи.
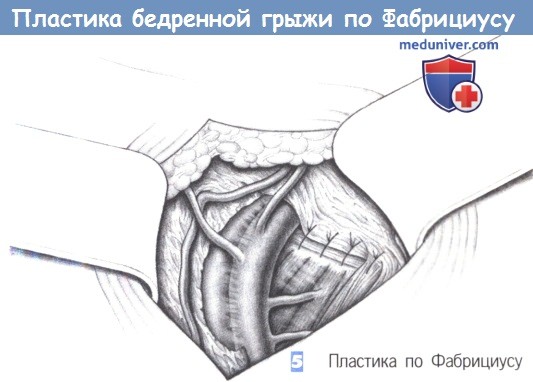
5. Пластика по Фабрициусу. Бедренная вена смещается крючком латерально, и через верхнюю лонную связку (связка Купера) в латеральном направлении от лонного бугорка с помощью режущей полукруглой иглы проводятся отдельные швы. Затем швы проводятся в латеральном направлении через паховую связку; при этом каждый стежок захватывает поперечную фасцию. Далее швы затягиваются и завязываются от медиального края к латеральному (нерассасывающиеся швы 2-0).
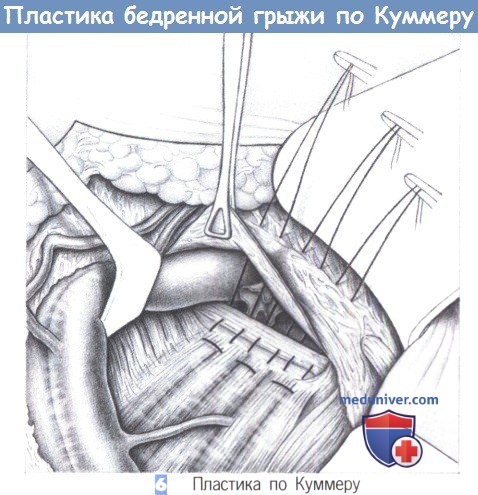
6. Пластика по Куммеру. При модификации Куммера каудальные стежки накладываются так, чтобы они включали гребешковую фасцию и широко захватывали мышцы брюшной стенки. Этот прием может быть выполнен только у женщин, так как у мужчин в линию шва был бы включен семенной канатик.

7. Пластика по Бассини. При модификации Бассини захватывается не связка Купера, которую иногда трудно идентифицировать, а гребешковая мышца и гребешковая фасция как дорзальная опора для швов. Преимущество этой техники заключается в простоте ее выполнения, недостаток состоит в меньшей стабильности пластики.
— Также рекомендуем «Этапы и техника пластики бедренной грыжи по МакВэю-Лотейссену, Мошковичу»
Оглавление темы «Операция при грыже»:
- Техника местной анестезии при паховой грыже
- Техника грыжесечения при паховой грыже
- Этапы и техника герниопластики паховой грыжи по Шулдайсу
- Этапы и техника герниопластики паховой грыжи по Бассини
- Этапы и техника герниопластики паховой грыжи сеткой по Лихтенштейну
- Этапы и техника чреспаховой предбрюшинной пластики сеткой пахового канала при грыже (TIPP)
- Этапы и техника предбрюшинной герниопластики паховой грыжи по Вонтцу, Стоппе
- Этапы и техника лапароскопической пластики паховой грыжи сеткой
- Этапы и техника пластики бедренной грыжи по Бассини, Куммеру, Фабрициусу
- Этапы и техника пластики бедренной грыжи по МакВэю-Лотейссену, Мошковичу
Источник
Бедренные грыжи составляют 5-8% всех грыжевых образований. Они часто ущемляются, а после выполнения хирургического вмешательства часто рецидивируют. Бедренные грыжи значительно чаще возникают у женщин, что обусловлено большими размерами таза и бедренного кольца.
Грыжевыми воротами бедренных грыж могут служить сосудистая и мышечная лакуны и щели в лакунарной связке. В большинстве случаев бедренная грыжа выходит через выполненную жировой клетчаткой медиальную часть сосудистой лакуны, которая при наличии грыжи превращается в бедренный канал. Бедренные грыжи могут также располагаться и кпереди или сзади от влагалища бедренных сосудов: hernia femoralis и hernia retrovascularis. Грыжа сосудистой лакуны проходит через щель в лакунарной связке. Грыжи в области бедренного нерва в мышечной лакуне (hernia Hesselbachi) возникают редко.
Направление грыжевого мешка, как правило, имеет нисходящий характер. Однако иногда грыжевой мешок может уходить вверх и располагаться над паховой связкой, а также на передней поверхности гребешковой мышцы (грыжа Клоке). Нередко грыжевой мешок у мужчин проникает в мошонку, а у женщин — в большую половую губу.
Как правило, клиническое течение бедренных грыж бессимптомно. Даже при развитии ущемления пациент чаще отмечает появление болей в брюшной полости, нежели в области бедра. Таким образом, возникающий болевой синдром при ущемлении и острая кишечная непроходимость — одни из первых клинических проявлений заболевания. Местные клинические проявления бедренной грыжи зависят от её размеров; при малых её размерах она может определяться только лишь в виде небольшой выпуклости чуть ниже паховой связки.
Дифференциальную диагностику бедренной грыжи проводят с варикозным расширением большой подкожной вены, аневризмой бедренной артерии и лимфоаденопатиями бедра.
Хирургическое лечение бедренных грыж
Предложенные методы хирургического лечения бедренных грыж не обеспечивают полного и надёжного закрытия бедренного канала. Узость бедренного канала, непосредственная близость бедренной вены, атипичное расположение запирательной артерии определяют технические трудности оперирования этого вида грыж. Хирургические вмешательства при бедренных грыжах выполняют в основном открытым способом. В зависимости от доступа к грыжевым воротам различают бедренные, паховые и внутрибрюшинные способы операции. При проведении пластики возможно дополнительное применение синтетических эксплантатов, которые используют в виде «patch» («затычка»). Оперативное вмешательство проводят обычно под местной или спинальной анестезией.
Местную анестезию проводят из четырёх точек:
1) на 4 см ниже верхней передней подвздошной ости;
2) на уровне лобкового бугорка;
3) на 5 см выше грыжевого выпячивания;
4) на 5 см ниже грыжевого выпячивания.
При анестезии прерывается проводимость по подвздошно-паховому и подвздошно-подчревному нервам. Кожу и подкожную клетчатку обезболивают по линии разреза. После обнажения грыжевого мешка раствор анестетика вводят дополнительно по медиальной, верхней и нижней сторонам грыжевого мешка. Ввиду близости бедренной вены не рекомендуют вводить раствор с латеральной стороны грыжевого мешка. Фасцию и гребенчатую мышцу анестезируют дополнительно.
Бедренный способ Бассини
Эта операция по своей технике наиболее проста и применяется особенно широко. Разрез кожи длиной 8-10 см выполняют параллельно и тотчас ниже паховой связки. Обнажают паховую связку, нижний участок апоневроза наружной косой мышцы живота и грыжевой мешок. Грыжевой мешок следует выделять как можно выше. Для этого его переднюю стенку освобождают от жировой клетчатки и окружающих фасциальных оболочек, которые особенно выражены ближе к шейке. Оболочками мешка служат решётчатая пластинка и поперечная фасция. Их идентификация облегчается введением 0,5% раствора новокаина в область шейки грыжевого мешка. Выделение грыжевого мешка с латеральной стороны, где к нему тесно прилежит бедренная вена, необходимо проводить с особой осторожностью. При выделении грыжевого мешка следует помнить, что с медиальной стороны может находиться мочевой пузырь, а снизу — большая подкожная вена. Следует проводить тщательный гемостаз, коагулируя и перевязывая проходящие в этой области притоки бедренной и большой подкожной вен.
Если грыжевые ворота необходимо расширить, их рассекают в медиальном направлении, пересекая лакунарную связку. Любое другое направление грозит травмой бедренных сосудов или паховой связки. Важное практическое значение при выделении грыжевого мешка имеют и некоторые аномалии расположения сосудов в зоне бедренного канала. Прежде всего необходимо помнить об атипичном отхождении запирательной артерии от нижней надчревной артерии у 20-30% пациентов. В этих случаях запирательная артерия может интимно прилегать к шейке грыжевого мешка, охватывая её спереди, медиально и отчасти сзади. Подобная анатомическая аномалия известна под названием «corona mortis» («венец смерти»). Повреждение запирательной артерии может привести к опасному кровотечению. Тактика послойного рассечения тканей при постоянном визуальном контроле предохраняет от возможного ранения этой артерии, а при случайном повреждении облегчает остановку кровотечения и перевязку сосуда.
После вскрытия грыжевого мешка и вправления содержимого в брюшную полость шейку грыжевого мешка циркулярно освобождают от внутренней поверхности грыжевых ворот, прошивают, перевязывают, а сам мешок отсекают. При скользящей грыже мочевого пузыря шейку мешка ушивают изнутри кисетным швом без прокалывания стенки мочевого пузыря. Культю грыжевого мешка анатомическим пинцетом перемещают за пределы грыжевых ворот в сторону брюшной полости.
Прежде чем приступить к пластике грыжевых ворот, необходимо с помощью маленького тугого марлевого тупфера тщательно очистить паховую, верхнюю лобковую и лакунарную связки, убрать жировую клетчатку из бедренного канала и обязательно увидеть бедренную вену. Глубокое отверстие бедренного канала суживают, сшивая задний и нижний края паховой связки с верхней лобковой связкой. Для этого необходимы крутые атравматические иглы и нерассасывающиеся прочные синтетические нити. Бедренную вену во время наложения швов тупым крючком защищают от возможного повреждения иглой. При случайном проколе вены иглой нужно прижать кровоточащее место марлевым тупфером и подержать до полной остановки кровотечения (обычно 5-7 мин). При разрыве стенки бедренной вены, сопровождающемся массивным и опасным кровотечением, необходимо хорошо обнажить вену на протяжении, взять её на турникеты и дефект в стенке закрыть сосудистым швом.
При пластике грыжевых ворот первым лучше наложить латеральный шов, его не завязывать, а оба конца нити захватить зажимом. Для этого на расстоянии 1 см или чуть меньше от бедренной вены прошивают паховую связку, которую после этого вторым крючком оттягивают кверху, чтобы обнажить и прочно захватить в шов верхнюю лобковую связку. Далее в медиальном направлении накладывают последующие швы. Всего накладывают 2-4 подобных шва на расстоянии 0,5-1,0 см друг от друга. Перед завязыванием швов провизорным стягиванием проверяют качество этих швов. Хорошее закрытие грыжевых ворот проверяют при натуживании пациента. При этом следует обращать внимание и на то, чтобы латеральный шов не сдавливал бедренную вену.
Вторым рядом швов (3-4 шва) соединяют серповидный край широкой фасции бедра и гребешковую фасцию и тем самым укрепляют поверхностное отверстие бедренного канала. Накладываемые швы не должны сдавливать большую подкожную вену. Далее рану послойно ушивают.
Основной недостаток способа Бассини — трудность высокой перевязки грыжевого мешка и ушивания глубокого отверстия бедренного канала. Типичная ошибка — сшивание паховой связки не с верхней лобковой связкой, а с гребешковой фасцией. В подобном случае вероятность рецидива грыжи весьма велика.
Паховый способ Руджи-Парлавекьо
Паховый способ лечения бедренной грыжи позволяет более надёжно выделить и укрепить грыжевые ворота. Данный способ пластики особенно следует использовать у мужчин, поскольку у них в 50% случаев одновременно с бедренной грыжей возникает паховая грыжа.
Впервые паховый способ радикального лечения бедренной грыжи подробно описал G. Ruggi (1892). В 1893 г. другой итальянский хирург Parlavecchio, помимо сужения бедренных грыжевых ворот, предложил одновременно закрывать также и паховые грыжевые ворота. В последующем этот способ также был модифицирован многими авторами.
Разрез кожи и подкожной клетчатки проводят так же, как и при паховой грыже, над паховой связкой. Апоневроз наружной косой мышцы живота рассекают вдоль его волокон. Семенной канатик или круглую связку матки освобождают от окружающих тканей, берут на держалку и отводят кверху. Заднюю стенку пахового канала осматривают в целях выявления сопутствующих паховых грыж. Затем поперечную фасцию рассекают над паховой связкой параллельно ей от медиального края глубокого пахового кольца до лобкового бугорка. Таким образом, попадают в околобрюшинное пространство, где брюшина покрыта более или менее выраженной предбрюшинной жировой клетчаткой. Осторожно отодвигая марлевым шариком клетчатку кверху, находят и выделяют шейку грыжевого мешка, которую берут на провизорную держалку.
Грыжевое содержимое вправляют в брюшную полость, надавливая на грыжевое выпячивание. Потягивая за шейку мешка и пересекая имеющиеся сращения со стенками бедренного канала, мешок переводят в паховую область. Затем мешок прошивают, перевязывают синтетической нитью как можно выше и отсекают. Марлевым шариком освобождают верхнюю лобковую, лакунарную и паховую связки, а также влагалище бедренных сосудов. Грыжевые ворота закрывают путём сшивания нижнего края внутренней косой и поперечной мышц, а также верхнего края рассечённой поперечной фасции с верхней лобковой и паховой связками. Чтобы снизить нагрузку на ткани, делают послабляющий разрез влагалища прямой мышцы живота. При широком глубоком паховом кольце его ушивают до нормальных размеров, накладывая дополнительные швы на поперечную фасцию. Семенной канатик или круглую связку матки укладывают на мышцы. Края рассечённого апоневроза наружной косой мышцы живота сшивают край в край непрерывным швом.
Паховый способ Ривса
При атрофии и рубцовом перерождении внутренней косой и поперечной мышц и разволокнении поперечной фасции эффективность применения способа Руджи-Парлавекьо становится сомнительной. В этой ситуации с успехом может быть применена ненатяжная пластика с использованием синтетического сетчатого протеза.
Выделение и обработку грыжевого мешка производят так же, как и при способе Руджи-Парлавекьо. Поперечную фасцию широко отслаивают от брюшины для размещения в этом пространстве сетчатого протеза. Нижнюю часть полипропиленовой сетки подворачивают за Куперову связку и фиксируют так же, как и при методике Лихтенштейна. Верхнюю часть сетчатого протеза размещают в предбрюшинном пространстве позади поперечной фасции и фиксируют сквозными трансмускулярными П-образными швами.
B.C. Савельев, Н.А. Кузнецов, С.В. Харитонов
Источник
