Грыжи пищеводного отверстия диафрагмы ppt

1. Лекция Грыжи пищеводного отверстия диафрагмы
Уфа 2013
2.
До 30- 40% населения стран Западной Европы и Северной Америки имеют
симптомы гастроэзофагеальной рефлюксной болезни. Не менее чем у
26-50% больных, рефлюкс – эзофагит обусловлен диафрагмальной
грыжей (Smout A. и соавт., 1992; Catalano F. и соавт., 1993). Истинная
распространенность заболевания мало изучена, что связано с большой
вариабельностью клинических проявлений от эпизодически
возникающей изжоги до ярких признаков осложненных грыж
пищеводного отверстия диафрагмы. Это наглядно показал
D.O.Castell (1985) в схеме «айсберга». У большинства больных имеются
слабовыраженные и спорадические симптомы, по поводу которых они
не обращаются к врачу, а самостоятельно принимают щелочи или
пользуются советами знакомых («телефонные»), — подводная часть
«айсберга». Среднюю, надводную, часть «айсберга» составляют
больные грыжами пищеводного отверстия диафрагмы с выраженными
или постоянными симптомами, но без осложнений («амбулаторные»). В
таких случаях необходимо регулярное лечение. Наконец, вершина
«айсберга» — это небольшая группа больных, у которых развились
осложнения (пептические язвы, кровотечение, стриктуры) «госпитальные» рефлюксы.
3. Классификация
У нас в стране широко применяется классификация ГПОД,
предложенная Б.В.Петровским, Н.Н.Каншиным. Последняя делит все
ГПОД на: 1) скользящие, 2) параэзофагеальные, 3) короткий пищевод,
4) гигантские ГПОД. Наиболее часто встречающиеся ГПОД скользящие называются также аксиальными вследствие того, что
смещение пищевода и кардии вверх происходит строго по общей
оси. В то время как при параэзофагеальных ГПОД смещение органов
брюшной полости вверх происходит рядом с пищеводом. Скользящие
ГПОД делятся в свою очередь на: кардиальные и кардиофундальные.
Кардиальные ГПОД образуются при смещении в грудную клетку
абдоминального отдела пищевода и части кардиального отдела
желудка, а при кардиофундальных ГПОД в грудную клетку
пролабирует не только кардия, но и дно желудка
4. Скользящие грыжи
5. ГПОД
6. Симптомы
Изжога — кардинальный симптом ГПОД — встречается
у 20-40 % взрослого населения США, однако только
2 % лечатся по поводу ГПОД.
Боль при грыже пищеводного отверстия
диафрагмы возникает у 40 – 50% пациентов. Боль
бывает довольно интенсивной, ощущается загрудинно,
имеет жгучий характер и, поэтому, нередко путается
пациентами с болью при стенокардии. Боль при грыже
пищевода чаще всего связана с наклонами, физической
нагрузкой и усиливаются в положении лежа. Боль при
грыже пищеводного отверстия диафрагмы часто
сопровождается с забросом пищи в пищевод и, в
тяжелых случаях, в рот (называется такое явление
регургитация) При перемене положения тела боль
часто стихает.
7.
Следующим частым симптомом грыжи пищеводного отверстия
диафрагмы является отрыжка. Отрыжка — непроизвольное
внезапное выделение газов через рот из желудка или пищевода, иногда с
примесью содержимого желудка, встречается у 30 — 73% больных.
Отрыгивание происходит желудочным содержимым или воздухом.
Отрыжке, как правило, предшествует чувство распирания в подложечной
области. Данное состояние возникает после еды или во время разговора.
Прием спазмолитиков бывает неэффективным, облегчение приносит
лишь отрыжка значительным количеством пищи.
Затруднение при прохождении пищи по пищеводу при грыже
пищеводного отверстия диафрагмы носит перемежающийся характер.
Часто провоцируется приемом очень холодной или наоборот очень
горячей пищей, а также нервными перегрузками. Постоянный характер
затруднений прохождения пищи по пищеводу должен насторожить в
отношении осложнений (стриктуры пищевода, язвенные поражения
пищевода, ущемление грыжи ПОД).
8. Симптом «Шнурков»
9. Патофизиология.
Поскольку в желудке давление выше, чем в
грудной полости, рефлюкс желудочного
содержимого в пищевод должен бы быть
явлением постоянным. Однако благодаря
запирательным механизмам кардии он
возникает редко, на короткое время (менее
5 минут) и вследствие этого не
рассматривается как патология
10. Патофизиология.
ГПОД — многофакторное заболевание. I.W.Ferston и соавт. (1995)
различают следующие факторы: стресс, ожирение, беременность,
курение, прием лекарств (антагонисты кальция, антихолинергические
препараты, бета-блокаторы и др.), факторы питания (жир, шоколад,
кофе, фруктовые соки, алкоголь, острая пища).
Развитие заболевания связывают с рядом причин:
1)
недостаточностью нижнего эзофагеального сфинктера;
2)
рефлюксом желудочного и дуоденального содержимого в пищевод;
3)
снижением пищеводного клиренса;
4)
уменьшением резистентности слизистой оболочки пищевода.
Непосредственной причиной рефлюкс-эзофагита является длительный
контакт желудочного (соляная кислота, пепсин) или дуоденального
(желчные кислоты, трипсин) содержимого со слизистой оболочкой
пищевода
11.
Недостаточность нижнего пищеводного сфинктера (НПС).
Возникновение желудочно-пищеводного заброса есть результат
относительной или абсолютной недостаточности запирательного
механизма кардии. К относительной недостаточности кардии
приводит значительный рост интрагастрального давления. Например,
интенсивное сокращение антрального отдела способно порождать
гастроэзофагеальный рефлюкс даже у лиц с нормальной функцией
нижнего пищеводного сфинктера. Относительная недостаточность
кардиального затвора встречается у 9-13% больных ГПОД. Гораздо
чаще имеет место абсолютная кардиальная недостаточность.
К механизмам, поддерживающим состоятельность функции области
пищеводно-желудочного перехода, относятся: нижний пищеводный
сфинктер, диафрагмально-пищеводная связка, слизистая «розетка»,
острый угол Гиса, внутрибрюшное расположение нижнего
пищеводного сфинктера, круговые мышечные волокна желудка
12. Главная роль в «запирательном» механизме кардии отводится состоянию нижнего пищеводного сфинктера. У здоровых лиц давление в этой зоне сос
Главная роль в «запирательном» механизме кардии
отводится состоянию нижнего пищеводного сфинктера. У
здоровых лиц давление в этой зоне составляет 20,8±3 мм
рт.ст. У больных с ГЭРБ оно снижается до 8,9±2,3 мм рт.ст..
Тонус находится под воздействием значительного числа
экзогенных и эндогенных факторов.
Давление в НПС снижается под влиянием ряда
гастроинтестинальных гормонов: глюкогона,
соматостатина, холецистокинина, энкефалинов , секретина,
вазоактивного интестинального гормона) .
Некоторые из широко применяемых лекарственных
препаратов (холинергические, седативные и снотворные
средства, бета-блокаторы, теофиллин и др.) также
оказывают депрессивное воздействие на запирательную
функцию кардии. Тонус НПС снижают некоторые продукты
питания (жиры, шоколад, цитрусовые, томаты), а также
алкоголь, никотин
13.
Часто ретроградное попадание желудочного или дуоденального
содержимого в пищевод наблюдается у больных с хиатальной
грыжей. Рефлюкс при грыже пищеводного отверстия диафрагмы
обьясняется рядом причин: 1) дистопия желудка в грудную полость
приводит к исчезновению угла Гиса и нарушению клапанного
механизма кардии (клапан Губарева); 2) наличие грыжи нивелирует
запирающее действие диафрагмальных ножек в отношении кардии;
3) локализация нижнего пищеводного сфинктера в брюшной
полости предполагает воздействие на него положительного
внутрибрюшного давления, которое в значительной степени
потенцирует запирательный механизм кардии
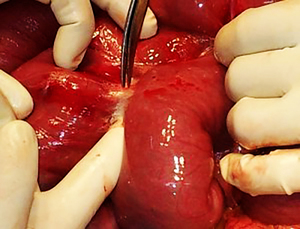
14. Ножки диафрагмы
15. Диагностика
Рентгенография
16. Тракционная рентгенобаллонография (скользящая грыжа пищеводного отверстия диафрагмы)
17. КТ в норме
18. ГПОД
19. Эндоскопия
20. При нормальных условиях в нижней трети пищевода уровень кислотности среды рН равен 6,0 (это можно определить с помощью суточной пищеводной
При нормальных условиях в нижней трети пищевода уровень
кислотности среды рН равен 6,0 (это можно определить с
помощью суточной пищеводной рН-метрии). О наличии
рефлюкса свидетельствует значение рН < 4,0 (кислотный
гастроэзофагеальный рефлюкс) или же рН > 7,0 (щелочной,
желчный дуоденогастроэзофагеальный рефлюкс).
21. ОСЛОЖНЕНИЯ.
1.
2.
3.
4.
5.
6.
Пептические язвы пищевода наблюдаются у 2-7% больных ГПОД, у 15% из
них язвы осложняются перфорацией, чаще всего в средостение.
Острые и хронические кровопотери различной степени наблюдаются у
всех пациентов с пептическими язвами пищевода, причем сильное
кровотечение отмечается у половины из них.
Стенозирование пищевода придает заболеванию более стойкий характер:
прогрессирует дисфагия, ухудшается самочувствие, снижается масса тела.
Стриктуры пищевода встречается примерно у 10% больных ГПОД.
Клинические симптомы стеноза (дисфагия) возникают при сужении
просвета пищевода до 2 см
Укорочение пищевода – довольно частое осложнение при пищеводных
грыжах. Возникает вследствие постоянно протекающего воспаления
слизистой оболочки пищевода. В результате укорочения пищевода, грыжа
ПОД увеличивается и происходит фиксация части желудка в грудной
клетке.
Рак пищевода может возникнуть при длительно существующей грыже
ПОД,на фоне ее осложнений. Так у 5 – 7% больных раком пищевода при
обследовании выявлена грыжа пищеводного отверстия диафрагмы.
22.
К числу опасных осложнений ГПОД относится пищевод
Баррета, поскольку при этом резко (в 30-40 раз)
повышается риск возникновения рака. На фоне
цилиндрической метаплазии эпителия часто образуются
пептические язвы и стриктуры пищевода. Пищевод
Баретта обнаруживается при эндоскопии у 8-20%
больных ГПОД. Клинически он проявляется общими
симптомами рефлюкс-эзофагита и его осложнениями.
Диагноз пищевода Баретта должен подтверждаться
гистологически (обнаружение в биоптатах
цилиндрического, а не многослойного плоского
эпителия)
23. Лечение
Консервативное лечение направлено на предотвращение осложнений и
улучшение самочувствия пациентов. Для лечения и профилактики рефлюксэзофагита назначают препараты, снижающие кислотность желудочного сока
(омез, париет, ранитидин и т.д.), обволакивающие препараты (маолокс и др.),
которые защищают слизистую пищевода от действия желудочного сока.
Проводят лечение сопутствующих заболеваний. При этом пациентам надо
абсолютно точно понимать, что вылечить грыжу пищеводного отверстия
диафрагмы консервативно невозможно, а можно добиться длительной
ремиссии заболевания.
Средства повышающие тонус нижнего пищеводного сфинктера
1. метоклопрамид (реглан, церукал).
2. В качестве прокинетика применяют мотилиум. Курс лечения при
катаральном или эндоскопически негативном эзофагите длится около 4
недель, при эрозивном 6-8 недель, при отсутствии эффекта лечение может
быть продолжено до 12 недель и более.
24. Как и при ГЭРБ основой лечения рефлюкс-эзофагита является изменение образа жизни — нормализация массы тела, исключение курения, уменьшение
потребления алкоголя, жирной пищи, кофе,
шоколада, газированных напитков, пищу следует
принимать небольшими порциями, регулярно, ужин
не позднее, чем за 2-3 часа до сна, необходимо
исключить нагрузки, связанные с повышением
внутрибрюшного давления, а также ношение тесных
поясов, ремней и т.п.
Спать рекомендуется с приподнятым
положением (15-20 см) головного конца
кровати.
25. Медикаментозная терапия рефлюкс-эзофагита направлена, в основном, на уменьшение количества эпизодов ГЭР, снижение повреждающих свойств р
Медикаментозная терапия рефлюкс-эзофагита направлена, в
основном, на уменьшение количества эпизодов ГЭР, снижение
повреждающих свойств рефлюктата, улучшение пищеводного
клиренса и защиты слизистой оболочки пищевода и включает, как
правило, три группы препаратов – антисекреторные средства (в
основном это ингибиторы протонной помпы), прокинетики, антациды.
Наиболее эффективным препаратами для лечения ГЭРБ являются
ингибиторы протонной помпы (ИПП) – омепразол, панторазол,
лансопразол, рабепразол и эзомепразол. Препараты эффективны и
безопасны при длительном применении (месяцами).
При лечении ГЭРБ применяют невсасывающиеся антациды трёх
поколений: I-е поколение – фосфалюгель (алюминия фосфат в
сочетании с антисептиком и агар-агаром), II-е поколение –
алюминиево-магниевые антациды (маалокс, мегалак, алмагель и др.),
III-е поколение – алюминиево-магниевые антациды в комплексе с
альгинатами (топалкан, гевискон и др.).
Наиболее эффективны невсасывающиеся антациды II-ого поколения,
прежде всего маалокс. Ориентировочно антациды назначаются в
течение 4-6-8 недель. Они также могут назначаться симптоматически,
когда изжога беспокоит редко.
При щелочном (желчном) рефлюксе показан урсосан или урсофальк.
26. Оперативное лечение
1. Операции, суживающие пищеводное
отверстие диафрагмы и укрепляющие
пищеводно-диафрагмальную связку.
2. Гастрокардиопексии.
3. Операции, воссоздающие угол Гиса.
4. Фундопликации.
В отдельную группу выделяют операции при
коротком пищеводе, вмешательства по
поводу стриктур пищевода и оригинальные
методики пластик.
27. К вмешательствам первой группы относятся: крурорафия (ушивание расширенного пищеводного отверстия диафрагмы) после устранения грыжи путе
К вмешательствам первой группы относятся:
крурорафия (ушивание расширенного пищеводного
отверстия диафрагмы) после устранения грыжи
путем низведения смещенной части желудка и
абдоминального отдела пищевода в брюшную
полость была первой хирургической методикой,
предпринятой при лечении больных СГПОД
Harrington S., (1955).
28. К операциям второй группы относятся вмешательства при которых используется элемент фиксации желудка к брюшной стенке, наибольшее распрос
К операциям второй группы относятся
вмешательства при которых используется элемент
фиксации желудка к брюшной стенке, наибольшее
распространение получила методика L. Hill (1967),
заключающаяся в подшивании малой кривизны
желудка к серединной дугообразной связке и
известная под названием задней гастропексии.
29. Примером третьей группы может служить операция Е.Husfeldt (1952), эзофагофундоррафия — подшивание дна желудка к левой стенке дистального отдела п
Примером третьей группы может служить
операция Е.Husfeldt (1952),
эзофагофундоррафия — подшивание дна
желудка к левой стенке дистального отдела
пищевода, восстанавливающая угол Гиса.
Результаты таких операций также оказались
неудовлетворительными.
30. Наибольшее распространение получили операции четвертой группы — фундопликации, выполняемые в различных модификациях. Они отличаются выра
Наибольшее распространение получили операции четвертой группы фундопликации, выполняемые в различных модификациях. Они
отличаются выраженным антиреф-люксным эффектом. Наиболее
известным представителем является фундопликация Ниссена (1955).
Однако оказалось, что, обеспечивая вполне надежный антирефлюксный
эффект, фундопликация имеет существенные недостатки. Во-первых, она
травматична. Широкая мобилизация дистального отдела пищевода и дна
желудка, необходимая для полноценного антирефлюксного эффекта
фундопликации, приводит к повреждению селезенки в 5 % наблюдений,
повреждение блуждающих нервов с последующими пилороспазмом и
гастростазом — в 8,2 %, в 3,1 % — 9,8 % наблюдений, развитию язв
желудка и двенадцатиперстной кишки . Во-вторых, было установлено,
что создаваемый при фундо-пликации антирефлюксный механизм
непредсказуемо часто оказывает чрезмерное действие на НПС и вызывает
нарушение его нормальной физиологической функции. Это состояние,
обозначаемое как гиперфункция фундопликационной «манжетки»,
проявляется в виде дисфагии, которая после операции отмечается у
больных в 15 — 87 % наблюдений, и невозможности свободной отрыжки
и акта рвоты, частота которой варьирует от 3 до 54 % наблюдений
31.
32. Фундопликационная манжетка после операции Nissen
33.
Гастродуоденальные кровотечения являются одной из
частых причин экстренной госпитализации и летальности
больных. В начале 90-х годов по данным Горбунова В.Н.
и Кульгиева А.А. от 10 до 20% больных язвенной
болезнью имели такое осложнение, как кровотечение. Во
второй половине десятилетия этот показатель возрос от
25% до 39-46,6% наблюдений (Шапкин Ю.Г. 2002г.).
В структуре источников всех острых желудочных
кровотечений — язвы желудка и 12п.кишки составляют 6167,5% (Уржумцева Г.А. 2002г.).
Общая летальность при этой патологии достигает 5-14%
(Вербицкий В.Г. 2004г.).
Источник
1. ГРЫЖИ ПИЩЕВОДНОГО ОТВЕРСТИЯ ДИАФРАГМЫ
ПФ СМУ г.Семей
Кафедра хирургии
CBL
Тема:
ГРЫЖИ
ПИЩЕВОДНОГО
ОТВЕРСТИЯ
ДИАФРАГМЫ
Подготовил: Интерн 612-группы Тоқбаев Е.А
Проверил: Музафаров Сатыбалды Нухинович
Павлодар 2018
2. ПЛАН:
1. Нормальная анатомия пищевода, диафрагмы.
2. Грыжи пищеводного отверстия диафрагмы.
3. Классификация.
4. Осложнения.
3. Нормальная рентген-анатомия пищевода
НОРМАЛЬНАЯ РЕНТГЕН-АНАТОМИЯ ПИЩЕВОДА
Пищевод – мышечная трубка длиной 25-30
см, диаметром 1,5-2 см.
Располагается в заднем средостении.
Подразделяется на отделы: 1. шейный; 2.
грудной;
3.
абдоминальный
(ниже
диафрагмы).
Форма: в виде лентовидной прямолинейной
тени.
Физиологические сужения: 1. глоточное (на
уровне CVI); 2. аортальное (на уровне дуги
аорты); 3. бронхиальное (на уровне
бифуркации трахеи); 4. диафрагмальное (в
месте перехода через диафрагму); 5.
кардиальное (область перехода пищевода в
желудок).
Контуры пищевода: ровные.
Складки слизистой оболочки: продольные
в количестве 2-3.
Стенки
эластичные,
видны
перистальтические волны, за счет чего
диаметр пищевода меняется в процессе
исследования.
4.
Складки пищевода в количестве
3, тонкие, идущие в продольном
направлении.
Тень овальной формы в дистальной части
пищевода соответствует зоне высокого
давления, которая предотвращает рефлюкс.
Это расширение лучше всего выявляется при
задержке дыхания на вдохе или при проведении
приема Вальсальвы.
5. Кольца пищевода
КОЛЬЦА ПИЩЕВОДА
Кольца типа А – мышечные.
Кольца типа B – утолщение
слизистой оболочки пищевода в
области пищеводножелудочного соединения.
Кольцо типа А – непостоянно,
может исчезать в ходе
контрастного исследования
пищевода.
6. Кольца пищевода
КОЛЬЦА ПИЩЕВОДА
Кольцо типа B – утолщение
слизистой оболочки пищевода в
области пищеводно-желудочного
соединения, не исчезает в ходе
исследования. Аксиальная грыжа
пищеводного отдела диафрагмы.
Кольцо типа В < 13 мм –
называется кольцом
Шатцки/Шацкого (Schatzki), если
вызывает дисфагию. Аксиальная
грыжа пищеводного отверстия
диафрагмы.
7. Диафрагма
ДИАФРАГМА
Мышечно-сухожильная
перегородка между грудной и
брюшной полостями, в которой
имеются три отверстия:
аортальное,
пищеводное,
отверстие нижней полой вены.
Грыжа образуется в результате
врожденной или приобретенной
мышечной слабости в области
пищеводного
отверстия
диафрагмы, которое расширяется
более 15 мм.
8. Грыжи пищеводного отверстия диафрагмы
ГРЫЖИ ПИЩЕВОДНОГО ОТВЕРСТИЯ
ДИАФРАГМЫ
Грыжа образуется при смещении в грудную полость анатомических
структур, которые в нормальном положении размещаются под диафрагмой
– абдоминального отрезка пищевода, кардиального отдела желудка, петель
кишечника.
9. Классификация грыж пищеводного отверстия диафрагмы
КЛАССИФИКАЦИЯ ГРЫЖ ПИЩЕВОДНОГО
ОТВЕРСТИЯ ДИАФРАГМЫ
1. Грыжи с врожденным укорочением
пищевода.
2. Приобретенные грыжи пищеводного
отверстия диафрагмы:
Аксиальные (скользящие) – смещение
происходит по оси пищевода. Составляют
более 95% всех грыж пищеводного
отверстия диафрагмы.
Параэзофагеальные – кардия остается
фиксированной под диафрагмой, а тот или
иной орган брюшной полости смещается в
средостение рядом с пищеводом.
Смешанные.
По
фиксации
выделяют
грыжи:
нефиксированные (выявляют в правой
боковой проекции или в положении
Тренделенбурга
–
горизонтальное
положение с опущенным головным концом;
частота этой грыжи увеличивается с
возрастом пациента) и фиксированные
(чаще связаны с врожденным коротким
пищеводом).
10. Грыжи пищеводного отверстия диафрагмы
ГРЫЖИ ПИЩЕВОДНОГО ОТВЕРСТИЯ
ДИАФРАГМЫ
11. Классификация грыж пищеводного отверстия диафрагмы
КЛАССИФИКАЦИЯ ГРЫЖ ПИЩЕВОДНОГО
ОТВЕРСТИЯ ДИАФРАГМЫ
Скользящие (аксиальные) грыжи пищеводного отверстия без укорочения
пищевода:
Скользящие (аксиальные) грыжи пищеводного отверстия с укорочением
пищевода (укорочение пищевода может быть врожденным и приобретенным
вследствие спастического продольного сокращения или вследствие развития в
его стенке рубцовой ткани в результате пептического рефлюкс-эзофагита):
Кардиальная
Кардиофундальная
Субтотальная желудочная
Тотальная желудочная
Кардиальная
Кардиофундальная
Субтотальная желудочная
Тотальная желудочная
Параэзофагеальные грыжи пищеводного отверстия:
Фундальная
Антральная
Кишечная
Кишечно-желудочная
Сальниковая
12. Рентгенологические признаки грыжи пищеводного отверстия диафрагмы
РЕНТГЕНОЛОГИЧЕСКИЕ ПРИЗНАКИ ГРЫЖИ
ПИЩЕВОДНОГО ОТВЕРСТИЯ ДИАФРАГМЫ
1. Ампулообразное расширение пищевода в наддиафрагмальном отделе.
2. Наличие в заднем средостении над диафрагмой ограниченного просветления
с горизонтальным уровнем жидкости или без него, меняющегося по форме и
величине в различные фазы дыхания, при натуживании, при компрессии
брюшной полости.
3. В ампулообразном расширении определяется депо бария сульфата, которое
может быть и при вертикальном положении больного, как и смещение свода
желудка медиально с наслоением на позвоночник.
4. Наличие в области пищеводного отверстия диафрагмы типичных складок
слизистой оболочки желудка, как бы соединяющих часть желудка,
расположенного над диафрагмой, с частью желудка, расположенного под
диафрагмой. Через пищеводное отверстие диафрагмы прослеживается больше
3-х складок слизистой, что заставляет думать о том, что это складки не
пищевода (их 2-3), а желудка, которые из брюшной полости переходят в
ампулообразное расширение (представляет собой часть желудка).
5. В ампулообразном расширении по обоим контурам определяются
симметричные вдавления («симптом зарубок»).
6. Возможен гастроэзофагеальный рефлюкс за счет забрасывания кислого
желудочного содержимого в пищевод, что приводит к эзофагиту.
7. Могут быть признаки эзофагита (слизь, изменение складок, нарушение
тонуса) разной степени выраженности, вплоть до эрозий с последующим их
рубцеванием и сужением пищевода.
13.
Наличие над диафрагмой ограниченного просветления с
горизонтальным уровнем жидкости
14.
Смещение свода желудка медиально с
наслоением на позвоночник и тень сердца
15.
В ампулообразном расширении по обоим контурам определяются
симметричные вдавления («симптом зарубок»). Кольцо типа B обозначает
границу пищеводно-желудочного соединения, поэтому визуализация
данного кольца на 2 см и выше контура диафрагмы означает, что имеется
аксиальная грыжа пищеводного отверстия диафрагмы.
16. Аксиальные грыжи пищеводного отверстия диафрагмы
АКСИАЛЬНЫЕ ГРЫЖИ ПИЩЕВОДНОГО
ОТВЕРСТИЯ ДИАФРАГМЫ
17.
Смешанная грыжа. Через
пищеводное отверстие
диафрагмы проникает свод
желудка, но пищеводножелудочное соединение также
находится выше диафрагмы.
Аксиальная грыжа пищеводного
отверстия диафрагмы.
18.
Параэзофагеальная грыжа
пищеводного отверстия
диафрагмы.
Смешанная грыжа пищеводного
отверстия диафрагмы.
19. Параэзофагеальная грыжа пищеводного отверстия диафрагмы
ПАРАЭЗОФАГЕАЛЬНАЯ ГРЫЖА
ПИЩЕВОДНОГО ОТВЕРСТИЯ ДИАФРАГМЫ
20.
Гастроэзофагеальный рефлюкс
Слева
–
двойное
контрастирование
пищевода. Визуализируются утолщенные
складки пищевода (белые стрелки) и депо
бария, что соответствует язвенному дефекту
(черная стрелка). Справа – фаза тугого
наполнения
пищевода
и
желудка,
визуализируется стриктура (белая стрелка),
аксиальная ГПОД.
21. Врожденные диафрагмальные грыжи
ВРОЖДЕННЫЕ ДИАФРАГМАЛЬНЫЕ ГРЫЖИ
22. Осложнения грыж пищеводного отверстия диафрагмы
ОСЛОЖНЕНИЯ ГРЫЖ ПИЩЕВОДНОГО
ОТВЕРСТИЯ ДИАФРАГМЫ
1.Железодефицитная анемия: это связано со скрытыми
кровотечениями, происходящими в нижних отделах
пищевода или верхних частях желудка вследствие
развивающегося рефлюкс-эзофагита.
2.Раздражение пищевода кислым желудочным соком
приводит к следующим осложнениям: пептические язвы,
кровотечения, стриктуры, рубцевание и укорочение
пищевода. Возможно развитие предракового заболевания
– пищевода Баррета.
3.Ущемление органов с нарушением эвакуационной
функции
желудка,
некроз
ущемленной
части.
23. Заворот желудка – возможное осложнение при параэзофагеальной грыже
ЗАВОРОТ ЖЕЛУДКА – ВОЗМОЖНОЕ ОСЛОЖНЕНИЕ
ПРИ ПАРАЭЗОФАГЕАЛЬНОЙ ГРЫЖЕ
24. Осложнения
ОСЛОЖНЕНИЯ
Мезентерико-аксиальный
заворот желудка
Органо-аксиальный заворот
желудка
25. Осложнения
ОСЛОЖНЕНИЯ
Органо-аксиальный заворот
желудка
Мезентерико-аксиальный заворот
желудка.
26. Осложнения
ОСЛОЖНЕНИЯ
Мезентерико-аксиальный
заворот желудка
Органо-аксиальный заворот
желудка
27. Осложнения
ОСЛОЖНЕНИЯ
Мезентерико-аксиальный
заворот желудка
Органо-аксиальный заворот
желудка
28. Фундопликация по Ниссену
ФУНДОПЛИКАЦИЯ ПО НИССЕНУ
Источник