Грыжи у детей этиология
Ýìáðèîëîãèÿ è ïàòîãåíåç ïàõîâîé ãðûæè ó äåòåé. Êëèíè÷åñêàÿ êàðòèíà, ñèìïòîìû è ïðèçíàêè çàáîëåâàíèÿ. Îïàñíûå îñëîæíåíèÿ ïàõîâîé ãðûæè, èõ äèàãíîñòèêà. Ïîðÿäîê è òåõíèêà ïðîâåäåíèÿ îïåðàöèè ãðûæåñå÷åíèÿ. Ðåêîìåíäàöèè ïàöèåíòàì â ïîñëåîïåðàöèîííîì ïåðèîäå.
Ñòóäåíòû, àñïèðàíòû, ìîëîäûå ó÷åíûå, èñïîëüçóþùèå áàçó çíàíèé â ñâîåé ó÷åáå è ðàáîòå, áóäóò âàì î÷åíü áëàãîäàðíû.
Ðàçìåùåíî íà https://www.allbest.ru/
Áåëãîðîäñêèé Ãîñóäàðñòâåííûé Óíèâåðñèòåò
Ìåäèöèíñêèé èíñòèòóò
Êàôåäðà ïåäèàòðèè ñ êóðñîì äåòñêèõ õèðóðãè÷åñêèõ áîëåçíåé
ÐÅÔÅÐÀÒ:
ÏÀÕÎÂÀß ÃÐÛÆÀ Ó ÄÅÒÅÉ
Âûïîëíèë:
ñòóäåíò ãðóïïû 03010803 Êðèêóí Å.Å.
Ïðîâåðèë: ê.ì.í., äîöåíò
Ãàãëîåâ Â.Ì.
Áåëãîðîä, 2013
ÏËÀÍ
1. Ýìáðèîëîãèÿ è ïàòîãåíåç
2. Êëèíè÷åñêàÿ êàðòèíà
3. Ëå÷åíèå
Ñïèñîê èñïîëüçîâàííîé ëèòåðàòóðû
1. ÝÌÁÐÈÎËÎÃÈß È ÏÀÒÎÃÅÍÅÇ
Äî ðîæäåíèÿ ÿè÷êè ðàñïîëàãàþòñÿ ïîä ïî÷êàìè.  õîäå âíóòðèóòðîáíîãî ðàçâèòèÿ ÿè÷êè îïóñêàþòñÿ âûõîäÿò èç æèâîòà ÷åðåç âíóòðåííåå ïàõîâîå êîëüöî, çà ïîëîñòüþ áðþøèíû. ßè÷êè âûõîäÿò èç áðþøíîé ïîëîñòè ÷åðåç âíóòðåííåå ïàõîâîå êîëüöî è ïðîõîäÿò ÷åðåç ïàõîâûé êàíàë, à çàòåì îïóñêàþòñÿ â ìîøîíêó. Íàðóøåíèå ýòîãî ïðîöåññà îáîçíà÷àåòñÿ òåðìèíîì êðèïòîðõèçì. Ïðè îïóùåíèè ÿè÷åê êàðìàí áðþøèíà, íîñÿùèé íàçâàíèå processus vaginalis, ñïóñêàåòñÿ êïåðåäè.
Ïîñëå òîãî, êàê ÿè÷êè îïóñòèëèñü â ìîøîíêó, processus vaginalis àòðîôèðóåòñÿ (èñ÷åçàåò). Åñëè processus vaginalis íå àòðîôèðóåòñÿ è îñòàåòñÿ îòêðûòûì â áðþøíóþ ïîëîñòü, îñòàòî÷íàÿ ÷àñòü processus vaginalis ìîæåò ó÷àñòâîâàòü â ôîðìèðîâàíèè ãðûæåâîãî ìåøêà ïðè êîñûõ ïàõîâûõ ãðûæàõ. Îòêðûòûé processus vaginalis èìååòñÿ ó 80% äåòåé ïðè ðîæäåíèè, è åùå ÷àùå îáíàðóæèâàåòñÿ ó íåäîíîøåííûõ íîâîðîæäåííûõ.  áîëüøèíñòâå ñëó÷àåâ ê äâóì ãîäàì æèçíè ïðîèñõîäèò çàêðûòèå processus vaginalis. Êîãäà ïåòëÿ êèøêè ïðîíèêàåò â processus vaginalis, âíóòðåííåå ïàõîâîå êîëüöî ðàñòÿãèâàåòñÿ è processus vaginalis íå àòðîôèðóåòñÿ.
Åñëè processus vaginalis çàêðûò ñî ñòîðîíû âíóòðåííåãî ïàõîâîãî êîëüöà, íî îòêðûò ñíàðóæè îò íåãî, ìîæåò ñôîðìèðîâàòüñÿ ãèäðîöåëå (ïîëîñòü, çàïîëíåííàÿ æèäêîñòüþ).  ñâÿçè ñ ýòèì êîñûå ïàõîâûå ãðûæè âñåãäà ÿâëÿþòñÿ âðîæäåííûì äåôåêòîì, îáóñëîâëåííûì íàðóøåíèåì àòðîôèè processus vaginalis. Ïðîòðóçèÿ îðãàíîâ â ãðûæåâîé ìåøîê ìîæåò îòìå÷àòüñÿ ñ ìîìåíòà ðîæäåíèÿ èëè âîçíèêíóòü ïîçæå. Ãðûæè, âîçíèêàþùèå ìíîãî ïîçæå, ÿâëÿþòñÿ ðåçóëüòàòîì ïðîíèêíîâåíèÿ ïåòåëü êèøå÷íèêà â ïîòåíöèàëüíûé ãðûæåâîé ìåøîê, êîòîðûé ñóùåñòâîâàë åùå äî ðîæäåíèÿ. Ïðÿìûå ïàõîâûå ãðûæè ÿâëÿþòñÿ ðåçóëüòàòîì íàëè÷èÿ ñëàáûõ ìûøö â äíå ïàõîâîãî êàíàëà.
2. ÊËÈÍÈ×ÅÑÊÀß ÊÀÐÒÈÍÀ
Ïàõîâûå ãðûæè ïðîÿâëÿþòñÿ âûïÿ÷èâàíèåì, êîòîðîå èìååò îâàëüíóþ ôîðìó è âûïîëíÿåò íàðóæíîå îòâåðñòèå ïàõîâîãî êàíàëà. Îíî ñòàíîâèòñÿ íàïðÿæåííûì ïðè êðèêå è áåñïîêîéñòâå ðåáåíêà.  ñïîêîéíîì ñîñòîÿíèè è âî âðåìÿ ñíà ãðûæåâîå âûïÿ÷èâàíèå íå îïðåäåëÿåòñÿ. Ó ìàëü÷èêîâ ãðûæè ìîãóò çàíèìàòü íå òîëüêî ïàõîâóþ îáëàñòü, íî è ñïóñêàòüñÿ â0 ìîøîíêó. Ïàëüïàöèåé âûÿâëÿþò òåñòîâàòîé êîíñèñòåíöèè áåçáîëåçíåííîå âûïÿ÷èâàíèå. Âïðàâëåíèå â áðþøíóþ ïîëîñòü îñóùåñòâëÿåòñÿ ëåãêî, áåç íàñèëèÿ, è ïðè ýòîì íåðåäêî ñëûøèòñÿ õàðàêòåðíîå óð÷àíèå. Ïîñëå âïðàâëåíèÿ ñòàíîâèòñÿ âîçìîæíûì îïðåäåëåíèå ðàçìåðîâ íàðóæíîãî îòâåðñòèÿ ïàõîâîãî êàíàëà.
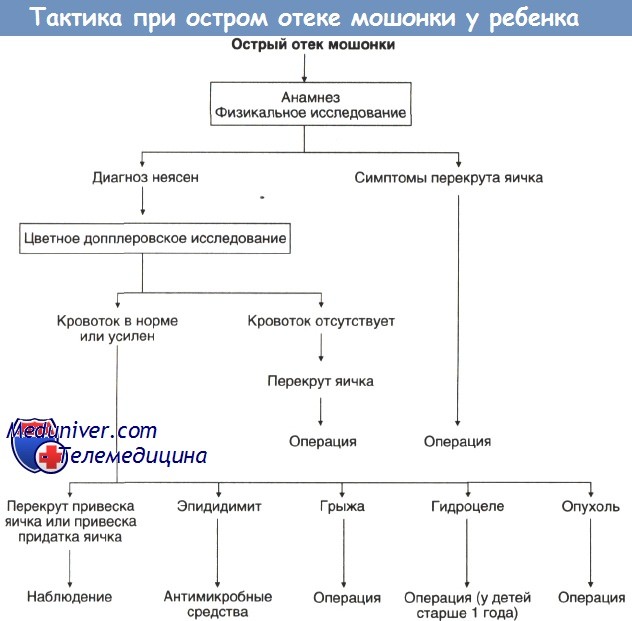
Äèàãíîç ïàõîâîé ãðûæè â òèïè÷íûõ ñëó÷àÿõ íå ïðåäñòàâëÿåò çàòðóäíåíèé. Äèôôåðåíöèàëüíûé äèàãíîç ñëåäóåò ïðîâîäèòü ñ ñîîáùàþùåéñÿ âîäÿíêîé îáîëî÷åê ÿè÷êà. Õàðàêòåðíûì ïðèçíàêîì ïîñëåäíåé ÿâëÿåòñÿ ìåäëåííîå óâåëè÷åíèå îáðàçîâàíèÿ â òå÷åíèå Äíÿ, ïðè÷åì ñâîåãî ìàêñèìàëüíîãî óâåëè÷åíèÿ îíî äîñòèãàåò îáû÷íî ê âå÷åðó, à ïîñëå ñíà âûïÿ÷èâàíèå ìîæåò ëèáî çíà÷èòåëüíî óìåíüøèòüñÿ, ëèáî èñ÷åçíóòü. Ïðàâèëüíîìó äèàãíîçó ïîìîãàåò ñèìïòîì «ïðîñâå÷èâàíèÿ», êîòîðûé õàðàêòåðåí äëÿ âîäÿíêè.
Îïàñíûì îñëîæíåíèåì ïàõîâîé ãðûæè ÿâëÿåòñÿ åå óùåìëåíèå. Ïðè ýòîì âûïàâøèå â ãðûæåâîé ìåøîê âíóòðåííèå îðãàíû ñäàâëèâàþòñÿ â àïîíåâðîòè÷åñêîì êîëüöå, ÷òî ïðèâîäèò ê ðåçêîìó íàðóøåíèþ êðîâîñíàáæåíèÿ â íèõ è íåêðîçó. Ïî äàííûì Ñ. ß. Äîëåöêîãî, îñëîæíåíèå ïàõîâîé ãðûæè óùåìëåíèåì íàáëþäàåòñÿ â 24% ñëó÷àåâ.
Äèàãíîç óùåìëåííîé ïàõîâîé ãðûæè â òèïè÷íûõ ñëó÷àÿõ íå ïðåäñòàâëÿåò çàòðóäíåíèé. Îñòðîå íà÷àëî, ðåçêèå áîëè, ïîÿâëåíèå íåâïðàâèìîé ïðèïóõëîñòè òàì, ãäå ðàíüøå áûëà ãðûæà, íå ïðè÷èíÿâøàÿ ðåáåíêó áåñïîêîéñòâà, — âñå ýòî ïîçâîëÿåò ñâîåâðåìåííî è ïðàâèëüíî ñòàâèòü äèàãíîç.
Äèôôåðåíöèàëüíûé äèàãíîç ñëåäóåò ïðîâîäèòü ïðåæäå âñåãî ñ îñòðî ðàçâèâøåéñÿ âîäÿíêîé ñåìåííîãî êàíàòèêà, ïàõîâûì ëèìôàäåíèòîì.
3. Ëå÷åíèå
Ëå÷åíèå ïàõîâûõ ãðûæ òîëüêî îïåðàòèâíîå. Äåòè ñ ïàõîâûìè ãðûæàìè äîëæíû íàïðàâëÿòüñÿ â õèðóðãè÷åñêèé ñòàöèîíàð â âîçðàñòå â îñíîâíîì ïîñëå 6 ìåñÿöåâ. Õîòÿ ïîêàçàíèåì ê îïåðàòèâíîìó âìåøàòåëüñòâó ÿâëÿåòñÿ ñàì äèàãíîç, ïîýòîìó äåòè, óãðîæàåìûå ïî ðàçâèòèþ óùåìëåííîé ãðûæè, ìîãóò îïåðèðîâàòüñÿ è â áîëåå ðàííèå ñðîêè. Îïåðàöèÿ â ýòîì âîçðàñòå ïðåäóïðåæäàåò âîçìîæíûå óùåìëåíèÿ, ñâÿçàííûå ñ âîçðàñòàþùåé àêòèâíîñòüþ ðåáåíêà, à òàêæå ñ íàðóøåíèåì ðèòìà ïåðèñòàëüòèêè â ñâÿçè ñ ðàñøèðåíèåì äèåòû.
Îïåðàöèþ ãðûæåñå÷åíèÿ ïðîâîäÿò ïîä îáùèì îáåçáîëèâàíèåì.
Èç âñåõ ìíîãî÷èñëåííûõ ñïîñîáîâ ãðûæåñå÷åíèÿ â äåòñêîé õèðóðãè÷åñêîé ïðàêòèêå èñïîëüçóþò ïðèíöèï îïåðàöèè Ðó. Ýòîò ñïîñîá ìàëîòðàâìàòè÷åí è çàêëþ÷àåòñÿ â ñóæèâàíèè íàðóæíîãî êîëüöà è óêðåïëåíèè ïåðåäíåé ñòåíêè ïàõîâîãî êàíàëà, ïðè ýòîì àïîíåâðîç íàðóæíîé êîñîé ìûøöû æèâîòà íå ðàññåêàþò.  íàñòîÿùåå âðåìÿ èñïîëüçóåòñÿ îïåðàöèÿ Ðó â ìîäèôèêàöèÿõ Ò. Ï. Êðàñíîáàåâà (1901) èëè Â. À. Îïïåëÿ (1919); ó äåòåé ñòàðøåãî âîçðàñòà (ïîñëå 10 ëåò) öåëåñîîáðàçíà ïëàñòèêà ïàõîâîãî êàíàëà ïî ñïîñîáó Ìàðòûíîâà-Æèðàðà (1901) èëè Áîáðîâà (1892).
Òåõíèêà îïåðàöèè. Äîñòóï Ôåëèññå íàä îáëàñòüþ íàðóæíîãî ïàõîâîãî êîëüöà, â ðàíó âûâîäÿò ãðûæåâîé ìåøîê (âëàãàëèùíûé îòðîñòîê), îòäåëÿþò åãî îò ïîêðûâàþùèõ îáîëî÷åê è ýëåìåíòîâ ñåìåííîãî êàíàòèêà. Âûäåëåííûé äî øåéêè ãðûæåâîé ìåøîê âñêðûâàþò ó äíà, îñìàòðèâàþò è ïîãðóæàþò â áðþøíóþ ïîëîñòü ñîäåðæèìîå. Çàòåì øåéêó ìåøêà ïðîøèâàþò øåëêîâîé ëèãàòóðîé, ïåðåâÿçûâàþò íà äâå ñòîðîíû è ìåøîê îòñåêàþò. Ïðè ïðàâèëüíîé îáðàáîòêå ãðûæåâîãî ìåøêà êóëüòÿ åãî ñàìîñòîÿòåëüíî ïîãðóæàåòñÿ â ïðåäáðþøèííîå ïðîñòðàíñòâî. Åñëè âûäåëåíèå âñåãî ãðûæåâîãî ìåøêà çàòðóäíèòåëüíî èç-çà íàëè÷èÿ ñðàùåíèé, òî âûäåëÿþò è âñêðûâàþò òîëüêî åãî øåéêó, îñòàâëÿÿ òåëî è äíî ìåøêà íåòðîíóòûìè.
Ïîñëå óäàëåíèÿ ãðûæåâîãî ìåøêà ÿè÷êî ñ åãî îáîëî÷êîé âîçâðàùàþò â ìîøîíêó è ïðèñòóïàþò ê ïëàñòèêå ãðûæåâûõ âîðîò.
Ñïîñîá Ðó-Êðàñíîáàåâà. Âíà÷àëå â øåëêîâûé øîâ çàõâàòûâàþò íîæêè àïîíåâðîçà íàðóæíîé êîñîé ìûøöû ñ òàêèì ðàñ÷åòîì, ÷òîáû îñòàâøååñÿ îòâåðñòèå áûëî äîñòàòî÷íûì äëÿ ïðîõîæäåíèÿ ñåìåííîãî êàíàòèêà. Çàòåì îáðàçîâàâøóþñÿ âûøå øâà ñêëàäêó àïîíåâðîçà íàðóæíîé êîñîé ìûøöû æèâîòà ñøèâàþò åùå 2-3 øåëêîâûìè øâàìè.
Ó äåòåé ñî ñëàáûì àïîíåâðîçîì â ïàõîâîé îáëàñòè è øèðîêîì ïàõîâîì êîëüöå öåëåñîîáðàçíî ïðèìåíåíèå ïëàñòèêè ïàõîâîãî êàíàëà ïî ñïîñîáó Ðó-Îïïåëÿ. Ïðè ýòîì ìåòîäå òàêæå óêðåïëÿþò ïåðåäíþþ ñòåíêó ïàõîâîãî êàíàëà, íî â øâû çàõâàòûâàþò âìåñòå ñ àïîíåâðîçîì íàðóæíîé êîñîé ìûøöû æèâîòà ïîäëåæàùèå ìûøöû (âíóòðåííþþ êîñóþ è ïîïåðå÷íóþ).
Ñïîñîá Ìàðòûíîâà-Æèðàðà. Îòäåëüíûìè óçëîâûìè øåëêîâûìè øâàìè çàõâàòûâàþò âåðõíèé êðàé ðàññå÷åííîãî àïîíåðîçà íàðóæíîé êîñîé ìûøöû æèâîòà, ïîäëåæàùèå âíóòðåííþþ êîñóþ è ïîïåðå÷íûå ìûøöû è ïîäøèâàþò ê âíóòðåííåé ïîâåðõíîñòè ïóïàðòîâîé ñâÿçêè íàä ñåìåííûì êàíàòèêîì. Íèæíèé ëèñòîê àïîíåâðîçà êëàäóò ïîâåðõ ïîäøèòîãî è ôèêñèðóþò ê íåìó íåñêîëüêèìè øâàìè (êàê ïîëû ïàëüòî).
Ñïîñîá Áîáðîâà. Ïëàñòèêó ïðîèçâîäÿò îäíîñëîéíî — â øåëêîâûå óçëû çàõâàòûâàþò âåðõíèé ëèñòîê àïîíåâðîçà âìåñòå ñ ïîäëåæàùèìè ìûøöàìè è ïîäøèâàþò ê íèæíåìó ëîñêóòó ñ ïóïàðòîâîé ñâÿçêîé.
Ïðè îïåðàöèè ó äåâî÷åê íàðóæíîå îòâåðñòèå ïàõîâîãî êàíàëà ïîñëå èññå÷åíèÿ ãðûæåâîãî ìåøêà óøèâàþò íàãëóõî.
Îïåðàöèþ çàêàí÷èâàþò îðîøåíèåì ïîäêîæíîé êëåò÷àòêè ðàñòâîðîì àíòèáèîòèêîâ è ïîñëîéíûì óøèâàíèåì ðàíû. Íà êîæó íàêëàäûâàþò øåëêîâûå øâû.
Ëå÷åíèå óùåìëåííîé ïàõîâîé ãðûæè ñâîäèòñÿ ê ñðî÷íîé îïåðàöèè. Îäíàêî ñ÷èòàåòñÿ äîïóñòèìûì â ïåðâûå 8-12 ÷ ïîñëå óùåìëåíèÿ ó äåòåé îñëàáëåííûõ, íåäîíîøåííûõ èëè ïðè íàëè÷èè êàêîãî-ëèáî òåðàïåâòè÷åñêîãî ïðîòèâîïîêàçàíèÿ ê íåîòëîæíîìó âìåøàòåëüñòâó ïðîâîäèòü êîìïëåêñ êîíñåðâàòèâíûõ ìåðîïðèÿòèé, íàïðàâëåííûõ íà íåîïåðàòèâíîå âïðàâëåíèå ãðûæåâîãî âûïÿ÷èâàíèÿ. Ñ ýòîé öåëüþ áîëüíîãî ïîìåùàþò â òåïëóþ âàííó íà 10-15 ìèí ñòàâÿò ãðåëêó íà æèâîò, ââîäÿò ïàíòîïîí. Íàñèëüñòâåííîå âïðàâëåíèå ðóêàìè íå äîïóñêàåòñÿ. Íå ñëåäóåò ïûòàòüñÿ âïðàâèòü óùåìëåííóþ ãðûæó ó äåâî÷åê, òàê êàê ïåðåêðó÷åííûå, îòå÷íûå ïðèäàòêè, êîòîðûå îáû÷íî áûâàþò óùåìëåíû, êàê ïðàâèëî, âïðàâèòüñÿ íå ìîãóò. Ïðîäîëæèòåëüíîñòü êîíñåðâàòèâíîé òåðàïèè íå äîëæíà ïðåâûøàòü 1-1,5 ÷.  ñëó÷àå íåóñïåõà ïîêàçàíî ñðî÷íîå îïåðàòèâíîå âìåøàòåëüñòâî. Îïåðàöèþ ïðîèçâîäÿò ïîä îáùèì îáåçáîëèâàíèåì.
Åñëè âî âðåìÿ îïåðàöèè óùåìëåííûå îðãàíû íå èçìåíåíû â ñâîåé îêðàñêå, èìåþò áëåñòÿùèé ñåðîçíûé ïîêðîâ, õîðîøî âûðàæåííóþ ïóëüñàöèþ ñîñóäîâ áðûæåéêè, òî èõ âïðàâëÿþò â áðþøíóþ ïîëîñòü è ïðîèçâîäÿò ïëàñòèêó ïàõîâîãî êàíàëà. Ïðè âûðàæåííûõ ðàññòðîéñòâàõ êðîâîîáðàùåíèÿ â ñîñóäàõ áðûæåéêè ðàíó ðàñøèðÿþò è íåæèçíåñïîñîáíûé îðãàí ïîäâåðãàþò ðåçåêöèè â ïðåäåëàõ çäîðîâûõ òêàíåé.
 ïîñëåîïåðàöèîííîì ïåðèîäå ïîêàçàíà ïîñòåïåííàÿ äâèãàòåëüíàÿ àêòèâíîñòü, ïåðåâÿçêè, àíàëüãåòèêè.
Ðåöèäèâû, ìîãóò ñîñòàâëÿòü 3,8% è îáû÷íî ÿâëÿþòñÿ ñëåäñòâèåì ïîãðåøíîñòè òåõíèêè ïðîâåäåíèÿ îïåðàöèè.
Ëèòåðàòóðà
ïàõîâûé ãðûæà ðåáåíîê
1. Èñàêîâ Þ.Ô., Ñòåïàíîâ Ç.À., Êðàñîâñêàÿ Ò.Â. Àáäîìèíàëüíàÿ õèðóðãèÿ ó äåòåé. Ì 1988; 34-38.
2. Äîëåöêèé Ñ.ß., Îêóëîâ À.Á. Ïàõîâûå ãðûæè ó äåòåé. Õèðóðãèÿ 1978; 10: 55-63.
3. Äîëåöêèé Ñ.ß. Óùåìëåííûå ïàõîâûå ãðûæè ó äåòåé. Ì 1952.
4. Àøêðàôò Ê.Õ., Õîëäåð Ò.Ì. Äåòñêàÿ õèðóðãèÿ. Ò.2. Ñò-Ïåòåðáóðã 1997; 257-260.
5. Òîñêèí Ê.Ä., Æåáðîâñêèé Â.Â. Ãðûæè áðþøíîé ñòåíêè. Ì 1990; 143-145.
Ðàçìåùåíî íà Allbest.ru
…
Источник
Грыжа у детей — разновидности и способы лечения
Грыжей называют выход внутренних органов из полости, где они должны находиться в норме. У детей грыжи встречаются довольно часто. И хотя, как правило, они не вызывают никакого дискомфорта и боли, это серьезный повод обратиться к врачу.
Грыжи у маленьких детей могут быть 3 видов:
— пупочная;
— паховая;
— диафрагмальная.
Пупочная грыжа — ниболее распространеный вид грыжи у малышей, так как у них пупочное кольцо слабое. По статистике, пупочную грыжу врачи обнаруживают у каждого 5-го доношенного ребенка и у каждого 2-го недоношенного малыша. С вероятностью 70% у малыша возникнет пупочная грыжа, если она была у его родителей в детстве. Недоношенные дети в 5 раз чаще болеют грыжей, чем доношенные.
При пупочной грыжи в области пупка появляется небольшой бугорок, который становится заметным, когда малыш плачет, тужится или кашляет. Как правило, этот вид грыжи легко вправляется, если нажать на нее пальцем. Ведь пупочная грыжа — это выход петли кишечника в пространство между мышцами живота. Поэтому когда на нее слегка надавливают, она возвращается на своё место. Диагностируют пупочную грыжу обычно в первый месяц жизни новорожденного.
У детей постарше пупочная грыжа может появиться из-за поднятия тяжести.
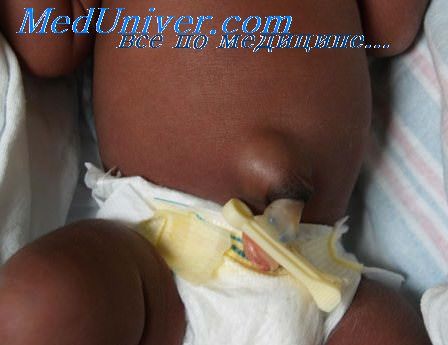
Пупочная грыжа у ребенка
Учитывая тот факт, что пупочная грыжа, редко причиняет боль, при лечении ее педиатры выбирают выжидательную позицию. Обычно небольшие пупочные грыжи размером не более 1,5 см сами по себе проходят к возрасту 3-5 лет. В качестве консервативного лечения врач может предложить пользоваться специальным пластырем, который клеится на пупочное кольцо.
Самое неприятное, что может быть показанием к срочной госпитализации и операции пупочной грыжи — это защемление петли кишечника и некроз тканей, развившейся вследствие этого. К счастью, такое защемление у маленьких детей встречается крайне редко. Также без хирургического лечения не обойтись в случае, если грыжа не заросла самостоятельно или размеры ее больше 1,5 см.
Паховая грыжа может быть как врожденной, так и приобретенной. Этот вид грыжи у новорожденных составляет лишь 5% от всех грыж, а встречается он у мальчиков 10 раз чаще, чем у девочек. При паховой грыжи происходит выпячивание грыжевого мешка в паховую область вместе с органами брюшной полости. В этом случае грыжа прощупывается у малыша в паху. У мальчиков она может опуститься в мошонку, в этом случае ее называют пахово-мошоночной.
Часто паховую грыжу сопровождают другие болезни, например, водянка яичка, аномалии в развитии позвоночника, дисплазия тазобедренных суставов, заболевания соединительной ткани (синдром Марфана). При паховой грыжи также, как и при пупочной, ребенок не испытывает боли и дискомфорта. Но оставлять паховую грыжу без внимания нельзя. Её ущемление может привести к нарушению кровоснабжения репродуктивной системы и, как следствие, к бесплодию в дальнейшем.
Паховую грыжу консервативными методами не лечат, выход в этом случае один — операция. Проводится она через небольшое отверстие лапароскопическим способом, поэтому считается не сложной, а после операции больших шрамов на месте разреза не остается. Там где недоступен эндоскопический метод, выполняется операция открытым способом этапы и техника которой описаны в этой статье.

Диафрагмальная грыжа встречается у маленьких детей довольно редко, ее диагностируют у одного новорожденного из 2000. Причины ее возникновения наследственная предрасположенность и многоводие при беременности. При диафрагмальной грыжи возникает отверстие в диафрагме — в мышце, с помощью которой человек дышит. Опасность этого вида грыжи состоит в том, что если через отверстие «выйдут» в грудную клетку внутренние органы брюшной полости, то возникнут помехи в работе сердца и лёгких, из-за чего малышу будет трудно дышать.
Если диафрагмальную грыжу у плода удалось выявить во время беременности, то могут сделать внутриутробную операцию между 26-й и 28-й неделями беременности. Делается она также лапароскопическим методом — через небольшое отверстие в трахею ребёнка устанавливается специальный баллон для стимуляции развития лёгких. Извлекают баллон после родов.
Если же диагноз диафрагмальная грыжа был установлен только после родов, новорожденному сразу делают операцию, после которой он несколько дней находится под колпаком на искусственной вентиляции лёгких.
— Также рекомендуем посетить сам раздел «Статей по хирургии.»
Автор: Искандер Милевски. Дата публикации: 9.1.2019
Источник

