Хирургическая анатомия брюшных грыж


КАТЕГОРИИ:
Архитектура-(3434)Астрономия-(809)Биология-(7483)Биотехнологии-(1457)Военное дело-(14632)Высокие технологии-(1363)География-(913)Геология-(1438)Государство-(451)Демография-(1065)Дом-(47672)Журналистика и СМИ-(912)Изобретательство-(14524)Иностранные языки-(4268)Информатика-(17799)Искусство-(1338)История-(13644)Компьютеры-(11121)Косметика-(55)Кулинария-(373)Культура-(8427)Лингвистика-(374)Литература-(1642)Маркетинг-(23702)Математика-(16968)Машиностроение-(1700)Медицина-(12668)Менеджмент-(24684)Механика-(15423)Науковедение-(506)Образование-(11852)Охрана труда-(3308)Педагогика-(5571)Полиграфия-(1312)Политика-(7869)Право-(5454)Приборостроение-(1369)Программирование-(2801)Производство-(97182)Промышленность-(8706)Психология-(18388)Религия-(3217)Связь-(10668)Сельское хозяйство-(299)Социология-(6455)Спорт-(42831)Строительство-(4793)Торговля-(5050)Транспорт-(2929)Туризм-(1568)Физика-(3942)Философия-(17015)Финансы-(26596)Химия-(22929)Экология-(12095)Экономика-(9961)Электроника-(8441)Электротехника-(4623)Энергетика-(12629)Юриспруденция-(1492)Ядерная техника-(1748)
Наружные грыжи брюшной стенки в хирургии обозначается как выхождение внутренностей через отверстия, щели, каналы брюшной стенки или через дефекты в мышечно-апоневротических слоях брюшной стенки, с сохранением целостности париетального листка брюшины (рис.1.16). Для грыжи брюшной стенки характерно наличие грыжевых ворот (отверстие, через которое грыжа выходит), грыжевого мешка (выпячивание париетальной брюшины), грыжевого содержимого (кишки, сальник и пр.) и грыжевых оболочек, располагающихся кнаружи от грыжевого мешка.
| Рис. 1.16. Наружная грыжа (схема). 1 — петля тонкой кишки (грыжевое содержимое); 2 — париетальная брюшина; 3 — париетальная фасция; 4 — мышечно-апоневротический слой; 5 — собственная фасция; 6 — поверхностная фасция; 7 — кожа; 8 — грыжевой мешок (париетальная брюшина); 9 — грыжевые ворота; 10 — шейка грыжевого мешка. |
Чаще грыжевые выпячивания встречаются в области медиальных и особенно латеральных паховых ямок. В зависимости от того, через какую ямку будет проникать грыжевое выпячивание, образуются прямые или косые паховые грыжи.
Косая паховая грыжа (hernia inguinalis obliqua) проходит через латеральную паховую ямку и далее через паховый канал и выходит через поверхностное кольцо пахового канала (рис.1.17). В начальной стадии развития грыжа не опускается за пределы пахового канала, а по мере увеличения выходит через наружное паховое кольцо и затем опускается в мошонку. Косые паховые грыжи могут быть приобретенными и врожденными.
Приобретенная паховая грыжа образуется в тех случаях, когда под воздействием внутрибрюшного давления внутренности, проталкивая впереди себя париетальный листок брюшины, за счет которой образуется грыжевой мешок, проникают в паховый канал и далее в мошонку (клетчатку больших половых губ).
Механизм образования врожденных паховых грыж несколько иной. Влагалищный отросток брюшины к концу внутриутробной жизни облитерируется, если же облитерация не происходит, возникают предпосылки для проникновения внутренностей в полость собственно влагалищной оболочки, являющейся в данном случае готовым грыжевым мешком. При врожденной паховой грыже яичко интимно спаяно с грыжевым мешком.
Т.к. врожденная и приобретенная косые паховые грыжи проходят внутри оболочек семенного канатика, то естественно, что и оболочки грыжевого мешка будут одни и те же: внутренняя семенная фасция, мышца, поднимающая яичко, и.фасция мышцы, поднимающей яичко.
| Рис. 1.17. Косая паховая грыжа (схема). 1 — париетальная брюшина; 2 — а. testicularis; 3 — ductus deferens; 4 — поперечная фасция; 5 — мышечно-апоневротичес- кий слой; 6 — собственная фасция; 7 — поверхностная фасция; 8 — кожа; 9 — яичко; 10 — влагалищная оболочка яичка; 11 — fascia spermatica interna; 12 — петля тонкой кишки (грыжевое содержимое); 13 — грыжевой мешок (париетальная брюшина); 14 — грыжевые ворота; 15 — a. epigastrica inferior; 16 — облитерированная a. umbilicalis; 17 — plica umbilicalis medialis; 18 — fossa inguinalis medialis; 19 — plica umbilicalis lateralis; 20 — шейка грыжевого мешка. |
Прямая паховая грыжа (hernia inguinalis directa)(рис.1.18) образуется в тех случаях, когда грыжевое выпячивание проходит в области медиальной паховой ямки, а т.к. проекция медиальной ямки соответствует поверхностному паховому кольцу, то грыжевое выпячивание имеет прямой ход. Длина грыжевого канала при прямой грыже намного короче, чем при косой. Семенной канатик обычно расположен снаружи от грыжевого мешка, не имея никакой связи с грыжевым мешком. Оболочкой грыжевого мешка является поперечная фасция. Прямая паховая грыжа бывает преимущественно двусторонней и только приобретенной.
| Рис. 1.18. Прямая паховая грыжа (схема). 1 — plica umbilicalis lateralis; 2 — а. epigastrica inferior; 3 — fossa inguinalis lateralis; 4 — париетальная брюшина; 5 — a. testicularis; 6 — ductus deferens; 7 — поперечная фасция; 8 — мышечно-апоневротический слой; 9 — поверхностная фасция; 10 — fascia spermatica interna; 11 — кожа; 12 — яичко; 13 — влагалищная оболочка яичка; 14 — разволокненная поперечная фасция; 15 — петля тонкой кишки (грыжевое содержимое); 16 — грыжевой мешок (париетальная брюшина); 17 — грыжевые ворота; 18 — облитерирован-ная a. umbilicalis; 19 — plica umbilicalis medialis; 20 — шейка грыжевого мешка. |
Полость живота (cavitas abdominis)
Ограничена: сверху – диафрагмой, снизу – пограничной линией (linea terminalis), отделяющей полость живота от полости малого таза, спереди – переднебоковой стенкой живота, образованной мышцами брюшного пресса, сзади – задней стенкой живота, состоящей из поясничных позвонков и мышц поясничной области. Изнутри стенки полости живота выстланы внутрибрюшной фасцией (fascia endoabdominalis).
Полость живота разделяется на два отдела: брюшную полость (cavitas peritonei) и забрюшинное пространство (spatium retroperitonealis).
Брюшина (peritoneum) – серозная оболочка, обладающая большой способностью к растяжению во время беременности и патологических процессах, при которых развивается водянка живота (асцит). Она состоит из париетальной (peritoneum parietalis), выстилающей стенки живота, и висцеральной (peritoneum visceralis), покрывающей органы брюшной полости. Вследствие перехода париетальной брюшины в висцеральную образуется замкнутый серозный листок, между листками которого имеется замкнутое щелевидное пространство, называемое полостью брюшины и содержащее небольшое количество серозной жидкости (liguor peritonei), которая увлажняет поверхность органов. С внешней средой брюшинная полость сообщается только у женщин посредством парных брюшных отверстий маточных труб. Брюшная полость – это пространство между листками париетальной брюшины, в котором находятся органы.
В местах перехода брюшины со стенки живота на орган или с органа на орган образуются связки (ligg. peritonei) или брыжейки (mesos). Некоторые из них хорошо выражены, например, брыжейка тонкой, поперечноободочной и сигмовидной кишок.
Париетальная брюшина (рис.1.19) выстилает изнутри переднюю и боковые стенки живота, вверху она переходит на диафрагму, внизу – в область большого и малого таза, сзади несколько не доходит до позвоночника, ограничивая забрюшинное пространство. Отношение висцеральной брюшины к органам не во всех случаях одинаково. Одни органы покрыты ею со всех сторон и расположены интраперитонеально: это желудок, селезенка, тонкая, слепая, поперечная ободочная и сигмовидные кишки, иногда желчный пузырь. Они полностью покрыты брюшиной за исключением узкой полосы: на желудке вдоль малой и большой кривизны, на тонкой кишке вдоль места прикрепления брыжейки (часть органа, лишенная серозного покрова, называется pars nuda). Часть органов покрыта висцеральной брюшиной с трех сторон, то есть расположены они мезоперитонеально: печень, желчный пузырь, восходящая и нисходящая ободочные кишки, начальный и конечный отделы 12-перстной кишки. Некоторые органы покрыты брюшиной только с одной стороны – экстраперитонеально: 12-перстная кишка, поджелудочная железа, иногда желчный пузырь, почки,. Органы покрытые брюшиной экстраперетониально находятся в забрюшинном пространстве.
Висцеральная брюшина, покрывая диафрагмальную поверхность печени, переходит на ее нижнюю поверхность. Листки брюшины, идущие один от передней части нижней поверхности печени, другой – от задней, у ворот встречаются и опускаются вниз по направлению к малой кривизне желудка и начальной части 12-перстной кишки, образуя связки малого сальника: печеночно-желудочную (lig. hepatogastricum) и как продолжение ее печеночно-дуоденальную (lig. hepatoduodenale).
Листки малого сальника у малой кривизны желудка расходятся, покрывают желудок спереди и сзади и у большой кривизны, вновь соединившись, опускаются книзу, образуя переднюю пластинку большого сальника (omentum majus). Спустившись вниз, порой до лобкового симфиза, листки заворачиваются и направляются вверх, образуя заднюю стенку большого сальника. Достигнув поперечной ободочной кишки, листки брюшины огибают ее передневерхнюю поверхность и направляются к задней стенке брюшной полости, где расходятся и один из них поднимается кверху, покрывая поджелудочную железу, заднюю стенку живота, частично диафрагму (париетальный листок) и, достигнув задненижнего края печени, переходит на ее нижнюю поверхность. Другой листок брюшины заворачивается и идет в обратном направлении, т.е. от задней стенки живота к поперечной ободочной кишке, которую охватывает, и вновь возвращается к задней стенке живота. Так образуется брыжейка поперечной ободочной кишки (mesocolon transversum), состоящая из четырех листков брюшины.
От корня брыжейки поперечной ободочной кишки листок брюшины опускается вниз и уже в качестве париетальной брюшины выстилает заднюю стенку живота, затем с трех сторон покрывает восходящую (справа) и нисходящую (слева) ободочные кишки. Кнутри от восходящей и нисходящей кишки париетальный листок брюшины покрывает органы забрюшинного пространства и, подходя к тонкой кишке, образует ее брыжейку, окутывая у со всех сторон. С задней стенки живота париетальный листок брюшины опускается в полость таза, где покрывает начальные отделы прямой кишки, затем выстилает стенки малого таза и переходит на мочевой пузырь (у женщин вначале покрывает матку), покрывая его сзади, с боков и сверху. С верхушки мочевого пузыря брюшина переходит на переднюю стенку живота, замыкая брюшинную полость.
| Рис.1.19. Ход брюшины в сагиттальной плоскости (схема) 1 – серповидная связка печени, lig. falciforme hepatis; 2 – печень, hepar; 3 – малый сальник, omentum minus; 4 – сальниковая сумка, bursa omentalis; 5 – желудок, gaster; 6 – поджелудочная железа, pancreas; 7 – брыжейка поперечно-ободочной кишки, mesocolon; 8 – двенадцатиперстная кишка, duodenum; 9 – брыжейка тонкой кишки, mesenterium; 10 – брыжейка сигмовидной кишки, mesosigma; 11 – прямая кишка, rectum; 12 – прямокишечно-маточное углубление (Дугласово), excavation rectouterina (Douglassi); 13 – мочевой пузырь, vesica urinaria; 14 – пузырно-маточное углубление, excavation vesicouterina; 15 – матка, uterus; 16 – большой сальник, omentum majus; 17 – желудочно-ободочная связка, lig. Gastrocolicum |
Посредством поперечной ободочной кишки и ее брыжейки брюшная полость делится на два этажа: верхний и нижний (рис.1.20). Корень брыжейки занимает поперечное положение и располагается на уровне верхнего края II поясничного позвонка, идя справа налево, т.е. от верхнего конца правой почки к верхнему концу левой. Брыжейка поперечной ободочной кишки пересекает часть 12-перстной кишки, поджелудочную железу и 12-перстно-тощий изгиб. Длина брыжейки в средних отделах достигает 10-16 см, ближе к изгибам – 2-3 см. Длина поперечной ободочной кишки колеблется от 30 до 80 см (в среднем 50 см).
В верхнем этаже расположены печень с желчным пузырем, селезенка, брюшная часть пищевода, желудок и верхняя часть 12-перстной кишки, часть поджелудочной железы, в нижнем – нижняя горизонтальная и восходящая части 12-перстной кишки, тонкая и толстая кишки, часть поджелудочной железы.
| Рис. 1.20. Верхний этаж брюшной полости 1 — hepar; 2 — lig. teres hepatis; 3 — foramen omentale; 4 — vesica biliaris; 5 — colon transversum; 6 — colon ascendens; 7 — lig. falciforme hepatis; 8 — lig. hepatoduodenalis; 9 — gaster; 10 — omentum minus; 11 — splen; 12 — lig. gastrocolicum; 13 — omentum majus. |
По бокам от восходящей и нисходящей ободочной кишки расположены правый и левый каналы брюшной полости (canalis abdominalis dextra et sinistra), образованные вследствие перехода брюшины с боковой стенки живота на ободочную кишку (рис.1.20а). С практической точки зрения наиболее важен правый канал, т.к. по нему верхний этаж сообщается с нижним и в случаях перфорации язвы 12-перстной кишки или желудка в области привратника излившееся в брюшную полость желудочно-кишечное содержимое может проникнуть в правую подвздошную область и вследствие возникновения местного воспалительного процесса может стимулировать воспаление червеобразного отростка – аппендицит. По левому каналу связь верхнего этажа с нижним отсутствует из-за наличия дифрагмально-ободочной связки (lig. phrenicocolicum), натянутым между левым изгибом ободочной кишки и диафрагмой. Сообщение верхнего этажа брюшной полости с нижним возможно еще через узкую щель между поперечной ободочной кишкой и передней стенкой живота.
Кроме каналов, в брюшной полости различают пазухи (синусы). Толстая кишка своим восходящим, поперечно-ободочным и нисходящим отделами представляет собой прямоугольник, по диагонали которого сверху вниз, слева направо проходит брыжейка тонкой кишки (рис.1.20а).
Таким образом, образуются две пазухи треугольной формы – правая и левая. Правая ограничена: справа – восходящей ободочной кишкой, сверху – поперечной ободочной кишкой, слева – как бы гипотенузой треугольника – брыжейкой тонкой кишки. Левая пазуха ограничена: слева – нисходящей ободочной кишкой, снизу – входом в полость малого таза и справа – брыжейкой тонкой кишки.
| Рис. 1.20а. Синусы и околоободочные борозды нижнего этажа брюшной полости. 1 — vesica biliaris; 2 — sinus mesentericus dexter; 3,6—canalis abdominalis dextra et sinistra 4 — sinus mesentericus sinister; 5 — radix mesenterium; 7 — gaster; 8 — splen; 9 — hepar; 10 — lig. coronarium hepatis. |
В верхнем этаже в полости брюшины различают несколько ограниченных пространств и сумок: сальниковая (bursa omentalis), правая печеночная (b. hepatica dextra), левая печеночная (bursa hepatica sinistra) и преджелудочная (b. pregastrica).
Сальниковая сумка (рис.1.19, 1.21) спереди ограничена малым сальником, задней поверхностью желудка и желудочно-ободочной связкой (lig. gastrocolicum), сзади – пристеночной брюшиной, покрывающей поджелудочную железу и заднюю стенку живота, сверху – печенью и диафрагмой, снизу – поперечной ободочной кишкой и ее брыжейкой, слева – желудочно-селезеночной и диафрагмально-селезеночной связками (ligg. gastrolienale et phrenicolienale). С общей полостью брюшины эта сумка сообщается посредство сальникового отверстия (foramen epiploicum – Winslovi), ограниченного связками: спереди – свободным краем печеночно-дуоденальной связки, снизу – дуоденально-почечной связкой (lig. duodenorenale), сзади – печеночно-почечной связкой (lig. hepatorenale), сверху – хвостатой долей печени (globus caudatus). Величина отверстия 3-4 см.
Рис. 1.21. Задняя стенка сальниковой сумки (по Синельникову,
Дата добавления: 2014-11-20; Просмотров: 4148; Нарушение авторских прав?
Нам важно ваше мнение! Был ли полезен опубликованный материал? Да | Нет
Рекомендуемые страницы:
Источник
ÀÍÀÒÎÌÎ-ÒÎÏÎÃÐÀÔÈ×ÅÑÊÈÅ ÄÀÍÍÛÅ È ÕÈÐÓÐÃÈ×ÅÑÊÀß ÀÍÀÒÎÌÈß ÁÅÄÐÅÍÍÎÉ ÃÐÛÆÈ
Ðàçëè÷íûå âèäû áåäðåííûõ ãðûæ ðàñïîëàãàþòñÿ ïîä ïàõîâîé ñâÿçêîé â îáëàñòè ñêàðïîâà òðåóãîëüíèêà. Âåðõíÿÿ ÷àñòü ñêàðïîâà òðåóãîëüíèêà ñâåðõó îãðàíè÷åíà ïàõîâîé ñâÿçêîé, ìåäèàëüíî-äëèííîé ïðèâîäÿùåé ìûøöåé (m. adductor longus), ëàòåðàëüíî ïîðòíÿæíîé ìûøöåé (m. sartorius). Ïîä ïàõîâîé ñâÿçêîé èìååòñÿ äâà ïðîñòðàíñòâà: ñîñóäèñòàÿ ëàêóíà (lacuna vasorum) è ìûøå÷íàÿ ëàêóíà (lacuna musculorum), ðàçäåëåííûå ïîäâçäîøíî-ãðåáåøêîâîé ñâÿçêîé (lig. ilio-pectineum-BNA), ïîäâçäîøíî-ãðåáåøêîâîé äóãîé (arcus ilio-pectineus-PNA), êîòîðàÿ îòõîäèò îò ïàõîâîé ñâÿçêè è ïðèêðåïëÿåòñÿ ê ïîäâçäîøíî-ãðåáåøêîâîìó âîçâûøåíèþ (eminentia ilio-pectinea). Ñîñóäèñòàÿ ëàêóíà ðàñïîëîæåíà ìåäèàëüíî, ÷åðåç íåå ïðîõîäÿò áåäðåííàÿ àðòåðèÿ è âåíà, ðàñïîëàãàþùèåñÿ íåïîñðåäñòâåííî ïîä ïàõîâîé ñâÿçêîé.
Ìûøå÷íàÿ ëàêóíà ñîäåðæèò ïîäâçäîøíî-ïîÿñíè÷íóþ ìûøöó (m. iliopsoas) è áåäðåííûé íåðâ (ï. femoralis), ðàñïîëàãàåòñÿ ëàòåðàëüíî îò ñîñóäèñòîé ëàêóíû, çàíèìàÿ îêîëî % ïðîìåæóòêà ìåæäó ïàõîâîé ñâÿçêîé è âåðõíåé âåòâüþ ëîííîé êîñòè (ðèñ. 84). Çíàíèå ýòèõ àíàòîìè÷åñêèõ îáëàñòåé èìååò áîëüøîå çíà÷åíèå ïðè äèôôåðåíöèàëüíîé äèàãíîñòèêå è ïðè îïåðàöèè ðàçëè÷íûõ âèäîâ áåäðåííûõ ãðûæ.
Ïîä ïàõîâîé ñâÿçêîé õîðîøî ðàçâèòà ïîäêîæíîæèðîâàÿ êëåò÷àòêà. Ïîâåðõíîñòíûå ëèìôàòè÷åñêèå óçëû ðàñïîëîæåíû ïîä ïàõîâîé ñâÿçêîé ïàðàëëåëüíî áåäðåííîé àðòåðèè è ïðèíèìàþò áîëüøèíñòâî ïîâåðõíîñòíûõ ëèìôàòè÷åñêèõ ñîñóäîâ íèæíåé êîíå÷íîñòè. Ãëóáîêèå ëèìôàòè÷åñêèå óçëû (ïîäïàõîâûå) ñîïðîâîæäàþò áåäðåííóþ âåíó. Ñàìûé êðóïíûé èç ýòèõ óçëîâ íîñèò íàçâàíèå óçëà Ïèðîãîâà (Ðîçåíìþëëåðà) è ðàñïîëàãàåòñÿ â ïðåäåëàõ áåäðåííîãî êîëüöà. Ýòè óçëû ïðèíèìàþò ëèìôó èç ãëóáîêèõ îòäåëîâ íèæíåé êîíå÷íîñòè.
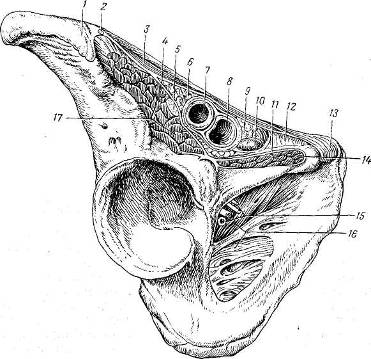
Ðèñ. 84. Ìûøå÷íàÿ è ñîñóäèñòàÿ ëàêóíû (ïîëóñõåìàòè÷åñêè) ïîLanz è Wachsmuth (Ã. Å. Îñòðîâåðõîâ, Ä. Í. Ëóáîöêèé, 10. Ì. Áîìàø. Êóðñ îïåðàòèâíîé õèðóðãèè è òîïîãðàôè÷åñêîé àíàòîìèè. Ì., 1963).
1 spina iliaca anterior superior; 2 n. cutaneus femoris lateralis; 3 lig. inguinale; 4 arcus ilio-pectmeus (lig. iliopectineum); 5 n. femoralis; 6 ramus femoralis n. genitofemoralis (n. lumbo-inguinalis BNA); 7 a. femoralis; 8 v. femoralis; 9 êëåò÷àòêà âíóòðåííåãî áåäðåííîãî êîëüöà; 10 nodus lymphaticus inguinalis profundus ( ëèìôàòè÷åñêèé óçåë Ðîçåíìþëëåðà Ïèðîãîâà ); 11 fascia pectinea; 12 lig. lacunare; 13 tuberculum pubicum; 14 m. pectineus; 15 vasaobturatoria è n.obturatorius; 16 membranaobturatoria; 17 m. iliopsoas.
Ïîâåðõíîñòíûé ëèñòîê øèðîêîé ôàñöèè áåäðà ðàñïîëàãàåòñÿ íàä áåäðåííûìè ñîñóäàìè, îáðàçóÿ ó ìåäèàëüíîãî êðàÿ âåíû ñåðïîâèäíûé îòðîñòîê (processus falciformis), êðàÿ êîòîðîãî âûðàæåíû õîðîøî è îôîðìëåíû â âèäå ïîëóëóííûõ ñêëàäîê âåðõíèé è íèæíèé ðîæêè (cornu superior, cornu inferior). Âåðõíèé ðîã ïðîõîäèò íàä áåäðåííîé âåíîé è ïîäâîðà÷èâàåòñÿ ïîä ïàõîâóþ ñâÿçêó, âïëåòàÿñü â ëàêóíàðíóþ ñâÿçêó (lig. lacunare, lig. Gimbernati).
Íèæíèé ðîã ïîäõîäèò ïîä áîëüøîé ïîäêîæíîé âåíîé, íàïðàâëÿÿñü äàëüøå ê ãðåáåøêîâîé ôàñöèè (fascia pectinea). Ïðîñòðàíñòâî, îãðàíè÷åííîå ñåðïîâèäíûì îòðîñòêîì, íàçûâàåòñÿ îâàëüíîé ÿìêîé (fossa ovalis BNA, hiatus saphenus PNA), îíî âûïîëíåíî æèðîâîé êëåò÷àòêîé è ïîêðûòî ðàçðûõëåííûì ó÷àñòêîì ïîâåðõíîñòíîãî ëèñòêà øèðîêîé ôàñöèè áåäðà (ðåøåò÷àòàÿ ôàñöèÿ fascia cribrosa). ×åðåç ýòó ôàñöèþ ïðîõîäÿò êðîâåíîñíûå è ëèìôàòè÷åñêèå ñîñóäû.
Áîëüøàÿ ïîäêîæíàÿ âåíà âïàäàåò â áåäðåííóþ âåíó íàä íèæíèì ðîãîì ñåðïîâèäíîãî îòðîñòêà íà ðàññòîÿíèè 3 ñì îò ïàõîâîé ñâÿçêè. Íà ãëóáîêîé ïëàñòèíêå øèðîêîé ôàñöèè áåäðà ðàñïîëàãàþòñÿ áåäðåííàÿ àðòåðèÿ è áåäðåííàÿ âåíà. Ãëóáîêàÿ ïëàñòèíêà (ëèñòîê) øèðîêîé ôàñöèè áåäðà ïîêðûâàåò ïîäâçäîøíîïîÿñíè÷íóþ ìûøöó (m. iliopsoas) è ãðåáåøêîâóþ ìûøöó (m. pectineus). Ýòîò ó÷àñòîê øèðîêîé ôàñöèè áåäðà íîñèò íàçâàíèå ãðåáåøêîâîé ôàñöèè. Ñ ýòîé ôàñöèåé õèðóðã âñòðå÷àåòñÿ ïðè îïåðàöèè áåäðåííîé ãðûæè è ïðè äîñòàòî÷íîé ïëîòíîñòè ôàñöèè èñïîëüçóåò åå äëÿ ïëàñòèêè.  îáëàñòè îâàëüíîé ÿìêè îòõîäÿò âåòâè a. pudenda externa, a. epigastrica superficialis, a. circumflexa ilium superficialis, ñîïðîâîæäàþùèåñÿ îäíîèìåííûìè âåíàìè, âïàäàþùèìè â áåäðåííóþ âåíó èëè áîëüøóþ ïîäêîæíóþ âåíó. Ýòè ñîñóäû ðàñïîëàãàþòñÿ â íåïîñðåäñòâåííîé áëèçîñòè ê áåäðåííîìó êàíàëó ìåñòó âûõîäà áåäðåííîé ãðûæè. Ïîâåðõíîñòíûå ñëîè èííåðâèðóþòñÿ âåòâÿìè ï. lumboinguinalis è îò÷àñòè âåòâÿìè n. iliohypogastricus è n. ilioinguinalis. Áåäðåííûé íåðâ (n. femoralis) âûõîäèò íà áåäðî ÷åðåç ìûøå÷íóþ ëàêóíó è â îáëàñòè ñêàðïîâà òðåóãîëüíèêà ðàñïîëàãàåòñÿ êíàðóæè îò áåäðåííîé àðòåðèè, îòäåëÿÿñü îò íåå ãëóáîêîé ïëàñòèíêîé øèðîêîé ôàñöèè áåäðà.
Áåäðåííûé êàíàë. À. Ï. Ïðîêóíèí (1900), ïðîâîäèâøèé èññëåäîâàíèÿ ïî àíàòîìèè áåäðåííîé ãðûæè, ïðèøåë ê çàêëþ÷åíèþ, ÷òî áåäðåííîãî êàíàëà áåç áåäðåííîé ãðûæè íåò è îáðàçîâàíèå åãî íàáëþäàåòñÿ òîëüêî ïðè ðàçâèòèè áåäðåííîé ãðûæè.
Áåäðåííàÿ ãðûæà ïðîõîäèò ñêâîçü áðþøíóþ ñòåíêó, ñïóñêàÿñü â ñîñóäèñòóþ ëàêóíó ÷åðåç âíóòðåííåå áåäðåííîå êîëüöî, îãðàíè÷åííîå ñïåðåäè (è ñâåðõó) ìåäèàëüíîé ÷àñòüþ ïàõîâîé ñâÿçêè, ñçàäè (è ñíèçó) ãîðèçîíòàëüíîé âåòâüþ ëîííîé êîñòè, ïðèêðûòîé çäåñü ëàêóíàðíîé ñâÿçêîé è îòõîäÿùåé îò íåå ãðåáåøêîâîé ôàñöèåé, ñíàðóæè áåäðåííîé âåíîé (ñîñóäèñòûì âëàãàëèùåì), à ñ ìåäèàëüíîé ñòîðîíû âîãíóòûì êðàåì ëàêóíàðíîé ñâÿçêè. Ëàêóíàðíàÿ ñâÿçêà ïðåäñòàâëÿåò ñîáîé íåáîëüøóþ, âååðîîáðàçíî ðàñùåïëÿþùóþñÿ ñóõîæèëüíóþ ïëàñòèíêó, îòõîäÿùóþ îò ïàõîâîé ñâÿçêè ê âåðõíåé âåòâè ëîííîé êîñòè íåïîñðåäñòâåííî ïåðåä ìåñòîì ïðèêðåïëåíèÿ ïàõîâîé ñâÿçêè ê ëîííîìó áóãîðêó.
Ëàêóíàðíàÿ ñâÿçêà ó ìóæ÷èí èìååò áîëüøóþ ïëîòíîñòü, ÷åì ó æåíùèí; â ïîæèëîì âîçðàñòå, îñîáåííî ó æåíùèí, ýòà ñâÿçêà îïóñêàåòñÿ è ñîïðîòèâëÿåìîñòü åå óìåíüøàåòñÿ.
Ïîïåðå÷íûå ðàçìåðû âíóòðåííåãî áåäðåííîãî êîëüöà ó ìóæ÷èí ñîñòàâëÿþò 1,2 ñì, ó æåíùèí 1,8 ñì. Áîëüøèå ðàçìåðû âíóòðåííåãî áåäðåííîãî êîëüöà ó æåíùèí îòðàæàþò àíàòîìè÷åñêèå îñîáåííîñòè òàçà æåíùèí, èìåþùåãî áîëüøèå ðàçìåðû â ãîðèçîíòàëüíîé ïëîñêîñòè.  ðàííåì äåòñêîì âîçðàñòå âíóòðåííåå áåäðåííîå êîëüöî èìååò âèä óçêîé ùåëè, ÷åì, î÷åâèäíî, îáúÿñíÿåòñÿ áîëüøàÿ ðåäêîñòü áåäðåííûõ ãðûæ ó äåòåé.
Ïðè îñìîòðå ïåðåäíåé ñòåíêè æèâîòà ñî ñòîðîíû áðþøíîé ïîëîñòè ïîä ïàõîâîé ñâÿçêîé âèäíî íåáîëüøîå óãëóáëåíèå áðþøèíû, ðàñïîëîæåííîå ñîîòâåòñòâåííî âíóòðåííåìó áåäðåííîìó êîëüöó ìåäèàëüíåå áåäðåííûõ ñîñóäîâ; ýòî óãëóáëåíèå (fovea femoralis) îòäåëÿåòñÿ îò ëåæàùåé íàä íèì fovea inguinalis medialis ëèøü ïàõîâîé ñâÿçêîé, à îò ëåæàùåé ïîä íèì fovea obturatoria âåðõíåé âåòâüþ ëîííîé êîñòè. Òàêèì îáðàçîì, àíàòîìè÷åñêèå îáðàçîâàíèÿ íèæíåãî îòäåëà ïåðåäíåé áðþøíîé ñòåíêè íàä è ïîä ïàõîâîé ñâÿçêîé îïðåäåëÿþò âîçìîæíîñòü ðàçâèòèÿ ÷åòûðåõ âèäîâ íàðóæíûõ áðþøíûõ ãðûæ (ïàõîâàÿ êîñàÿ, ïàõîâàÿ ïðÿìàÿ, áåäðåííàÿ è çàïèðàòåëüíàÿ).
Ïðîéäÿ ÷åðåç âíóòðåííåå áåäðåííîå êîëüöî (anulus femoralis internus) è îáðàçóÿ áåäðåííûé êàíàë (äëèíîé 12 ñì), áåäðåííûå ãðûæè âûõîäÿò èç-ïîä ïàõîâîé ñâÿçêè êíóòðè îò áåäðåííîé âåíû. Íàðóæíîå áåäðåííîå êîëüöî (anulus femoralis externus) ðàñïîëàãàåòñÿ íà ðàññòîÿíèè 22,5 ñì êíèçó îò ïàõîâîé ñâÿçêè. Áåäðåííûé êàíàë ÿâëÿåòñÿ «ñëàáûì» ìåñòîì â ñîñóäèñòîé ëàêóíå. Ïðîõîäÿ êîðîòêèé áåäðåííûé êàíàë, áåäðåííàÿ ãðûæà âñòðå÷àåò íà ñâîåì ïóòè èìåþùèåñÿ çäåñü àíàòîìè÷åñêèå îáðàçîâàíèÿ, êîòîðûå è ñîñòàâëÿþò îáîëî÷êè ãðûæåâîãî ìåøêà ïðåäáðþøèííóþ êëåò÷àòêó, ôàñöèàëüíóþ ïëàñòèíêó (septum femorale), îáðàçîâàííóþ ïîïåðå÷íîé ôàñöèåé, õîðîøî ðàçâèòóþ æèðîâóþ êëåò÷àòêó êàíàëà, ðåøåò÷àòóþ ôàñöèþ, ïîäêîæíóþ êëåò÷àòêó è êîæó.
Ïðè áåðåæíîì àíàòîìè÷íîì ðàññå÷åíèè òêàíåé âî âðåìÿ îïåðàöèè áåäðåííîé ãðûæè îáíàðóæåíèå è âûäåëåíèå ãðûæåâîãî ìåøêà îáû÷íî íå ïðåäñòàâëÿåò êàêèõ-ëèáî òðóäíîñòåé. Ñëåäóåò èìåòü â âèäó îòíîøåíèå ãðûæåâîãî âûïÿ÷èâàíèÿ ê áëèçëåæàùèì êðîâåíîñíûì ñîñóäàì: êíàðóæè v. femoralis, ñâåðõó a. epigastrica inferior, ìåäèàëüíî a. obturatoria â òåõ ñëó÷àÿõ, êîãäà îíà îòõîäèò a. epigastrica inferior. Ïðè ýòîì âàðèàíòå õîäà çàïèðàòåëüíîé àðòåðèè ãðûæåâûå âîðîòà îêàçûâàþòñÿ îêðóæåííûìè êîëüöîì èç ñîñóäîâ (v. femoralis, a. epigastrica inferior, a. obturatoria), êîòîðîå íà çàðå õèðóðãèè íàçâàëè «corona mortis» (âåíåö ñìåðòè) èç-çà îïàñíîñòè ïîâðåæäåíèÿ çàïèðàòåëüíîé àðòåðèè.
Õèðóðãè÷åñêàÿ àíàòîìèÿ áåäðåííîé ãðûæè ñòàâèò îñíîâíîé çàäà÷åé õèðóðãè÷åñêîãî ëå÷åíèÿ áåäðåííûõ ãðûæ ëèêâèäàöèþ áðþøèííîé âîðîíêè è çàêðûòèå âíóòðåííåãî áåäðåííîãî êîëüöà.
Ñòàòèñòè÷åñêèå äàííûå. Ïî ñâîåé ÷àñòîòå áåäðåííûå ãðûæè ñòîÿò íà âòîðîì ìåñòå ïîñëå ïàõîâûõ, ñîñòàâëÿÿ îò 16,9 (Ã. Â. Àëèïîâ, 1923) äî 5,3 % (Â. È. Äîáðîòâîðñêèé, 1935) îáùåãî ÷èñëà ãðûæ áðþøíîé ñòåíêè. Íàèáîëüøåå êîëè÷åñòâî áåäðåííûõ ãðûæ íàáëþäàåòñÿ ó áîëüíûõ â âîçðàñòå 4060 ëåò. Áåäðåííûå ãðûæè ðàçâèâàþòñÿ ÷àùå ó æåíùèí, ñîñòàâëÿÿ îò 80 (Ï. È. Òèõîâ, 1914) äî 74 % (Ë. Í. Êåíàðñêàÿ, 1941). Ó äåòåé áåäðåííûå ãðûæè áûâàþò êðàéíå ðåäêî. Í. Â. Øâàðö íàáëþäàë áåäðåííóþ ãðûæó òîëüêî îäèí ðàç ó äåâî÷êè 9 ëåò. Íà ìàòåðèàëå äåòñêèõ áîëüíèö Ìîñêâû çà 1937 ã. áåäðåííûå ãðûæè ó äåòåé äî 11-ëåòíåãî âîçðàñòà íå âñòðå÷àëèñü (Ë. Í. Êåíàðñêàÿ).
Ïî äàííûì ëèòåðàòóðû, ïðàâîñòîðîííèå áåäðåííûå ãðûæè íàáëþäàþòñÿ â 63 %, ëåâîñòîðîííèå â 30 %, äâóñòîðîííèå â 7 %. Ñî÷åòàíèå áåäðåííûõ ãðûæ ñ äðóãèìè ãðûæàìè áðþøíîé ñòåíêè îòìå÷àëîñü, ïî äàííûì Ë. Í. Êåíàðñêîé, â 5,5 %. Äâóñòîðîííèå áåäðåííûå ãðûæè áûâàþò ÷àùå â ïîæèëîì âîçðàñòå.
Íàèáîëåå ÷àñòî âñòðå÷àåòñÿ òàê íàçûâàåìàÿ òèïè÷íàÿ áåäðåííàÿ ãðûæà (hernia femoralis typica), âûõîäÿùàÿ ïîä ïàõîâîé ñâÿçêîé èç áåäðåííîãî êàíàëà, ìåäèàëüíåå áåäðåííîé âåíû. Òèïè÷íûå áåäðåííûå ãðûæè ìîãóò èìåòü îòäåëüíûå âûïÿ÷èâàíèÿ äèâåðòèêóëû, îòõîäÿùèå â ñòîðîíó îò îñíîâíîãî ìåøêà, îáðàçóÿ òàê íàçûâàåìóþ hernia femoralis interparietalis. Íàáëþäàþòñÿ è ìíîãîêàìåðíûå ãðûæåâûå ìåøêè, âûõîäÿùèå â îòäåëüíûå îòâåðñòèÿ èñòîí÷åííîé ðåøåò÷àòîé ïëàñòèíêè. Îòêëîíåíèÿ îò îáû÷íîãî âèäà ãðûæåâîãî ìåøêà îïðåäåëÿþòñÿ îáû÷íî íà îïåðàöèè.  ðåäêèõ ñëó÷àÿõ ê ãðûæåâîìó ìåøêó áåäðåííîé ãðûæè ìîæåò ïðèëåãàòü ñìåùåííîå ÿè÷êî (À. Ï. Êðûìîâ). Î áåäðåííîé ýêòîïèè, ïðè êîòîðîé ÿè÷êî ðàñïîëàãàåòñÿ â ñêàðïîâîì òðåóãîëüíèêå, áëèæå ê ìåäèàëüíîé ïîâåðõíîñòè áåäðà, óïîìèíàåò Å. Ñ. Øàõáàçÿí (1957).
Ñîäåðæèìîå ãðûæåâûõ ìåøêîâ áåäðåííîé ãðûæè. Ãðûæåâûå ìåøêè áåäðåííîé ãðûæè ÷àùå âûïîëíÿþòñÿ ñàëüíèêîì è ïåòëÿìè òîíêîé êèøêè, ðåæå âñòðå÷àåòñÿ ñëåïàÿ êèøêà ñ ÷åðâåîáðàçíûì îòðîñòêîì, êðàéíå ðåäêî æåëóäîê, æåë÷íûé ïóçûðü.
Âìåñòå ñ ãðûæåâûì ìåøêîì ïðè áåäðåííûõ ãðûæàõ ìîãóò ñïóñêàòüñÿ ìî÷åâîé ïóçûðü è ìî÷åòî÷íèêè. Ðàçâèòèå áåäðåííûõ ãðûæ â ýòèõ ñëó÷àÿõ ïðîèñõîäèò ïî òèïó ñêîëüçÿùèõ ãðûæ.
Ìî÷åâîé ïóçûðü ìîæåò ðàñïîëàãàòüñÿ ïàðàïåðèòî-íåàëüíî, ýêñòðàïåðèòîíåàëüíî è èíòðàïåðèãîíåàëüíî, ÷òî ñîîòâåòñòâóåò òàêîìó æå ðàñïðåäåëåíèþ è ïðè ïàõîâûõ ãðûæàõ ìî÷åâîãî ïóçûðÿ. Êàê èñêëþ÷åíèå ìîæåò íàáëþäàòüñÿ ñîñêàëüçûâàíèå ìî÷åòî÷íèêà.
Источник


