Хирургическая анатомия ущемленных грыж
ÀÍÀÒÎÌÎ-ÒÎÏÎÃÐÀÔÈ×ÅÑÊÈÅ ÄÀÍÍÛÅ È ÕÈÐÓÐÃÈ×ÅÑÊÀß ÀÍÀÒÎÌÈß ÁÅÄÐÅÍÍÎÉ ÃÐÛÆÈ
Ðàçëè÷íûå âèäû áåäðåííûõ ãðûæ ðàñïîëàãàþòñÿ ïîä ïàõîâîé ñâÿçêîé â îáëàñòè ñêàðïîâà òðåóãîëüíèêà. Âåðõíÿÿ ÷àñòü ñêàðïîâà òðåóãîëüíèêà ñâåðõó îãðàíè÷åíà ïàõîâîé ñâÿçêîé, ìåäèàëüíî-äëèííîé ïðèâîäÿùåé ìûøöåé (m. adductor longus), ëàòåðàëüíî ïîðòíÿæíîé ìûøöåé (m. sartorius). Ïîä ïàõîâîé ñâÿçêîé èìååòñÿ äâà ïðîñòðàíñòâà: ñîñóäèñòàÿ ëàêóíà (lacuna vasorum) è ìûøå÷íàÿ ëàêóíà (lacuna musculorum), ðàçäåëåííûå ïîäâçäîøíî-ãðåáåøêîâîé ñâÿçêîé (lig. ilio-pectineum-BNA), ïîäâçäîøíî-ãðåáåøêîâîé äóãîé (arcus ilio-pectineus-PNA), êîòîðàÿ îòõîäèò îò ïàõîâîé ñâÿçêè è ïðèêðåïëÿåòñÿ ê ïîäâçäîøíî-ãðåáåøêîâîìó âîçâûøåíèþ (eminentia ilio-pectinea). Ñîñóäèñòàÿ ëàêóíà ðàñïîëîæåíà ìåäèàëüíî, ÷åðåç íåå ïðîõîäÿò áåäðåííàÿ àðòåðèÿ è âåíà, ðàñïîëàãàþùèåñÿ íåïîñðåäñòâåííî ïîä ïàõîâîé ñâÿçêîé.
Ìûøå÷íàÿ ëàêóíà ñîäåðæèò ïîäâçäîøíî-ïîÿñíè÷íóþ ìûøöó (m. iliopsoas) è áåäðåííûé íåðâ (ï. femoralis), ðàñïîëàãàåòñÿ ëàòåðàëüíî îò ñîñóäèñòîé ëàêóíû, çàíèìàÿ îêîëî % ïðîìåæóòêà ìåæäó ïàõîâîé ñâÿçêîé è âåðõíåé âåòâüþ ëîííîé êîñòè (ðèñ. 84). Çíàíèå ýòèõ àíàòîìè÷åñêèõ îáëàñòåé èìååò áîëüøîå çíà÷åíèå ïðè äèôôåðåíöèàëüíîé äèàãíîñòèêå è ïðè îïåðàöèè ðàçëè÷íûõ âèäîâ áåäðåííûõ ãðûæ.
Ïîä ïàõîâîé ñâÿçêîé õîðîøî ðàçâèòà ïîäêîæíîæèðîâàÿ êëåò÷àòêà. Ïîâåðõíîñòíûå ëèìôàòè÷åñêèå óçëû ðàñïîëîæåíû ïîä ïàõîâîé ñâÿçêîé ïàðàëëåëüíî áåäðåííîé àðòåðèè è ïðèíèìàþò áîëüøèíñòâî ïîâåðõíîñòíûõ ëèìôàòè÷åñêèõ ñîñóäîâ íèæíåé êîíå÷íîñòè. Ãëóáîêèå ëèìôàòè÷åñêèå óçëû (ïîäïàõîâûå) ñîïðîâîæäàþò áåäðåííóþ âåíó. Ñàìûé êðóïíûé èç ýòèõ óçëîâ íîñèò íàçâàíèå óçëà Ïèðîãîâà (Ðîçåíìþëëåðà) è ðàñïîëàãàåòñÿ â ïðåäåëàõ áåäðåííîãî êîëüöà. Ýòè óçëû ïðèíèìàþò ëèìôó èç ãëóáîêèõ îòäåëîâ íèæíåé êîíå÷íîñòè.

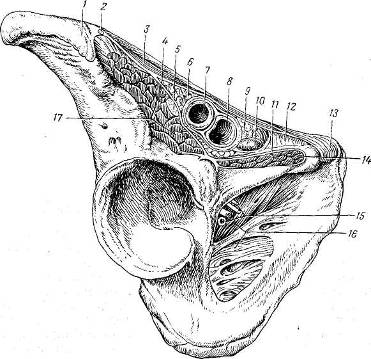
Ðèñ. 84. Ìûøå÷íàÿ è ñîñóäèñòàÿ ëàêóíû (ïîëóñõåìàòè÷åñêè) ïîLanz è Wachsmuth (Ã. Å. Îñòðîâåðõîâ, Ä. Í. Ëóáîöêèé, 10. Ì. Áîìàø. Êóðñ îïåðàòèâíîé õèðóðãèè è òîïîãðàôè÷åñêîé àíàòîìèè. Ì., 1963).
1 spina iliaca anterior superior; 2 n. cutaneus femoris lateralis; 3 lig. inguinale; 4 arcus ilio-pectmeus (lig. iliopectineum); 5 n. femoralis; 6 ramus femoralis n. genitofemoralis (n. lumbo-inguinalis BNA); 7 a. femoralis; 8 v. femoralis; 9 êëåò÷àòêà âíóòðåííåãî áåäðåííîãî êîëüöà; 10 nodus lymphaticus inguinalis profundus ( ëèìôàòè÷åñêèé óçåë Ðîçåíìþëëåðà Ïèðîãîâà ); 11 fascia pectinea; 12 lig. lacunare; 13 tuberculum pubicum; 14 m. pectineus; 15 vasaobturatoria è n.obturatorius; 16 membranaobturatoria; 17 m. iliopsoas.
Ïîâåðõíîñòíûé ëèñòîê øèðîêîé ôàñöèè áåäðà ðàñïîëàãàåòñÿ íàä áåäðåííûìè ñîñóäàìè, îáðàçóÿ ó ìåäèàëüíîãî êðàÿ âåíû ñåðïîâèäíûé îòðîñòîê (processus falciformis), êðàÿ êîòîðîãî âûðàæåíû õîðîøî è îôîðìëåíû â âèäå ïîëóëóííûõ ñêëàäîê âåðõíèé è íèæíèé ðîæêè (cornu superior, cornu inferior). Âåðõíèé ðîã ïðîõîäèò íàä áåäðåííîé âåíîé è ïîäâîðà÷èâàåòñÿ ïîä ïàõîâóþ ñâÿçêó, âïëåòàÿñü â ëàêóíàðíóþ ñâÿçêó (lig. lacunare, lig. Gimbernati).
Íèæíèé ðîã ïîäõîäèò ïîä áîëüøîé ïîäêîæíîé âåíîé, íàïðàâëÿÿñü äàëüøå ê ãðåáåøêîâîé ôàñöèè (fascia pectinea). Ïðîñòðàíñòâî, îãðàíè÷åííîå ñåðïîâèäíûì îòðîñòêîì, íàçûâàåòñÿ îâàëüíîé ÿìêîé (fossa ovalis BNA, hiatus saphenus PNA), îíî âûïîëíåíî æèðîâîé êëåò÷àòêîé è ïîêðûòî ðàçðûõëåííûì ó÷àñòêîì ïîâåðõíîñòíîãî ëèñòêà øèðîêîé ôàñöèè áåäðà (ðåøåò÷àòàÿ ôàñöèÿ fascia cribrosa). ×åðåç ýòó ôàñöèþ ïðîõîäÿò êðîâåíîñíûå è ëèìôàòè÷åñêèå ñîñóäû.
Áîëüøàÿ ïîäêîæíàÿ âåíà âïàäàåò â áåäðåííóþ âåíó íàä íèæíèì ðîãîì ñåðïîâèäíîãî îòðîñòêà íà ðàññòîÿíèè 3 ñì îò ïàõîâîé ñâÿçêè. Íà ãëóáîêîé ïëàñòèíêå øèðîêîé ôàñöèè áåäðà ðàñïîëàãàþòñÿ áåäðåííàÿ àðòåðèÿ è áåäðåííàÿ âåíà. Ãëóáîêàÿ ïëàñòèíêà (ëèñòîê) øèðîêîé ôàñöèè áåäðà ïîêðûâàåò ïîäâçäîøíîïîÿñíè÷íóþ ìûøöó (m. iliopsoas) è ãðåáåøêîâóþ ìûøöó (m. pectineus). Ýòîò ó÷àñòîê øèðîêîé ôàñöèè áåäðà íîñèò íàçâàíèå ãðåáåøêîâîé ôàñöèè. Ñ ýòîé ôàñöèåé õèðóðã âñòðå÷àåòñÿ ïðè îïåðàöèè áåäðåííîé ãðûæè è ïðè äîñòàòî÷íîé ïëîòíîñòè ôàñöèè èñïîëüçóåò åå äëÿ ïëàñòèêè.  îáëàñòè îâàëüíîé ÿìêè îòõîäÿò âåòâè a. pudenda externa, a. epigastrica superficialis, a. circumflexa ilium superficialis, ñîïðîâîæäàþùèåñÿ îäíîèìåííûìè âåíàìè, âïàäàþùèìè â áåäðåííóþ âåíó èëè áîëüøóþ ïîäêîæíóþ âåíó. Ýòè ñîñóäû ðàñïîëàãàþòñÿ â íåïîñðåäñòâåííîé áëèçîñòè ê áåäðåííîìó êàíàëó ìåñòó âûõîäà áåäðåííîé ãðûæè. Ïîâåðõíîñòíûå ñëîè èííåðâèðóþòñÿ âåòâÿìè ï. lumboinguinalis è îò÷àñòè âåòâÿìè n. iliohypogastricus è n. ilioinguinalis. Áåäðåííûé íåðâ (n. femoralis) âûõîäèò íà áåäðî ÷åðåç ìûøå÷íóþ ëàêóíó è â îáëàñòè ñêàðïîâà òðåóãîëüíèêà ðàñïîëàãàåòñÿ êíàðóæè îò áåäðåííîé àðòåðèè, îòäåëÿÿñü îò íåå ãëóáîêîé ïëàñòèíêîé øèðîêîé ôàñöèè áåäðà.
Áåäðåííûé êàíàë. À. Ï. Ïðîêóíèí (1900), ïðîâîäèâøèé èññëåäîâàíèÿ ïî àíàòîìèè áåäðåííîé ãðûæè, ïðèøåë ê çàêëþ÷åíèþ, ÷òî áåäðåííîãî êàíàëà áåç áåäðåííîé ãðûæè íåò è îáðàçîâàíèå åãî íàáëþäàåòñÿ òîëüêî ïðè ðàçâèòèè áåäðåííîé ãðûæè.
Áåäðåííàÿ ãðûæà ïðîõîäèò ñêâîçü áðþøíóþ ñòåíêó, ñïóñêàÿñü â ñîñóäèñòóþ ëàêóíó ÷åðåç âíóòðåííåå áåäðåííîå êîëüöî, îãðàíè÷åííîå ñïåðåäè (è ñâåðõó) ìåäèàëüíîé ÷àñòüþ ïàõîâîé ñâÿçêè, ñçàäè (è ñíèçó) ãîðèçîíòàëüíîé âåòâüþ ëîííîé êîñòè, ïðèêðûòîé çäåñü ëàêóíàðíîé ñâÿçêîé è îòõîäÿùåé îò íåå ãðåáåøêîâîé ôàñöèåé, ñíàðóæè áåäðåííîé âåíîé (ñîñóäèñòûì âëàãàëèùåì), à ñ ìåäèàëüíîé ñòîðîíû âîãíóòûì êðàåì ëàêóíàðíîé ñâÿçêè. Ëàêóíàðíàÿ ñâÿçêà ïðåäñòàâëÿåò ñîáîé íåáîëüøóþ, âååðîîáðàçíî ðàñùåïëÿþùóþñÿ ñóõîæèëüíóþ ïëàñòèíêó, îòõîäÿùóþ îò ïàõîâîé ñâÿçêè ê âåðõíåé âåòâè ëîííîé êîñòè íåïîñðåäñòâåííî ïåðåä ìåñòîì ïðèêðåïëåíèÿ ïàõîâîé ñâÿçêè ê ëîííîìó áóãîðêó.
Ëàêóíàðíàÿ ñâÿçêà ó ìóæ÷èí èìååò áîëüøóþ ïëîòíîñòü, ÷åì ó æåíùèí; â ïîæèëîì âîçðàñòå, îñîáåííî ó æåíùèí, ýòà ñâÿçêà îïóñêàåòñÿ è ñîïðîòèâëÿåìîñòü åå óìåíüøàåòñÿ.
Ïîïåðå÷íûå ðàçìåðû âíóòðåííåãî áåäðåííîãî êîëüöà ó ìóæ÷èí ñîñòàâëÿþò 1,2 ñì, ó æåíùèí 1,8 ñì. Áîëüøèå ðàçìåðû âíóòðåííåãî áåäðåííîãî êîëüöà ó æåíùèí îòðàæàþò àíàòîìè÷åñêèå îñîáåííîñòè òàçà æåíùèí, èìåþùåãî áîëüøèå ðàçìåðû â ãîðèçîíòàëüíîé ïëîñêîñòè.  ðàííåì äåòñêîì âîçðàñòå âíóòðåííåå áåäðåííîå êîëüöî èìååò âèä óçêîé ùåëè, ÷åì, î÷åâèäíî, îáúÿñíÿåòñÿ áîëüøàÿ ðåäêîñòü áåäðåííûõ ãðûæ ó äåòåé.
Ïðè îñìîòðå ïåðåäíåé ñòåíêè æèâîòà ñî ñòîðîíû áðþøíîé ïîëîñòè ïîä ïàõîâîé ñâÿçêîé âèäíî íåáîëüøîå óãëóáëåíèå áðþøèíû, ðàñïîëîæåííîå ñîîòâåòñòâåííî âíóòðåííåìó áåäðåííîìó êîëüöó ìåäèàëüíåå áåäðåííûõ ñîñóäîâ; ýòî óãëóáëåíèå (fovea femoralis) îòäåëÿåòñÿ îò ëåæàùåé íàä íèì fovea inguinalis medialis ëèøü ïàõîâîé ñâÿçêîé, à îò ëåæàùåé ïîä íèì fovea obturatoria âåðõíåé âåòâüþ ëîííîé êîñòè. Òàêèì îáðàçîì, àíàòîìè÷åñêèå îáðàçîâàíèÿ íèæíåãî îòäåëà ïåðåäíåé áðþøíîé ñòåíêè íàä è ïîä ïàõîâîé ñâÿçêîé îïðåäåëÿþò âîçìîæíîñòü ðàçâèòèÿ ÷åòûðåõ âèäîâ íàðóæíûõ áðþøíûõ ãðûæ (ïàõîâàÿ êîñàÿ, ïàõîâàÿ ïðÿìàÿ, áåäðåííàÿ è çàïèðàòåëüíàÿ).
Ïðîéäÿ ÷åðåç âíóòðåííåå áåäðåííîå êîëüöî (anulus femoralis internus) è îáðàçóÿ áåäðåííûé êàíàë (äëèíîé 12 ñì), áåäðåííûå ãðûæè âûõîäÿò èç-ïîä ïàõîâîé ñâÿçêè êíóòðè îò áåäðåííîé âåíû. Íàðóæíîå áåäðåííîå êîëüöî (anulus femoralis externus) ðàñïîëàãàåòñÿ íà ðàññòîÿíèè 22,5 ñì êíèçó îò ïàõîâîé ñâÿçêè. Áåäðåííûé êàíàë ÿâëÿåòñÿ «ñëàáûì» ìåñòîì â ñîñóäèñòîé ëàêóíå. Ïðîõîäÿ êîðîòêèé áåäðåííûé êàíàë, áåäðåííàÿ ãðûæà âñòðå÷àåò íà ñâîåì ïóòè èìåþùèåñÿ çäåñü àíàòîìè÷åñêèå îáðàçîâàíèÿ, êîòîðûå è ñîñòàâëÿþò îáîëî÷êè ãðûæåâîãî ìåøêà ïðåäáðþøèííóþ êëåò÷àòêó, ôàñöèàëüíóþ ïëàñòèíêó (septum femorale), îáðàçîâàííóþ ïîïåðå÷íîé ôàñöèåé, õîðîøî ðàçâèòóþ æèðîâóþ êëåò÷àòêó êàíàëà, ðåøåò÷àòóþ ôàñöèþ, ïîäêîæíóþ êëåò÷àòêó è êîæó.
Ïðè áåðåæíîì àíàòîìè÷íîì ðàññå÷åíèè òêàíåé âî âðåìÿ îïåðàöèè áåäðåííîé ãðûæè îáíàðóæåíèå è âûäåëåíèå ãðûæåâîãî ìåøêà îáû÷íî íå ïðåäñòàâëÿåò êàêèõ-ëèáî òðóäíîñòåé. Ñëåäóåò èìåòü â âèäó îòíîøåíèå ãðûæåâîãî âûïÿ÷èâàíèÿ ê áëèçëåæàùèì êðîâåíîñíûì ñîñóäàì: êíàðóæè v. femoralis, ñâåðõó a. epigastrica inferior, ìåäèàëüíî a. obturatoria â òåõ ñëó÷àÿõ, êîãäà îíà îòõîäèò a. epigastrica inferior. Ïðè ýòîì âàðèàíòå õîäà çàïèðàòåëüíîé àðòåðèè ãðûæåâûå âîðîòà îêàçûâàþòñÿ îêðóæåííûìè êîëüöîì èç ñîñóäîâ (v. femoralis, a. epigastrica inferior, a. obturatoria), êîòîðîå íà çàðå õèðóðãèè íàçâàëè «corona mortis» (âåíåö ñìåðòè) èç-çà îïàñíîñòè ïîâðåæäåíèÿ çàïèðàòåëüíîé àðòåðèè.
Õèðóðãè÷åñêàÿ àíàòîìèÿ áåäðåííîé ãðûæè ñòàâèò îñíîâíîé çàäà÷åé õèðóðãè÷åñêîãî ëå÷åíèÿ áåäðåííûõ ãðûæ ëèêâèäàöèþ áðþøèííîé âîðîíêè è çàêðûòèå âíóòðåííåãî áåäðåííîãî êîëüöà.
Ñòàòèñòè÷åñêèå äàííûå. Ïî ñâîåé ÷àñòîòå áåäðåííûå ãðûæè ñòîÿò íà âòîðîì ìåñòå ïîñëå ïàõîâûõ, ñîñòàâëÿÿ îò 16,9 (Ã. Â. Àëèïîâ, 1923) äî 5,3 % (Â. È. Äîáðîòâîðñêèé, 1935) îáùåãî ÷èñëà ãðûæ áðþøíîé ñòåíêè. Íàèáîëüøåå êîëè÷åñòâî áåäðåííûõ ãðûæ íàáëþäàåòñÿ ó áîëüíûõ â âîçðàñòå 4060 ëåò. Áåäðåííûå ãðûæè ðàçâèâàþòñÿ ÷àùå ó æåíùèí, ñîñòàâëÿÿ îò 80 (Ï. È. Òèõîâ, 1914) äî 74 % (Ë. Í. Êåíàðñêàÿ, 1941). Ó äåòåé áåäðåííûå ãðûæè áûâàþò êðàéíå ðåäêî. Í. Â. Øâàðö íàáëþäàë áåäðåííóþ ãðûæó òîëüêî îäèí ðàç ó äåâî÷êè 9 ëåò. Íà ìàòåðèàëå äåòñêèõ áîëüíèö Ìîñêâû çà 1937 ã. áåäðåííûå ãðûæè ó äåòåé äî 11-ëåòíåãî âîçðàñòà íå âñòðå÷àëèñü (Ë. Í. Êåíàðñêàÿ).
Ïî äàííûì ëèòåðàòóðû, ïðàâîñòîðîííèå áåäðåííûå ãðûæè íàáëþäàþòñÿ â 63 %, ëåâîñòîðîííèå â 30 %, äâóñòîðîííèå â 7 %. Ñî÷åòàíèå áåäðåííûõ ãðûæ ñ äðóãèìè ãðûæàìè áðþøíîé ñòåíêè îòìå÷àëîñü, ïî äàííûì Ë. Í. Êåíàðñêîé, â 5,5 %. Äâóñòîðîííèå áåäðåííûå ãðûæè áûâàþò ÷àùå â ïîæèëîì âîçðàñòå.
Íàèáîëåå ÷àñòî âñòðå÷àåòñÿ òàê íàçûâàåìàÿ òèïè÷íàÿ áåäðåííàÿ ãðûæà (hernia femoralis typica), âûõîäÿùàÿ ïîä ïàõîâîé ñâÿçêîé èç áåäðåííîãî êàíàëà, ìåäèàëüíåå áåäðåííîé âåíû. Òèïè÷íûå áåäðåííûå ãðûæè ìîãóò èìåòü îòäåëüíûå âûïÿ÷èâàíèÿ äèâåðòèêóëû, îòõîäÿùèå â ñòîðîíó îò îñíîâíîãî ìåøêà, îáðàçóÿ òàê íàçûâàåìóþ hernia femoralis interparietalis. Íàáëþäàþòñÿ è ìíîãîêàìåðíûå ãðûæåâûå ìåøêè, âûõîäÿùèå â îòäåëüíûå îòâåðñòèÿ èñòîí÷åííîé ðåøåò÷àòîé ïëàñòèíêè. Îòêëîíåíèÿ îò îáû÷íîãî âèäà ãðûæåâîãî ìåøêà îïðåäåëÿþòñÿ îáû÷íî íà îïåðàöèè.  ðåäêèõ ñëó÷àÿõ ê ãðûæåâîìó ìåøêó áåäðåííîé ãðûæè ìîæåò ïðèëåãàòü ñìåùåííîå ÿè÷êî (À. Ï. Êðûìîâ). Î áåäðåííîé ýêòîïèè, ïðè êîòîðîé ÿè÷êî ðàñïîëàãàåòñÿ â ñêàðïîâîì òðåóãîëüíèêå, áëèæå ê ìåäèàëüíîé ïîâåðõíîñòè áåäðà, óïîìèíàåò Å. Ñ. Øàõáàçÿí (1957).
Ñîäåðæèìîå ãðûæåâûõ ìåøêîâ áåäðåííîé ãðûæè. Ãðûæåâûå ìåøêè áåäðåííîé ãðûæè ÷àùå âûïîëíÿþòñÿ ñàëüíèêîì è ïåòëÿìè òîíêîé êèøêè, ðåæå âñòðå÷àåòñÿ ñëåïàÿ êèøêà ñ ÷åðâåîáðàçíûì îòðîñòêîì, êðàéíå ðåäêî æåëóäîê, æåë÷íûé ïóçûðü.
Âìåñòå ñ ãðûæåâûì ìåøêîì ïðè áåäðåííûõ ãðûæàõ ìîãóò ñïóñêàòüñÿ ìî÷åâîé ïóçûðü è ìî÷åòî÷íèêè. Ðàçâèòèå áåäðåííûõ ãðûæ â ýòèõ ñëó÷àÿõ ïðîèñõîäèò ïî òèïó ñêîëüçÿùèõ ãðûæ.
Ìî÷åâîé ïóçûðü ìîæåò ðàñïîëàãàòüñÿ ïàðàïåðèòî-íåàëüíî, ýêñòðàïåðèòîíåàëüíî è èíòðàïåðèãîíåàëüíî, ÷òî ñîîòâåòñòâóåò òàêîìó æå ðàñïðåäåëåíèþ è ïðè ïàõîâûõ ãðûæàõ ìî÷åâîãî ïóçûðÿ. Êàê èñêëþ÷åíèå ìîæåò íàáëþäàòüñÿ ñîñêàëüçûâàíèå ìî÷åòî÷íèêà.
Источник
МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ РЕСПУБЛИКИ БЕЛАРУСЬ
УЧРЕЖДЕНИЕ ОБРАЗОВАНИЯ
«ГОМЕЛЬСКИЙ ГОСУДАРСТВЕННЫЙ МЕДИЦИНСКИЙ УНИВЕРСИТЕТ»
Курс оперативной хирургии
и топографической анатомии
Медико-диагностический факультет 3 курс
Утверждено на заседании кафедры
протокол №_____ от «____» 2006г.
ТЕМА: АНАТОМИЯ И ХИРУРГИЯ ГРЫЖ ПЕРЕДНЕЙ БРЮШНОЙ СТЕНКИ.
Учебно-методическое пособие для студентов
Авторы: к.м.н., доцент Дорошкевич С.В.
к.м.н., доцент Дорошкевич Е.Ю.
ассистент Якунина З.А.
ГОМЕЛЬ 2006г.
I. Актуальность темы
Грыжи переднебоковой брюшной стенки относятся к часто встречающимся заболеваниям (у 6-7% мужчин и 2,5% женщин). Часто наблюдаются их тяжелые осложнения, в частности ущемление грыжевого содержимого. Исключительная важность этого вопроса для практического здравоохранения определяется значительной частотой операций по поводу грыж, число которых достигает 260 тыс. в год только в Р.Ф.
II. Цель занятия:
Изучение анатомии и принципов хирургического лечения грыж передней брюшной стенки.
III. Задачи занятия:
1. Знать хирургическую анатомию врожденных, приобретенных и скользящих паховых грыж, механизм их образования.
2. Уметь объяснить и зарисовать схемы разрезов при операциях по поводу пупочных грыж.
3. Знать особенности пластики грыжевых ворот при бедренных грыжах (способы Бассини, Рудожи, Руджи-Парлавеччо)
IV. Основные учебные вопросы:
1. Хирургическая анатомия врожденных, приобретенных и скользящих
паховых грыж; механизм их образования.
2. Хирургические методы лечения паховых грыж (способы Бассини,
Мартынова, Жирара-Спасокукоцкого, шов Кимбаровского).
3. Особенности операций на скользящих и врожденных грыжах.
4. Пластика грыжевых ворот при бедренных грыжах (способы Бассини,
Руджи). Возможные осложнения.
5. Способы пластики передней брюшной стенки при пупочных грыжах
и белой линии живота (способы Мейо, Лексера, Сапежко).
6. Хирургическая анатомия ущемленных грыж. Особенности их
хирургического лечения.
V. Вспомогательный материал по теме:
1. Труп.
2. Хирургический инструментарий.
3. Шовный материал.
4. Учебные таблицы:
№ 46. Поперечные срезы передней брюшной стенки на разных уровнях.
№ 95. Паховая грыжа.
№ 99. Мышцы груди и живота
№ 145. Топография бедренного канала.
5. Учебные видеофильмы.
VI. Материалы для контроля за усвоением темы:
1. Хирургическая анатомия паховых (прямая и косая) пупочных грыж.
2. Грыжесечение при паховых (способы Бассини, Мартынова, шов Кимбаровского) и пупочных (способ Мейо-Дьяконова, Сапежко и Лексера) грыжах.
3. Особенности операции при врожденных, невправимых, ущемленных
и скользящих паховых грыжах.
VII Задания для самоподготовки и УИРС.
1. Классификация грыж. Механизмы образования различных видов
грыж.
2. Скользящие грыжи и особенности их хирургического лечения.
3. Врожденные грыжи и особенности их хирургического лечения.
4. Домашние зарисовки:
а). Взаимоотношения составных элементов грыж при приобретенных, врожденных и скользящих паховых грыжах.
б). Схема шва Кимборовского.
в). Схема разрезов при операциях по поводу пупочных грыж.
VII. Ответы на контрольные (учебные) вопросы.
Хирургическая анатомия врожденных, приобретенных и скользящих паховых грыж. Механизм их образования.
При врожденных паховых грыжах грыжевым мешком является сообщающийся с брюшной полостью незаросший влагалищный отросток брюшины, на дне которого находится яичко. Врожденные паховые грыжи всегда бывают косыми, т.е. при формировании грыжи грыжевыми воротами является глубокое паховое кольцо – входное отверстие; Поверхностное паховое кольцо – выходное отверстие. Таким образом, грыжевой мешок проходит через весь паховый канал. Семенной канатик прилегает к стенке грыжевого мешка снаружи.
Приобретенные паховые грыжи бывают косые и прямые.
Косой паховой грыжей называется грыжа, грыжевой мешок которой входит через глубокое паховое кольцо, проходит через весь канал и выходит через поверхностное паховое кольцо. Семенной канатик располагается кпереди и кнутри от грыжевого мешка. У мужчин косая паховая грыжа спускается в мошонку, а у женщин – в клетчатку больших половых губ.
Прямой называется паховая грыжа, грыжевой мешок которой входит через медиальную паховую ямку передней брюшной стенки, растягивает заднюю стенку пахового канала и выходит через поверхностное кольцо.
Грыжевой мешок проходит вне семенного канатика, который располагается кнаружи от мешка. Прямая паховая грыжа в мошонку не спускается.
При скользящих грыжах грыжевой мешок представлен частично стенкой полого органа, не покрытой висцеральной брюшиной (мочевой пузырь, слепая кишка). При наполнении мезоперитонеально расположенного органа грыжевой мешок может вернуться (ускользнуть) в брюшную полость.
Дата добавления: 2015-11-23; просмотров: 1321 | Нарушение авторских прав | Изречения для студентов
Читайте также:
Рекомендуемый контект:
Поиск на сайте:
© 2015-2020 lektsii.org — Контакты — Последнее добавление
Источник
Пороки развития передней брюшной стенки и пупка
Врожденная аплазия мышц передней брюшной стенки –
редкий порок, являющийся следствием задержки в разви-тии симметричных миотомов на самых ранних стадиях эм-брионального периода. Брюшная стенка в этих случаях со-стоит из кожи, поперечной фасции и пристеночной брю-шины.
Грыжа пупочного канатика – нахождение внутренних ор-
ганов в расширенном основании пупочного канатика из-за несращения передней брюшной стенки по белой линии.
Гастрошизис – наличие дефекта в брюшной стенке справаот пуповины, через который выпадает не совершивший по-ворот короткий отдел кишечника.
Свищи пупка:
1) полный пупочно-кишечный свищ – при незаращении желточного протока;
2) неполный свищ пупка – при незаращении пупочного конца желточного протока;
3) дивертикул Меккеля – при незаращении кишечного кон-ца желточного протока;
4) полный мочевой свищ – сохранение просвета мочевого протока;
5) неполный мочевой свищ – образуется из незаросшего пупочного конца мочевого протока;
6) дивертикул мочевого пузыря – при незаращении пузыр-ного конца мочевого протока.
Врожденная паховая грыжа –образуется при незаращениивлагалищного отростка брюшины
1) яичковая (тестикулярная) врожденная грыжа – полное незаращение влагалищного отростка (органы опускают-ся в мошонку и соприкасаются с яичком);
2) канатиковая (фуникулярная) врожденная грыжа – не-полное заращение отростка, когда сохраняется лишь проксимальная его часть;
3) водянка (киста) семенного канатика – частичное неза-ращение участка влагалищного отростка на протяжении семенного канатика; у девочек могут возникнуть кисты Нуккиева канала – небольшая флюктуирующая опухоль в паховой области, или по ходу круглой связки матки.
Грыжа – это выпячивание органа или его части, покрытого париетальной частью брюшины, через естественные или искус-ственные отверстия в анатомических образованиях под кожу, в межмышечное пространство или во внутренние карманы и по-лости.
Составные элементы грыжи:
1. Грыжевые ворота –естественное или патологиче-ское отверстие, через которое проходит грыжевое вы-пячивание.
2. Грыжевой мешок –париетальная часть брюшины,ко-торая выпячивается через грыжевые ворота. В нем выделяют шейку, тело и дно.
3. Грыжевое содержимое –это органы или их части,которые переходят в полость грыжевого мешка.
Что касается грыжевых оболочек, то это совокупность тка-ней, окружающих грыжевой мешок.
Факторы образования грыжи живота:
1. Предрасполагающие – наличие слабых мест в мышеч-но-апоневротическом слое брюшной стенки.
2. Производящие – воздействия, которые способствуют повышению внутрибрюшного давления или его рез-ким колебаниям.
Классификация грыж
1. По происхождению:
врожденные; приобретенные (особый вид – скользящие грыжи,
образующиеся от соскальзывания органа по позади-органной клетчатке; при этом орган покрыт брю-шиной мезо -, или экстраперитонеально).
2. По наличию осложнений, развившихся вследствие появ-ления грыжи:
неосложненные
l вправимые
осложненные
l невправимые
l ущемленные (эластическое, каловое, комбини-рованное, пристеночное и ретроградное ущемле-ние).
3. По клиническому течению:
первичные – впервые возникшие грыжи; рецидивные – так называют появление грыж на месте,
где уже проводилась операция грыжесечения; послеоперационные – возникающие вследствие ос-
лабления брюшной стенки после какого-либо опера-тивного вмешательства.
4. По локализации:
внутренние
l внутрибрюшные
o грыжи сальниковой сумки
oретроцекальные грыжи
o грыжи двенадцатиперстно-тощекишечного кармана
l диафрагмальные грыжи
наружные
l паховые
oкосые
o прямые
l бедренные
l грыжи белой линии живота
l грыжи пупочного кольца
l грыжи полулунной линии
l поясничные грыжи
l седалищные грыжи
l запирательные грыжи
Источник