Хромота после операции грыжи
Грыжа, которая вызывает радикулит и заставляет хромать

Грыжа, которая вызывает радикулит и заставляет хромать
В народе ее называют «позвоночной», а медики — «грыжей межпозвонковых дисков». Но как не назови, результат один: у человека болит спина, нога, накатывают приступы радикулита и ишиаса. Об этом заболевании «Правде.ру» рассказал нейрохирург многопрофильной клиники ЦЭЛТ Андрей Ходневич.
Чтобы понять, что такое грыжа межпозвонковых дисков, нужно представить себе, как устроен наш позвоночник. Он состоит из 34 позвонков. Между ними располагаются диски в форме больших таблеток, состоящие из хрящевидной ткани и на 85% насыщенные водой, что обеспечивает их эластичность и упругость.
По сути, это амортизаторы, скрадывающие толчки, возникающие при ходьбе.Они работают, как насос, накапливая и отдавая воду. Если человек отдыхает в горизонтальном положении, диски набухают, а когда позвоночник приходит в вертикальное положение, диски сплющиваются. Это их нормальная работа.
Но к 30-40 годам диски постепенно теряют способность накапливать и отдавать воду, высыхают и растрескиваются, превращаясь в несколько отдельных фрагментов. Именно фрагмент разрушенного диска, выпятившись в позвоночный канал, начинает сдавливать спинальный нерв, вызывая боль. Это и есть грыжа диска.
Разрушению диска обычно предшествует боль в спине, а если фрагмент уже начал воздействовать на спинальный нерв, то появляется боль и в ноге. Смех, кашель, чихание, натуживание эту боль только усиливают.
Если нерв сдавлен очень сильно, то нога и особенно стопа немеют, появляется хромота, резко ограничивается подвижность в позвоночнике. Человек вынужден принимать определенные позы, чаще всего сгибаясь вперед и в сторону, или поджимая ногу к животу.
В запущенных случаях развиваются боли и слабость в обеих ногах, чувство онемения в промежности, недержание или задержка мочеиспускания, стула, нарушение половой функции. При этом не всегда может помочь даже срочная операция по удалению грыжи.
Правильный диагноз больному может поставить только врач и специальные методы исследования. Основным и самым радикальным способом лечения грыж межпозвонковых дисков остается хирургия.
Времена, когда после многочасовой операции удаления грыжи диска пациенту нужно было месяц лежать в кровати, потом проходить длительный курс реабилитации, носить гипсовый корсет и на год получать 2-ю группу инвалидности, остались в прошлом.
Современные малотравматичные эндоскопические и лазерные хирургические методы позволяют удалить грыжу, а больному на следующий день после операции самостоятельно ходить, выписаться из стационара на 3-4 день, а через неделю приступить к обычной работе.
Сегодня нейрохирург способен по данным компьютерной томографии создать трехмерную макет-модель грыжи диска и с точностью до десятых долей миллиметра определить, где она расположена и что ее окружает.
Это позволяет смоделировать оптимальный путь для ее удаления, сохранив все опорные и фуекционально важные структуры позвоночника. В результате грыжа удаляется через полутора-двухсантиметровый разрез, что сводит к минимуму кровопотерю и возможность нагноения раны. Сама операция длится около 30 минут.
Но важным залогом успеха хирургического вмешательства остается его своевременность. Если затянуть визит к врачу, то постоянное сдавливание спинальных нервов может привести к стойким нарушениям их функций.
В результате, медленнее происходит восстановление нервов, иногда они восстанавливаются не полностью, а бывает, что не восстанавливаются вообще. То есть, хроническая боль, хромота, онемение в ноге может выключить человека из активной жизни надолго, или навсегда.
Другими словами, с какой скоростью больной идет на операцию, с такой же скоростью он и восстанавливается».
Источник
анонимно, Женщина, 34 года
Здравствуйте, доктор!
2 Недели назад была проведена операция по удалению грыжи.
Из выписки: «проведена микродискэктомия л6-с1(справа). На операции удален секвестр 2х2,5 см., Мигрировавший кверху от промежутка на 6-7 мм. И сдавливавший устье корешка, где образовалась странгуляционная борозда. Промежуток л6-с1 резко сужен.»
Операция была сделана уже экстренно, так как до плановой не дотянула. По всей видимости грыжа сдавила седалищный нерв — были адские боли по задней поверхности бедра, голени, подколенной впадине, жуткое жжение, онемение пятки и ступни, практически полный отказ ноги, невозможность находиться ни в каком положении. Никакие обезболивающие и прочие препараты не помогали. (Мрт до проведения операции прилагаю, но это снимок сделан за 1,5 месяца до самого худшего состояния. Может нужны какие то другие проекции?).
После операции все боли ушли, но осталось онемение в пятке и ступне, в бедре и голени.
Сейчас, спустя 2 недели, состояние следующее: пятка и часть ступни как деревянные, хожу хромая, такое ощущение, как будто моя правая часть тела (больная) «выше» левой. Онемение по всей площади седалищного нерва — ягодица, задняя поверхность бедра,
голень, пятка и ступня. Просто в вертикальном положении чувствую дискомфорт только в ступне и пятке. В подколенной впадине, бедре и голени — когда встаю не колени или пытаюсь присесть на корточки, пятки — натяжение и жжение, при попытке сидеть — также натяжение и жжение в бедре и ягодице, дискомфорт. На цыпочки встать могу, но только сразу на двух ногах, отдельно на правой не могу.
У меня люмбализация — 6 позвонков. Сейчас принимаю нейромедин, трентал, седавит, электрофорез с никотиновой кислотой и дибазолом на область бедра и ступни, растирание на ночь гелем феброфид и троксевазином.
Такие вопросы:
1. Это все «остаточные» явления после удаления грыжи или у меня еще по-прежнему защемлен седалищный нерв?
2. Какие исследования-анализы сделать для точной и полной картины?
3. Какое лечение принимать и смогу ли я избавиться от этих симптомов в ноге и восстановить ее нормальное состояние?
К сожалению, в моем городе врачи мне ничего внятного не смогли ответить на мои вопросы.
Уважаемая пациентка! Вы к сожалению скрываете своё имя. Вы мне писали, что у Вас в городе всё есть для проведения Вам операции современными методами. И я уже Вам отвечал на Ваш вопрос — что задаваемые Вами сейчас вопросы нужно задавать оперирующему хирургу, так как ответить по интернету на них невозможно, так как неизвестно какой методикой Вам убирали грыжу, как работал врач, какие манипуляции он совершал с корешком. И поэтому если у Вас в городе врачи, которые Вас оперировали не могут внятно ответить, то как можно ответить по интернету, что у Вас сейчас происходит, если никто из консультирующих врачей не был в операционной и не видел, что происходило в операционной ране. Могу предложить только одно — делайте повторно МРТ, может грыжу и не убрали вовсе.
анонимно
Здравствуйте еще раз, андрей анатольевич! Меня зовут анастасия, если это как то поможет.
Мой оперирующий хирург сам по себе человек очень немногословный и жесткий и у него очень сложно что-то спрашивать, есть такие люди. Он ничего не объясняет — перед самой операцией стучал молоточком по ноге, в районе таза стукнул, сказал что-то вроде «седалищный», в районе ступни стукнул и сказал что-то вроде — «нерв выпал». Во время операции сказал что-то вроде — «такого поросенка из тебя вытащили». Как он сказал после операции — главное, что болей нет, а все остальное с ногой — это к невропатологу теперь. Что могла спросила, сказал, что онемение может как пройти, так и не пройти, расстояние между дисками сильно сужено. Удаленную грыжу мне показали в операционной по моей просьбе, большой кусок, сантиметра два, как мне показалось, и какие то еще мелкие кусочки. Вы говорите что неизвестно «какой методикой убирали грыжу» — микродискэктомия — это разве не методика? «Как работал врач» — что вы под этим подразумеваете, что нужно было спрашивать? «Какие манипуляции он совершал с корешком» — мне был дан ответ, что корешок был полностью освобожден или что нужно было спросить? Я не врач, поэтому не могу знать тонкости о которых нужно спрашивать, поэтому и пытаюсь искать ответы на свои вопросы где могу, потому что волнуюсь за свое здоровье и не хочу упустить момент, когда еще можно что-то сделать и не допустить необратимых процессов.
Невропатолог почему то совершенно ничего не упоминала о седалищном нерве когда я была у нее после операции, хотя все симптомы налицо, но на приеме я тогда этого не понимала, потом уже прочитала, она только проверила чувствительность на ногах иголкой, поднимала мне ноги, давила на ступни, проверяя их слабость, насколько я понимаю. Хотя я ничему не удивляюсь, когда она мне сказала, что «хорошо, что грыжа не успела сдавить спинной мозг». Я была очень этому удивлена, так как сама знаю, что спинной мозг заканчивается выше сегмента l5-s1. Люмбализацию так вообще ни один врач не увидел по моим снимкам, к которым я обращалась до операции, кроме уже оперирующего хирурга. Я просто в смятении, не знаю куда идти и к кому обращаться со своей проблемой, потому что компетентность врачей желает лучшего. Я думаю, что по моим симптомам, которые я описала достаточно подробно в этом сообщении, можно что-то предположить или такие симптомы могут быть только если грыжу не удалили? Я, конечно, сделаю мрт, но разве на мрт как то видно защемление именно седалищного нерва? Можно ли определить по снимкам мрт какой нерв защемлен? Я читала, что при люмбализации часто именно седалищный нерв и страдает и сдавлен он может быть не только грыжей.
Извините за беспокойство.
Уважаемая Анастасия! Это поможет в общении, потому что я не могу общаться с человеком – «эй, как Вас там звать?» Если уж разговаривать с людьми, то по правилам хорошего тона, нужно хотя бы обращаться по имени.
Очень и очень жаль, что Вам попался такой хирург.
Попробую ответить на Ваши вопросы – 1. Микродискэктомия – нет, это не методика, это название действия – микро – т.е. немного рассекли диск – вот и всё. Это ни о чём не говорит. Кстати есть среди хирургов присказка «чем меньше разрез, особенно при больших грыжах – тем чаще и выраженнее у пациента послеоперационные последствия». О чём я Вам и писал – многое зависит и от методики которую выберет врач.
2. Раз Вам грыжу показали в операционной – значит оперировали под СМА? – если так, поэтому лично я и не оперирую под СМА, так как бывает не очень благоприятные действия спинномозговой анестезии, вследствие токсического действия анестетиков. А теперь, как в Вашем случае сиди и думай, то ли это после грубой работы с корешком, то ли действие анестетика.
3. расстояние между дисками и онемение никаким образом не связано!!!!
4. Говорить с его стороны, что я вот мол что то там наколбасил, боли нет, и всё, с меня взятки гладки – иди к невропатологу – не правильно. Он намного больше, чем невролог должен отвечать за то, что произошло после операции.
5. Как работал врач – это означает как нежно, бережно, осторожно он убирал грыжу, освобождал корешок, тем более, если был «поросёнок». Значит нужно было расширить доступ, аккуратно работать. А если рвать корешок, грубо стягивать его с грыжи – происходит дополнительная травма нерва.
6. Корешок может быть освобождён – только каким образом? Что-то по Вашим жалобам больше похоже на «Пиррову победу».
7. Невропатолог поэтому и не упоминает о седалищном нерве, потому что седалищного нерва там и нет. Корешок S1 – только небольшая часть в структуре этого нерва. Хоть и значительная. Сам седалищный нерв формируется в ягодичной области.
6. Люмбализацию можно увидеть только по рентгенограммам позвоночника. В операционной люмбализацию не увидишь!!! Поэтому если никто не видел, может её и нет. Сделайте рентгенограмму позвоночника в прямой проекции и посчитайте позвонки, и станет ясно кто прав.
7. По Вашим словам можно предположить несколько вариантов – или (бывает такое) выпал ещё один секвестр, или это следствие грубого обращения с корешком который был натянут на грыже и стягивая его с неё произошла дополнительная травма нерва, или влияние СМА, или (всё может быть) не убрали грыжу.
8. Седалищный нерв не защемляется грыжей!!!! Оставьте Вы его в покое. Сдавливается только корешок S1. а учитывая, что он составляет часть нерва – иррадиация идёт по нерву. Седалищный нерв может сдавливаться только в ягодице грушевидной мышцей. Вся Ваша симптоматика обусловлена проблемой S1 корешка.
анонимно
Большое спасибо, андрей анатольевич за подробные ответы! (Не знаю почему — это к модераторам — после модерации в прошлом сообщении все имена стали с маленькой буквы — неудобно).
Разрез, насколько я понимаю, у меня достаточно большой — около 5,5 см. У других пациентов в отделении я видела гораздо меньше — около 2,5-3 см.
Анестезия, да, была местная, но, она меня почему то не брала — я шевелила ногами, боли не отступали и я все чувствовала, врач когда меня разрезал я жутко закричала, потому что ощущения была как «наживую», после этого мне что-то ввели в вену и я уснула примерно на половину операции, также перед этим введением врач сказал, что еще дополнительно обезболит внутри нерв (как то так выразился), не знаю, что он имел ввиду. После того как я проснулась в середине операции, то я уже не чувствовала нижнюю часть тела и болей.
Не знаю, скажет ли какой то врач, что он грубо работал с корешком? Ведь это, наверное, никак узнать невозможно, операция то не записывается на видео.
Я сейчас не особо отчетливо помню, но тогда в операционной было сказано врачом что-то вроде «нерв уже стал толщиной с палец, отек», не знаю насколько точно я помню эти слова.
Не знаю насколько понятно я выразилась на счет своих симптомов, но чувство онемения и растяжения мышц осталось там, где и были раньше жуткие боли, только без болей сейчас, легкое, но не особо приятное, и по силе ощущений меньше раз в 20, чем то, что было. Завтра будет 3 недели после операции, через неделю таблеток и физио мне кажется, что есть небольшие улучшения, жжения уже нет совсем, некоторые позиции, в чем числе и сидя, уже проще принимать без неприятных ощущений.
На счет люмбализации — этот диагноз был поставлен моим хирургом как раз по рентгеновскому снимку, еще когда я была в нормальном состоянии у него на приеме, он посчитал позвонки и мне показал. Просто этот снимок прошел много врачей и никто не заморачивался тем, чтобы посчитать позвонки.
На этой неделе делаю мрт и рентген, надеюсь это поможет в дальнейших действиях.
К вам еще такие вопросы:
1. Как долго можно сейчас сидеть? В корсете или без него?
2. Очень хочу уже сейчас делать какие то упражнения дома, т.К. Себя очень берегла, то все мышцы очень затекают, но боюсь себе навредить. Утром вообще все мышцы ноют, так как до сих пор, видимо, ночью боюсь лишний раз пошевелиться и долго принимаю какую-то позицию. Что можно сейчас делать в пределах дома? Невропатолог сказала ничего не делать почему то. На реабилитацию должны положить примерно только дней через 10, надеюсь там будет лфк.
3. Когда можно начинать плавание? Я еще даже шов не мочила — почему то боюсь, хотя уже и корочки отпали, он такой с розовой нежной совсем кожей. Можно ли искупаться полностью под душем, намочив его?
После операции столько страхов, страшно сделать что-то не так, чтобы не дай бог не вернуть прежних болей.
Надеюсь, я не очень вас утомила своей историей и вопросами. Спасибо вам за все!
Уважаемая Анастасия! Я Вам уже писал раньше, а вот этими вопросами Вы превышаете объём и характер консультаций в интернете. Эти вопросы — это работа лечащего врача или невролога в поликлинике с пациенткой. Если у Вас врачи не знают — ну это их проблема. Консультация в интернете -это возможное определение проблемы и некоторые намётки их решения. Все задаваемые Вами вопросы решаются при обращении в поликлинику или в частном порядке. Я не являюсь Вашим лечащим врачом, оперирующим хирургом, а также врачом в поликлинике.
анонимно
Я сделала новые снимки мрт и рентген. Прикрепляю сюда новые снимки мрт +описание+рентген (сентябрь 2014) и старые снимки мрт для сравнения (за июль 2014). Надеюсь у файлов сохраняется и видно название, там в названиях файлов проставлены даты, чтобы не спутать. Как мне сказали на мрт, результаты не очень хорошие, но нужно консультироваться. Может по снимкам вы сможете мне что-то сказать и как то направить, куда мне дальше двигаться. Заранее спасибо.
все вопросы к оперирующему хирургу. Больше того. что написано в заключении МРТ сказать не могу.
Консультация врача невролога на тему «Проблемы с ногой после удаления межпозвоночной грыжи» дается исключительно в справочных целях. По итогам полученной консультации, пожалуйста, обратитесь к врачу, в том числе для выявления возможных противопоказаний.
Задать вопрос
Источник
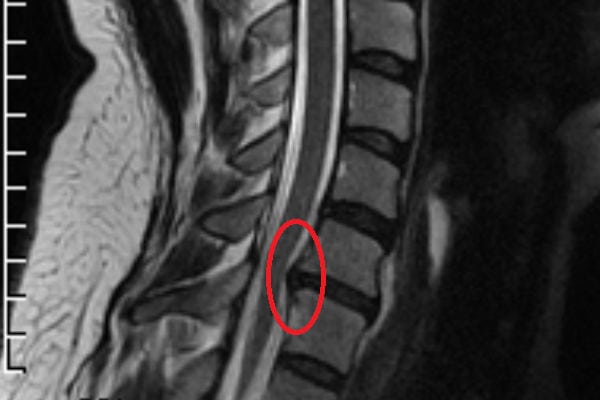
Грыжа диска на снимке МРТ.
При неэффективности консервативного лечения в течение 1,5 месяцев проводится хирургическая операция для удаления межпозвоночной грыжи. При выборе методики хирургического вмешательства учитывают форму патологии, ее локализацию, стадию течения. Может быть устранено не только само выпячивание, но и поврежденный межпозвонковый диск. Даже при удалении межпозвоночной грыжи квалифицированным врачом есть вероятность послеоперационных нежелательных последствий.
Общие сведения
Важно знать! Врачи в шоке: «Эффективное и доступное средство от боли в суставах существует…» Читать далее…
Показания к удалению межпозвоночной грыжи любой локализации — корешковый синдром, дискогенная миелопатия, синдром позвоночной артерии с транзиторными ишемическими атаками, быстрое прогрессирование патологии. Такие тяжелые осложнения диагностируются примерно у 10-15% пациентов. Во всех остальных случаях смещение межпозвонковых дисков удается ликвидировать консервативными способами. Неврологи, вертебрологи рекомендуют больным хирургическое вмешательство только при полной неэффективности таблеток, физиотерапевтических процедур, ЛФК. Основная причина — вероятность послеоперационных осложнений:
- инфицирования спинного мозга;
- серозного воспаления паутинной оболочки спинного мозга;
- травмирования спинномозгового корешка.
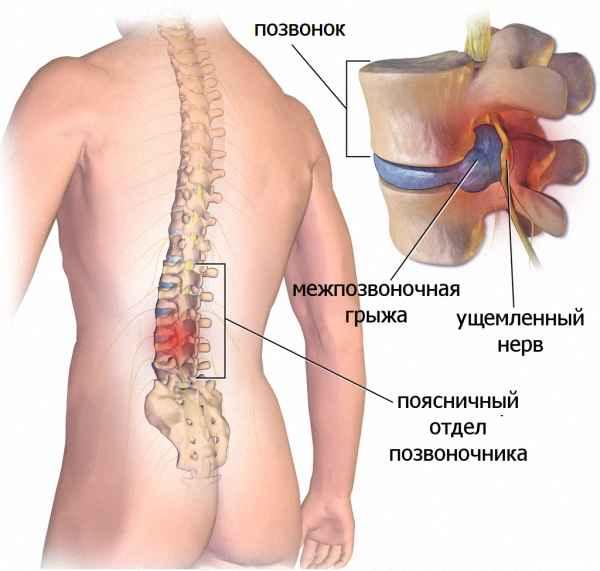
Осложнения возникают не только из-за погрешностей хирургического вмешательства. Нередко их развитие провоцируют сами больные. Они считают себя выздоровевшими, поэтому не соблюдают рекомендации врачей по реабилитационному периоду. К нежелательным последствиям приводят подъем тяжестей, отказ от приема лекарственных средств, ношения ортопедических приспособлений, совершение резких движений (скручиваний, наклонов, поворотов), травмирующих еще не восстановившиеся позвоночные структуры.
Возможные последствия
Осложнения после удаления позвоночной грыжи могут возникать сразу после проведения операции или спустя некоторое время. Формирующиеся в отдаленный период чаще связаны с нежеланием пациента корректировать свой образ жизни, который в большинстве случаев становится причиной выбухания дисков в спинномозговой канал. Операционные осложнения обычно возникают из-за врачебных ошибок или неправильного выбора лекарственного средства для наркоза.
Многие последствия удается быстро устранить при их своевременном обнаружении. Иногда развиваются необратимые осложнения, приводящие к инвалидности.
| Последствия удаления межпозвоночной грыжи | |
| Ранние | Поздние |
| Местные и общие гнойно-септические процессы — эпидурит, остеомиелит, сепсис, пневмония | Рецидив межпозвоночной грыжи у 5-30% прооперированных пациентов |
| Тромбоэмболические осложнения в виде тромбоэмболии легочной артерии, тромбоза вен ног | Рубцово-спаечный процесс в позвоночном канале, сопровождающийся острыми болями при сдавливании фиброзной тканью нервных окончаний |
Возобновление болей в спине
Примерно 50% прооперированных пациентов обращаются к неврологу в реабилитационный период с жалобами на сильные боли в области спины, шеи, грудного отдела позвоночника. В этом случае врач не ограничивается назначением анальгетиков. Проводится ряд инструментальных исследований для установления причины болезненного рецидива. Спровоцировать его могут следующие патологические состояния:
- разрастание рубцовой ткани в области удаленного грыжевого выпячивания и (или) межпозвонкового диска;
- выпадение грыжи на ниже- или вышележащих от места хирургического вмешательства уровнях;
- прогрессирование остеохондроза, провоцирующее сужение (стеноз) спинномозгового канала.
Возобновление болей нередко происходит по вине самого больного. Спустя несколько недель после проведения операции под руководством врача ЛФК начинаются занятия лечебной гимнастикой. Их цель — укрепление мышечного корсета спины для стабилизации дисков и тел позвонков.
Если пациент не посещает тренировки, то любая незначительная физическая нагрузка приводит к микротравмированию мягких тканей, появлению болей.
Нестабильность позвоночника и спондилолистез
Спондилолистез — смещение вышележащего позвонка по отношению к нижележащему. Такое осложнение возникает после удаления грыжи из-за иссечения в процессе операции как мягких тканей, так и костных структур, например, дужек позвонков. Они удаляются для обеспечения доступа к операционному полю. Так как дужки позвонков являются местом крепления мышц и связок, то производится и их иссечение. Развивается спондилолистез, или нестабильность позвоночника, с характерными множественными клиническими проявлениями:
- боли в спине, усиливающиеся при движении, возникающие в дневные и ночные часы;
- неврологические нарушения, обусловленные ущемлением спинномозговых корешков или (и) сужением позвоночного канала.
Нарушение целостности позвонка приводит к снижению жесткости позвоночного столба, расстройству механики. При спондилолистезе изменяется осанка, походка человека. Нередко нестабильность позвоночника становится причиной формирования нового грыжевого выпячивания.
Рецидив грыжи или появление протрузии диска
После хирургического вмешательства два соседних позвонка утрачивают способность смещаться относительно друг друга. Нарушается трофика — прекращается поступление питательных веществ в костные структуры, запускается процесс их сращения с развитием артроза. Ситуация осложняется формированием спаек и рубцов, поэтому примерно через 3 месяца большая часть пациентов обращается к невропатологу с жалобами на дискомфорт в прооперированной зоне позвоночника.
«Врачи скрывают правду!»
Даже «запущенные» проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим…
>
Так как пораженный двигательный сегмент не может выполнять прежние функции, то нагрузка ложится на рядом расположенные диски и позвонки. Они изнашиваются, уплотняются, истончаются, утрачивают стабильность. Итогом становится протрузия, а после смещения фиброзного кольца формируется новая грыжа.
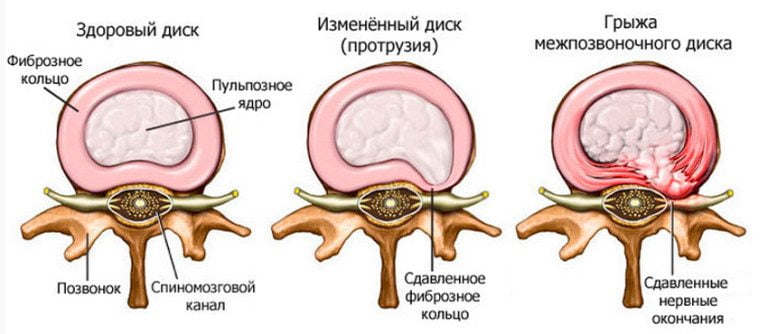
Развитие спаечного процесса с нарушением циркуляции ликвора
При иссечении грыжевого выпячивания всегда повреждаются рядом расположенные соединительнотканные структуры. А при травмировании передних и задних продольных связок наблюдается увеличение их объема, под ними начинают разрастаться костные ткани. Это ответная реакция организма на «выключение» из движения поврежденных сегментов. Так он пытается стабилизировать позвоночник. Но сращение тел позвонков приводит к следующему:
- сужению позвоночного канала;
- ущемлению спинномозговых оболочек.
Результатом рубцового и спаечного процесса становится расстройство циркуляции ликвора и развитие многочисленных неврологических нарушений. Сужается пространство, в котором располагается спинномозговой корешок, изменяя или полностью прекращая передачу нервных импульсов. А это уже провоцирует нарушение функционирования не только позвоночных структур, но и внутренних органов.
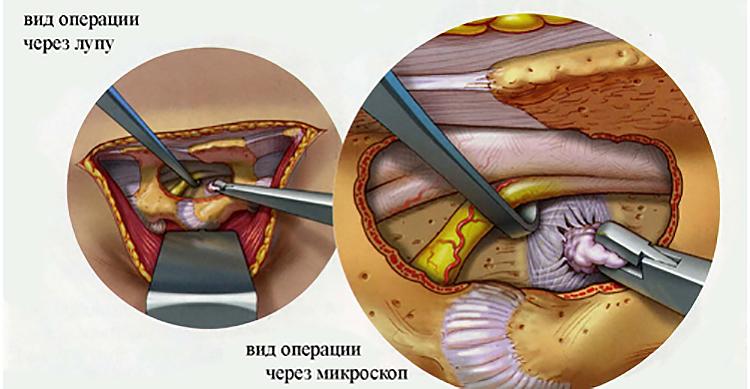
Парез и паралич
Самые серьезные осложнения, возникающие после удаления грыжи, развиваются при повреждении нервных тканей. Обычно это происходит в результате врачебной ошибки, когда скопление большого количества крови и воспалительный отек ухудшают видимость в области операционного поля. При травмировании спинномозгового корешка, расположенного в зоне смещения дисков, возможны следующие осложнения:
- парезы — неврологические синдромы, для которых характерно ослабление мышц и подвижности конечностей;
- параличи — полное, нередко необратимое обездвиживание.
Повреждение спинного мозга расстраивает работу внутренних органов, особенно малого таза. А при травмировании крупных кровеносных сосудов нарушается трофика нижней части спинного мозга, что становится причиной необратимого острого паралича нижних конечностей.
Поражение спинного мозга провоцирует развитие воспалительного процесса в его оболочке. Возникает арахноидит, быстро принимающий хроническую форму течения. Он плохо поддается терапии, поэтому пациент будет часто страдать от головных болей, головокружений, ухудшения памяти, а иногда и от парезов.
Остео-болезни
Постоперационный артроз очень часто возникает после удаления грыжи на фоне нестабильности позвоночных сегментов и сращения костных тканей. Он сопровождается асептическим воспалением, отечностью мягких тканей, нарушением иннервации. На участке, где было проведено хирургическое вмешательство, происходит смещение позвонков, их подвывихи и вывихи.
В особо тяжелых случаях развивается остеомиелит – воспаление костного мозга. Патология поражает все элементы кости: надкостницу, губчатое и компактное вещество. Костные ткани утрачивают прочность и способность быстро восстанавливаться, поэтому у пациента возникают переломы даже после незначительного механического воздействия, например, при падении с небольшой высоты или после ушиба позвоночника.
Жизнь без последствий
При соблюдении всех рекомендаций врача все функции поясничного отдела восстанавливаются примерно через год. В первые недели пациентам показан щадящий режим, прием анальгетиков, препаратов для улучшения кровообращения. Затем назначаются физиопроцедуры, массаж, санаторно-курортное лечение. Для профилактики повреждения здоровых межпозвонковых дисков и формирования грыжевого выпячивания используются хондропротекторы (Артра, Терафлекс, Структум).
Но самый эффективный способ быстрого восстановления после операции — ежедневные занятия лечебной физкультурой, гимнастикой. Врач ЛФК составит индивидуальный график тренировок, подберет упражнения, проконтролирует их выполнение. Основная цель лечебной физкультуры — укрепление мышечного корсета спины, стабилизирующего диски и позвонки при движении.
Похожие статьи
Как забыть о болях в суставах?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки — не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от боли в суставах существует! Читать далее >>>
загрузка…
Источник


