Идиопатическая грыжа спинного мозга
Идиопатические грыжи спинного мозга (ИГСМ) являются редким заболеванием, среди оперированных пациентов частота встречаемости составляет не более 0,08%. Возраст пациентов с этой патологией составляет от 32 до 72 лет, преобладают женщины в отношении 2:1. В литературе большая часть клинических наблюдений и описание данной патологии встречаются с начала 90-х годов прошлого столетия, со времени, когда стали активно применять магнитно-резонансную томографию (МРТ) в спинальной хирургии. Впервые же данную патологию описали G. Wortsman и соавт. в 1974 г. как состояние, при котором спинной мозг пролабирует в дефект твердой мозговой оболочки (ТМО) на вентральной поверхности дурального мешка. ИГСМ встречаются чаще в грудном отделе позвоночника, их проявления неспецифичны — миелопатия или синдром Броун — Секара.
ИГСМ классифицируют по происхождению как спонтанные, посттравматические и ятрогенные (после оперативных вмешательств, как правило, на грудном отделе позвоночника). По отношению к стенке дурального мешка определяют: тип I — менингеальная киста без нервной ткани, пролабирует экстрадурально; тип II — менингеальная киста с нервной тканью, пролабирует экстрадурально; тип III — менингеальная киста расположена интрадурально. В целом с повсеместным использованием МРТ в спинальной хирургии визуализация грыжевого выпячивания стала возможной, что значительно облегчает постановку диагноза и планирование оперативного лечения.
Дефект ТМО на аксиальных срезах подразделяют на центральный — С-тип и латеральный — L-тип, выделяют латерализацию грыжи спинного мозга на основании соответствия (тип S) и несоответствия (тип O) грыжевым воротам. Типичным на сагиттальных проекциях МР-томограмм является выявление дорсально расположенного расширенного арахноидального пространства, а вентрально спинной мозг фиксирован к дуральному мешку, создавая блок току цереброспинальной жидкости. Японские исследователи описывают несколько типов: К-тип (kink type) — V-образное искривление спинного мозга в вентральном направлении, D-тип (discontinious type) — при котором спинной мозг полностью исчезает из дурального мешка на уровне грыжевого выпячивания, Р-тип (protrusion type) — при котором отсутствует видимое искривление спинного мозга, но исчезает переднее субарахноидальное пространство в результате спаивания мозга с оболочками в области грыжевых ворот.
Отмечают, что обязательным условием образования грыж являются наличие изменения ТМО (врожденное или приобретенное) и локальный дефект на высоте кифоза грудного отдела позвоночника. Среди возможных причин изменения ТМО могут быть дегенеративные процессы в грудном отделе позвоночника, которые проявляются грыжей диска на этом уровне, вызывающей пролежень ТМО, что и приводит к ее дефекту. Некоторые авторы указывают на хроническое воспаление как возможную причину образования эрозии ТМО, приводящей к формированию дефекта в ней и образованию фиброзных спаек, врожденную патологию зубовидных связок, врожденную дубликатуру вентральной поверхности ТМО с дефектом внутреннего слоя.
В литературе представлены несколько техник оперативного лечения идиопатических грыж спинного мозга, но единого стандарта нет. Все способы включают менингомиелолиз, менингорадикулолиз и пластику дефекта ТМО. В настоящее время оптимального, четкого определения методики операции нет, в связи с невозможностью при столь редкой патологии сформировать адекватные группы сравнения. Хирургическое лечение является единственным на сегодняшний день методом устранения прогрессирования компрессии спинного мозга и неврологического дефицита.
источник:
статья «Идиопатическая грыжа спинного мозга на уровне грудного отдела позвоночника: клиническое наблюдение и обзор литературы» А.В. Размахнина, В.С. Климов, Н.В. Чищина, Е.И. Воронина; ФГБУ «Федеральный центр нейрохирургии» Министерства здравоохранения РФ, г. Новосибирск (журнал «Нейрохирургия», № 1, 2015) [читать]
Источник
Лучевая диагностика идиопатической грыжи спинного мозга
а) Терминология:
1. Синонимы:
• Вентральная грыжа спинного мозга
2. Определения:
• Грыжевое выпячивание спинного мозга через вентральный дефект твердой мозговой оболочки
б) Визуализация:
1. Общие характеристики идиопатической грыжи спинного мозга:
• Наиболее значимый диагностический признак:
о Фокальное вентральное смещение спинного мозга с расширением дорзального отдела субарахноидального пространства
• Локализация:
о Типично для среднегрудного отдела позвоночника:
— Уровень Т2-Т8
— Дефект вентрального листка твердой мозговой оболочки
о Дефект обычно располагается на уровне или вблизи межпозвонкового диска
• Морфология:
о S-образно или дугообразно деформированный и истонченный спинной мозг
2. МРТ при идиопатической грыже спинного мозга:
• Т1-ВИ:
о Фокальная деформация спинного мозга
о Спинной мозг смещен кпереди и прилежит к задней поверхности тела позвонка
о Расширение дорзального отдела субарахноидального пространства
• Т2-ВИ:
о Фокальное расширение дорзального ликворного пространства на уровне грыжи
о Фокальное вентральное смещение спинного мозга
о Изгиб или S-образная деформация спинного мозга
• T2*GRE:
о АналогичныеТ2-ВИ изменения
• Т1-ВИ с КУ:
о Применяется для исключения экстрадуральных опухолей
3. Несосудистые рентгенологические вмешательства:
• Миелография:
о Фокальная деформация спинного мозга и субарахноидального пространства
о Может отмечаться экстрадуральное накопление контраста
4. Другие методы исследования:
• КТ с интратекальным контрастированием (постмиелографическое исследование):
о Вентральное смещение спинного мозга:
— Смещенный вентрально в дефект твердой мозговой оболочки спинной мозг на аксиальных изображениях
— Часть деформированного спинного мозга может располагаться за пределами дурального мешка
о Фокальная деформация спинного мозга на уровне смещения
о Расширенное дорзальное субарахноидальное пространство
о Может отмечаться вторичное накопление контраста в экстрадуральном пространстве
5. Рекомендации по визуализации:
• Наиболее оптимальный метод диагностики:
о Постмиелографическая КТ или МРТ
• Протокол исследования:
о Тонкосрезовая КТ:
— Сагиттальные реконструкции
— Отсроченное исследование, позволяющее увидеть накопление контраста в экстрадуральном пространстве
о Тонкосрезовая МРТ для выявления деформации спинного мозга и исключения других объемных образований
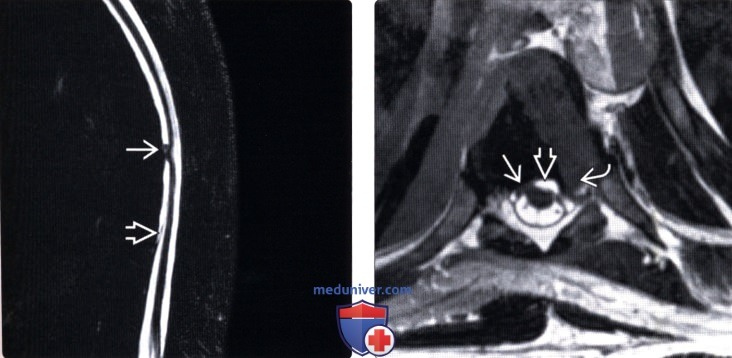
(Слева) На Т2 МР-миелограмме отмечается фокальная деформация и изгиб грудного отдела спинного мозга. Обратите внимание на смещение края дурального мешка, свидетельствующее об экстрадуральном накоплении контраста, связанном с наличием дефекта твердой мозговой оболочки.
(Справа) На Т2 CISS МР-И определяется пролаби-рование спинного мозга через дефект твердой мозговой оболочки, а также экстрадуральное скопление жидкости вдоль вентральной поверхности дурального мешка. Обратите внимание на наличие также грыжи межпозвонкового диска.
в) Дифференциальная диагностика идиопатической грыжи спинного мозга:
1. Арахноидальная киста:
• При дорзальной локализации могут быть аналогичные грыже спинного мозга изменения
• Четкая деформация спинного мозга обычно отсутствует
• Может сочетаться с грыжей спинного мозга (на фоне сращений паутинной оболочки)
2. Эпидермоидная киста:
• Неравномерность Т1- и Т2-сигнала из-за наличия в содержимом кисты белкового компонента
• Дорзальное не накапливающее контраст объемное образование с вентральным смещением спинного мозга
• Ограничение диффузии
3. Сращения:
• Внешне может напоминать арахноидальную кисту
• Грыжа спинного мозга обычно всегда сопровождается формированием спаек
4. Эпидуральная гематома:
• Может становиться причиной фокального смещения спинного мозга
• Подострые гематомы характеризуются высокоинтенсивным сигналом в Т1-режиме
• Обычно отличается более распространенной локализацией
5. Эпидуральный абсцесс:
• Обычно более распространенный и не ограничен уровнем межпозвонкового диска
• Контрастное усиление Т1 -сигнала
• Сочетанное инфекционное поражение межпозвонкового диска
6. Кистозная шваннома:
• Дорзальное объемное образование с вентральным смещением спинного мозга
• Периферическое или узелковое контрастное усиление
• Отсутствие ограничения диффузии
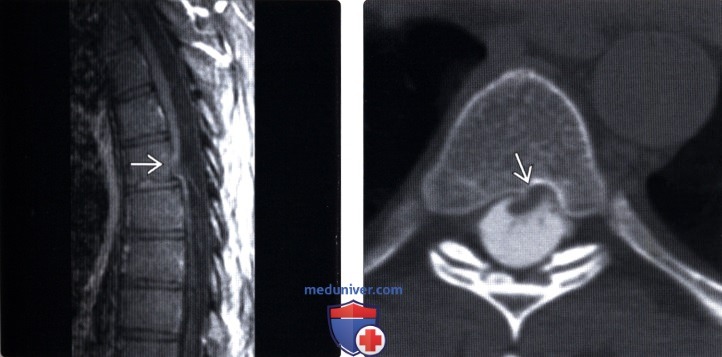
(Слева) Т1-ВИ, аксиальная проекция: деформация и вентральное смещение спинного мозга. Во время операции у данного пациента, у которого наблюдался прогрессирующий нижний парапарез, было подтверждено наличие дефекта дурального мешка.
(Справа) Т2-ВИ, сагиттальная проекция: фокальная деформация и вентральное смещение спинного мозга, достигающего задней поверхности тела позвонка. Дифференциальный диагноз включает заднюю арахноидальную кисту и грыжу спинного мозга.
г) Патология:
1. Общие характеристики идиопатической грыжи спинного мозга:
• Этиология:
о Несколько предполагаемых механизмов развития:
— Врожденная недостаточность волокон вентрального листка твердой мозговой оболочки
— Повреждение вентрального листка твердой мозговой оболочки грыжей диска или другими механизмами:
Грыжа межпозвонкового диска или задние спондилофиты, приводящие к одномоментному или постепенному повреждению вентрального листка твердой мозговой оболочки
— Патологические сращения спинного мозга с передним листком твердой мозговой оболочки, приводящие к прогрессирующему ее истончению и в конечном итоге к формированию грыжи спинного мозга
— Постепенное истончение твердой мозговой оболочки, связанное с пульсацией ликвора
• Эпидемиология:
о Редкая патология
о Литературные данные включают лишь публикации наблюдений отдельных клинических случаев или исследования с очень небольшим объемом выборки (менее 10 пациентов)
• Наиболее типичный путь формирования грыжи:
о Дефект или дивертикул вентрального листка твердой мозговой оболочки, в которые пролабирует спинной мозг
2. Макроскопические и хирургические особенности:
• Вентральный дефект или дивертикул дурального мешка
• Грыжа спинного мозга в область дефекта
• Сращения и спайки
• Может формироваться арахноидальная киста

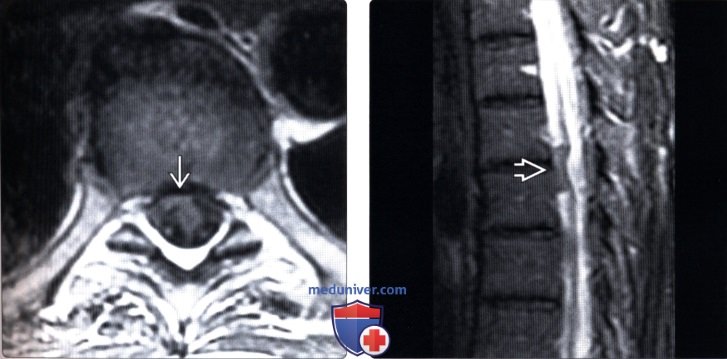
(Слева) Т1-ВИ, сагиттальная проекция: патогномоничная картина идиопатической трансдуральной грыжи верхнегрудного отдела спинного мозга с фокальной угловой его деформацией и вентральным смещением в дефект твердой мозговой оболочки.
(Справа) На аксиальной КТ-миелограмме типичная картина грыжи спинного мозга с вентральным его смещением до задней поверхности тела позвонка.
д) Клинические особенности:
1. Клиническая картина идиопатической грыжи спинного мозга:
• Наиболее распространенные симптомы/признаки:
о Хронический болевой синдром в нижних конечностях
о Слабость мышц нижних конечностей
о Другие симптомы/признаки:
— Синдром Броун-Секара:
Моторные нарушения и нарушение проприоцептивной чувствительности на стороне поражения, болевой и температурной чувствительности на противоположной стороне
— Спастический парапарез
— Нарушение функции тазовых органов
• Внешний вид пациента:
о Необъяснимый хронический прогрессирующий болевой синдром в нижних конечностях, дебют клиники миелопатии
2. Демография:
• Возраст:
о Большинство описанных в литературе случаев касаются лиц среднего возраста
о Может варьировать в широких пределах, от 20 до 80 лет, средний возраст — 50 лет
• Пол:
о Ж > М
• Этническая предрасположенность:
о Отсутствует
3. Течение заболевания и прогноз:
• Прогрессирование неврологической симптоматики до тех пор, пока не будет выявлена причина этой симптоматики
4. Лечение идиопатической грыжи спинного мозга:
• Варианты, риски, осложнения:
о Хирургическое лечение:
— Восстановление дефекта твердой мозговой оболочки
— Устранение смещения спинного мозга или вправление пролабирующего его сегмента
— Иссечение арахноидальной кисты при ее наличии
— Также может быть эффективно расширение дефекта дурального мешка и освобождение спинного мозга от спаек
• После операции симптоматика в большинстве случаев частично или полностью разрешается:
о 88% — положительная динамика
о 24% — отсутствие динамики
о 9% — отрицательная динамика
е) Диагностическая памятка:
1. Следует учесть:
• Любое фокальное смещение спинного мозга или деформацию субарахноидального пространства следует рассматривать как возможную грыжу спинного мозга
• Это достаточно редкая, но требующая диагностики патология, поскольку она является потенциально обратимой причиной развития миелопатии
2. Советы по интерпретации изображений:
• Отсроченное экстрадуральное накопление контраста после КТ-миелографии в сочетании с фокальным дефектом наполнения в области контура спинного мозга = грыжа
ж) Список использованной литературы:
1. Haber MD et al: Differentiation of idiopathic spinal cord herniation from CSF-iso-intense intraspinal extramedullary lesions displacing the cord. Radiographics 34(2):313-29, 2014
2. Brus Ramer M et al: Idiopathic thoracic spinal cord herniation: retrospective analysis supporting a mechanism of diskogenic dural injury and subsequent tamponade. AJNR Am J Neuroradiol. 33(1):52—6, 2012
3. Ghostine S et al: Thoracic cord herniation through a dural defect: description of a case and review of the literature. Surg Neurol. 71(3):362-6, discussion 366-7 2009
4. Groen RJ et al: Operative treatment of anterior thoracic spinal cord herniation: three new cases and an individual patient data meta-analysisof 126 case reports. Neurosurgery. 64(3 Suppl): ons145-59; discussion ons1 59-60, 2009
5. Hassler W et al: Spontaneous herniation of the spinal cord: operative technique and follow-up in 10 cases. J Neurosurg Spine. 9(5):438—43, 2008
6. Sasaoka R et al: Idiopathic spinal cord herniation in the thoracic spine as a cause of intractable leg pain: case report and review of the literature. J Spinal Disord Tech. 16(3):288-94, 2003
7. Barbagallo GM et al: Thoracic idiopathic spinal cord herniation at the vertebral body level: a subgroup with a poor prognosis? Case reports and review of the literature. J Neurosurg. 97(3 Suppl):369-74, 2002
8. Aizawa T et al: Idiopathic herniation of the thoracic spinal cord: report of three cases. Spine. 26(20): E488-91, 2001
9. Eguchi T et al: Spontaneous thoracic spinal cord herniation — case report. Neurol Med Chir (Tokyo). 41(10):508-12, 2001
10. Miyaguchi M et al: Idiopathic spinal cord herniation associated with intervertebral disc extrusion: a case report and review of the literature. Spine. 26(9): 1090-4, 2001
11. Pereira Pet al: Idiopathic spinal cord herniation: case report and literature review. Acta Neurochir (Wien). 143(4):401—6, 2001
12. Watanabe M et al: Surgical management of idiopathic spinal cord herniation: a review of nine cases treated by the enlargement of the dural defect. J Neurosurg. 95(2 Suppl):169-72, 2001
13. Ewald Cetal: Progressive spontaneous herniation of the thoracic spinal cord: case report. Neurosurgery. 46(2):493-5; discussion 495-6, 2000
14. Tekkok IH: Spontaneous spinal cord herniation: case report and review of the literature. Neurosurgery. 46(2):485-91; discussion 491-2, 2000
15. Wada E et al: Idiopathic spinal cord herniation: report of three cases and review of the literature. Spine. 25(15): 1984—8, 2000
16. Marshman LA et al: Idiopathic spinal cord herniation: case report and review of the literature. Neurosurgery. 44(5): 1129-33, 1999
17. Vallee В et al: Ventral transdural herniation of the thoracic spinal cord: surgical treatment in four cases and review of literature. Acta Neurochir (Wien). 141 (9):907-13, 1999
18. Dix JE et al: Spontaneous thoracic spinal cord herniation through an anterior dural defect. AJNR Am J Neuroradiol. 19(7): 1345—8, 1998
19. Baur A et al: Imaging findings in patients with ventral dural defects and herniation of neural tissue. Eur Radiol. 7(8): 1259-63, 1997
20. Henry A et al: Tethered thoracic cord resulting from spinal cord herniation. Arch Phys Med Rehabil. 78(5):530—3, 1997
21. Sioutos P et al: Spontaneous thoracic spinal cord herniation. A case report. Spine. 21(14)1710-3, 1996
22. Kumar R et al: Herniation of the spinal cord. Case report. J Neurosurg. 82(1): 131-6, 1995
— Также рекомендуем «Рентгенограмма, КТ, МРТ центрального спинномозгового синдрома»
Редактор: Искандер Милевски. Дата публикации: 6.8.2019
Источник


