Я удалил грыжу диска
Существующая в прошлом тенденция направлять пациентов с грыжами межпозвонковых дисков на операцию давно устарела. Долгое время она была обусловлена чувством беспомощности, возникающим как у пациентов, так и (нередко) у курирующих их врачей-неврологов, из-за отсутствия знаний о современных «восстановительных» методиках лечения.
Остеохондроз позвоночника (или «дорсопатия» соответственно более новой классификации) — это заболевание, которое встречается практически повсеместно, и большинство специалистов, изучающих эту проблему, отмечают, что за последние 10-15 лет существует тенденция к более сложному течению болезни, с гораздо большим количеством осложнений, более раннему началу и почти 100% распространению среди взрослой части населения. Одним из наиболее серьезных осложнений остеохондроза позвоночника (дорсопатии) является грыжа межпозвонковых дисков. Подробнее об остеохондрозе
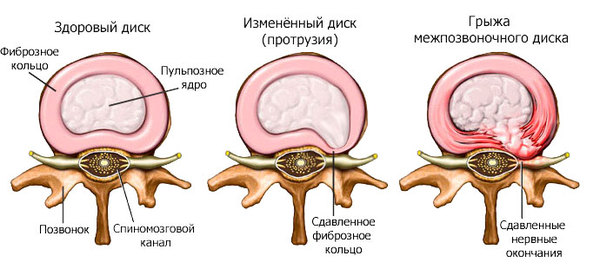
Таким образом, грыжа межпозвонкового диска — это не самостоятельное заболевание, а осложнение остеохондроза позвоночника — патологического процесса, при котором происходит разрушение средней части межпозвонкового диска и его внешней оболочки (фиброзного кольца), а также медленная прогрессирующая потеря диском находящейся в нем жидкости. Именно наличие жидкости внутри диска, которая находится в его центральном пульпозном ядре в виде геля, и определяет его физические свойства, в частности способность выдерживать большие физические нагрузки. Процесс повреждения межпозвонкового диска носит не столько «механический», сколько «биохимический» характер, поскольку основная потеря диском жидкости происходит не за счет ее «испарения» или «высыхания», а за счёт того, что больной диск теряет способность синтезировать в необходимом количестве вещества (протеогликаны), способные удерживать воду внутри своего пульпозного ядра. Именно потеря диском жидкости ( = отсутствие способности амортизировать давление) заставляет его выдавливаться в направлении спинномозгового канала, формируя грыжи, и таким образом вызывать повреждение расположенных рядом тканей, а также вызывать воспалительную реакцию. Подробнее о грыже межпозвонкового диска
Повреждение спинномозгового нерва при выдавливании диска и возникающие в этом случае отек и воспаление могут привести к очень серьёзным последствиям для здоровья человека.
Удаление грыжи через операцию — за и против
Поскольку причиной развития грыжи диска является длительно протекающий процесс его разрушения, операция по удалению межпозвонкового диска или его фрагмента (в абсолютно любой ее модификации!) никогда не сделает диск здоровее и не является, и никогда не являлась, методом ЛЕЧЕНИЯ. Лечением мы можем назвать только тот процесс, при котором происходит восстановление функции и структуры поврежденной ткани. Операция при грыжах межпозвонковых дисков является не лечением, а всего лишь экстренным методом «скорой помощи», который применяется только тогда, когда другие методы консервативного лечения оказались неэффективными.
При этом методы консервативного (т.е. безоперационного) лечения должны быть правильными, комплексными и последовательными, и обязательно включать методы, восстанавливающие ткань межпозвонкового диска.
К сожалению даже самые совершенные современные методы лечения не могут дать 100% гарантии излечения грыжи диска, поскольку к развитию болезни может приводить очень большое количество факторов или (чаще всего) их сочетания. Существуют клинические ситуации, когда даже самый опытный специалист может оказаться бессилен помочь пациенту, а использование самых правильных методик лечения может оказаться неэффективным. Но такие ситуации в практической работе при использовании современных методов лечения встречаются все реже.
Всегда существует ряд случаев, когда сложившаяся ситуация требует от врача назначения пациенту операции. Но вопрос о назначении операции при грыже межпозвонкового диска решается не на основании личного мнения врача или размеров грыжевого выпячивания, определяемого на МРТ, а на основании четких показаний.
Причины операционного вмешательства
Показания для назначения операции при грыже межпозвонкового диска следующие:
- Показание №1. Не стихающий на протяжении более 6 месяцев болевой синдром при адекватном, правильно проведенном курсе лечения;
- Показание №2. Нарушение функции тазовых органов при грыже в поясничном отделе позвоночника;
- Показание №3. Паралич конечности (руки или ноги) или прогрессирующая атрофия мышц конечности;
- Показание №4. Прогрессирующий спондилолистез, т.е. «сползание», «соскальзование» одного позвонка относительно других при прогрессирующем снижении высоты поврежденного диска.
Эти клинические проявления являются поводами для обращения за помощью к специалисту — нейрохирургу.
Данные МРТ, определяющие размеры грыжи диска и ее локализацию, никогда не должны являться основанием для назначения оперативного лечения.
Удаление грыжи межпозвоночного отдела без операции
Необходимо отметить, что даже эти показания к оперативному лечению не являются абсолютными. В нашей клинике мы неоднократно добивались успеха в лечении, даже в случаях, когда имелись параличи, нарушения функции тазовых органов в виде недержания мочи и различных нарушений потенции. Такие случаи просто требуют более сложного, комплексного и длительного лечения.
В остальном, в подавляющем большинстве случаев, ни стадия заболевания, ни степень выраженности болевого синдрома и воспаления, ни даже секвестрирование грыжи не являются показаниями для назначения операции. Современные «ревитализирющие» методы лечения позволяют справляться без операции даже в случаях наличия секвестрированной грыжи диска, т.е. в состоянии, до недавнего времени считавшемся абсолютным показанием к оперативному лечению.
Однако при возникновении секвестра существует вероятность того, что потребуется оперативное лечение, поскольку при секвестрировании внутреннее содержимое диска (фрагменты пульпозного ядра) через разрывы фиброзного кольца оказываются в спинномозговом пространстве и помимо сдавления спинномозговых нервов, сосудов, твердой мозговой оболочки часто вызывают массированную аутоиммунную реакцию в ответ на появление в пространстве спинномозгового канала белковых фрагментов ядра. Поэтому, когда назначается консервативное лечение, это обязательно должно быть учтено, так как применение «обычной» тактики с использованием нестероидных противовоспалительных препаратов оказывается категорически недостаточным.
Назначение правильной тактики лечения в подавляющем большинстве случаев позволяет вылечить пациента, вернуть его к нормальной, полноценной жизни и исключить вероятность операции.
Источник
Ðàññìîòðèì òàêóþ ñèòóàöèþ. Ó ÷åëîâåêà çàáîëåëà ñïèíà. Îäèí ðàç ïðèõâàòèëî, äðóãîé ðàç. Ñòðàäàëåö ñî çíàêîìûìè ïîîáùàëñÿ, ê âðà÷ó â ïîëèêëèíèêó ñõîäèë. ×òî äàëüøå? Êîíå÷íî ÌÐÒ ñäåëàåò. Ïîëó÷èò îïèñàíèå ñíèìêîâ íà ðóêè. Ãëÿíåò òóäà, à òàì Ïîëíî ãðûæ. 3-4 ìì. Áîëüøå. 6 ìì. Ïðîòðóçèè. Îñòåîõîíäðîç. Åùå êàêèå-òî ñòðàøíûå ñëîâà. ×òî äåëàòü-òî? Íàäî ñðî÷íî ýòè ãðûæè, ïðîòðóçèè ëå÷èòü Íà÷èíàåòñÿ õîæäåíèå ïî âðà÷àì è èíòåðíåòàì. Âûÿñíÿåòñÿ, ÷òî èíôîðìàöèè êó÷à. Ïëàòíûå êëèíèêè ïðåäëàãàþò ÷óäî-ìåòîäû ëå÷åíèÿ ìåæïîçâîíî÷íûé ãðûæ áåç îïåðàöèè. Õèðîïðàêòèêè îáåùàþò âîññòàíîâèòü ìûøå÷íûé áàëàíñ, êîòîðûé êàê âûÿñíÿåòñÿ íàðóøåí ÷óòü ëè íå ó êàæäîãî ïåðâîãî. Íåéðîõèðóðãè õèùíî âçèðàþò íà ñíèìêè è ïîòèðàþò ðóêè. Ïðèáàâüòå ê ýòîìó ïîñòîÿííóþ áîëü è íåõâàòêó ôèíàíñîâûõ ñðåäñòâ. Îò âñåãî ýòîãî âîçíèêàåò îò÷àÿíèå è ñòðåññ.
ß ïîñòàðàþñü âíåñòè íåìíîãî ÿñíîñòè è íàïèøó î ãðûæàõ ïîÿñíè÷íîãî îòäåëà, ïîòîìó ÷òî îíè íàèáîëåå ÷àñòî âñòðå÷àþòñÿ.  øåéíîì è ãðóäíîì îòäåëàõ ïðèíöèïèàëüíî âñå òîæå ñàìîå, íî òàì åñòü ñâîè òîíêîñòè.
Íå áóäó ïðåòåíäîâàòü íà âñåîáëåìëþùåå îïèñàíèå ðàçâèòèÿ ãðûæè, èíôîðìàöèè äîñòàòî÷íî â èíòåðíåòå. Áóäó âûñêàçûâàòü òî÷êó çðåíèÿ ñî ñòîðîíû õèðóðãè÷åñêîé ïðàêòèêè, ÷òî, âîçìîæíî, áóäåò íàêëàäûâàòü ñâîé îòïå÷àòîê íà òåêñò.
Íåñìîòðÿ íà òî, ÷òî ïèñàòü ÿ áóäó î ãðûæàõ, ñëåäóåò ïîìíèòü, ÷òî î÷åíü ÷àñòî íåâîçìîæíî îãðàíè÷èòü ïðè÷èíó áîëè òîëüêî íàëè÷èåì ãðûæè. Èíîãäà îíà ïðîâîöèðóåò ðàçâèòèå ïàòîëîãè÷åñêèõ ïðîöåññîâ â ïîçâîíî÷íèêå, à èíîãäà ÿâëÿåòñÿ èõ ñëåäñòâèåì. Ïîýòîìó áîëüøåé ÷àñòüþ ïîñò ïîñâÿùåí îñòðûì ãðûæàì (êîãäà ñèëüíàÿ áîëü âîçíèêëà ðåçêî). Î ãðûæàõ, êàê ÷àñòè äåãåíåðàòèâíûõ èçìåíåíèé ïîçâîíî÷íèêà óïîìÿíó â êîíöå.
***
Ïðåæäå âñåãî íàäî ïîçàíóäñòâîâàòü íà òåìó òîãî, êàê óñòðîåí ïîçâîíî÷íèê. Áåç ýòîãî áóäåò ñëîæíî ïîíÿòü ÷òî ê ÷åìó.
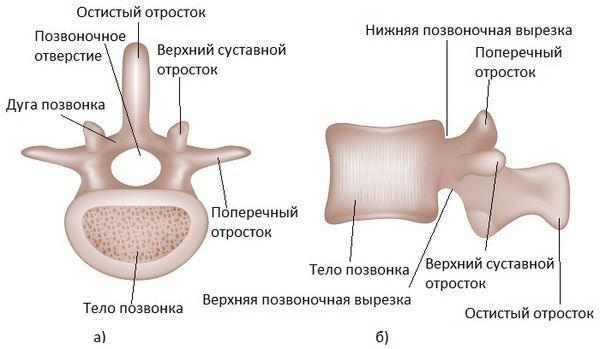
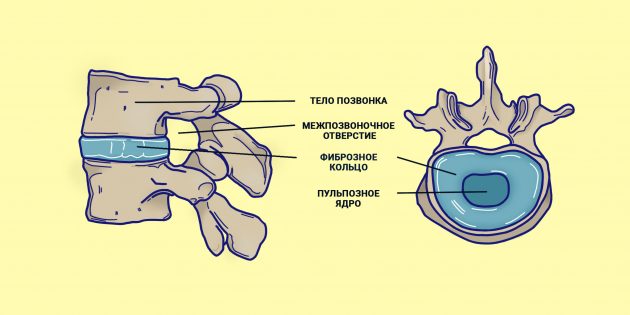
Íàø ïîçâîíî÷íèê ñîñòîèò èç ïîçâîíêîâ: íåáîëüøèõ êîñòåé, êîòîðûå ñâîèìè îòðîñòàìè îáðàçóþò êîëüöà. Åñëè ïîñòàâèòü ïîçâîíêè äðóã íà äðóãà, îíè ñâîèìè êîëüöàìè îáðàçóþò ïîçâîíî÷íûé êàíàë.  ýòîì êàíàëå íà óðîâíå øåéíîãî è ãðóäíîãî îòäåëîâ ïðîõîäèò ñïèííîé ìîçã, à â ïîÿñíè÷íîì è êðåñòöîâîì îòäåëàõ ïðîõîäÿò íåðâû.
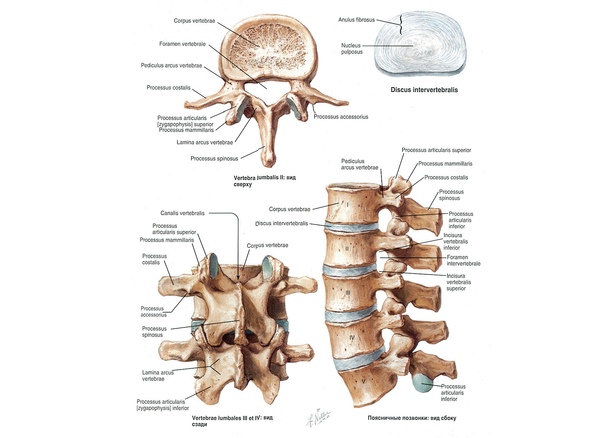
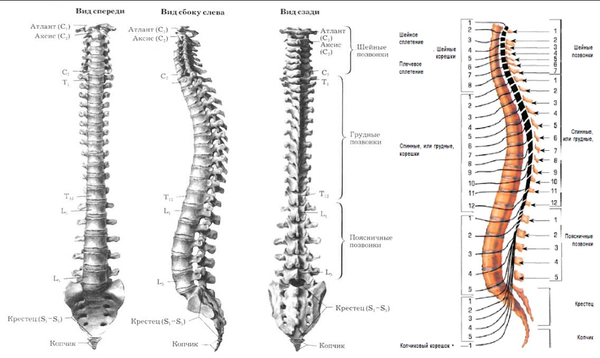
Êàæäûé ïîçâîíîê ñîåäèíåí ñ ñîñåäíèì òðåìÿ ñóñòàâàìè: (1) ìåæïîçâîíî÷íûé äèñê, êîòîðûé ñîåäèíÿåò òåëà ïîçâîíêîâ, (2,3) ôàñåòî÷íûå (ìåæïîçâîíî÷íûå èëè äóãîîòðîñ÷àòûå) ñóñòàâû, êîòîðûå ðàñïîëîæåíû ñçàäè ñ äâóõ ñòîðîí. Ìåæäó ôàñåòî÷íûìè ñóñòàâàìè ïðîñòðàíñòâî çàêðûòî ñâÿçêàìè, à ìåæäó ìåæïîçâîíî÷íûì äèñêîì è ôàñåòêàìè åñòü îòâåðñòèÿ (ôîðàìèíû èëè ìåæïîçâîíî÷íûå îòâåðñòèÿ), ÷åðåç êîòîðûå âûõîäÿò íåðâû.
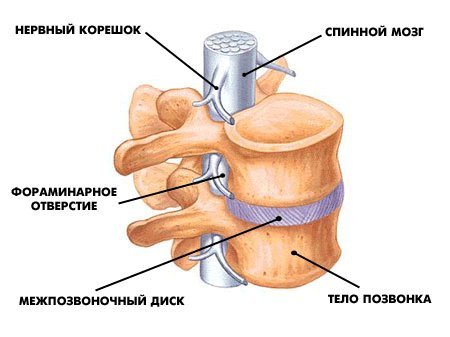
 èòîãå ïîçâîíî÷íûé êàíàë çàùèùàåò íåðâû è îäíîâðåìåííî â íåêîòîðûõ ñèòóàöèÿõ ñîçäàåò ïðîáëåìû äëÿ ýòèõ íåðâîâ èç-çà ñâîåãî îãðàíè÷åííîãî ïðîñòðàíñòâà.
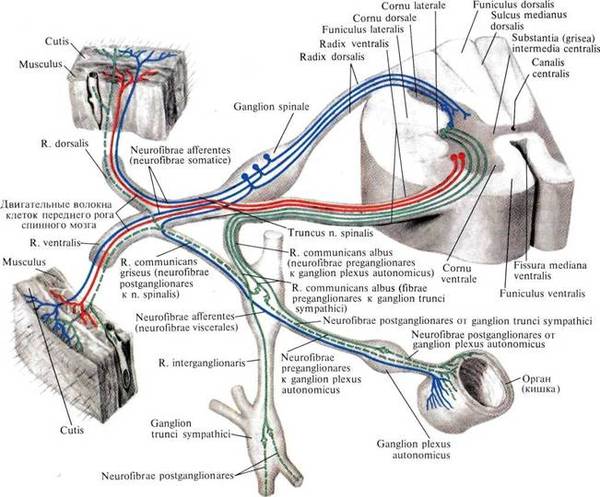
Ñïèííîìîçãîâûå íåðâû, êîòîðûå âûõîäÿò ÷åðåç ìåæïîçâîíî÷íûå îòâåðñòèÿ ìåæäó êàæäîé ïàðîé ñìåæíûõ ïîçâîíêîâ, — ýòî ïðîâîäà, ïî êîòîðûì èäóò ñèãíàëû (êîìàíäû) ê íàøèì ìûøöàì è âíóòðåííèì îðãàíàì. Ïî ýòèì æå ïðîâîäàì èäåò îòâåòíàÿ èíôîðìàöèÿ (ïðèêîñíîâåíèå, áîëü è ò.ï.). Ïðåäñòàâüòå: òåëî êëåòêè íàõîäèòñÿ â ñïèííîì ìîçãå (÷òî â ïîçâîíî÷íîì êàíàëå), à åå îòðîñòîê èäåò äî ìûøöû, êîòîðàÿ íàõîäèòñÿ ê ïðèìåðó íà ñòîïå. Òî åñòü ýòè êëåòêè ìîãóò áûòü äëèííîé îêîëî 1 ìåòðà, ïîòîìó ÷òî èõ îòðîñòêè-ïðîâîäà íå ïðåðûâàþòñÿ. Íàøè íåðâû ñîñòîÿò èç îãðîìíîãî êîëè÷åñòâà òàêèõ êëåòîê. È åñëè ïðîâîä ïîâðåäèòü íà êàêîì-òî èç óðîâíåé ê íàì â ìîçã ïðèéäåò èíôîðìàöèÿ î íàðóøåíèè ðàáîòû ó÷àñòêà òåëà (áîëü, îíåìåíèå, ðàññòðîéñòâî äâèæåíèé), çà êîòîðûé îòâå÷àë òîò íåðâ (íàïðèìåð ñòîïà èëè ãîëåíü)
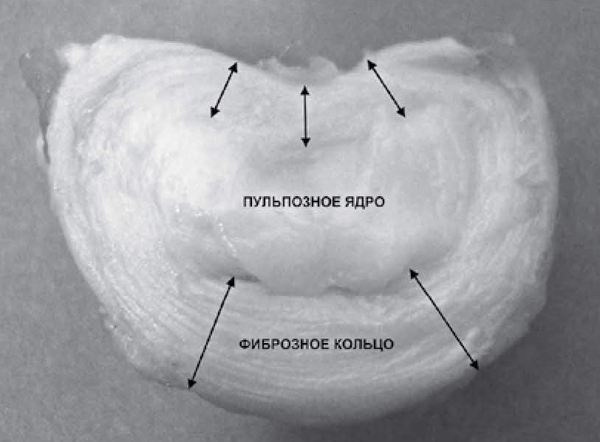
Ìåæïîçâîíî÷íûé äèñê óñòðîåí â âèäå êîíôåòû Ìåëëåð: ñíàðóæè ïëîòíàÿ îáîëî÷êà (ôèáðîçíîå êîëüöî), êîòîðàÿ óäåðæèâàåò â ñåáå óïðóãîå ÿäðî (ïóëüïîçíîå ÿäðî).

Ïðè âîçíèêíîâåíèè ãðûæè íàðóæíàÿ ÷àñòü ëîïàåòñÿ è âíóòðåííåå ïóëüïîçíîå ÿäðî âìåñòå ñ êóñêàìè íàðóæíîãî ôèáðîçíîãî êîëüöà âûâàëèâàåòñÿ íàðóæó. Ïî çàêîíó ïîäëîñòè ñàìîå ñëàáîå ìåñòå ôèáðîçíîãî êîëüöà — çàäíÿÿ ÷àñòü. Êàê ðàç òàì, ãäå íàõîäèòñÿ ñàìîå öåííîå â ïîçâîíî÷íèêå — ïîçâîíî÷íûé êàíàë ñ íåðâàìè. Ðàçðûâû ìîãóò áûòü áîëüøèìè è ìàëåíüêèìè, îò ýòîãî çàâèñèò âåëè÷èíà ÷àñòè äèñêà, êîòîðàÿ ñìåñòèòñÿ â ñòîðîíó ïîçâîíî÷íîãî êàíàëà.
Ïî÷åìó ýòî ïðîèñõîäèò?
Óñëîâíî âûäåëþ äâå ïðè÷èíû:
1. Ïîäíÿòèå áîëüøîé òÿæåñòè, îñîáåííî â íåïðàâèëüíîì ïîëîæåíèè òåëà (äëÿ òðåíèðîâàííîãî ÷åëîâåêà âåñ áóäåò áîëüøå, òàê êàê ðàçâèòûå ìûøöû ïîìîãàþò ïîçâîíî÷íèêó ñïðàâëÿòüñÿ).
2. Íåîáû÷íûå, áûñòðûå, ðåçêèå äâèæåíèÿ.
Íî è ýòî íàâåðíÿêà íå âñå, ñóùåñòâóþò ðàçëè÷íûå ïðåäïîñûëêè îò ïðåñëîâóòîãî ïðÿìîõîæäåíèÿ äî âðîæäåííîé ñëàáîñòè ñîåäèíèòåëüíîé òêàíè, âëèÿíèÿ èíôåêöèè (áûëè ïóáëèêàöèè î âëèÿíèè ãåðïåñà) è ïðîñòî ñòàðîñòè. Ñëîâîì â âîïðîñàõ ãðûæ íå âñå òàê ïðîñòî. Ïî áîëüøîìó ñ÷åòó íàø ïîçâîíî÷íèê åùå íåäîñòàòî÷íî ñîâåðøåíåí (à ìîæåò è âñå òåëî). Ó íåãî åñòü óÿçâèìûå ìåñòà. ×òî æå äî ïðîôèëàêòèêè: ïðåäóïðåæäåí, çíà÷èò âîîðóæåí. Ïîääåðæèâàòü ôèçè÷åñêóþ ôîðìó è íå óâëåêàòüñÿ áîëüøèìè âåñàìè.
Ñåêâåñòðèðîâàííàÿ ãðûæà
Åñëè ñëó÷èëàñü òàêàÿ áåäà è äèñê ëîïíóë, òî âàðèàíòîâ ðàçâèòèÿ íåñêîëüêî.
Ñåêâåñò (÷àñòè äèñêà, êîòîðûå âûâàëèëèñü â ïîçâîíî÷íûé êàíàë) äàâèò íà íåðâ.  òàêîì ñëó÷àå âû ìîæåòå îùóùàòü ðåçêóþ áîëü èëè ïðîãðåññèðóþùóþ ñëàáîñòü â íîãå (íîãàõ), èëè ÷óâñòâî îíåìåíèÿ (êàê áóäòî îòëåæàëè). Íàøè íåðâíûå òêàíè êðàéíå áîëåçíåííî ðåàãèðóþò íà ðåçêîå ñæàòèå, ïîýòîìó òàêîå ñîñòîÿíèå ãðîçèò ïîòåðåé ôóíêöèè íåðâà. Èíûìè ñëîâàìè íîðìàëüíî õîäèòü íå ïîëó÷èòñÿ.
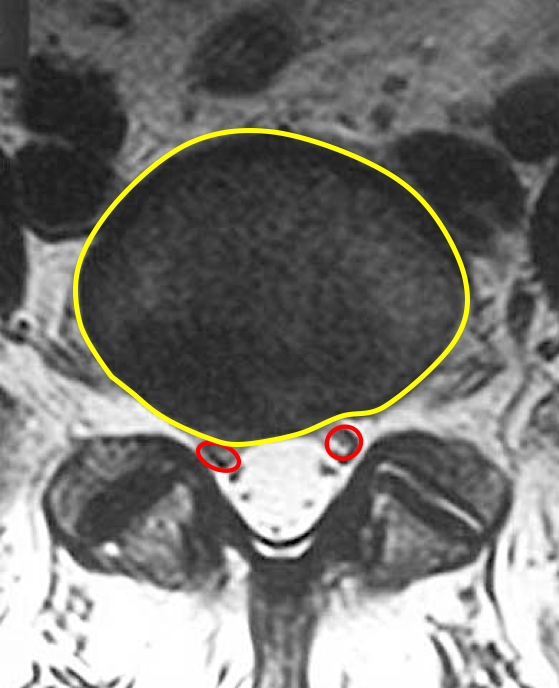
Âíèçó íà ÌÐÒ æåëòûì îòìå÷åí ìåæïîçâîíî÷íûé äèñê è ñòðóêòóðû ïîçâîíî÷íîãî êàíàëà, êðàñíûì îòìå÷åíû ñïèííîìîçãîâûå íåðâû L5.
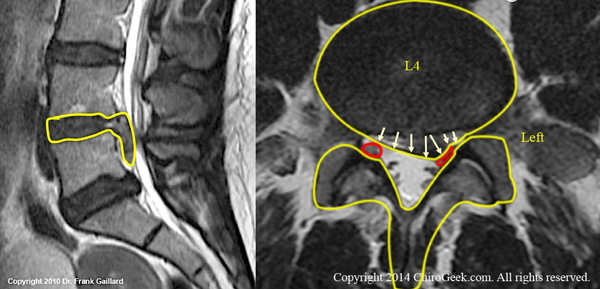
 ñëó÷àå âûøåóêàçàííûõ ñèìïòîìîâ ñëåäóåò ðàññìîòðåòü îïåðàòèâíûé âàðèàíò ëå÷åíèÿ.
 ñëó÷àå, êîãäà ñåêâåñòð íå äàâèò íà íåðâ, ìîæíî ñêàçàòü, ÷òî ïîâåçëî. Ìåñòíûé îòåê â êîíå÷íîì ñ÷åòå óìåíüøèòñÿ, à ãðûæà çàðóáöóåòñÿ â êàíàëå è óìåíüøèòñÿ â îáúåìå. Òàêàÿ ñèòóàöèÿ íå âñåãäà î÷åâèäíà, ïîòîìó ÷òî äî ìîìåíòà ðóáöåâàíèÿ ñåêâåñòð ìîæåò è ñìåñòèòüñÿ. Ïîêîé è ìåñòíûå èíúåêöèè âîçìîæíî ðàññìîòðåòü êàê àëüòåðíàòèâó îïåðàöèè. Âàæíî ïîíèìàòü, ÷òî ðåøåíèå â òàêèõ ñëîæíûõ ñèòóàöèÿõ ëó÷øå ïðèíèìàòü âìåñòå ñî ñïåöèàëèñòîì.  ëþáîì ñëó÷àå äèñê óæå ñêîìïðîìåòèðîâàí (îí ïîòåðÿë ñâîþ ôóíêöèþ) è äàëüíåéøàÿ ñóäüáà ýòîãî ñåãìåíòà ïîçâîíî÷íèêà íåáëàãîïðèÿòíàÿ.
Îïåðàöèÿ
Ñóòü îïåðàöèè â òîì, ÷òî áû óáðàòü ôðàãìåíòû äèñêà èç ïîçâîíî÷íîãî êàíàëà. Ñåé÷àñ òàêèå îïåðàöèè äåëàþò ÷åðåç î÷åíü ìàëåíüêèå ðàçðåçû (îáðàçíî íàçûâàþò çàìî÷íûå ñêâàæèíû) è èñïîëüçóþò óâåëè÷èòåëüíûå ïðèáîðû, ëèáî âèäåîêàìåðû (ýíäîñêîïû). Îáû÷íî õèðóðãè ïðåäëàãàþò òåõíîëîãèè ê êîòîðûì ó íèõ åñòü äîñòóï, è êîòîðûìè îíè ÷àùå ïîëüçóþòñÿ. Ïðèíöèïèàëüíûõ îòëè÷èé ìåæäó ìåòîäèêàìè íåò. Âîññòàíîâëåíèå ïîñëå òàêèõ îïåðàöèé áûñòðîå (âûïèñàòüñÿ èç êëèíèêè ìîæíî õîòü íà ñëåäóþùèé äåíü). Áîëü îáû÷íî ïðîõîäèò ñðàçó ïîñëå îïåðàöèè.
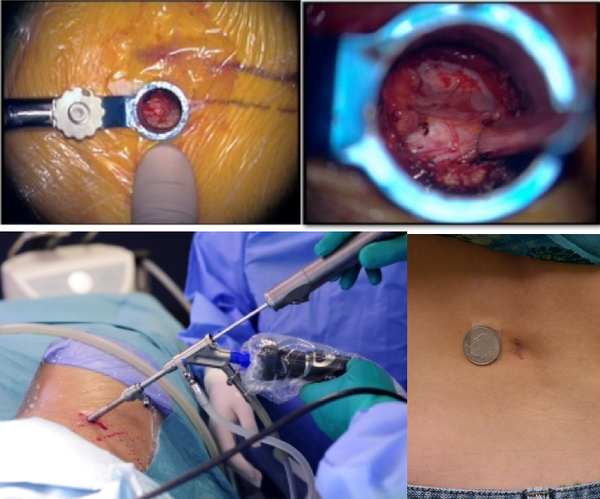
×òî áûâàåò ïîñëå òàêèõ îïåðàöèé? Âåäü ìíîãèå ñëûøàëè èëè ÷èòàëè î áîëüøîì êîëè÷åñòâå îñëîæíåíèé Îïèøó íàèáîëåå ÷àñòûå ñèòóàöèè.
Áîëåâîé ñèíäðîì îñòàëñÿ:
1. Âîçíèêëî íàðóøåíèå ïèòàíèÿ (êðîâîñíàáæåíèÿ) íåðâà èç-çà äîëãîãî ñäàâëåíèÿ ãðûæåé (îïåðàöèÿ íå âñåãäà âûïîëíÿåòñÿ ñâîåâðåìåííî)
2. ×ðåçìåðíîå ñìåùåíèÿ íåðâà ïðè ïîïûòêå âûêîâûðÿòü ñåêâåñòð õèðóðãîì. Êàæäûé îðãàíèçì èíäèâèäóàëåí è çàïàñ «ïðî÷íîñòè» ó âñåõ ñâîé. Ñèòóàöèè ïðè êîòîðûõ íå óáèðàþò ÷àñòü ãðûæè î÷åíü ðåäêè.
Áîëåâîé ñèíäðîì âåðíóëñÿ, à íà ÌÐÒ íîâàÿ ãðûæà:
1. Áîëüøîé ðàçðûâ â äèñêå èç êîòîðîãî âûâàëèëñÿ íîâûé êóñî÷åê
2. Íå óäàëîñü ïðîâåñòè ïîëíóþ ðåâèçèþ è ïî÷èñòèòü äèñê îò ñâîáîäíûõ ôðàãìåíòîâ.  èäåàëüíîì âàðèàíòå, â ñëó÷àå áîëüøèõ ñåêâåñòðîâ è äåôåêòîâ ñòåíêè äèñêà ñëåäóåò ñòàáèëèçèðîâàòü ñåãìåíò èìïëàíòàìè.
Áîëåâîé ñèíäðîì â ñïèíå (â ñî÷åòàíèè ñ áîëüþ â íîãå èëè áåç) ÷åðåç íåñêîëüêî ëåò:
Åñëè ÷àñòü äèñêà âûâàëèëàñü â êàíàë, òî äèñê óìåíüøèëñÿ â îáúåìå è â âûñîòå. Ïðè ýòîì óâåëè÷èëàñü íàãðóçêà íà ôàñåòî÷íûå ñóñòàâû (ñì àíàòîìèþ âûøå).  òàêîé ñèòóàöèè ðàçâèâàåòñÿ àðòðîç (ïîðàæåíèå ñóñòàâîâ). Òî åñòü áîëüíîé äèñê — áîëü â áóäóùåì.
Ìàëûå ãðûæè
Ïðè íåáîëüøèõ ïîâðåæäåíèÿõ ãðûæà ìîæåò íåìíîãî çàäåâàòü íåðâ. Èç-çà òàêîãî ðàçäðàæåíèÿ âîêðóã íåðâà ðàçâèâàåòñÿ îòåê. Ó âàñ êîãäà-íèáóäü çàêëàäûâàëî íîñ? Âîò òîæå ñàìîå ïðîèñõîäèò è â ìåæïîçâîíî÷íîì îòâåðñòèè, íåðâ ñäàâëèâàåòñÿ îêðóæàþùèìè òêàíÿìè.
 òàêîé ñèòóàöèè ïðèåì îáåçáîëèâàþùèõ èëè ìåñòíûå èíúåêöèè, êîòîðûå ñíèìàþò îòåê, ÷àñòî áûâàåò ýôôåêòèâåí. Áîëü áûñòðî óõîäèò.
Ýòè íåáîëüøèå ãðûæè, ïîæàëóé, è ÿâëÿþòñÿ ïðåäìåòîì ñïîðîâ. Ìåòîäèê ëå÷åíèÿ î÷åíü ìíîãî. Ïî ñóòè âñåì ìåòîäû ëå÷åíèÿ ñâîäÿòñÿ ê íåñêîëüêèì: (1) óáðàòü ÷àñòü äèñêà, ÷òî áû îí ìåíüøå âûïèðàë (äëÿ ýòîãî èñïîëüçóåòñÿ ðàçëè÷íûå ëàçåðû, ïëàçìû, ìåõàíè÷åñêèå ñèñòåìû è ò.ï.), (2) ñòàáèëèçèðîâàòü ñåãìåíò ïîçâîíî÷íèêà, ÷òî áû íå ïðîèñõîäèëî «ðàçäðàæàþùèõ» äâèæåíèé â ïîðàæåííîì ñåãìåíòå è íå âîçíèêàë îòåê (ôèçêóëüòóðà, ìàíóàëüíàÿ òåðàïèÿ, êîðñåòû).
Íî çäåñü î÷åíü âàæíî ïîíèìàòü, ÷òî ñåãîäíÿ íèêòî íå ïîêàçàë î÷åâèäíûõ äîêàçàòåëüñòâ âîññòàíîâëåíèÿ ñòðóêòóðû ìåæïîçâîíî÷íûõ äèñêîâ (îïûòû íà êðûñàõ â àìåðèêàíñêèõ ëàáîðàòîðèÿõ íå â ñ÷åò). Íèêòî íå ìîæåò ãàðàíòèðîâàòü, ÷òî ðàçðûâû ôèáðîçíîãî êîëüöà çàðàñòóò òàê, ÷òî âíóòðåííÿÿ ÷àñòü äèñêà ñîõðàíèò ñâîå ñîäåðæèìîå, äèñê íå ïîòåðÿåò ñâîþ âûñîòó è ôóíêöèè.
***
Ñòîëü ðàñïðîñòðàíåííîå çàáîëåâàíèå îòêðûâàåò îãðîìíûé ïðîñòîð äëÿ «áèçíåñà».
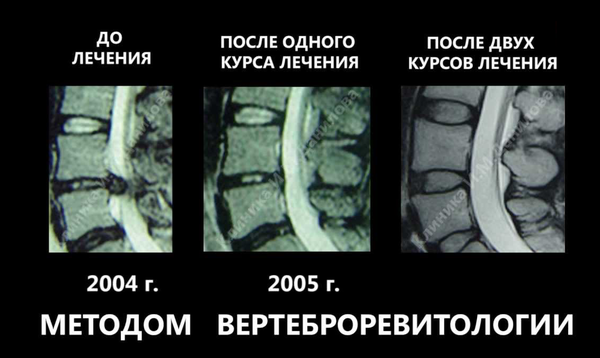
Ê ïðèìåðó, íà êàðòèíêå âûøå ðåêëàìà îäíîé èç ÷àñòíûõ êëèíèê, êîòîðàÿ ïðåäëàãàåò «èííîâàöèîííûé ìåòîä ëå÷åíèÿ». Êàðòèíêà ìíå ïîïàëàñü ñîâåðøåííî ñëó÷àéíî ïðè ïîèñêå â Google. Îíà èíòåðåñíà ôàëüñèôèêàöèåé ðåçóëüòàòîâ ëå÷åíèÿ. Ïîñìîòðèòå íà ñåêâåñòðèðîâàííóþ ãðûæó (2004 ãîä). Âïîëíå âîçìîæíà ñèòóàöèÿ, êîãäà ñåêâåñòð óìåíüøàåòñÿ â îáúåìå è ðóáöóåòñÿ ñàìîñòîÿòåëüíî, ÷òî ïîêàçàíî íà âòîðîé êàðòèíêå (2005 ãîä). Õîòÿ è ñîõðàíÿåòñÿ îùóùåíèå, ÷òî óäàëèëè ñåêâåñòð îáû÷íûì îïåðàòèâíûì ïóòåì. Íî òî, ÷òî ïðåäñòàâëåíî íà òðåòüåé êàðòèíêå íå ïîääàåòñÿ íèêàêîìó îáúÿñíåíèþ âîîáùå. Ýòî ñíèìîê äðóãîãî ÷åëîâåêà. Äåëî â òîì, ÷òî íà òðåòüåé êàðòèíêå ïîêàçàíî íå ïðîñòî âîññòàíîâëåíèå âûñîòû ìåæïîçâîíî÷íûõ äèñêîâ (îíè äàæå âûøå, ÷åì íà ïåðâîé êàðòèíêå), ÷óäåñíûì îáðàçîì ïîâûñèëàñü ñïîñîáíîñòü äèñêîâ óäåðæèâàòü æèäêîñòü (ãèäðîôèëüíîñòü). Ïîçâîíî÷íèê âûãëÿäèò êàê ó ìîëîäîãî ÷åëîâåêà. Âäîáàâîê óøëè èçìåíåíèÿ çàìûêàòåëüíûõ ïëàñòèíîê ïîçâîíêîâ, êîòîðûå áûëè íà ïåðâîé êàðòèíêå. Ïîçâîíî÷íûé êàíàë óâåëè÷èëñÿ â øèðèíå, ÷òî óæå ñîâñåì ôàíòàñòèêà.
Ê ñîæàëåíèþ, ïîäîáíûõ øàðëàòàíîâ êðàéíå ìíîãî â íàøåé ñòðàíå. Îíè íå ïîêàæóò ðåçóëüòàòû èññëåäîâàíèé, êîòîðûå áûëè îïóáëèêîâàíû â ðåöåíçèðóåìûõ æóðíàëàõ. Íî ïîñòàðàþòñÿ êàê ìîæíî äîëüøå çàòÿíóòü «ýôôåêòèâíîå ëå÷åíèå» äëÿ âûêà÷èâàíèÿ äåíåã èç áîëüíîãî ÷åëîâåêà, êîòîðûé êîíå÷íî æå íàäååòñÿ íà ÷óäî è õî÷åò áûòü ñíîâà ìîëîäûì è çäîðîâûì.
***
Ãðûæè è ïðîòðóçèè
Ðàçëè÷èå ìåæäó ýòèìè âåùàìè áîëüøå ðàäèîãðàôè÷åñêîå. Ñ÷èòàåòñÿ, ÷òî ïðè ïðîòðóçèè íå âîçíèêàåò ðàçðûâà ôèáðîçíîãî êîëüöà (ëèáî êðàéíå ìàëûå ðàçðûâû), ìåæïîçâîíî÷íûé äèñê ïðîñòî ñòàíîâèòñÿ áîëåå ïëîñêèì è âûáóõàåò. Ïðè ãðûæå ðàçðûâ ïðîèñõîäèò. Íà ñíèìêàõ ýòè èçìåíåíèÿ â êëàññèêå îïèñûâàþò êàê øèðîêîå îñíîâàíèå (ïðîòðóçèÿ) è ïî òèïó ãðèáíîé øëÿïêè (ãðûæà).  øèðîêîì ñìûñëå ïðîòðóçèè è ãðûæè ìîæíî âñòðåòèòü ó âñåõ ëþäåé ñòàðøå 20 ëåò. Åñëè âçÿòü 1000 ÷åëîâåê ñ óëèöû è ñäåëàòü èì ÌÐÒ, ó 999 âûÿâÿòñÿ òå èëè èíûå ïðèçíàêè èçìåíåíèé ìåæïîçâîíî÷íûõ äèñêîâ (ïðèñëîâóòûå ãðûæè ïî ñêîëüêî-òî ìì). ×òî êîíå÷íî æå íå ïîâîä íà÷àòü áåãàòü ïî âðà÷àì.
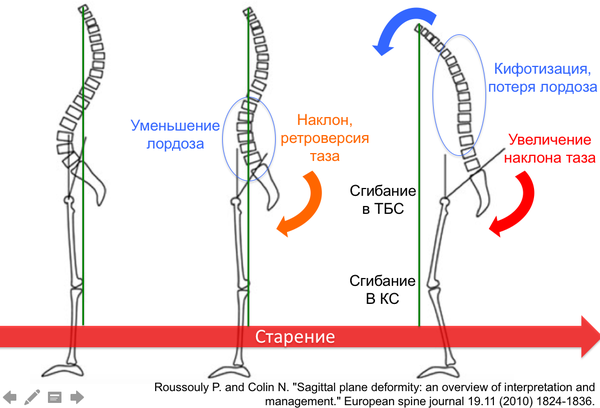
Ìåæïîçâîíî÷íûå ãðûæè — ýòî îäèí èç ÷àñòíûõ ñëó÷àåâ îáùåãî ñòàðåíèÿ ïîçâîíî÷íèêà. Ñ âîçðàñòîì ãðûæè è ñíèæåíèå ñïîñîáíîñòè äåðæàòü æèäêîñòü â ïóëüïîçíîì ÿäðå ïðèâîäÿò ê ñíèæåíèþ âûñîòû ìåæïîçâîíî÷íîãî äèñêîâ è óìåíüøåíèþ ðàññòîÿíèÿ ìåæäó òåëàìè ïîçâîíêîâ. Ïðè òàêîé ñèòóàöèè ïðîèñõîäèò íåñêîëüêî âåùåé: (1) óâåëè÷èâàåòñÿ íàãðóçêà íà çàäíèå îïîðíûå ñòðóêòóðû (ôàñåòî÷íûå ñóñòàâû), íåðàâíîìåðíàÿ íàãðóçêà ïðèâîäèò ê èõ ñòàðåíèþ è ðàçâèòèþ áîëè; (2) óìåíüøåíèå â ðàçìåðàõ ïåðåäíåé ÷àñòè ïîçâîíî÷íèêà ïðèâîäèò ê òîìó, ÷òî ïîçâîíî÷íûé ñòîëá íàêëîíÿåòñÿ âïåðåä (À -> B íà ðèñóíêå), íàðóøàþòñÿ ôèçèîëîãè÷åñêèå èçãèáû è áàëàíñ ïîçâîíî÷íèêà. Ýòè èçìåíåíèÿ çàïóñêàþò êàñêàä èçìåíåíèé áèîìåõàíèêè, î ÷åì ÿ áóäó ïèñàòü â ñëåäóþùèõ ïîñòàõ.
Ïðåäâèäÿ ïîÿâëåíèå ïåðåïå÷àòîê çàêëþ÷åíèé ÌÐÒ è âîïðîñîâ «ó ìåíÿ áîëèò ñïèíà, ÷òî äåëàòü?», çàìå÷ó, ÷òî ëó÷øå âñåãî ñ ýòèì îáðàòèòüñÿ î÷íî ê ñîîòâåòñòâóþùåìó äîêòîðó. Ìíå íå õî÷åòñÿ ïðåâðàùàòü êîììåíòàðèè â âèðòóàëüíóþ ïðèåìíóþ. Ê òîìó æå ó ìåíÿ íå õâàòèò âðåìåíè, òåðïåíèÿ è âíèìàíèÿ âñå ïîñìîòðåòü.
ß ïîíèìàþ, ÷òî îñâåòèë òåìó êðàéíå ïîâåðõíîñòíî, ïîýòîìó åñëè áóäóò óòî÷íÿþùèå âîïðîñû, ïîñòàðàþñü íà íèõ îòâåòèòü. Âîçìîæíî, êòî-íèáóäü âûñêàæåò ñâîå ìíåíèå íà ñ÷åò ãðûæ, ïîòîìó ÷òî òåìà âåñüìà îáøèðíà èç-çà ðàñïðîñòðàíåííîñòè è ïîäõîäû áûâàþò ðàçíûìè.
Áëîã î õèðóðãè ïîçâîíî÷íèêà
Источник