Эндоскопическая диагностика грыжи под
31 января 20192349,6 тыс.
Содержание:
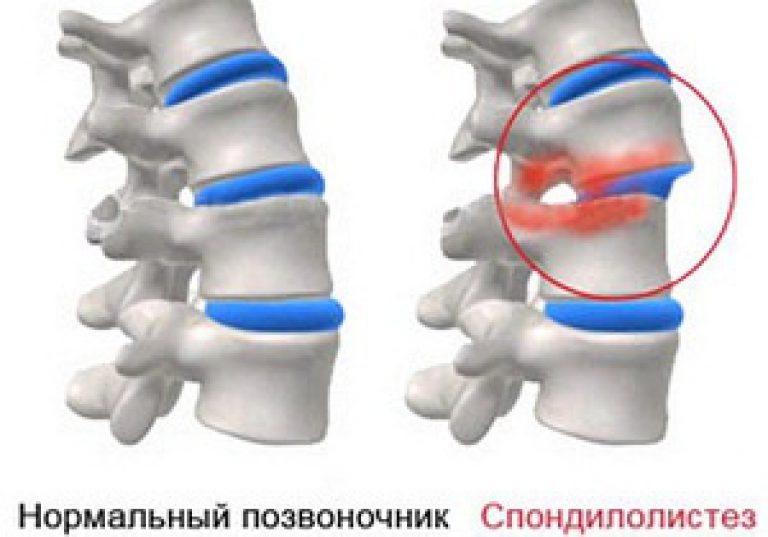
Грыжи пищеводного отверстия диафрагмы – это одна из самых часто встречающихся патологий в гастроэнтерологии, при этом вероятность формирования выпячивания возрастает с годами – чем старше человек, тем больше у него шансов развития грыжи. Заболевание чаще встречается у женщин и в большинстве случаев диагностируется совершенно случайно.
Причины развития патологии
Диафрагмальная грыжа в зависимости от причин возникновения может быть врожденной или приобретенной.
Врожденные выпячивания развиваются у плода еще в период эмбриогенеза под влиянием некоторых факторов, среди которых:
- перенесенные заболевания матери;
- прием женщиной запрещенных лекарственных препаратов;
- курение и употребление алкоголя.
Такие дети рождаются с коротким пищеводом и требуют хирургического вмешательства сразу после рождения или в раннем возрасте. Патологию диагностируют на УЗИ в 3 триместре.
Приобретенные грыжи пищеводного отдела развиваются в результате происходящих изменений – слабости связочного аппарата пищеводного отверстия диафрагмы. Такие изменения приходят с возрастом и вызваны потерей эластичности тканей, их атрофией, дистрофическими процессами. У лиц молодого возраста грыжа может развиваться на фоне астении или слабости мышц брюшного пресса.
Выделяют ряд предрасполагающих факторов, которые повышают вероятность формирования выпячивания, к ним относятся:
- хронические запоры;
- заболевания желудка и кишечника;
- асцит – скопление патологической жидкости в брюшной полости;
- неукротимая продолжительная рвота;
- ожирение;
- тяжелый физический труд и поднятие тяжестей;
- метеоризм;
- изнурительный кашель, беспокоящий больного длительное время;
- беременность;
- бронхиальная астма и хронические легочные заболевания.
Все эти состояния связаны с повышением внутрибрюшного давления, что создает благоприятные условия для формирования грыжи.
Кроме этого, развитие грыжи пищеводного отверстия диафрагмы могут спровоцировать заболевания ЖКТ, связанные с нарушением перистальтики кишечника и процессом переваривания пищи:
- дискинезия желчевыводящих путей;
- язвенная болезнь желудка и 12-ти перстной кишки;
- гастродуоденит;
- хронический панкреатит;
- калькулезный холецистит;
- рефлюкс-эзофагит.
Укорочение пищевода может развиваться после перенесенного химического или термического ожога, на фоне заживления которых произошли выраженные изменения структуры тканей и это создало предпосылки к формированию грыжевого выпячивания.
При ослаблении связок диафрагмы постепенно прогрессирует расширение отверстия, через которое проходит пищевод, что приводит к формированию так называемых грыжевых ворот. Через эти ворота участок пищевода, который должен находится в брюшной полости, и часть желудка перемещаются в грудную полость.
Классификация грыж пищеводного отверстия диафрагмы
Грыжи пищеводного отверстия диафрагмы разделяют на:
- скользящие или аксиальные;
- параэзофагеальные (или хиатальные).
При этом первый вариант встречается гораздо чаще, примерно в 90% случаев. При аксиальной грыже часть пищевода, которая должна располагаться в брюшной полости, и кардиальная часть желудка поднимаются в грудную полость через патологически расширенное отверстие в диафрагме и также они могут самостоятельно возвращаться на свое место. Обычно такое наблюдается при смене положения тела больного с вертикального на горизонтальное.
Параэзофагеальные грыжи (хиатальные) – это патология, характеризующаяся попаданием в грудную полость дна желудка и частично его тела, при этом абдоминальная часть пищевода остается на своем физиологическом месте.
Параэзофагеальные грыжи (хиатальные) чаще всего не способны самостоятельно вправляться обратно при смене положения тела больного, поэтому их называют фиксированными. В зависимости от выраженности проникновения органов брюшной полости в грудную выделяют 3 степени патологии:
- первая – в грудную полость проникает только абдоминальная часть пищевода, кардиальный отдел желудка при этом располагается на уровне диафрагмы, а желудок несколько приподнят и прилегает к ней.
- Вторая – в грудную полость проникает часть пищевода из брюшной полости и часть желудка.
- Третья – в грудную полость попадает брюшной отдел пищевода и почти весь желудок.
Симптомы грыжи пищеводного отверстия диафрагмы
В большинстве случаев грыжи пищеводного отверстия диафрагмы протекают бессимптомно или клинические признаки патологии выражены настолько слабо, что больной не придает им значения.
Характерным проявлением прогрессирующей диафрагмальной грыжи является стойкий болевой синдром, локализующийся в области эпигастрия и по ходу пищевода. Иногда боль может иррадиировать в межлопаточную область и спину.
Часто больные с грыжей жалуются на боли за грудиной, которые могут напоминать приступ стенокардии или начинающийся инфаркт. Ведущими симптомами грыжи пищеводного отверстия диафрагмы являются:
- нарушение ритма сердца по типу пароксизмальной тахикардии и эктрасистолии;
- пекущими боли за грудиной с иррадиацией в межлопаточную область и левое плечо – эти симптомы зачатую становятся причиной визита к кардиологу и длительного безрезультатного лечения несуществующей сердечной патологии;
- тупые боли после приема пищи, нагрузок, поднятия тяжестей, употребления воды, глубокого вдоха – боли усиливаются при наклонах тела вниз и стороны;
- признаки нарушения пищеварения – горечь во рту, тошнота, отрыжка, вздутие, непроизвольные срыгивания пищи и содержимого желудка без предшествующего этому приступа тошноты, особенно часты срыгивания в ночное время суток.
При ущемлении грыжевого мешка у больного возникают резкие схваткообразные боли за грудиной, отдающие в спину и между лопаток, а также тошнота, рвота кровью, одышка, тахикардия, синюшность кожи и видимых слизистых, снижение артериального давления.
Отличительной особенностью грыжи пищеводного отверстия диафрагмы от сердечной патологии является болевой синдром, усиливающийся после еды и явления дисфагии – нарушение глотательной функции. Больные жалуются на чувство комка в горле, вследствие чего могут принимать пищу только в жидком или полужидком виде. Признаки дисфагии усиливаются после приема кусковой пищи, употребления холодных напитков или воды, при стрессе, поспешном приеме пищи.
Кроме этого для данной разновидности грыж характерны такие симптомы, как:
- частая и длительно не проходящая икота (приступы икоты могут возникать по 5-7 раз в день и длится до 1 часа);
- постоянная изжога, усиливающаяся после приема пищи;
- жжение во рту и на корне языка;
- охриплость.
При случайном попадании содержимого желудка в дыхательные пути развивается аспирационная пневмония или тяжелый бронхит. Кроме этого у больных с грыжей пищеводного отверстия диафрагмы часто выявляется железодефицитная анемия, что связано со скрытыми желудочными кровотечениями, эрозивным гастритом, пептическими язвами пищевода.
Методы диагностики патологии
Диагностикой и лечением заболеваний ЖКТ занимается врач-гастроэнтеролог, поэтому при появлении одного или нескольких описанных выше симптомов следует обратиться к этому специалисту.
Как правило, для диагностики грыжи пищеводного отверстия диафрагмы больному назначают ряд исследований:
- рентгенография органов грудной клетки;
- рентген пищевода и желудка с предварительным введением контрастного вещества;
- эндоскопические исследования — эзофагофиброгастроскопия
Характерными рентгенологическими признаками грыжи пищеводного отверстия диафрамы являются:
- пищеводный сфинктер расположен высоко.
- Кардиальный отдел желудка располагается над диафрагмой.
- На снимке отсутствует поддиафрагмальный отдел пищевода.
- Диаметр пищеводного отверстия дифрагмы расширен.
- В грыже отмечается задержка бариевой взвеси (контрастного вещества).
При эндоскопической диагностике врач отмечает смещение пищеводно-желудочной линии выше диафрагмы, выявляет эрозированные очаги на слизистых оболочках пищевода и желудка, признаки эзофагита и гастрита. Для того, чтобы исключить наличие опухолевого процесса в ходе эндоскопии врач сразу же проводит забор образцов материала для биопсии.
С целью обнаружения скрытого желудочного кровотечения обязательным является анализ кала на скрытую кровь. Еще одним из наиболее информативных исследований в диагностике диафрагмальной грыжи является метод эзофагеальной манометрии. В ходе исследования можно оценить функциональные способности глоточно-пищеводного и кардиального сфинктеров, в также проанализировать двигательную активность пищевода и определить, насколько эффективным был проведенный курс лечения.
Лечение патологии
Лечение грыжи пищеводного отверстия диафрагмы начинают с консервативных действий. Обязательно назначается комплексное медикаментозное лечение:
- Антацидные препараты – помогают уменьшить или полностью устранить явления рефлюкса (заброса содержимого желудка в пищевод);
- Блокаторы протонного насоса.
- Н2 блокаторы гистаминовых рецепторов.
- Диетическое питание – больной питается дробно, маленькими порциями, не мене 6 раз в сутки, при этом последний прием пищи должен быть не позднее, чем за 3 часа до отхода ко сну.
Сон в кровати желателен с приподнятым головным концом в положении полусидя – это предупредить ночные непроизвольные срыгивания и попадание содержимого желудка в дыхательные пути. Физические нагрузки исключаются.
Хирургическое лечение
К оперативным вмешательствам в основном прибегают только при выявлении осложненных грыж (ущемлении, патологическом сужении пищевода, малигнизации процесса), а также при отсутствии эффективности от консервативных методов лечения и ухудшении состояния здоровья пациента. Самыми распространенными операциями по лечению диафрагмальной грыжи являются:
- Ушивание грыжевых ворот и укрепление связочного аппарата грудной и брюшной полости.
- Операция, в ходе которой желудок фиксируется в определенном положении.
- Операция, в ходе которой врач восстанавливает места расположения абдоминального отдела пищевода и дна желудка.
- Резекция пищевода (частичное удаление) – проводят при формировании рубцов и признаках выраженного стеноза.
Возможные осложнения
К самым распространенным осложнениям диафрагмальной грыжи относятся:
- рефлюксный эзофагит (катарального, язвенного или эрозивного), при котором содержимое желудка все время забрасывается в пищевод и усугубляет течение заболевания;
- при резкой смене положения тела больного, переедании и нагрузках может произойти ущемление грыжевого мешка и тогда потребуется срочное оперативное вмешательство;
- при длительном прогрессирующем заболевании увеличивается риск перерождения грыжи в рак пищевода и желудка.
Прогноз и профилактика грыжи
При своевременной диагностике заболевания и прохождении курса консервативного лечения прогноз благоприятный – состояние больного улучшается, болевой синдром становится слабовыраженным или исчезает совсем. Для того, чтобы не допускать прогрессирования патологии больному на протяжении всей жизни необходимо питаться дробно, принимать лекарственные препараты и избегать нагрузок. После перенесенной операции риск развития рецидива грыжи крайне невысок.
Для профилактики образования грыжевого мешка в отверстии диафрагмы рекомендуется укреплять мышцы брюшного пресса, заниматься гимнастикой, следить за правильной работой ЖКТ и регулярным стулом. Пациентов с выявленной диафрагмальной грыжей ставят на диспансерный учет.
Источник
Частично ответ на свой вопрос вы найдете в классической статье Бернарда Вольфа: https://www.ajronline.org/doi/pdf/10.2214/ajr.117.2.231
• I степень — над диафрагмой лежит брюшной сегмент пищевода, кардия расположена на уровне диафрагмы, а желудок приподнят под диафрагму. Чрезмерная смещаемость абдоминального сегмента считается начальной грыжей (смещаемость по вертикали в норме не превышает 3-4 см);
• II степень — преддверие и кардия лежат над диафрагмой, а в диафрагмальном отверстии видны складки слизистой оболочки желудка;
• III степень — вместе с брюшным сегментом пищевода и кардией в грудную полость выпадает и часть желудка (тело, антральный отдел).
Параэзофагеальные грыжи — встречаются крайне редко, протекают либо бессимптомно, либо проявляются болями за грудиной и в эпигастрии. Они вообще склонны к ущемлениям, вызывая боль с рвотой и коллапсом. Для параэзофагеальных грыж симптомы, обусловленные недостаточностью кардии и рефлюкс-эзофагитом, не характерны.
Врожденный короткий пищевод — симптоматика этого заболевания схожа с симптоматикой при аксиальной грыже и приобретенном укорочении пищевода. Только анамнестические данные, свидетельствующие о наличии жалоб с детства, позволяет предположить, что заболевание врожденное. В большинстве случаев правильный диагноз устанавливается во время операции или даже при патанатомическом исследовании. Для эндоскопического диагноза необходимо сочетание следующих признаков:
1. Уменьшение расстояния от передних резцов до кардии
2. Наличие грыжевой полости
3. Наличие «второго входа» в желудок
4. Зияние кардии или неполное ее смыкание
5. Транскардиальные миграции слизистой оболочки (пролапсы-релапсы)
6. Гастроэзофагеальные рефлюксы содержимого желудка
7. Признаки грыжевого гастрита и рефлюкс-эзофагита.
На счет второго момента. Не отрицаю на счет причин эзофагита и тд. Только при чем классификация по величине грыжи?
Можно же написать сантиметры.
На счет третье момента. Какое это имеет клиническое значение, если пациента не оперировать?
В своих лекциях классифицируют так: Эндоскопическая картина при АХГ зависит от ее степени. Основным эндоскопическим критерием в определении степени грыжи является уровень расположения кардии в отношении хиатального отверстия. Выделяют три степени АХГ:
— при I степени кардия располагается на уровне диафрагмы, брюшной сегмент пищевода лежит в грудной полости;
— при II степени кардия располагается тотчас выше диафрагмы, а в диафрагмальном отверстии видны складки желудка;
— при III степени над диафрагмой располагается кардия и проксимальная часть желудка с формированием грыжевой полости.
При АХГ I степени эндоскопические проявления минимальны. Может отмечаться некоторое спрямление Z-линии, незначительный желудочно-пищеводный пролапс по левой стенке, чрезмерная подвижность кардии.
При АХГ II степени в большинстве случаев присутствуют выраженные анатомические изменения: зияние НПС с формированием пищеводного кольца; укорочение пищевода, расположение хиатального отверстия на уровне слизистой оболочки желудка. При инверсии отмечается не плотное охватывание эндоскопа кардии, некоторое ущемление свода желудка, спрямление угла Гиса. Часто присутствует желудочно-пищеводный пролапс.
При АХГ III степени характеризуется четкими эндоскопическими признаками: значительным укорочением пищевода, формированием пищеводного кольца, наличием грыжевой полости и хиатального сужения. При инверсии можно осмотреть зону кардии и грыжевую полость. При этом видно, что складки желудка, лежащие в грыжевой полости заканчиваются, не доходя до Z-линии на 5-10 мм.
Макроскопическик достоверные эндоскопические критерии АХГ:
— укорочение пищевода;
— формирование пищеводного кольца (кольца Шацкого);
— наличие грыжевой полости;
— наличие хиатального сужения.
у меня вопрос к вам.
В данной классификации «кардия» это пищеводно-желудочный переход (ПЖП)или пищеводно-желудочная область (которая включает 2 см над и под ПЖП (по МСТ 3.0))?
п.с. поделитесь, пожалуйста, ссылкой на лекции кафедры эндоскопии РМАПО МЗ РФ.
Сегодня смотрел пациента 16 лет, с жалобами на редкие периодические боли в эпигастрии, длительность до 30 мин., других жалоб нет.
В пищеводе без патологии. Зубчатая линия на 38 см, пищеводно-желудочный переход на 38 см, зияет, хиатальное сужение на 40 см. В желудке и 12 п.к. без патологии.
Выставляю: аксиальная ГПОД?
Рекомендую: Р-скопию желудка.
что такое «релапс» я не знаю. что это?
в инверсии кардиальную область у детей и подростков не осматриваю в целях сокращения времени исследования (хотя, наверное, это моя ошибка).
ещё вопрос: в свете МСТ 3.0 заключение «недостаточность кардии» имеет место быть?
Если не смотрите инверсией — это неполное обследование.
Трансхитальный пролас — по сути, разновидность грыжи ПОД.
Если не смотрите инверсией — это неполное обследование.
Трансхитальный пролас — по сути, разновидность грыжи ПОД.
у меня вопрос к вам.
В данной классификации «кардия» это пищеводно-желудочный переход (ПЖП)или пищеводно-желудочная область (которая включает 2 см над и под ПЖП (по МСТ 3.0))?
В своих лекциях классифицируют так: Эндоскопическая картина при АХГ зависит от ее степени. Основным эндоскопическим критерием в определении степени грыжи является уровень расположения кардии в отношении хиатального отверстия. Выделяют три степени АХГ:
— при I степени кардия располагается на уровне диафрагмы, брюшной сегмент пищевода лежит в грудной полости;
— при II степени кардия располагается тотчас выше диафрагмы, а в диафрагмальном отверстии видны складки желудка;
— при III степени над диафрагмой располагается кардия и проксимальная часть желудка с формированием грыжевой полости.
При АХГ I степени эндоскопические проявления минимальны. Может отмечаться некоторое спрямление Z-линии, незначительный желудочно-пищеводный пролапс по левой стенке, чрезмерная подвижность кардии.
При АХГ II степени в большинстве случаев присутствуют выраженные анатомические изменения: зияние НПС с формированием пищеводного кольца; укорочение пищевода, расположение хиатального отверстия на уровне слизистой оболочки желудка. При инверсии отмечается не плотное охватывание эндоскопа кардии, некоторое ущемление свода желудка, спрямление угла Гиса. Часто присутствует желудочно-пищеводный пролапс.
При АХГ III степени характеризуется четкими эндоскопическими признаками: значительным укорочением пищевода, формированием пищеводного кольца, наличием грыжевой полости и хиатального сужения. При инверсии можно осмотреть зону кардии и грыжевую полость. При этом видно, что складки желудка, лежащие в грыжевой полости заканчиваются, не доходя до Z-линии на 5-10 мм.
Макроскопическик достоверные эндоскопические критерии АХГ:
— укорочение пищевода;
— формирование пищеводного кольца (кольца Шацкого);
— наличие грыжевой полости;
— наличие хиатального сужения.
вопрос: как часто при ЭГДС вы пишите в заключении «Эндоскопические признаки аксиальной ГПОД»?
Спрашиваю, потому что «старшие товарищи» говорят что я занимаюсь гипердиагностикой ГПОД.
ГПОД ставлю на основании нахождения пищеводно-желудочного перехода (ПЖП) проксимальние хиатального сужения на 2 см и более.
Моя частота ГПОД 1-2 (редко 3) на 7 взрослых пациентов. примерно в 25% без типичной клинической картины.
А у вас?
В своих лекциях классифицируют так: Эндоскопическая картина при АХГ зависит от ее степени. Основным эндоскопическим критерием в определении степени грыжи является уровень расположения кардии в отношении хиатального отверстия. Выделяют три степени АХГ:
— при I степени кардия располагается на уровне диафрагмы, брюшной сегмент пищевода лежит в грудной полости;
— при II степени кардия располагается тотчас выше диафрагмы, а в диафрагмальном отверстии видны складки желудка;
— при III степени над диафрагмой располагается кардия и проксимальная часть желудка с формированием грыжевой полости.
При АХГ I степени эндоскопические проявления минимальны. Может отмечаться некоторое спрямление Z-линии, незначительный желудочно-пищеводный пролапс по левой стенке, чрезмерная подвижность кардии.
При АХГ II степени в большинстве случаев присутствуют выраженные анатомические изменения: зияние НПС с формированием пищеводного кольца; укорочение пищевода, расположение хиатального отверстия на уровне слизистой оболочки желудка. При инверсии отмечается не плотное охватывание эндоскопа кардии, некоторое ущемление свода желудка, спрямление угла Гиса. Часто присутствует желудочно-пищеводный пролапс.
При АХГ III степени характеризуется четкими эндоскопическими признаками: значительным укорочением пищевода, формированием пищеводного кольца, наличием грыжевой полости и хиатального сужения. При инверсии можно осмотреть зону кардии и грыжевую полость. При этом видно, что складки желудка, лежащие в грыжевой полости заканчиваются, не доходя до Z-линии на 5-10 мм.
Макроскопическик достоверные эндоскопические критерии АХГ:
— укорочение пищевода;
— формирование пищеводного кольца (кольца Шацкого);
— наличие грыжевой полости;
— наличие хиатального сужения.
Для выяснения и подтверждения позиции кафедры РМАПО МЗ РФ в ноябре 2015 связывались с Т.К.ДУБИНСКОЙ. Данные не изменились: Основным эндоскопическим критерием в определении степени грыжи является уровень расположения кардии в отношении хиатального отверстия. Выделяют три степени АХГ и далее по тексту.
РМАПО описывают эндоскопические признаки для каждой степени т.е. эндоскопические признаки для определения 1, 2 или 3 степени АХГ.
В МСТ 3.0 классификации АХГ по степеням нет. Последние несколько лет, у нас в стационаре, при определении показаний к фундопликации, хирурги и кафедральные кураторы, внимательно изучают эндоскопическое описание и просят указывать степень АХГ. Таким образом, применять классификацию по степеням или нет, придется решать на местах.
1. достовернным эндоскопические признаком АХГ является расположение проксимальных отделов желудка выше уровня диафрагмы.
2. т.к. нет эндоскопической классификации ГПОД, то эндоскопист в заключении не ставит степень.
Наша задача подробное описание (зубчатая линия,ПЖП и хиатальное сужение).
ГОУ ДОПОЛНИТЕЛЬНОГО ПРОФЕССИОНАЛЬНОГО ОБРАЗОВАНИЯ
УРАЛЬСКАЯ ГОСУДАРСТВЕННАЯ МЕДИЦИНСКАЯ АКАДЕМИЯ
ЛЕКЦИИ ПО ЭЗОФАГОГАСТРОДУОДЕНОСКОПИИ Учебное пособие г. Челябинск 2007
ЭНДОСКОПИЧЕСКАЯ ДИАГНОСТИКА ЗАБОЛЕВАНИЙ ПИЩЕВОДА (ГПОД, эзофагиты, рефлюкс-эзофагит, рефлюкс-заболевание).
Грыжа пищеводного отверстия диафрагмы
Выделяют 3 степени скользящих грыж:
I. Степень — через пищеводное отверстие в наддиафрагмальное пространство выходит только абдоминальный отрезок пищсвода, а кардия располагается в диафрагмальном отверстии.
II. Степень — над диафрагмой определяется абдоминальный отдел пищевода вместе с кардией и в диафрагмальном отверстии видны складки рельефа слизистой желудка.
III. Степень — когда через пищеводное отверстие в грудную полость пролабируют абдоминальный отдел пищевода, кардия и часть желудка.
Причины скользящей грыжи:
повышение внутрибрюшного давления /ожирение, спленогепатомегалия/;
инволюцияция тканей, образующих пищеводное отверстие диафрагмы;
прогрессирующее рубцово-воспалительное укорочение пищевода в результате длительного существующего рефлюкс-ззофагита;
эзофагоспазм, ведущий к тракции желудка в средостение.
В 15% случаев скользящие грыжи осложняются кровотечением т.к.,
A. частичное ущемление слизистой ——- стаз —— прорыв ——— кровотечение;
B. эзофагит —— отторжение фибрина —— кровотечение.
Понимаю, что вопрос «странный», но прошу ответить тех кто знает.
определения терминов и диагностические критерии в эндоскопии пищеварительного тракта.
Третье издание, переработанное и дополненное
(Первая публикация на русском языке)
С наилучшими пожеланиями от компании Олимпас-Москва
Издание на русском языке: Е. Д. Фёдоров
ЭНДОСКОПИЯ ПИЩЕВАРИТЕЛЬНОГО ТРАКТА
НОМЕНКЛАТУРА OMED(Всемирной организации эндоскопии пищеварительного тракта)Зденек Маржатка : В норме КАРДИЯ расположена приблизительно на уровне пищеводного отверстия диафрагмы и служит переходной зоной от трубчатою пищевода к мешотчатому желудку. В противоположность этому при скользящей хиатальной грыже верхняя часть желудка втягивается в грудную полость, и кардия исчезает; можно обнаружить более или менее отчётливое ХИАТАЛЬНОЕ СУЖЕНИЕ ПИЩЕВОДА.
в 2008 году вышло МСТ 3.0
https://ru.scribd.com/doc/95546752/%D0%9C%D0%A1%D0%A2-3-0
см. 8.1.10.Определения,использующиеся для области пищеводно-желудочного перехода
под видео есть ссылка на статью, которую сносно переводит яндекс.переводчик
https://translate.yandex.ru/
Источник