Эпидуральная анестезия грыжа живота
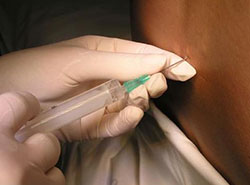
Хирургия грыж живота ¦ Методы обезболивания при оперативном лечении грыж живота
В зависимости от общего состояния пациента, размеров и локализации грыжевого выпячивания, наличия либо отсутствия осложнений основного заболевания и отягчающей соматической патологии герниотомия, или операция грыжесечения, может выполняться под местной, эпидуральной или общей анестезией.
К местному обезболиванию прибегают в том случае, если грыжа по своим размерам небольшая и выполнение хирургического вмешательства не сопряжено ни с какими осложнениями по типу ущемления, копростаза и т.д. и техническими сложностями. Такой тактике отдаётся предпочтение, когда речь идёт о молодых людях с небольшим слоем подкожной жировой клетчатки либо о пациентах пожилого и старческого возраста, особенно имеющих декомпенсированные сопутствующие заболевания сердечно-сосудистой системы и/или лёгких.

В ходе местной инфильтрационной анестезии производится своеобразная заморозка области операции, и пациент, будучи в ясном сознании, во время хирургического вмешательства не испытывает болевых ощущений. Обезболивание в данной ситуации производится строго послойно, введению анестетика под апоневроз и в мышцы должно обязательно предшествовать вскрытие грыжевого мешка и фиксация обнаруженных в нём органов. Это необходимо в целях предупреждения самопроизвольного вправления ущемлённых тканей и структур в брюшную полость.
При неосложнённых вентральных грыжах возможен и такой вариант обезболивания, как эпидуральная методика, при которой раствор местного анестетика вводится в эпидуральное пространство между позвонками. Благодаря этому обеспечивается выключение чувствительности нижней половины живота, а также области паха и нижних конечностей.
Если же имеют место большие, гигантские либо осложнённые грыжи передней брюшной стенки, в частности, пупочные и послеоперационные вентральные грыжи, для проведения хирургического вмешательства используют общую анестезию, или наркоз. Также он применим в тех ситуациях, когда по тем либо иным объективным причинам другие виды обезболивания противопоказаны, например, при аллергической реакции на местные анестетики. Техника выполнения наркоза при операциях по поводу грыж живота, особенности подготовки к нему и посленаркозный период, по сути, не отличаются от таковых при других хирургических вмешательствах.
Анестезиологическое обеспечение лапароскопических способов грыжесечения также не имеет особо принципиальных отличий, за исключением того, что при этих операциях следует учитывать создание у пациента пневмоперитонеума (заполнение газом брюшной полости) и адсорбцию инсуффлируемого углекислого газа.
Для правильного выбора метода обезболивания в ходе предоперационной подготовки осуществляется тщательное обследование больного для того, чтобы выявить и оценить сопутствующую патологию, особенно со стороны сердечно-сосудистой системы (аритмии, поражение венечных артерий сердца, плохо корригируемая артериальная гипертензия, миокардиопатии) и лёгких (хронические обструктивные заболевания), что важно и для хирурга, и для анестезиолога, которые уже на этом этапе совместно выбирают способ и объём оперативного лечения.
(495) 506-61-01 — где лучше оперировать грыжи живота
ЗАПРОС в КЛИНИКУ
Источник
Паховая и пупочная грыжи – частые хирургические патологии. При слабости передней брюшной стенки происходит выпячивание части кишечника. Часто люди долго живут, не проводя хирургическое лечение этой проблемы. При защемлении или воспалении грыжевого мешка, требуется срочное его удаление! Такая операция может проводиться под местной, спинальной или общей анестезией. Какой из этих видов выбрать решает врач-анестезиолог индивидуально в каждом случае.
Местная анестезия
Местная анестезия является самым безопасным видом обезболивания при удалении пахового или пупочного грыжевого мешка. Она легко переносится организмом и является методом выбора у таких пациентов:
- у людей пожилого возраста;
- у пациентов с сердечной недостаточностью;
- у больных, которые имеют почечную или печеночную недостаточность;
- у пациентов, которые идут планово на эту операцию и отказываются от проведения общей анестезии.

Местная анестезия используется при проведении непродолжительных операций
Местную анестезию применяют только при плановых операциях. Она подходит только для оперативных вмешательств, которые по времени длятся не более 20-30 минут. Местные анестетики действуют не более получаса, а дополнительное их введение опасно для пациента. При использовании местной анестезии для удаления грыжевого мешка белой линии живота или паховой области, выбирают новокаин. Перед удалением определенная область кожи обкалывается новокаином. Ощущение онемения в ней наступает уже через 5-10 минут. Сам же пациент находится в полном сознании на протяжении всего оперативного вмешательства, но никакой боли при этом не ощущает.
Несмотря на безопасность данного вида обезболивания, есть ряд случаев, при которых оно не может быть использовано. Это:
- Сложная и длительная операция. Если врач заранее предполагает, что времени на удаление грыжи уйдет больше, чем полчаса, он об этом сообщает анестезиологу, который в свою очередь решает, какой из альтернативных видов наркоза лучше использовать в данном случае.
- Экстренные случаи. Местный наркоз не применяется для выполнения срочной операции.
- Аллергия на местные анестетики. Перед каждым введением новокаина должна быть сделана аллергическая проба на этот медикамент.
Применение спинальной анестезии
Спинальная анестезия – это обезболивание путем введения анестетика в спинномозговой канал. На уровне между 3 и 4 поясничными позвонками вводится игла, которая проходит через твердую оболочку спинного мозга, и вводится непосредственно в канал. Далее, через шприц в спинномозговой канал подается анестетик, который блокирует проведение всех нервных импульсов, отвечающих за двигательную и болевую активность ниже места инъекции. Обезболивание наступает через 5-10 минут после введения препарата. Оно длится около 30-40 минут.

Спинальная анестезия помогает обезболить область паховой грыжи
С помощью этого метода можно обезболить область паховой грыжи. А вот грыжу, которая находится на белой линии живота, то есть пупочную, оперировать используя этот метод нельзя, так как анестезия не распространяется на эту область. При грыже, локализированной в области белой линии живота, может применяться местная или общая анестезия.
Спинальный наркоз подходит только для удаления паховой грыжи, при условии, если время операции не больше 40 минут. Также нужно помнить о противопоказаниях к применению этого вида обезболивания. К ним относятся:
- Воспалительные заболевания кожи в месте инъекции.
- Нарушение ритма сердца в виде синусовой тахикардии, атриовентрикулярной блокады, мерцательной аритмии.
- Нарушение свертываемости крови или же прием больным препаратов, которые разжижают кровь. К ним относятся: Аспирин, Гепарин, Варфарин и другие.
- Пониженное артериальное кровяное давление.
При проведении операции с использованием спинального наркоза, применяются такие обезболивающие медикаментозные препараты:
- Лидокаин;
- Тетракаин;
- Бупивакаин;
- Прокаин.
Иногда, вместе с этими препаратами вводят Адреналин для удлинения времени действия препаратов.
Общий наркоз
Несмотря на то что удаление паховой грыжи и белой линии живота является простой операцией, чаще всего оно проводится с применением общего наркоза. Это обусловлено тем, что более половины пациентов не идут на плановое оперативное вмешательство, а обращаются в хирургическое отделение только при «защемлении»правильный термин ущемление, возможно ключевое слово, поэтому поставила кавычки грыжи. Внеплановые и экстренные операции проводятся обычно с применением общего наркоза. Врач не знает заранее, с каким объемом пораженных тканей кишечника ему предстоит работать, и сколько времени ему потребуется на саму операцию.

Общий наркоз используется при длительных и сложных операциях
При запущенных защемленных грыжах происходит некроз и омертвление петель кишечника. И поэтому операция может длиться больше 2-3 часов. Общий наркоз также часто используют при удалении грыжи белой линии живота, при которых спинальная анестезия не эффективна.
При таком оперативном вмешательстве может быть применен внутривенный или масочный общий наркоз. Для внутривенного обезболивания используют такие препараты:
- Пропофол;
- Кетамин;
- Тиопентал натрия;
- Калипсол;
- Дроперидол.
При масочном (или эндотрахеальном) обезболивании применяются:
- Фторотан;
- Закись азота;
- Галотан;
- Изофлуран;
- Десфлюран.
При плановом удалении грыжи белой линии живота могут использоваться анестетики короткого действия – Кетамин и Пропофол. А при осложненных и экстренных случаях преимущество отдают масочному обезболиванию.
К противопоказаниям для применения общего наркоза относятся:
- Сердечная, почечная или печеночная недостаточность.
- Пожилой возраст пациента.
- Общие инфекционные или воспалительные процессы.
Грыжа белой линии живота и паховой области встречается очень часто. При плановом ее удалении может быть использовано безвредное местное обезболивание. Если же пациент поступает на экстренную операцию, проводится общая анестезия.
Источник
Что такое протрузия дисков позвоночника: виды, симптомы, методы лечения патологии

Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей…
Читать далее »

Протрузией межпозвонковых дисков называется смещение его определенной части за границы позвоночного пространства. Это начальный этап формирования межпозвоночной грыжи, для которой характерны острые и болезненные клинические проявления. Протрузия — пока еще обратимое патологическое состояние, хорошо поддающееся консервативному лечению. В терапии используются фармакологические препараты, физиопроцедуры, массаж, ЛФК.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Что из тебя представляет протрузия дисков позвоночника
Протрузия развивается на фоне истончения, уплотнения межпозвоночных дисков, характерных для остеохондроза 2—3 степени тяжести. Хрящевые ткани теряют способность удерживать влагу, что приводит к образованию в них микротрещин.
В результате деструктивного процесса:
- уменьшается высота межпозвонкового диска;
- разрушается фиброзное кольцо;
- пульпозное ядро испытывает повышенные нагрузки, уплощается.
При достаточно сильном повреждении волокон кольца ядро начинает выпячиваться в направлении разрыва. Такое состояние и называется протрузией межпозвонковых дисков.
Классификация заболеваний
Для удобства диагностирования и быстрого определения тактики лечения протрузии классифицируются в зависимости от расположения, размеров и направления пролабирования межпозвонкового диска.
Диффузные
Для диффузной протрузии характерно равномерное круговое выбухание пульпозного ядра в позвоночный канал. Такое смещение межпозвонкового диска часто протекает бессимптомно, так как спинномозговые корешки не подвергаются сдавлению. По мере прогрессирования патологии фиброзное кольцо все более деформируется, особенно ткани, расположенные в его внутренней части. Но пока оболочка сохраняет целостность, пульпозное ядро удерживается внутри. Наиболее опасна диффузная протрузия, локализованная в пояснично-крестцовом отделе. Здесь расположено крупное нервное сплетение, иннервирующее нижние конечности и органы малого таза. Возможно нарушение их функционирования при ущемлении спинномозговых корешков сместившимися дисками.

Локальные
Так называется смещение около 25% диска в позвоночный канал. В зависимости от направления выбухания пульпозного ядра выделяют следующие разновидности локальных протрузий:
- дорзальная. Диск смещается к спинномозговому каналу, где расположены чувствительные нервные окончания. Дорзальные протрузии могут стать причиной травмирования спинномозговых корешков, появления неврогенной симптоматики;
- латеральная. Выпячивание ядра происходит вправо или влево от позвоночника. Латеральные протрузии редко сопровождаются какими-либо клиническими проявлениями;
- вентральная. Это смещение диска вперед, которое диагностируется крайне редко. Вентральная протрузия протекает бессимптомно и не провоцирует развитие осложнений.

Самой опасной является фораминальное смещение диска. Такая протрузия локализована в области выхода спинномозговых корешков. При их сдавливании возникают симптомы радикулопатии — острые, пронизывающие боли, ограничивающие подвижность. К редко выявляемым формам протрузии относится парафораминальная. Выбухание пульпозного ядра происходит непосредственно около выхода спинномозговых корешков с их двусторонним ущемлением.
По размерам
На начальном этапе происходит смещение диска на 1-2 см. Выбухание 3-5 мм считается протрузией среднего размера. При выпячивании на 6-7 см диагностируется крупная протрузия. Клиническая картина часто не зависит от степени смещения межпозвонковых дисков. Даже небольшая протрузия, локализованная в шейном отделе, может провоцировать возникновение выраженной симптоматики. А значительное выбухание ядра в поясничном отделе длительное время не сопровождается какими-либо характерными признаками.
По стороне локализации
Протрузии классифицируются в зависимости от направления выпячивания к спинномозговому каналу. Смещение межпозвонковых дисков бывает правосторонним и левосторонним. Последняя форма диагностируется у пациентов гораздо чаще. Это объясняется лучшим развитием связочно-сухожильного аппарата и мышц, расположенных справа от позвоночника. Такая анатомическая особенность строения позвоночных сегментов обуславливает их прочность и стабильность.
Причины возникновения
Потеря эластичности фиброзным кольцом чаще происходит при естественном старении организма — снижается выработка коллагена, изменяется гормональный фон, замедляются восстановительные процессы. Ускоряют деструкцию межпозвонковых дисков вредные привычки (курение, злоупотребление алкоголем) и малоподвижный образ жизни, которые провоцируют нарушение кровообращения и ослабление мышц спины. К предрасполагающим образование протрузии факторам относятся и следующие патологические состояния:
- чрезмерные физические нагрузки приводят к микротравмированию хрящевых тканей, потере амортизирующих свойств межпозвонковыми дисками;
- врожденные или приобретенные аномалии позвоночника становятся причиной неправильного распределения нагрузок на позвоночные сегменты;
- эндокринные патологии (сахарный диабет, эндокринное ожирение, гипотиреоз) провоцируют развитие дисметаболических процессов, ухудшение трофики.
Нестабильность позвоночника, приводящая к смещению дисков, возникает после его травм — переломов, ушибов, частого микротравмирования. На местах повреждения разрастаются неэластичные соединительные ткани. Довольно часто протрузии формируются после хирургического удаления межпозвоночной грыжи, особенно вместе с диском.
Симптомы патологии
Клинически шейная протрузия проявляется при размере 0,2 см, поясничная — 0,4 см. А на начальных этапах патология протекает бессимптомно. Иногда возникают дискомфортные ощущения, которые человек принимает за мышечную слабость после тяжелой физической работы. По мере укрупнения протрузии выраженность симптоматики повышается. Признаки смещения дисков разнятся в зависимости от его локализации.
| Отдел позвоночника, в котором произошло смещение межпозвонковых дисков | Специфические клинические проявления |
| Шейный | В области шеи возникают острые боли, иррадиирущие в плечи, предплечья, кисти. На приеме у врача пациент жалуется на ощущение «ползающих мурашек» в руках, ограничение подвижности шеи при повороте или наклоне головы |
| Грудной | Для грудного смещения характерно покалывание, появление неприятных ощущений в груди, области ребер. Возникающие в пораженном сегменте позвоночника боли распространяются на внутренние органы — сердце, желудок, печень |
| Поясничный | Протрузия в поясничном отделе проявляется сильными болями, иррадиирущими в бедра, ягодицы, стопы. Человек намеренно ограничивает движения с широкой амплитудой, чтобы не провоцировать дискомфортные ощущения |
Бессимптомным течением отличаются обычно выпячивания передней и переднелатеральной формы. А задние и заднелатеральные протрузии после непродолжительного скрытого периода внезапно манифестируют пронизывающей болью в спине, возникающей из-за ущемления спинномозговых корешков.
Методы диагностики
Первичный диагноз выставляется на основании жалоб пациента, изучения анамнеза, внешнего осмотра. Обязательно учитываются результаты функциональных тестов для оценки мышечной силы, чувствительности, степени выпадения рефлексов. Для подтверждения диагноза и более детального обследования позвоночника проводится ряд инструментальных анализов.
Рентген
Рентгенографическое исследование проводится для обнаружения предшествующих травм, врожденных и приобретенных аномалий позвоночника. Так как протрузии образуются на фоне остеохондроза, то на них указывают его типичные признаки. Это уменьшение расстояния между позвонками, их деформация, уплотнение и истончение межпозвонковых дисков.
КТ и МРТ
Компьютерная и магнитно-резонансная томография — самые информативные диагностические методы для обнаружения протрузии. На полученных трехмерных изображениях хорошо визуализируются смещение диска за границы позвоночного канала. На выпячивание указывает уменьшение ширины между его краями по сравнению с основанием.
Виды терапии
Протрузия любой локализации хорошо поддается консервативному лечению. Практикуется комплексный подход к терапии, направленный на устранение причины смещения межпозвонковых дисков, улучшение самочувствия больного, предупреждение распространения патологии на здоровые позвоночные сегменты.
Медикаментозное лечение
В терапии протрузий используются препараты различных клинико-фармакологических групп. Для устранения острых болей, возникающих во время рецидивов, применяются инъекционные растворы, лекарственные средства в форме таблеток, капсул, драже. Справиться со слабыми дискомфортными ощущениями можно с помощью препаратов для локального нанесения — мазей, гелей, кремов, бальзамов, в том числе БАД.
Нестероидные противовоспалительные средства
НПВС — препараты первого выбора в терапии протрузий, обладающие выраженным противовоспалительным, анальгетическим, антиэкссудативным действием. В лечебные схемы врачи наиболее часто включают средства с активными ингредиентами диклофенаком, нимесулидом, мелоксикамом, лорноксикамом, кетопрофеном, кеторолаком. НПВС обязательно сочетаются с ингибиторами протонной помпы (Омепразол, Пантопразол), снижающими риск повреждения слизистой желудка.

Комбинированные обезболивающие препараты
Препараты с двумя активными ингредиентами оказывают более выраженное обезболивающее и противоотечное действие. К ним относится Паноксен (диклофенак натрия — 50 мг и парацетамол — 500 мг), Некст (ибупрофен — 400 мг и парацетамол — 200 мг). В терапии любых патологий опорно-двигательного аппарата хорошо зарекомендовал себя Нейродикловит с диклофенаком и витаминами группы B.

Лекарственные препараты для местного применения
Для купирования воспалительных асептических отеков, устранения слабых болей пациентам назначаются гели с НПВС — Фастум, Вольтарен, Артрозилен, Финалгель, Найз.

После достижения устойчивой ремиссии в терапевтические схемы включаются мази с местнораздражающим, отвлекающим, согревающим действием. Это Випросал, Финалгон, Капсикам, Наятокс, Апизартрон, Эфкамон.

Наркотические обезболивающие
Препараты этой группы используются только при неэффективности НПВС и глюкокортикостероидов. При острых болях применятся Трамадол и его структурный аналог Трамал, а также средства, в состав которых входит кодеин (Пиралгин, Седалгин Нео, Пенталгин H). Наркотические анальгетики не предназначены для курсового лечения из-за быстро формирующейся физической и психологической зависимости.

Миорелаксанты
В ответ на ущемление спинномозговых корешков возникает мышечный спазм, повышающий выраженность болевого синдрома. Для расслабления скелетной мускулатуры применяются миорелаксанты — Сирдалуд, Толперизон, Баклосан, Баклофен. Наиболее часто назначаемым препаратом является Мидокалм, особенно в форме раствора для парентерального введения, содержащего анестетик лидокаин.

Противосудорожные препараты
Препараты с активным ингредиентом прегабалином проявляют значительный анальгезирующий и противосудорожный эффект. В терапии протрузий средства используются для устранения нейропатических болей, парестезий, мышечных судорог, ощущения «ползающих мурашек». Их выраженные побочные действия — спутанность сознания, эйфория. Такие противосудорожные препараты не применяются длительное время из-за быстрого привыкания.
Хондропротекторы
Для частичной регенерации поврежденных хрящевых тканей пациентам назначаются Артра, Терафлекс, Структум, Алфлутоп, Румалон. Хондропротекторы в таблетках используются для длительной терапии — от нескольких месяцев до 2 лет. По мере накопления активных ингредиентов (глюкозамин, хондроитин) в поврежденных позвоночных структурах проявляется из анальгетическое и противовоспалительное действие. Это позволяет снижать фармакологическую нагрузку на организм за счет уменьшения доз НПВС, миорелаксантов, глюкокортикостероидов.

Препараты, улучшающие проведение нервных импульсов
Препараты, в состав которых входят витамины группы B, включаются в терапевтические схемы для устранения неврологической симптоматики, возникающей при сдавлении спинномозговых корешков. Курсовое использование Мильгаммы, Комбилипена, Пентовита, Нейробиона улучшает иннервацию, передачу импульсов в центральную и периферическую нервные системы. Витамины группы B также укрепляют иммунитет, ускоряют метаболические и регенерационные процессы.

Немедикаментозное лечение
Если применение местных и системных препаратов помогает только устранять симптоматику протрузий, то немедикаментозная терапия направлена на профилактику прогрессирования патологии. Основные принципы лечения — укрепление мышечного корсета спины, улучшение кровоснабжения поврежденных структур, восстановление иннервации.
Режим
В период рецидивов больным показан постельный режим на 1-2 дня. Ограничение движений позволяет предупредить травмирование спинномозговых корешков и развитие асептического воспаления. Во время лечения пациентам рекомендуется избегать физических нагрузок, особенно поднятия тяжелых предметов. Обязательно ношение ортопедических приспособлений — воротников Шанца, мягких бандажей, эластичных корсетов с жесткими металлическими или пластиковыми вставками.

ЛФК
Это самый эффективный метод немедикаментозной терапии протрузии. Неврологи и вертебрологи рекомендуют ежедневные занятия лечебной физкультурой и гимнастикой для стабилизации позвоночных сегментов за счет укрепления мышц спины. Комплекс упражнений составляется врачом ЛФК индивидуально для каждого пациента. Учитывается физическая подготовка пациента, вид смещения межпозвонковых дисков, наличие в анамнезе других хронических патологий.
Массаж и мануальная терапия
Сразу после устранения острых болей пациентам назначаются массажные процедуры для улучшения самочувствия пациента. После первого же сеанса значительно снижается интенсивность всех симптомов протрузии из-за снятия мышечных спазмов. В терапии применяются различные техники массажа — классический, точечный, вакуумный, сегментарный, шведский. Посещение мануального терапевта позволит закрепить результат лечения. Он восстанавливает все двигательные функции за счет воздействия руками на мышцы, связки, сухожилия.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Вытяжение
В лечении патологий позвоночника, в том числе протрузий, активно используется вытяжение для увеличения расстояния между позвонками. Тракции бывают горизонтальными, вертикальными, полувертикальными. Сухое вытяжение проводится на специальных столах, расположенных под заданным углом. Подводная тракция считается более терапевтически эффективной и щадящей. Она производится в ваннах или бассейнах. Во время процедур часто используются грузы до 10 кг.
Физиотерапия
Немедикаментозное лечение протрузии любой локализации не обходится без физиотерапевтических мероприятий. Пациентам назначаются 5-10 сеансов магнитотерапии, диадинамических токов, лазеротерапии, УВЧ-терапии. Для улучшения кровоснабжения дисков используются аппликации с озокеритом и (или) парафином, лечебные грязи, минеральные воды. В подостром периоде применяются ультрафонофорез или электрофорез с анальгетиками, НПВС, хондропротекторами.
Инвазивные методы лечения
Медицинские процедуры, связанные с проникновением через естественные внешние барьеры организма, проводятся в большинстве случаев при неэффективности других, более щадящих терапевтических методов. Показаниями к ним становится выраженный болевой синдром и неврологические клинические проявления протрузий.
Обкалывание триггерных болевых точек
Триггерная зона — область тела, при надавливании на которую возникает самая интенсивная боль. При протрузии она обычно располагается на участках, иннервируемых ущемленными спинномозговыми корешками. Для устранения болей проводятся медикаментозные блокады. В триггерные точки вводятся инъекционные растворы глюкокортикостероидов (Дипроспан, Триамцинолон, Дексаметазон) и анестетиков (Лидокаин, Новокаин).
Эпидуральная анестезия
Это один из вариантов лекарственных блокад, используемый при острых болях, не устраняемых другими способами. Фармакологические препараты вводятся непосредственно в эпидуральное пространство позвоночника через катетер врачом-анестезиологом. Длительный анальгетический эффект процедуры обусловлен блокированием передачи болевых импульсов по нервным окончаниям спинного мозга.
Малоинвазивные оперативные вмешательства
Хирургическая малоинвазивная операция проводится обычно при быстром прогрессировании остеохондроза, угрожающем потерей работоспособности. Также используется нуклеопластика или перкутанная дискэктомия. Принцип вмешательства заключается в воздействии различными физическими факторами через специальную канюлю на поврежденный межпозвонковый диск. Благодаря частичному разрушению ядра происходит снижение давления, возвращение выпячивания в прежнее положение.
Что нельзя делать при протрузии дисков позвоночника
После диагностирования шейного, грудного, поясничного смещения дисков следует соблюдать все врачебные рекомендации. Нельзя вносить коррективы в терапевтические схемы, повышать дозы препаратов в надежде на более быстрое выздоровление.
Особенно опасно заниматься самолечением, использовать народные средства в виде компрессов, спиртовых растирок или мазей домашнего изготовления.
Возможные осложнения
При отсутствии медицинской помощи патология прогрессирует — фиброзное кольцо рвется, а пульпозное ядро выбухает в позвоночный канал. Формируется межпозвоночная грыжа, часто провоцирующая ущемление спинномозговых корешков или спинного мозга и плохо поддающаяся консервативной терапии. При развитии корешкового синдрома, дискогенной миелопатии или сдавлении позвоночной артерии больным показано хирургическое вмешательство.
Прогноз
При своевременном обнаружении смещения межпозвонкового диска и проведенном адекватном лечении прогноз на выздоровление благоприятный. Более 90% протрузий удается устранить консервативными методами терапии.
Профилактика
Первичная профилактика протрузии заключается в отказе от вредных привычек, исключении из рациона продуктов с большим количеством жиров и простых углеводов. Нельзя долгое время находиться в одном положении тела, вести малоподвижный образ жизни.
Вторичные профилактические мероприятия показаны пациентам с уже образовавшимися протрузиями. Чтобы не допустить формирования грыжевого выпячивания, врачи рекомендуют избегать серьезных физических нагрузок, регулярно посещать массажиста, заниматься лечебной физкультурой или гимнастикой.
(0 голосов, рейтинг статьи: 0 из 5)
Источник
