Этапы операции при ущемленной грыже
.jpg)
.jpg) Ущемленная грыжа является показанием к экстренной операции. Необходимо устранить ущемление и выяснить жизнеспособность ущемленных органов. Операцию проводят в несколько этапов.
Ущемленная грыжа является показанием к экстренной операции. Необходимо устранить ущемление и выяснить жизнеспособность ущемленных органов. Операцию проводят в несколько этапов.
Первый этап — послойное рассечение тканей до апоневроза и обнажение грыжевого мешка.
Второй этап — вскрытие грыжевого мешка производят осторожно с тем, чтобы не повредить раздутые петли кишечника, плотно прилегающие к стенке грыжевого мешка. При скользящих паховых и бедренных грыжах имеется опасность повреждения стенки толстой кишки или мочевого пузыря. Вскрыв грыжевой мешок, удаляют «грыжевую воду». Для предупреждения соскальзывания в брюшную полость ущемленных органов ассистент хирурга удерживает их при помощи марлевой салфетки. Недопустимо рассечение ущемляющего кольца до вскрытия грыжевого мешка, так как необследованные ущемленные органы переместятся в брюшную полость вместе с инфицированной «грыжевой водой».
Третий этап — рассечение ущемляющего кольца производят под контролем зрения, чтобы не повредить припаянные к нему изнутри органы. При бедренных грыжах разрез проводят медиально от шейки грыжевого мешка во избежание повреждения бедренной вены, расположенной у латеральной стороны мешка. При пупочных грыжах ущемляющее кольцо рассекают в поперечном направлении в обе стороны.
Четвертый этап — определение жизнеспособности ущемленных органов является наиболее ответственным этапом операции. После рассечения ущемляющего кольца и введения в брыжейку кишки раствора новокаина из брюшной полости выводят те части ущемленных органов, которые находились выше ущемляющего кольца. Нельзя сильно подтягивать кишку, так как может произойти разрыв (отрыв) ее в области странгуляционной борозды. Если нет явных признаков некроза, ущемленную кишку орошают теплым изотоническим раствором хлорида натрия. Важно помнить, что некроз кишки начинается со слизистой оболочки, а изменения в стенке кишки, видимые со стороны ее брюшинного покрова, появляются позже. Основные критерии жизнеспособности тонкой кишки: восстановление нормального розового цвета кишки, отсутствие странгуляционной борозды и субсерозных гематом, сохранение пульсации мелких сосудов брыжейки и перистальтических сокращений кишки. Бесспорные признаки нежизнеспособности кишки: темная окраска кишки, тусклая серозная оболочка, дряблая стенка кишки, отсутствие пульсации сосудов брыжейки, отсутствие перистальтики кишки.
Пятый этап — нежизнеспособную кишку надо удалять. От видимой со стороны серозного покрова границы некроза нужно резецировать не менее 30—40 см приводящего отрезка кишки и 15—20 см отводящего отрезка.
Резекция кишки должна быть произведена при обнаружении в стенке кишки странгуляционной борозды, субсерозных гематом, большого отека, инфильтрации и гематомы брыжейки кишки. При ущемлении скользящих грыж возникает необходимость в оценке жизнеспособности той части органа, которая не покрыта брюшиной. При обнаружении некроза слепой кишки производят срединную лапаротомию и выполняют резекцию правой половины толстой кишки с наложением илеотрансверзоанастомоза. Операцию заканчивают пластикой грыжевых ворот. При некрозе стенки мочевого пузыря необходима резекция мочевого пузыря с наложением эпицистостомы. В тяжелых случаях околопузырную клетчатку тампонируют и накладывают эпицистостому.
Шестой этап — ущемленный сальник резецируют отдельными участками без образования большой общей культи. С массивной культи сальника возможно соскальзывание лигатуры и возникновение в результате этого кровотечения из сосудов сальника в брюшную полость.
Седьмой этап — при выборе метода пластики грыжевых ворот следует отдать предпочтение наиболее простым. Например, при небольших паховых косых грыжах у молодых людей следует применять способ Жирара—Спасокукоцкого—Кимбаровского, при прямых паховых и сложных паховых грыжах — способы Бассини и Постемпского.
При ущемленной грыже, осложненной флегмоной грыжевого мешка, операцию надо начинать со срединной, лапаротомии (первый этап) для уменьшения опасности инфицирования брюшной полости содержимым грыжевого мешка. Во время лапаротомии производят резекцию кишки в пределах жизнеспособных тканей. Концы резецированного участка кишки ушивают. Между приводящей и отводящей петлями накладывают анастомоз конец в конец или бок в бок. На этом этапе операции может быть осуществлена изоляция полости брюшины от полости грыжевого мешка. С этой целью вокруг устья грыжевого мешка рассекают париетальную брюшину и отпрепаровывают ее в стороны на 1,5—2 см. Приводящую и отводящую петли резецированной кишки вблизи грыжевых ворот прошивают двумя рядами механических швов (или перевязывают двумя лигатурами). Затем между швами (лигатурами) пересекают петли резецированной кишки и удаляют их вместе с частью их брыжейки. Над слепыми концами ущемленной кишки, находящейся в грыжевом мешке, сшивают париетальную брюшину. Края отпрепарованной париетальной брюшины сшивают. Таким образом полость брюшины изолирована от полости грыжевого мешка. Рану брюшной стенки ушивают послойно наглухо.
Второй этап — хирургическая обработка гнойного очага (грыжевой флегмоны).
Радикальная хирургическая обработка гнойного очага заключается в иссечении нежизнеспособных, некротизированных, инфильтрированных тканей. Цианоз, резкая гиперемия кожи — предвестники ее последующего некроза. Достоверным признаком жизнеспособности тканей является обильное капиллярное кровотечение. Разрез следует производить с учетом анатомо-топографической характеристики локализации грыжевой флегмоны. Над грыжей рассекают послойно ткани. Грыжевой мешок вскрывают, удаляют гнойный экссудат. Грыжевые ворота осторожно надсекают настолько, чтобы извлечь ущемленную кишку и ее слепые концы приводящего и отводящего отрезков. После удаления ущемленной кишки отделяют устье и шейку грыжевого мешка от грыжевых ворот. Пластику грыжевых ворот не производят. На края грыжевых ворот накладывают несколько швов с целью предупреждения в послеоперационном периоде эвентрации. Далее удаляют грыжевой мешок вместе с измененными тканями (при пупочных, эпигастральных грыжах это возможно сделать единым блоком).
Хирургическую обработку гнойного очага завершают дренированием раны. Перфорированный дренаж укладывают на дно раны, концы дренажа выводят из раны через здоровые ткани. Приводящий конец дренажа подсоединяют к системе от переливания крови с антибактериальными препаратами, отводящий конец соединяют с трубкой, опущенной в банку с антисептиком. Через дренаж осуществляют длительное постоянное «проточное» промывание раны антибактериальными препаратами.
Главная задача «проточного» метода дренирования — обеспечение достаточного оттока отделяемого из раны. Использование мощных современных антисептиков (диоксидин, фурагин калия) позволяет добиться полного уничтожения раневой микрофлоры. Достаточно эффективно промывание ран растворами фурацилина, борной кислоты, гидрокарбоната натрия. Преимущества данного метода дренирования: техническая простота и доступность.
Метод активного хирургического лечения острых гнойных заболеваний включает возможно раннее закрытие раневой поверхности с помощью первичных, первичных отсроченных, ранних вторичных швов.
Основным условием для наложения швов на гнойную рану является проведение полноценной хирургической обработки гнойной раны или очищение ее химиотерапевтическими средствами. Обычный узловой шов, прошиваемый через все слои раны, обеспечивает хорошую адаптацию краев и стенок раны.
Необходимым компонентом комплексного лечения больных должно быть проведение антибиотикотерапии (общей и местной). Выбор антибиотика должен осуществляться с учетом чувствительности к нему возбудителя.
Послеоперационная летальность. Опасность ущемления грыжи для жизни больного возрастает по мере удлинения времени, прошедшего с момента ущемления до операции. Летальность после операций, произведенных после начала ущемления в первые 6 ч, составляет 1,1%, в сроки от б до 24 ч — 2,1%, позже 24 ч — 8,2%. После операций, во время которых производили резекцию кишки, летальность составляет 16%. При флегмоне грыжевого мешка, когда резекцию кишки производили путем лапаротомии, летальность достигает 24%
Справочник по клинической хирургии, под редакцией В.А. Сахарова
Еще статьи о грыжах:
— Копростаз и каловое ущемление
— Осложнения наружных грыж живота: ущемление грыжи
— Редкие виды грыж живота
Источник
Оглавление темы «Грыжесение. Кишечные швы.»:
1. Операции при врожденной паховой грыже. Принципы операций при врожденной паховой грыже.
2. Операции при бедренной грыже. Принципы операций при бедренной грыже.
3. Операции при пупочной грыже. Пластика по Мейо. Пластика по Сапежко. Пластика по Лексеру.
4. Операции при грыже белой линии живота. Принципы операций при скользящих грыжах.
5. Грыжесечение при ущемлённых грыжах. Принципы операций при ущемлённых грыжах.
6. Лапаротомия. Доступы к органам полости живота. Лапаротомные доступы.
7. Косые лапаратомные разрезы. Поперечные лапаратомные разрезы. Комбинированные лапаратомные разрезы.
8. Осмотр брюшной полости при ранениях. Ревизия брюшинной полости при проникающих ранениях живота.
9. Кишечные швы. Кишечный шов. Требования к кишечному шву.
10. Шов Ламбера. Двухрядный шов Альберта. Шов Шмидена.
Грыжесечение при ущемлённых грыжах. Принципы операций при ущемлённых грыжах.
Все больные с ущемленными грыжами нуждаются в экстренном оперативном вмешательстве.
При операции по поводу ущемленной грыжи необходимо обнажить грыжевое выпячивание, удалить грыжевую воду, удержать ущемившиеся образования, рассечь грыжевые ворота, вывести ущемленный орган наружу и оценить его жизнеспособность. Только после этого определяется объем операции. Хирург может погрузить ущемившийся орган в брюшную полость, если признает его жизнеспособным, или предпринять резекцию его омертвевшей части в пределах явно жизнеспособных тканей.
В отличие от грыжесечения при неосложненных грыжах в случае ущемленной грыжи сначала вскрывают грыжевой мешок.
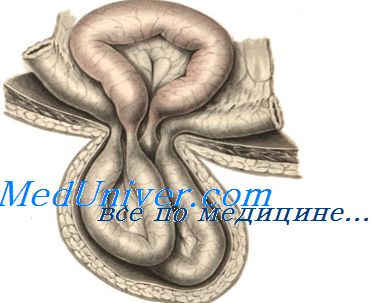
Перед вскрытием необходимо дополнительно обложить операционное поле марлевыми салфетками во избежание инфицирования раны грыжевой водой.
Только после вскрытия грыжевого мешка и фиксации пальцами ущемленного органа рассекают ущемляющее кольцо, частично извлекают ущемленный орган для определения его жизнеспособности. Если ущемлено несколько кишечных петель, то все соседние петли кишки должны быть выведены из брюшной полости, расправлены и осмотрены, чтобы не пропустить ретроградного ущемления и не оставить в брюшной полости нежизнеспособной кишки. Жизнеспособная кишка розовеет, ее отек уменьшается, серозный покров гладкий, блестящий, появляются перистальтические сокращения, определяется пульсация сосудов брыжейки.
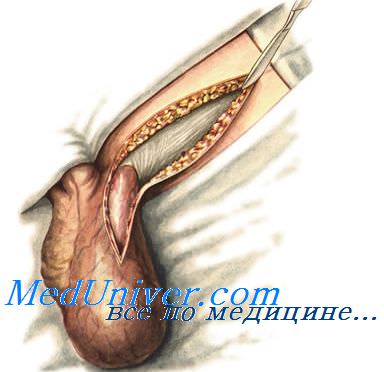
Если кишка сине-багрового цвета, в ней отсутствует пульсация сосудов и не восстанавливается перистальтика, то кишка нежизнеспособна. Для окончательного решения вопроса о жизнеспособности кишки ее обертывают салфетками, смоченными теплым изотоническим раствором хлорида натрия, и оставляют в ране на 20—30 мин. Если кишка не розовеет и перистальтика в ней не появляется, производят резекцию кишки с наложением межкишечного анастомоза. Ущемленный участок сальника всегда резецируют.
При недостаточной уверенности в жизнеспособности ущемленной кишки также показана ее резекция. Резекция кишки должна быть проведена на некотором расстоянии от границ ущемления, в пределах здоровых участков кишки, отступив в сторону приводящей части на 30—40 см, а отводящей — на 15—20 см. Кишку опускают в брюшную полость и заканчивают операцию так же, как при неосложнённой грыже.
Видео урок анатомии грыжи и хода грыжесечения
Другие видео уроки по топочке находятся: Здесь
— Также рекомендуем «Лапаротомия. Доступы к органам полости живота. Лапаротомные доступы.»
Источник
Ущемленные грыжи :классификация, дигностика, тактика, лечениеУщемление является самым тяжелым осложнением грыж, наблюдается у 3 — 15% больных с грыжами. Ущемление — это внезапное сдавление грыжевого содержимого в гры-жевых воротах, или рубцово измененной шейке грыжевого мешка с последующим наруше-нием питания ущемленного органа. Классификация грыж1. Наружные грыжи. Внутренние грыжи: По виду ущемленного органа: По степени перекрытия просвета ущемленного органа: По разновидности ущемления грыжи: По механизму ущемления грыжи: План обследования при грыже1. Анамнез. Жалобы на сильные, постоянные боли в месте ущемления, невправимость грыжи, рвоту, задержку газов и стула, вздутие живота. 2. Объективные данные. Вначале заболевания состояние больного удовлетворительное, но поведение беспокойное, лицо страдальческое, больной стонет, ищет удобное положение. В последующем состояние больного ухудшается. Усиливаются боли, рвота становится неукротимой, не приносит облегчения. 3. Лабораторные данные. При развитии воспаления повышается лейкоцитоз, наблюдается сдвиг формулы влево. Анализ мочи без особен-ностей. 4. Рентгенологическое обследование. На обзорной рентгенограмме брюшной полости могут быть чаши Клойбера. Тактика врача поликлиники и скорой медпомощиБольной с диагнозом ущемленная грыжа немедленно направляется в неотложное хирургическое отделение. Введение анальгетиков, спазмолитиков противопоказано. Тактика хирурга при ущемленной грыже1. Недопустимо насильственное вправление ущемленной грыжи, так как это может вызвать кровоизлияние в мягкие ткани, стенку кишки и ее брыжейку, тромбоз сосудов, от-рыв брыжейки, перфорацию кишки. Кроме того подобная попытка может привести в мни-мому вправлению грыжи. Возможны различные варианты мнимого вправления. например, при грубых манипуляциях можно: 2. Все больные с ущемленными грыжами или с подозрением на нее подлежат операции по жизненным показаниям. Единственным противопоказанием к операции является агональное состояние больного. Лишь в исключительных случаях, когда больной категорически отказывается от операции или имеются такие заболевания как свежий инфаркт миокарда, на-рушению мозгового кровообращения, а с момента ущемления прошло не более 1- 1, 5 часов, допустимо применение некоторых консервативных мер: Подготовка к операции при ущемленной грыжеПодготовка к операции должна быть исключительно быстрой, поскольку каждая ми-нута имеет значение в предупреждении некроза кишечника. Она должна состоять из бритья операционного поля и введения сердечных средств, опорожнения мочевого пузыря. Нарко-тики и спазмолитики до операции вводить не следует ввиду опасности спонтанного вправле-ния содержимого грыжи в брюшную полость. При ущемленной грыже, осложненной перитонитом и острой кишечной непроходи-мостью, подготовка к операции проводится также, как и при этих заболеваниях (см. соответ-ствующие разделы). Тактика во время операцииНа ранних сроках ущемления без осложнений показана местная инфильтрационная анестезия по А.В.Вишневскому. При осложненных наружных и внутренних грыжах реко-мендуется эндотрахеальный наркоз с миорелаксантами. Цель операции при ущемленной грыже: При паховых — косой, выше и параллельно пупартовой связке. При бедренной — вертикальный, через грыжевое выпячивание для предупреждение повреждения сосудов: косой, параллельно и ниже пупартовой связки, дугообразный, паховый. Техника операции при ущемленной грыжеВыделяется и вскрывается грыжевой мешок, ущемленный орган удерживается в ране. Необходимо помнить о возможном инфицировании «грыжевой воды» — обкладывание салфетками, аспирация, посев грыжевых вод. Ущемляющее кольцо рассекается с учетом вида грыжи (при паховой косой — кнаружи и вверх, при паховой прямой — вверх и внутри, при бедренной — медиально и вверх, при пупочной и белой линии живота горизонтально или вверх). Ускользнувший в брюшную полость ущемленный орган необходимо осмотреть, для чего следует произвести герниолапаротомию. После рассечения ущемляющего кольца, осмотр и оценка жизнеспособности органов. Ущемленные отделы сальника следует резецировать во всех случаях. Что же касается определения жизнеспособности кишечной стенки, то правиль-ность решения этого вопроса во многом от опыта квалификации хирурга. Основными критериями при определении степени жизнеспособности тонкой кишки являются: Если все указанные признаки налицо то кишка может быть признана жизнеспособной и погружена в брюшную полость. Кроме того для оценки жизнеспособности ущемленной грыжи применяют следующие методы: Если после проведенный реанимационных мер не изменяется цвет, не восстанавливается перистальтика, тургор стенки кишки, прозрачность серозного слоя, пульсация брыжеечных сосудов, то необходима резек-ция измененной части кишки. Уровень резекции в проксимальном направлении — 40 см и в дистальном — 15 см от места ущемления. При этом производится декомпрессия электроотсосом раздутого приводящего отдела кишки. Если диаметр приводящего и отводящего отделов равны, то можно формировать анастомоз конец в конец. Если диаметр приводящего отдела в 2 и более раза больше отводящего, то показан анастомоз бок в бок. Гангренозный сальник резецируется. При пристеночном некрозе производится резекция измененного участка кишки с анастомозом конец в конец. При флегмоне грыжевого мешка проводится операция Замтера, которая начинается с среднесрединной лапаротомии. Производят резекцию участка кишечника находящегося в грыжевом мешке, между отводящей и приводящей петлями накладывается анастомоз. Лапа-ротомная рана ушивается наглухо. Затем разрезом над грыжевой «опухолью» рассекают кожу, клетчатку , грыжевой мешок. Удаляют гнойный экссудат. Очень осторожно надсекают грыжевые ворота, ровно настолько, чтобы можно было извлечь и удалить ущемленную пет-лю и слепые концы кишки, оставленные в брюшной полости. Выделение грыжевого мешка из окружающих тканей не производят. Если выполнять резекцию некротизированной кишки не представляется возможным (отсутствие опыта у хирурга, крайне тяжелое состояние больного), то она выводится из брюшной полости и фиксируется к коже для формирования кишечного свища. Просвет киш-ки можно вскрыть на операционном столе с введением толстой трубки для отведения кишечного содержимого. Пластика грыжевых ворот при ущемленных грыжах та же, что и при плановых. Если грыжа паховая косая, то пластика осуществляется по Жирару — Кимбаровскому М.А., Спасокукоцкому С.И., Мартынову А.В., если прямая — по Бассини, Постемскому, Шалдайсу. При бедренной грыже пластика по Локвуду — Бассини, Абражанову А.А., Праксину И.А., Руджи, Райху, Парлавечи. При пупочной и белой линии пластика по Шпитци, Мейо, Сапежко К.М. Первичную пластику брюшной стенки нельзя производить при флегмоне грыжевого мешка, перитоните, больших грыжах, существовавших у больных многие годы. После наложения швов на рану брюшины следует только частично зашить брюшную стенку. При проблемах с просмотром скачайте видео со страницы Здесь При проблемах с просмотром скачайте видео со страницы Здесь Послеоперационные осложнения ущемленной грыжи1. Некроз оставленной измененной петли кишки. Показана релапаротомия, резекция некротизированного участка кишки, санация, дренирование брюшной полости. 2. Чрезмерно экономная резекция некротизированного участка кишечника. Показана та же тактика, что и в п. 1. 3. Несостоятельность швов анастомоза. Показана релапаротомия, декомпрессия ки-шечника, наложение питательного свища на кишку, выведение петли кишки наружу, дрени-рование брюшной полости. 4. Развитие перитонита. Лечение см. статью на сайте «Перитонит». Послеоперационный период после операции по поводу ущемленной грыжи1. Диета в течение первых 2 дней жидкая (стол 18), с 3-4 дня стол №15. 4. Швы снимаются на 7 день, у лиц старческого возраста на 8-10 день. Выписка на 8-10 день. 6. Диетический режим у больных после резекции кишечника: Реабилитация после операции по поводу ущемленной грыжиЛица, занимающиеся физическим трудом, приступают к работе через 3 — 4 недели с момента операции, если послеоперационный период протекал без осложнений. После резекции кишечника сроки нетрудоспособности удлиняются на 3 — 4 недели. При ущемленных грыжах, осложненных перитонитом, каловой флегмоной, реабилитация зависит от тяжести состояния, характера операции и осложнений в послеоперационном периоде. |
Источник
