Какой делают наркоз при операции грыжи

Хирургия грыж живота ¦ Методы обезболивания при оперативном лечении грыж живота
В зависимости от общего состояния пациента, размеров и локализации грыжевого выпячивания, наличия либо отсутствия осложнений основного заболевания и отягчающей соматической патологии герниотомия, или операция грыжесечения, может выполняться под местной, эпидуральной или общей анестезией.
К местному обезболиванию прибегают в том случае, если грыжа по своим размерам небольшая и выполнение хирургического вмешательства не сопряжено ни с какими осложнениями по типу ущемления, копростаза и т.д. и техническими сложностями. Такой тактике отдаётся предпочтение, когда речь идёт о молодых людях с небольшим слоем подкожной жировой клетчатки либо о пациентах пожилого и старческого возраста, особенно имеющих декомпенсированные сопутствующие заболевания сердечно-сосудистой системы и/или лёгких.
В ходе местной инфильтрационной анестезии производится своеобразная заморозка области операции, и пациент, будучи в ясном сознании, во время хирургического вмешательства не испытывает болевых ощущений. Обезболивание в данной ситуации производится строго послойно, введению анестетика под апоневроз и в мышцы должно обязательно предшествовать вскрытие грыжевого мешка и фиксация обнаруженных в нём органов. Это необходимо в целях предупреждения самопроизвольного вправления ущемлённых тканей и структур в брюшную полость.
При неосложнённых вентральных грыжах возможен и такой вариант обезболивания, как эпидуральная методика, при которой раствор местного анестетика вводится в эпидуральное пространство между позвонками. Благодаря этому обеспечивается выключение чувствительности нижней половины живота, а также области паха и нижних конечностей.
Если же имеют место большие, гигантские либо осложнённые грыжи передней брюшной стенки, в частности, пупочные и послеоперационные вентральные грыжи, для проведения хирургического вмешательства используют общую анестезию, или наркоз. Также он применим в тех ситуациях, когда по тем либо иным объективным причинам другие виды обезболивания противопоказаны, например, при аллергической реакции на местные анестетики. Техника выполнения наркоза при операциях по поводу грыж живота, особенности подготовки к нему и посленаркозный период, по сути, не отличаются от таковых при других хирургических вмешательствах.
Анестезиологическое обеспечение лапароскопических способов грыжесечения также не имеет особо принципиальных отличий, за исключением того, что при этих операциях следует учитывать создание у пациента пневмоперитонеума (заполнение газом брюшной полости) и адсорбцию инсуффлируемого углекислого газа.
Для правильного выбора метода обезболивания в ходе предоперационной подготовки осуществляется тщательное обследование больного для того, чтобы выявить и оценить сопутствующую патологию, особенно со стороны сердечно-сосудистой системы (аритмии, поражение венечных артерий сердца, плохо корригируемая артериальная гипертензия, миокардиопатии) и лёгких (хронические обструктивные заболевания), что важно и для хирурга, и для анестезиолога, которые уже на этом этапе совместно выбирают способ и объём оперативного лечения.
(495) 506-61-01 — где лучше оперировать грыжи живота
ЗАПРОС в КЛИНИКУ
Источник
Анестезия при операции на поясничном отделе позвоночника. Послеоперационный уход
• Из-за положения на операционном столе и длительности операций (особенно при обширных процедурах) при большинстве операций применяется общая анестезия.
• Субарахноидальиая анестезия используется при одноуровневых операциях на поясничном отделе.
• Хирурги могут попросить снизить артериальное давление с целью уменьшения кровопотери и улучшения визуализации. Поскольку эта дилемма чаще возникает при корректикующей, многоуровневой спинальной хирургии или вертебрэктомии при опухолях, следует помнить о потенциальном риске спинальной ишемии. У пожилых пациентам с сопутствующими заболеваниями шинельная перфузия может быть менее полноценной, поэтому они особо подвержены рискам.
• Венозный доступ крупного диаметра должен быть доступен и при положении пациента на животе.
• Интраартериальный мониторинг АД необходим при обширных процедурах и в случае серьезных заболеваний сердца. При одноуровневой спинальной операции (например, дискэктомии) в целом здоровому пациенту артериальный катетер не требуется.
• Кровопотсря обычно в пределах 50-500 мл, но может быть выше при одновременной многоуровневой декомпрессии. Кровотечение из эпидуральпых вен может быть внезапным и профузным, при этом рекомендуется проводить аутогемотрансфузию. Операция длится от 45 минут при одноуровневой дискэктомии до 2-4 часов при обширной ламинэктомии.
Положение на операционном столе при операции на поясничном отделе позвоночника:
• Обычно при операциях на поясничном отделе из заднего доступа пациент лежит на животе. Однако возможно выполнение в положении на боку (например, дискэктомия при беременности).
• Обычно пациент лежит на валиках или раме Вилсона, но используется и опора на колени и грудную клетку.
• Голова обычно лежит на подковообразном подголовнике или подходящей опоре.
• Положение на животе при спинальных операциях связано с риском воздушной змболии.
• Необходимо избегать давления на брюшную стенку, подвздошные гребни, подмышечные области и лицо (особенно глаза).
Послеоперационный уход при операции на поясничном отделе позвоночника:
• Интенсивность послеоперационного болевого синдрома зависит от объема удаления кости.
• Микродискэктомии может выполняться при минимальном удалении костной ткани, и некоторые пациенты могут быть выписаны домой в день операции.
• При лечении крупных или центральных протрузий диска или ламинэктомии требуется более широкий доступ, что требует назначения опиоидов в течение нескольких дней после операции, и часто используется контролируемая пациентом анальгезия.
• Интра- и послеоперационная анальгезия предусматривает комбинацию сильных опиоидов и НПВС или парацетамола.
Советы анестезиологам при операции на поясничном отделе позвоночника:
• Обширные операции (многоуровневых или по поводу опухолей) нередко сопровождаются значительной кровопотерей. Может использоваться ауто-гемотрасфузия.
• Перед началом анестезии уточните у хирурга требуемое положение на столе и вид поддержки при положении пациента па животе.
• Хотя подкожная местная анестезия уменьшает боль при разрезе, анальгезия более глубоких структур недостаточная.
• Длительные операции в положении на животе могут привести к послеоперационной потере зрения.
— Также рекомендуем «Предоперационная оценка при опухолях и сосудистых мальформациях спинного мозга. Критерии анестезиолога»
Оглавление темы «Анестезия в спинальной хирургии»:
- Анестезия при передней шейной дискэктомии. Послеоперационный уход
- Анестезия при верхней шейной декомпрессии задней черепной ямки (ВШДЗЧЯ) — аномалии Киари. Послеоперационный уход
- Осмотр перед операцией на поясничном отделе позвоночника. Критерии анестезиолога
- Анестезия при операции на поясничном отделе позвоночника. Послеоперационный уход
- Предоперационная оценка при опухолях и сосудистых мальформациях спинного мозга. Критерии анестезиолога
- Анестезия при опухолях и сосудистых мальформациях спинного мозга. Послеоперационный уход
- Предоперационная оценка при спинальной травме. Критерии анестезиолога
- Анестезия при спинальной травме. Послеоперационный уход и прогноз
- Анестезия при имплантации баклофеновой помпы. Предоперационная оценка
- Анестезия при дефектах нервной трубки. Ведение пациентов со спинальной мальформацией
Источник
Техника местной анестезии при паховой грыже
а) Показания для местной анестезии при паховой грыже:
— Плановые: как правило, может быть выполнено во всех случаях паховой грыжи, а также при рецидивных грыжах.
— Противопоказания: дети и пациенты, неспособные к сотрудничеству или предпочитающие другой вид обезболивания.
— Альтернативные виды обезболивания: спинальная или эпидуральная анестезия, общее обезболивание.
б) Предоперационная подготовка. Подготовка пациента: исключите аллергию к местноанестезирующим средствам.
в) Специфические риски, информированное согласие пациента:
— Пациента необходимо подробно информировать о ходе операции
— Во время операции не исключен переход к другому виду обезболивания
г) Положение пациента. Лежа на спине.
д) Этапы операции:
— Иннервация паховой области
— Обезболивание региональной блокадой
— Подкожная инфильтрация
— Субфасциальная инфильтрация
— Инфильтрация внутреннего пахового кольца
— Инфильтрация шейки грыжевого мешка
— Промежностная блокада
е) Анатомические особенности, серьезные риски, оперативные приемы:
— Следите за максимальной безопасной дозой используемого анестетика (например, мепивакаина).
Необходима катетеризация вены, непрерывный контроль пульса и кровяного давления, а также пульсоксиметрия.
— В сомнительных случаях всегда обеспечьте анестезиологическую поддержку, включая искусственную вентиляцию легких и реанимацию.
— В течение всей процедуры пациент должен наблюдаться сотрудником, который не участвует в операции, но поддерживает с пациентом словесный контакт, заботливо отвлекая его от выполняемых манипуляций.
ж) Меры при специфических осложнениях. Для предотвращения эмоциональной декомпенсации во время процедуры может быть применена умеренная седация 5-10 мг диазепама.
з) Послеоперационные мероприятия. Медицинский уход: ничего специфического.
и) Этапы и техника местной анестезии при паховой грыже:
1. Иннервация паховой области
2. Обезболивание региональной блокадой
3. Подкожная инфильтрация
4. Субфасциальная инфильтрация
5. Инфильтрация внутреннего пахового кольца
6. Инфильтрация шейки грыжевого мешка
7. Промежностная блокада

1. Иннервация паховой области. Местное обезболивание паховой области должно учитывать особенности ее иннервации. Подвздошно-паховый (2) и подвздошно-подчревный (1) нервы могут быть селективно блокированы региональным обезболиванием. Селективная блокада бедренно-полового нерва (3), как привило, не достижима.
1 — подвздошно-подчревный нерв;
2 — подвздошно-паховый нерв;
3 — бедренная ветвь бедренно-полового нерва;
4 — половая ветвь бедренно-полового нерва;
5 — запирательный нерв;
6 — латеральный кожный нерв бедра;
7 — кожная ветвь подвздошно-подчревного нерва;
8 — бедренный нерв.
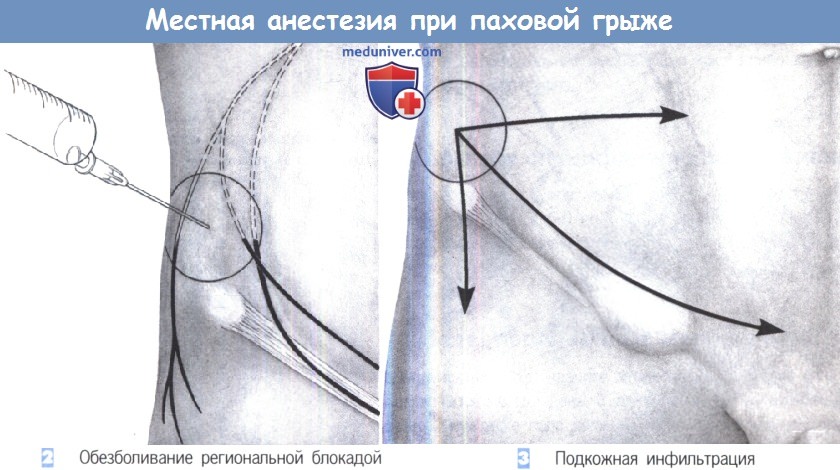
2. Обезболивание региональной блокадой. Местное обезболивание паховой области начинается с блокады подвздошно-подчревного и подвздошно-пахового нервов. Мепивакаин в объеме 20 мл 1% раствора инфильтрируется на 2 см выше и немного медиальнее передневерхней ости подвздошной кости до мышечного слоя. Это обычно дает надежный региональный блок, длящийся в течение нескольких часов.
3. Подкожная инфильтрация. Затем подкожно инфильтрируется линия разреза кожи. Необходимо убедиться в том, что инфильтрация полноценна, иначе разрез кожи будет болезненным (мепивакаин 10 мл 0,5% раствора).
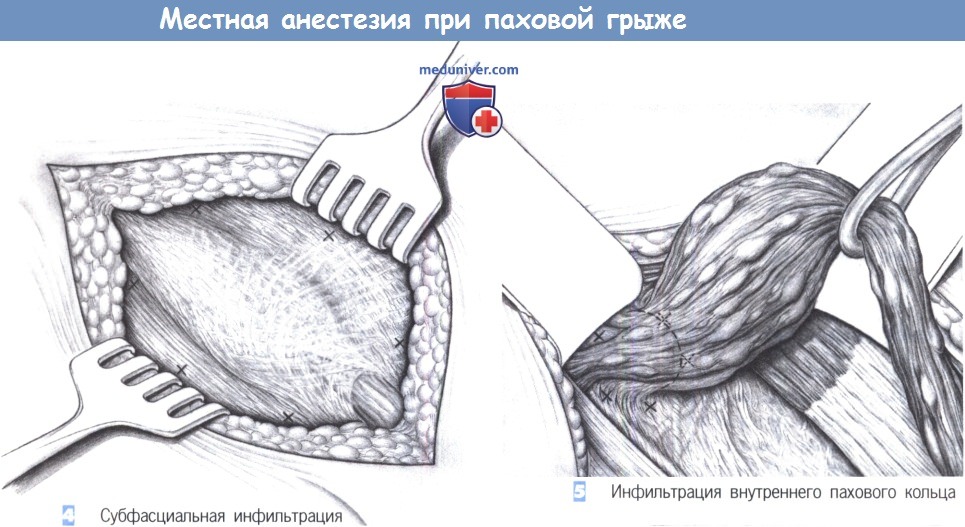
4. Субфасциальная инфильтрация. После рассечения подкожного слоя апоневроз наружной косой мышцы инфильтрируется местноанестезирующим средством. Блокада может выполняться непосредственно по ходу пахового канала или с обеих сторон от него. Правильная техника инъекции позволяет отделить апоневроз наружной косой мышцы от семенного канатика (мепивакаин 10 мл 0,5% раствора).
5. Инфильтрация внутреннего пахового кольца. После полного рассечения апоневроза наружной косой мышцы обнаруживается внутреннее паховое кольцо и мышца, поднимающая яичко (кремастер). Внутреннее паховое кольцо инфильтрируется со всех сторон в общей сложности шестью инъекциями (мепивакаин 10 мл 0,5% раствора).
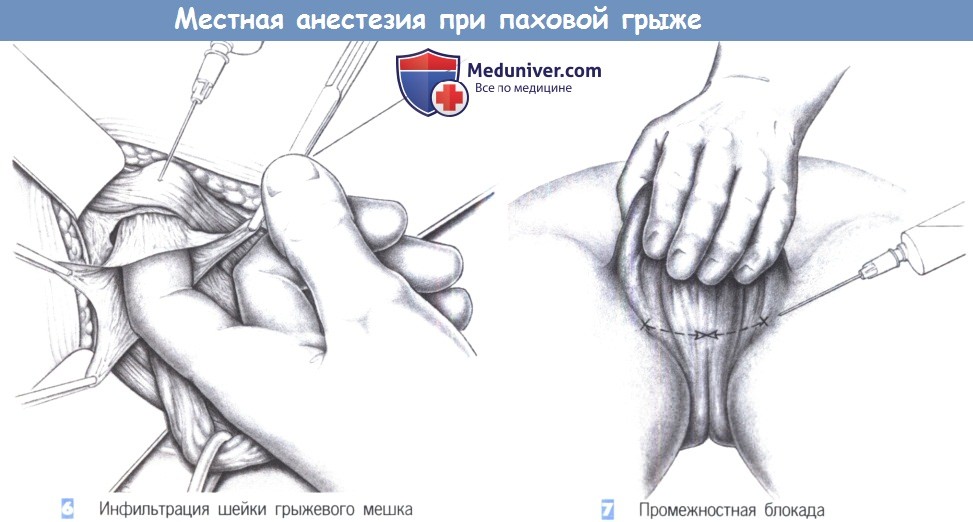
6. Инфильтрация шейки грыжевого мешка. Когда грыжевой мешок выделен и вскрыт, рекомендуется ввести еще 10 мл 0,5% раствора мепивакаина интраперитонеально и вокруг шейки мешка. Поперечная фасция может быть инфильтрирована аналогичным образом у грыжевого мешка.
7. Промежностная блокада. Большие мошоночные грыжи иногда требуют промежностной блокады в виде полукружной инъекции вокруг корня мошонки. По нашему опыту необходимость в этом возникает редко.
— Также рекомендуем «Техника грыжесечения при паховой грыже»
Оглавление темы «Операция при грыже»:
- Техника местной анестезии при паховой грыже
- Техника грыжесечения при паховой грыже
- Этапы и техника герниопластики паховой грыжи по Шулдайсу
- Этапы и техника герниопластики паховой грыжи по Бассини
- Этапы и техника герниопластики паховой грыжи сеткой по Лихтенштейну
- Этапы и техника чреспаховой предбрюшинной пластики сеткой пахового канала при грыже (TIPP)
- Этапы и техника предбрюшинной герниопластики паховой грыжи по Вонтцу, Стоппе
- Этапы и техника лапароскопической пластики паховой грыжи сеткой
- Этапы и техника пластики бедренной грыжи по Бассини, Куммеру, Фабрициусу
- Этапы и техника пластики бедренной грыжи по МакВэю-Лотейссену, Мошковичу
Источник
Иногда жизнь заболевшего человека складывается таким образом, что ему ставят серьезный диагноз, например, «грыжа межпозвоночных дисков». В таком случае предстоит хирургическое вмешательство, иногда бывает так, что иного способа победить болезнь, к сожалению, нет.
Наркоз и его разновидности
Состояние больного перед операцией всегда волнительно, в его мыслях возникает масса вопросов.
Как и что ему будут делать, будет ли он испытывать болевые ощущения, насколько длительным будет период реабилитации после работы хирургов. Среди возникающих вопросов далеко не последнее место занимает тема наркоза.
С общей анестезией всем все более или менее понятно, время операции пациент проведет в состоянии сна, с местным обезболиванием возможны разные варианты.
Чаще всего суть местного наркоза сводится к полному перекрыванию болевых ощущений в пораженном участке тела, с которым будут работать оперирующие врачи. Правильный подбор вида анестезии, ее дозы и уровня воздействия лежит в поле компетентности врачей-анестезиологов.
Любому пациенту не стоит оставаться наедине со своими волнениями и проблемами, подробное обследование, осмотр пораженной области врачами-ортопедами, вертебрологами, нейрохирургами позволит подобрать оптимальный способ лечения грыжи и технологию проведения будущей операции.
Особенности метода

Одним из способов обезболивания местного характера является спинальная анестезия. Основным отличием местной анестезии от общего наркоза является прежде всего то, что пациент во время операции остается в сознании, но не испытывает при этом никаких неприятных ощущений.
Спинальная методика точечного воздействия на больное место заключается в отключении чувствительности определенных нервов. Достигается этот эффект введением обезболивающего препарата в точно определенный микроскопический участок тела, расположенный около конкретных нервных окончаний.
При введении лекарства больной ничего не чувствует, так как уколу предшествует обязательная предварительная подготовка с обезболиванием точки попадания иглы.
Манипуляции с местной анестезией проводятся в одном из 2-х положений человеческого тела. Больной может сидеть или лежать на боку, в зависимости от места предполагаемого укола.
Перед началом любого хирургического вмешательства пациент проходит консультативный прием у врача-анестезиолога, в ходе которого врач-специалист подробно рассказывает больному обо всех этапах проведения анестезии.
Регионарный метод обезболивания
Наш позвоночник подвержен различным видам заболеваний: остеохондроз, протрузия, межпозвоночная грыжа.

Отдельные формы дегенеративных изменений состояния позвонковых дисков становятся необратимыми, патологические нарушения приводят к снижению подвижности конечностей, грыжа не оставляет пациенту другого выбора, кроме хирургического вмешательства.
Какой вид наркоза предпочтительнее при грыже межпозвоночных дисков? Окончательное решение в выборе между общей или спинальной анестезией, безусловно, останется за врачом-анестезиологом, но общее мнение специалистов в этой области уже существует.
Приоритетным вариантом хирурги считают регионарный метод обезболивания, т.е. наркоз по спинальному типу. При грыже, особенно у людей старше 50-ти лет, местный наркоз не вызовет осложнений в области сердечно-сосудистой системы и не навредит системе дыхания.
Временная утрата подвижности низа живота, области паха и нижних конечностей после введения лекарственного препарата обычно восстанавливается в период от 1 до 4 часов.
Статистика показывает, что спинальная анестезия является наиболее безопасной и чаще востребованной именно при операциях по поводу грыжи дисков хребтового ствола.

Если у вас возникают сомнения по поводу того, что вмешательство в виде уколов в область нервных окончаний спинного мозга может навредить уже и без того больной спине, не стесняйтесь лишний раз проконсультироваться с лечащим врачом.
Спинальные виды анестезии подбираются для каждого пациента в индивидуальном порядке с учетом всех особенностей конкретного человеческого организма. Врачи-анестезиологи обязательно обратят внимание на все противопоказания, выявленные в ходе предоперационного медицинского обследования, и подберут наиболее щадящий режим местного обезболивания.
В награду за все волнения и испытания, перенесенные в ходе операции, вы получите новую радость свободных движений без боли и ограничений, а также возможность вернуться к активному образу жизни.
Если вы хотите получить больше подобной информации от Александры Бониной, посмотрите материалы по ссылкам ниже.
Отказ от ответственности
Информация в статьях предназначена исключительно для общего ознакомления и не должна использоваться для самодиагностики проблем со здоровьем или в лечебных целях. Эта статья не является заменой для медицинской консультации у врача (невролог, терапевт). Пожалуйста, обратитесь сначала к врачу, чтобы точно знать причину вашей проблемы со здоровьем.
Я буду Вам очень признательна, если Вы нажмете на одну из кнопочек
и поделитесь этим материалом с Вашими друзьями 🙂
Источник
 Развивающаяся межпозвоночная грыжа любого отдела позвоночника на первых этапах хорошо поддается лечению лекарственными препаратами и реабилитационными методиками. К сожалению, не все больные уделяют должное внимание лечению грыж на первых стадиях ее развития, поэтому заболевание часто переходит с хроническую фазу с периодами острых болей и ограничений движений.
Развивающаяся межпозвоночная грыжа любого отдела позвоночника на первых этапах хорошо поддается лечению лекарственными препаратами и реабилитационными методиками. К сожалению, не все больные уделяют должное внимание лечению грыж на первых стадиях ее развития, поэтому заболевание часто переходит с хроническую фазу с периодами острых болей и ограничений движений.
Наряду с консервативными методиками воздействия на грыжу проводится операция по удалению грыжи позвоночника, необходимо учитывать, что хирургическое вмешательство проводится не всем пациентам с межпозвоночными грыжами и не всегда, для такого лечения должны быть обоснованные показания.
Показания к проведению операции
Решение об оперативном вмешательстве после установки диагноза грыжи принимается совместно несколькими врачами, учитывается состояние больного и данные проведенных исследований (рентгенографии, компьютерной томографии, анализов крови, ЭКГ). Абсолютными показаниями является секвестрация грыжи и компрессионное воздействие на спинной мозг.
При таких осложнениях межпозвоночной грыжи велика вероятность полного сдавления спинного мозга, что неизбежно приводит к параличам конечностей и к нарушению функции тазовых органов. К относительным показаниям для проведения операции относят отсутствие ожидаемого эффекта от проведенной схемы лечения.
Обычно после использования медикаментов, физиопроцедур, лечебной гимнастики, массажа, выясняют, имеется ли уменьшение болей, увеличение активности в движениях, исчезновение скованности. Медикаментозная терапия может проводиться на протяжении нескольких недель (чаще всего полтора месяца) и только по истечению этого срока и при согласии пациента проводят операцию.
 Удаление межпозвонковой грыжи проводится несколькими способами, каждый из них имеет ряд выявленных недостатков и преимуществ. Современная хирургия располагает рядом методик, позволяющих оказывать минимальное воздействие на организм, но это не значит, что операции проводятся всем подряд. Оперативное вмешательство в любом случае используют только после всех предпринятых попыток консервативного лечения.
Удаление межпозвонковой грыжи проводится несколькими способами, каждый из них имеет ряд выявленных недостатков и преимуществ. Современная хирургия располагает рядом методик, позволяющих оказывать минимальное воздействие на организм, но это не значит, что операции проводятся всем подряд. Оперативное вмешательство в любом случае используют только после всех предпринятых попыток консервативного лечения.
- Дискэктомия – радикальное хирургическое вмешательство, предусматривающее удаление разрушенного пульпозного ядра и фиброзного кольца. На их место ставится титановый протез, целью операции является восстановление подвижности позвонков и прекращение сдавления нервных окончаний.
- Эндоскопическое вмешательство проводится с помощью специальной аппаратуры, позволяющей добиться микродискэктомии.
- Деструкция фасеточных нервов – отключение вовлеченных в патологический процесс нервных окончаний от работы.
- Лазерное лечение межпозвоночной грыжи. Использование лазера возможно как для разрушения поврежденного диска, так и для восстановления его структур. Методика подбирается исходя из общего состояния пациента и этапа разрушения диска.
Операция при межпозвонковой грыже чаще всего рекомендуется молодым людям, у которых заболевание протекает со значительной утратой физической активности. Выбирая вид хирургического лечения грыжи необходимо учитывать все показания, желательно получить консультацию сразу нескольких специалистов и самое главное при отсутствии абсолютных показаний к операции предварительно провести все этапы консервативного лечения.
Дискэктомия
 Классическая дискэктомия проводится при наличии большой по размеру грыжи, определении на рентгенографии отломков, секвестра и при возникновении острого нарушения иннервации тазовых органов. Операция выполняется под общим наркозом, в ходе ее проведения удаляется весь диск или его часть, влияющая на спинной мозг и нервные волокна.
Классическая дискэктомия проводится при наличии большой по размеру грыжи, определении на рентгенографии отломков, секвестра и при возникновении острого нарушения иннервации тазовых органов. Операция выполняется под общим наркозом, в ходе ее проведения удаляется весь диск или его часть, влияющая на спинной мозг и нервные волокна.
Хирурги предпочитают убирать весь разрушенный диск, так как оставшиеся части могут привести к образованию повторной грыжи. Для сохранения подвижности позвонков вставляются протезы из титановых сплавов, проводится пластика диска из подвздошных костей.
После операции прооперированному пациенту на несколько дней назначается постельный режим, запрещается в течение месяца и более поднимать тяжести, заниматься активной физической работой, ездить на транспорте. На первые дни после операции назначается использование ортопедического корсета, предохраняющего позвонки от ненужного передвижения и способствующего скорейшему заживлению операционного шва.
Классическая дискэктомия должна проводится только при абсолютных показаниях и при невозможности использовать другой метод лечения грыжи. К такому оперативному вмешательству стараются прибегать в исключительных случаях, так как операция может осложниться кровотечением, инфицированием.
После удаления диска нередко позвонки срастаются неподвижно, что создает предпосылки для развития грыжи в другом отделе, возможно развитие спаечного процесса. Наличие большого числа возможных осложнений делают дискэктомию операцией, которая проводится только после оценки всех рисков.
Эндоскопическая дискэктомия
 Эндоскопическая операция при позвоночной грыже проводится при помощи специального эндоскопа, для введения которого в место патологии требуется создать минимальный разрез на коже. Весь ход операции контролируется специальным микроскопом, полученные данные выводятся на большой монитор.
Эндоскопическая операция при позвоночной грыже проводится при помощи специального эндоскопа, для введения которого в место патологии требуется создать минимальный разрез на коже. Весь ход операции контролируется специальным микроскопом, полученные данные выводятся на большой монитор.
Нейрохирург имеет возможность видеть всю поврежденную область и удалить даже мельчайшие фрагменты рассыпавшегося диска. Эндоскопическое вмешательство проводится под местной анестезией и обладает целым рядом параметров, обеспечивающих существенное преимущество и комфорт для пациента по сравнению с классической дискэктомией.
- Травматизация позвоночника и окружающих его тканей минимальна.
- Отсутствует кровопотеря и риск инфицирования.
- Короткий реабилитационный период – в стационаре больной проводит не более трех дней, а к физическому труду может приступить уже спустя две недели.
- Длительность всего эндоскопического вмешательства не превышает одного часа.
- Пациент может вставать уже на второй день после эндоскопии.
- Наркоз не применяется, поэтому нет негативного влияние тяжелых лекарств на организм.
После эндоскопического вмешательства отсутствуют осложнения, нет заметного рубца на спине. Использование местной анестезии позволяет делать операцию больным которым противопоказан общий наркоз из-за проблем с сердечной мышцей. Стоимость операции при межпозвоночной грыже с помощью эндоскопического оборудования начинается от 40 тысяч рублей и может доходить до 200 тысяч.
Разброс цен зависит от объема эндоскопического вмешательства, пребывания в клиники и от использования реабилитационных способов восстановления структур диска.
Деструкция фасеточных нервов
Основным показанием к проведению деструкции фасеточных нервов является патологическое состояние позвоночника, при котором боли большей частью обуславливаются изменениями в межпозвонковых суставах. Перед проведением операции хирург должен убедиться в наличии именно этой патологии, для этого проводится блокада суставов — прекращение болей является показанием к деструкции.
В ходе деструкции через небольшой разрез на коже вводится специальный зонд, подключенный к источнику электрического тока. Кончиком зонда коагулируют окончания фасеточных нервов, расположенных в разных сегментах позвоночного столба.
Плюсом деструкции считается малое вмешательство, быстрое проведение, отсутствие негативного влияния на организм, минусом — снижение эффекта обезболивания через некоторое время, что приводит к возвращению болей. Цена операции при грыже позвоночника деструктивным методом начинается с 20 тысяч рублей.
Использование лазера при межпозвоночных грыжах
 Лазеролечение при грыжах включает проведение вапоризации или реконструкции измененных дисков.
Лазеролечение при грыжах включает проведение вапоризации или реконструкции измененных дисков.
Лазерная вапоризация – это разрушение диска лазерным лучом с правильно подобранной интенсивностью. Пучок света приводит к испарению части клеток диска, за счет чего он уменьшается в размерах и прекращается давление на рядом расположенные ткани и нервные окончания. Вапоризация преимущественно проводится молодым людям до 50 лет.
В более старшем возрасте причиной грыжа в большинстве случаев становятся дегенеративные изменения – лазерный луч остановить их не в состоянии. Лазерная вапоризация рекомендуется к применению у беременных женщин и у пациентов с тяжелыми сопутствующими заболеваниями. Операция проводится под местным обезболиванием.
По времени занимает не больше одного часа, спустя два часа пациент может идти домой. Лазерный луч не только испаряет ненужные ткани диска, но и приводит к образованию соединительной ткани, которая препятствует дальнейшему выпячиванию грыжи.
Реконструкция диска выполняется лазерным лучом в специальном режиме. Такой вид облучения приводит к нагреванию клеток диска, за счет чего стимулируется рост хрящей и ткани восстанавливаются. Растущие клетки хрящевой ткани в течении от 3-х месяцев до полугода заполняют микротрещины в дисках, под влиянием этого происходит уменьшение и исчезновение болей.
Реконструкция диска лазером показана на первых стадиях заболевания или в момент удаления частей диска для предотвращения повторного рецидива заболевания.
Гидропластика диска
 Гидропластика межпозвоночного диска считается одним из самых эффективных методов лечения грыж на ранних этапах. С помощью специальной иглы в полость диска вводят стерильный физиологический раствор, основная цель его введения — вымывание отмерших тканей диска и их удаление из организма.
Гидропластика межпозвоночного диска считается одним из самых эффективных методов лечения грыж на ранних этапах. С помощью специальной иглы в полость диска вводят стерильный физиологический раствор, основная цель его введения — вымывание отмерших тканей диска и их удаление из организма.
По времени операция занимает около 20 минут, после удаления патологических клеток ткани диска сдвигаются, убирается отек и полностью восстанавливается амортизационная способность. Гидропластику не проводят при разрывах фиброзного кольца, при определении большой грыжи, перекрывающей позвоночный канал на одну треть.
Противопоказанием также является уменьшение высоты диска больше чем на половину и обширный воспалительный процесс, поэтому гидропластика считается оптимальным методом лечения грыж только на ранних стадиях.
Холодноплазменная нуклеопластика – склерозирование диска при помощи холодной плазмы, вводимой пункционной иглой. Уплотненный диск после этой процедуры прекращает негативное воздействие на окружающие ткани. Нуклеопластика не проводится при секвестрации, стенозе спинномозгового канала и при застарелых межпозвоночных грыжах.
Оперативное лечение грыжи позвоночника не проводится при положительном эффекте от консервативных методов лечения. Отложить операцию могут и при беременности, наличии инфекционных процессов. Успех после хирургического вмешательства определяется не только профессионализмом нейрохирурга, но и терпением пациента, который должен соблюдать в восстановительный период все рекомендации врача.
Перед любым хирургическим вмешательством проводится полная диагностика позвоночника и определение показаний и противопоказаний. Часто грыжи могут быть множественными, в таком случае показано их одновременное удаление. После любой операции пациенту необходимо пройти реабилитационное восстановление, которое не может продолжаться меньше полгода.
Источник


