Лапароскопическая герниопластика послеоперационной вентральной грыжи


Мой личный опыт использования сетчатых имплантов в лечении послеоперационных вентральный грыж насчитывает более 450 операций, выполненных открытым и лапароскопическим доступами, начиная с 1994 года. За это время было опубликовано много научных работ и авторских изобретений по вышеуказанной теме. Особенности собственных методов хирургического лечения вентральных грыж изложены в этом разделе. В настоящее время большая часть пациентов (более 80%) оперируется мной с использованием лапароскопического доступа.
Посмотреть видео операций при послеоперационных вентральных грыжахв моем исполнении Вы можете на сайте «Видео операций лучших хирургов мира».
Послеоперационные вентральные грыжи Лечение у профессора Пучкова К. В.
Лапароскопический доступ в лечении вентральных грыж активно используется в Европе и США. В основе его применения лежат новые методики, сочетающие приемы ненатяжной герниопластики открытой хирургии и лапароскопического доступа, позволяющие фиксировать сетчатые материалы к брюшной стенке без перитонизации (укрытие брюшиной), что является гораздо менее травматичной и более быстрой операцией, с отличным косметическим эффектом. Эта методика не сопровождается развитием сером и гематом в области послеоперационной раны и не требует дренирования подкожной клетчатки, так как диссекции тканей в области подкожной клетчатки нет.
Считается, что операции по поводу абдоминальных грыж являются относительно простыми по технике, в тоже время они по-прежнему могут быть достаточно сложными у конкретного пациента, в связи с большими размерами дефекта брюшной стенки или грыжевого мешка и выраженностью спаечного процесса в брюшной полости. Коррекция этих изменений требует высокой компетенции хирурга, иногда большую продолжительность операции и высокую стоимость материалов. Хирург, не имеющий опыта подобных операций, обычно испытывает затруднения при выборе оптимальной тактики лечения, как оперировать — открыто или лапароскопически? Какой размер импланта выбрать, каким способом его оптимально фиксировать, как правильно скорректировать массивный спаечный процесс в брюшной полости (рис.1), без развития дополнительных осложнений со стороны ЖКТ? При этом он должен обладать знаниями и умениями в проведении открытой герниопластики и иметь большой опыт в лапароскопической хирургии.
Для определения стадии послеоперационной грыжи и показаний к операции, а также выбора правильной тактики хирургического лечения необходимо прислать мне на личный электронный адрес
puchkovkv@mail.ru
puchkovkv@mail.ru 
фото живота в прямой и боковой проекции в надутом и спокойном состоянии (можно снять телефоном), полное описание УЗИ брюшной полости и передней брюшной стенки, выписки предшествующих операций, желательно осмотр хирурга, указать возраст и основные жалобы. Тогда я смогу дать более точный ответ по вашей ситуации.
Показания к лапароскопическому доступу при послеоперационных вентральных грыжах.
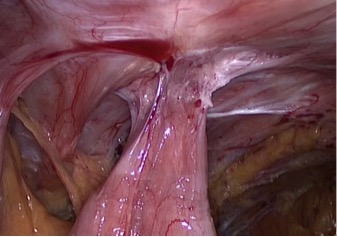 Рис. 1. Выраженные спаечный процесс. Петля тонкой кишки припаяна к послеоперационному рубцу.
Рис. 1. Выраженные спаечный процесс. Петля тонкой кишки припаяна к послеоперационному рубцу.
Практически любая послеоперационная грыжа может быть оперирована лапароскопическим малоинвазивным доступом. Чем крупнее грыжа и больше индекс массы тела, тем больше показаний к лапароскопии. Использование этого доступа сопровождается меньшей кровопотерей, снижением количества сером в области грыжевого мешка, отсутствием нагноения раны и более быстрым сроком реабилитации.
Выбор лапароскопической техники для повторной операции после открытой герниопластики имеет определенные преимущества. Во-первых, повторная операция (лапароскопическим доступом) проводится в другом месте и на другом уровне брюшной стенки. Во-вторых, практически всегда удается захватить сеткой всю зону послеоперационного рубца. Как правило, нет необходимости удалять установленную прежде сетку, благодаря этому брюшная стенка дополнительно не рассекается. Возможное преимущество повторной операции лапароскопическим способом заключается в возможности выявления ранее незамеченных рецидивов грыж, которые так же можно устранить в рамках этого вмешательства.
Для снижения количества интраоперационных осложнений и рецидивов грыжи мною разработаны определенные приемы оперативного вмешательства при этом заболевании.
Важно! Особенности выполнения мной лапароскопической герниопластики сетчатым имплантом при послеоперационных вентральных грыжах заключаются в следующем:
- использование композитных сеток ведущих мировых производителей (Швейцария и США );
- введение троакаров максимально далеко от местоположения грыжевых ворот, под контролем зрения;
- использование новейших электрохирургических платформ и ультразвуковых ножниц для рассечения сосудистых спаек (Швейцария,США) и холодной диссекции для рассечения межкишечных спаек;
- максимальное рассечение спаек и структур для оптимального сопоставления сетки и брюшины в зоне оперативного вмешательства;
- обязательное перекрытие сетчатым имплантом грыжевого дефекта на 3-5 см;
- укрывание всего послеоперационного рубца, даже если грыжа локализуются только в одном из его краев;
- применение комбинированной фиксации импланта ( трансфасциальные швы, такеры- как титановые, так и рассасывающиеся).
— предварительная герниорафия (насколько возможно ушивание грыжевых ворот перед пластикой имплантом);
Использование этой методики позволяет на следующий день после оперативного вмешательства, даже при больших послеоперационных грыжах, подниматься с постели и принимать пищу, а на следующий день выписываться из клиники.
Далее более подробно описываю особенности своей оперативной техники.
Техника лапароскопической герниопластики с использованием сетчатого импланта
Появление новых сетчатых имплантов изменили технику лапароскопической герниопластики , во время которой, имплант фиксируется непосредственно к брюшине , без последующей перитонизации (рис. 2 ).

Рис. 2. Расположение сетчатого импланта внутрибрюшинно (интраперитонеально).
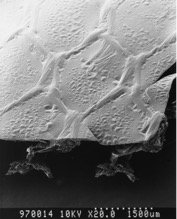 Рис. 3. Композитная сетка (структура Parietex Composite).
Рис. 3. Композитная сетка (структура Parietex Composite).
 А – Неадгезионная сетка на основе политетрафлуорэтилена;
А – Неадгезионная сетка на основе политетрафлуорэтилена;  В — неадгезионная сетка на основе коллагенового барьера.
В — неадгезионная сетка на основе коллагенового барьера.
Рис. 4. Реперитонизация сетки после интраперитонеальной имплантации.
Последние разработки в этом направлении провела компания Sofradim (Covidien, Швейцария) – композитные сетки Parietex Composite с использованием специальной гидрогелевой барьерной технологии позволяют с достаточно высокой степенью безопасности имплантировать их без перитонизации (рис. 3). В результате композиционный эксплантат впервые совместил антиадгезионные свойства с быстрым и качественным врастанием в подлежащие ткани.
Через некоторое время специальное покрытие на сетке замещается собственной брюшиной, покрывающей имплант на всем протяжении (Рис. 4).
В своей практике я использую методику трех троакаров, когда вначале вводится троакар диаметром 10 или 12 мм, и затем, в зависимости от анатомических особенностей брюшной полости, вводятся один или два дополнительных троакара диаметром 5 или 10 мм.
Необходимо использовать лапароскоп с углом обзора 30º, поскольку он обеспечивает более широкую визуализацию внутренней поверхности брюшной стенки и органов брюшной полости . Первый троакар (диаметром, как правило, 10 — 12 мм), я как правило, ввожу в левом подреберье по методике Хассона ( для профилактики повреждения толстой и тонкой кишки) и через него в брюшную полость нагнетаю CO2 для создания давления 12 — 14 мм рт. ст. Его всегда следует вводить как можно латеральнее (в стороне) от дефекта брюшной стенки для обеспечения четкой визуализации краев этого дефекта. В случаях, когда послеоперационная грыжа располагается на срединной линии или справа, идеальным решением является расположение трех дополнительных троакаров на левой стороне брюшной стенки.
Точки проникновения троакаров должны быть максимально удалены от предполагаемых участков спаек, с учетом размера, локализации и количества дефектов брюшной стенки, при этом они должны быть расположены так, чтобы образовать треугольник вокруг грыжевых ворот.
При дефектах меньшего размера, порт для лапароскопа может вводиться через пупок, а с каждой стороны устанавливаются два меньших по диаметру троакара.
После введения троакаров и обзорной лапароскопии брюшной полости, следующим этапом проводится рассечение спаек в области грыжевых ворот. Спайки образуются практически после любой инвазивной процедуры в брюшной полости. Важно решить, в каком объеме следует проводить рассечение спаек. При герниопластике с имплантацией сетки благодаря рассечению спаек удается освободить брюшную стенку вокруг грыжевых ворот для того, чтобы получить пространство для перекрытия сеткой. Не следует пытаться чрезмерно рассекать все спайки в брюшной полости, если не было клинических проявлений спаечной непроходимости в анамнезе. Мы должны всегда помнить, что рассекать спайки необходимо только для обеспечения адекватного перекрытия сеткой краев грыжевых ворот со всех сторон. Если в спаечном процессе участвуют петли тонкой и толстой кишки, то рассечение спаек я выполняю «холодным» методом и острым инструментом (рис. 5).
При вовлечении в спаечный процесс больших прядей сальника я их рассекаю с помощью ультразвуковых ножниц или инструмента Liga Sure (рис. 6).
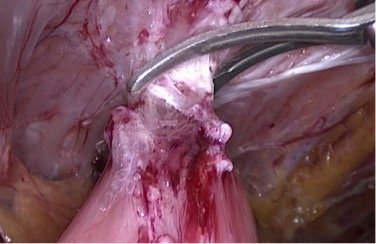 Рис. 5. Рассечение спаек между тонкой кишкой и брюшной стенкой ножницами («холодный метод»). | 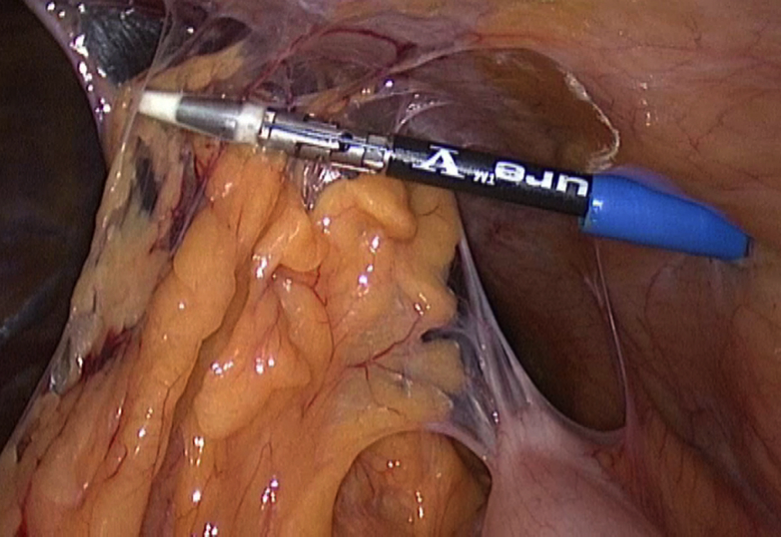 Рис 6. Рассечение сосудистых спаек (прядь сальника) инструментом Liga Sure. |
На следующем этапе лапароскопической операции необходимо с максимальной точностью установить размеры грыжевых ворот, так как точное измерение необходимо для определения подходящего размера сетки и успеха пластики.
При определении размеров грыжевых ворот к поперечному и вертикальному размерам обычно я добавляю 6 — 10 см, и выбираю протез, немного превышающий эти размеры, для обеспечения перекрытия дефекта от 3 до 5 см.
Затем всегда пробую уменьшить дефект брюшной стенки путем частичной герниорафией. Так как основной целью любой пластики брюшной стенки является не только сокращение содержимого грыжевого мешка и предотвращение дальнейшего увеличения грыжевого выбухания, но также и восстановление анатомической и функциональной целостности брюшной стенки, в особенности белой линии живота. В своей практике я использую обычно два способа уменьшения грыжевого дефекта с помощью интракорпорального наложения швов иглодержателем с завязыванием их экстракорпорально через троакар (Рис. 7) или трансабдоминально экстракорпорально с помощью иглы «EndoClose»(Рис. 8 ).
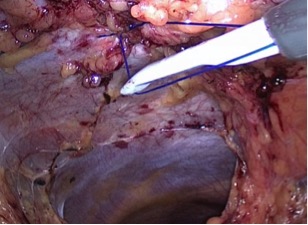 Рис. 7. Лапароскопическая герниорафия с помощью интракорпорального наложения швов. | 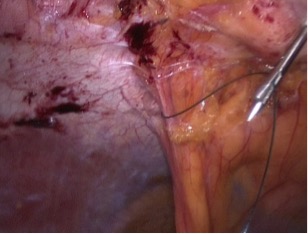 Рис. 8. Лапароскопическая герниорафия с помощью трансабдоминальных экстракорпоральных швов с помощью иглы «EndoClose». |
 Рис. 9. Подготовка сетчатого импланта. Дополнительные нити фиксируются к сетке
Рис. 9. Подготовка сетчатого импланта. Дополнительные нити фиксируются к сетке
К сожалению, это возможно сделать не во всех случаях, так как дефекты бывают большого размера и сведение его краев становится невозможным.
Далее необходимо подготовить сетку и ввести ее в брюшную полость. На этом этапе ее необходимо замочить в стерильном физиологическом растворе на 1-2 минуты. Также я дополнительно по периметру сетки фиксирую несколько нитей для последующего трансфасциальной фиксации сетки (Рис. 9).
Это выполняется через 11 или 12 мм троакары. Стоит отметить, что сетка должна перекрывать грыжевые ворота, по меньшей мере, на 3-5 см во всех направлениях, и это перекрытие должно увеличиваться пропорционально размерам дефекта брюшной стенки. Необходимость более обширного перекрывания обусловлена тремя факторами.
Первым — внутрибрюшным давлением, которое может вдавливать имплант в грыжевые ворота, второй — чем больше сетка, тем она будет контактировать с большей площадью брюшной стенки по краю грыжевых ворот, благодаря чему усилится ее врастание и, следовательно, биологическая фиксация; третий — большой размер сетки компенсирует ее деформацию при постановке и дальнейшем врастании.
Другой важный момент связан с необходимостью укрытия всего послеоперационного рубца целиком во избежание появления незащищенного участка брюшной стенки, в котором могут сформироваться новые грыжи или произойдет рецидив.
При выполнении имплантации сетки в брюшную полость, пневмоперитонеум надо уменьшить до 9 мм рт.ст. до окончательной фиксации сетки швами, и затем, после фиксации такерами, давление повторно повышается до 12 — 14 мм рт.ст.
После размещения и расплавления сетчатого импланта в брюшной полости проводится его фиксация по периметру дефекта апоневроза специальным устройством «EndoClose» , отступая на 3-4 см от края грыжевых ворот (Рис. 10).

Рис. 10. Игла Endoclose, Covidien, (Швейцария).
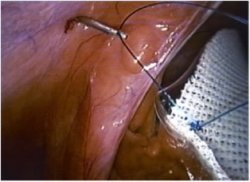 Рис. 11. Фиксация импланта трансфасциальными швами.
Рис. 11. Фиксация импланта трансфасциальными швами.
Эта фиксация, на первом этапе, осуществляется трансфасциальными швами (пролен № 0 или 1), проведенными через брюшную стенку (нити были пришиты к импланту заранее) (Рис. 11 ).
Трансфасциальная фиксация осуществляется следующим образом. До введения в брюшную полость сетка прошивается П-образным швом по периметру (4-6 швов ) и в таком виде погружается в брюшную полость. Через 1 мм разрез брюшной стенки вводится игла «EndoClose», захватывается конец нити и выводится из брюшной полости, затем игла вводится повторно через этот прокол, но в апоневрозе прокол делается в 2-3 мм, вторая нить захватывается и также выводится из брюшной полости. Далее эти нити несколькими узлами фиксируются к апоневрозу подкожно, а 1 мм ранка на коже заклеивается специальным стрипом.
Возможен также другой способ фиксации. Через 1мм разрез брюшной стенки в брюшную полость вводится игла «EndoClose» с уже фиксированной в ней лигатурой, проводится сквозь сетку. Освобождаем лигатуру, иглу выводим из брюшной полости. Отступя на 5-10 мм (вкол иглы под углом) от места первого вкола вновь в брюшную полость вводим иглу «EndoClose», захватываем лигатуру и выводим на брюшную стенку, после чего берем ее на держалку или завязываем.
На втором этапе дополнительно по всему периметру сетка фиксируется с помощью герниостеплера ( «EndoUniversal», или «Protack») (Рис. 12).

EndoHernia 0o, EndoUniversal 65o, (Covidien, Швейцария)

ProTack, (Covidien, Швейцария)
Рис.12. Инструменты для фиксации сетчатых имплантатов.
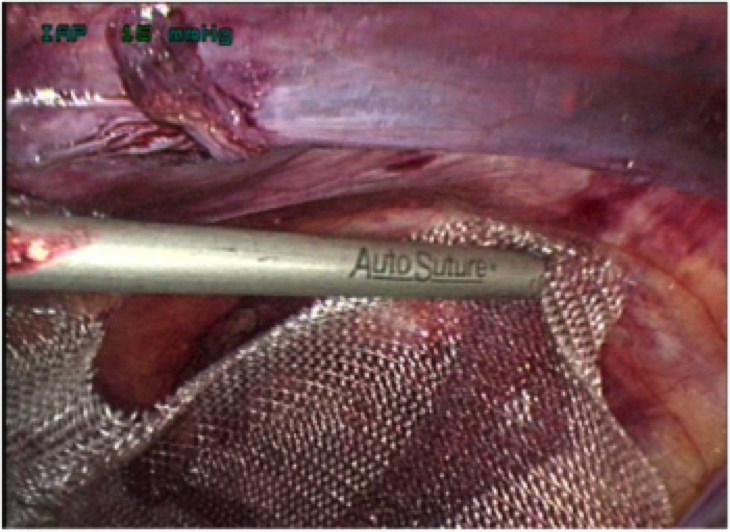 Рис. 13. Этап лапароскопической операции. Фиксация импланта герниостеплером «Protack»
Рис. 13. Этап лапароскопической операции. Фиксация импланта герниостеплером «Protack» 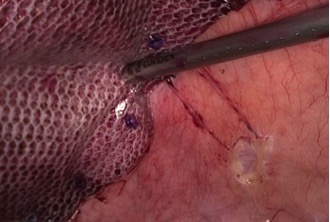 Рис. 14. Этап лапароскопической операции. Фиксация сетки герниостеплером с рассасывающимися скрепками компании Covidien (Швейцария).
Рис. 14. Этап лапароскопической операции. Фиксация сетки герниостеплером с рассасывающимися скрепками компании Covidien (Швейцария).
Я обычно использую комбинированную методику трансфасциальных швов и фиксацию такерами (рис. 13). Это позволяет с одной стороны надежно зафиксировать имплант, а с другой получать минимальный болевой синдром в послеоперационном периоде в связи с проведением нити через всю брюшную стенку. Рассасываемые фиксаторы ( такеры) позволяют еще больше уменьшить боль в послеоперационном периоде, при этом количество рецидивов не увеличивается. Я применяю герниостеплеры с рассасывающимися скрепками компании Covidien (Швейцария) (рис. 14).
При косых вентральных грыжах на боковых стенках живота, где хорошо развита предбрюшинная клетчатка, часто удается отсепаровать грыжевой мешок, и выполнить пластику с расположением сетки внебрюшинно. Если для пластики применяется сетка без адгезивного покрытия, то ее необходимо перитонизировать, для этого используется как эндохирургический узловой и непрерывный шов, так и клипирование краев или наложение скобок герниостеплером. Перитонизацию в такой ситуации выполнить, как правило, не сложно.
Для улучшения адгезии (слипания) остатков грыжевого мешка и сетчатого импланта в послеоперационном периоде, пациенту надевается специальное компрессионной белье или бандаж. Этот прием также обеспечивает лучший косметический эффект и служит профилактикой образования сером (скопление жидкости) в этой зоне. Сроки использования бандажа индивидуальные, как правило, 2-3 месяца.
У пациентов с наличием факторов риска (пожилой возраст, введение кортикостероидов, иммуносупрессивная терапия, ожирение, диабет или злокачественные опухоли), а также при наличии хирургических факторов риска (большая грыжа, продолжительная операция, наличие дренажей или мочевого катетера) однозначно оправданно назначение антибиотиков широкого спектра в послеоперационном периоде.
Профилактика тромбоэмболических осложнений должна проводиться с учетом соответствующих факторов риска у конкретного пациента, что мы обязательно делаем по определенным показаниям.
Анальгетики требуются в течение 2-3 дней.
Ограничение физической нагрузки в течение 4 недель, далее мягкое не интенсивное плавание и ходьба, через 2-3 месяца гимнастика, через 3-4 месяца более серьезные нагрузки. Следует избегать прямого закачивания пресса (в особых случаях допускается через 1-2 года после операции).
Так как сетчатый имплант очень тонкий и легкий, располагается под апоневрозом, пациент не ощущает его присутствие. Он протезирует собственный апоневроз, но естественно не замещает мышечной ткани, поэтому в этой зоне может определяться более тонкая передняя брюшная стенка.
В заключении стоит отметить, что современный арсенал сетчатых имплантов и различных методов лапароскопической коррекции послеоперационных вентральных грыж позволяет хирургу найти индивидуальный подход к лечению каждого конкретного случая и выполнить оптимальный вид оперативного вмешательства с хорошим косметическим эффектом и отдаленным результатом.
Задать вопросы или записаться на консультацию
 «Когда вы пишете письмо, знайте: оно попадает мне на мою личную электронную почту. На все ваши письма я отвечаю всегда только сам. Я помню, что вы доверяете мне самое ценное — свое здоровье, свою судьбу, свою семью, своих близких и делаю все возможное, чтобы оправдать ваше доверие.
«Когда вы пишете письмо, знайте: оно попадает мне на мою личную электронную почту. На все ваши письма я отвечаю всегда только сам. Я помню, что вы доверяете мне самое ценное — свое здоровье, свою судьбу, свою семью, своих близких и делаю все возможное, чтобы оправдать ваше доверие.
Каждый день я по нескольку часов отвечаю на ваши письма.
Направляя мне письмо с вопросом, вы можете быть уверены, что я внимательно изучу вашу ситуацию, при необходимости запрошу дополнительные медицинские документы.
Огромный клинический опыт и десятки тысяч успешных операций помогут мне разобраться в вашей проблеме даже на расстоянии. Многим пациентам требуется не хирургическая помощь, а правильно подобранное консервативное лечение, в то время как другие нуждаются в срочной операции. И в том, и в другом случае я намечаю тактику действий и при необходимости порекомендую прохождение дополнительных обследований или неотложную госпитализацию. Важно помнить, что некоторым больным для успешной операции требуется предварительное лечение сопутствующих заболеваний и правильная предоперационная подготовка.
В письме обязательно (!) укажите возраст, основные жалобы, место проживания, контактный телефон и адрес электронной почты для прямой связи.
Чтобы я мог детально ответить на все ваши вопросы, прошу высылать вместе с вашим запросом сканированные заключения УЗИ, КТ, МРТ и консультаций других специалистов. После изучения вашего случая, я направлю вам либо подробный ответ, либо письмо с дополнительными вопросами. В любом случае я постараюсь вам помочь и оправдать ваше доверие, которое является для меня наивысшей ценностью.
Искренне ваш,
хирург Константин Пучков»
Источник
