Лазерная вапоризация грыжи отзывы
Лазерная вапоризация грыжи позвоночника — малоинвазивный метод удаления грыжевого образования путем воздействия на него тока или лазерного луча, что приводит к нагреванию и постепенному выпариванию мягких и хрящевых тканей и уменьшению патологического образования.

Лазерная вапоризация грыжи позвоночника — малоинвазивный метод удаления грыжевого образования путем воздействия на него лазерного луча.
Эффективность данного метода лечения
Несмотря на широкое применение методики вапоризации грыжи позвоночника, нельзя назвать этот метод столь уж эффективным. Объясняется это тем, что после проведения процедуры пациент получает лишь кратковременное облегчение из-за уменьшения образования, благодаря чему снижается интенсивность симптоматической картины. Но через некоторое время образование начнет вновь увеличиваться и потребуется повторное проведение операции по удалению грыжи позвоночника.
После вапоризации рецидив грыжи присутствует всегда, вопрос только во времени, поэтому эффективность данного метода удаления межпозвоночного диска под большим вопросом. Тем не менее к данному методу прибегают часто, особенно в тех случаях, когда провести другую операцию не представляется возможным из-за наличия у пациента противопоказаний.
Можно сказать, что вапоризация с помощью лазера является способом быстрого купирования болезненной симптоматической картины, но не методом лечения.
Эффективность лазерной вапоризации в устранении признаков сложно недооценить. Большинство пациентов отмечают, что неприятные симптомы, вызванные наличием грыжи, пропадают уже в ходе малоинвазивной процедуры. Полное устранение признаков патологии происходит через 2-4 дня после вапоризации. Редко случается так, что на восстановление диска и постепенное устранение боли уходит до полугода.
Преимущества лазерной терапии
Вапоризация грыжевого выпячивания относится к наиболее безопасным хирургическим манипуляциям. Она имеет ряд преимуществ:
- отсутствие боли и дискомфортных ощущений;
- проведение без общего наркоза, применяется местная анестезия;
- отсутствие полостных разрезов кожи и мягких структур;
- отсутствие кровопотерь;
- длительность процедуры — не более 60 минут;
- короткий восстановительный период, занимающий по времени не более 4 суток;
- возможность удаления грыжи всех отделов — шейного, поясничного, грудного.
Хотя есть и более эффективные методы удаления грыжи, большинство из них требует применения общей анестезии, к которой многие пациенты (из-за наличия хронических и тяжелых заболеваний) имеют противопоказания, в связи с чем и прибегают к вапоризации. Преимущество этой методики и в том, что вероятность задеть кровеносные сосуды и нервные окончания во время процедуры, если вапоризацию проводит опытный врач, исключается.
Показания к проведению
Выпаривание мягких структур грыжи межпозвоночного диска проводится в следующих случаях:
- возраст пациента 20-50 лет;
- небольшой диаметр патологического образования, не более 6 мм;
- начальные стадии развития грыжевого выпячивания;
- отсутствие положительной динамики от медикаментозной терапии;
- выраженная симптоматическая картина, а также при частых или постоянных болях в спине;
- остеохондроз.
При грыжах большого размера вапоризация не проводится из-за ее малой эффективности.
Противопоказания
Лазерная вапоризация межпозвонковой грыжи запрещена к проведению в следующих случаях:
- грыжа оказывает давление на спинной мозг, который во время процедуры можно повредить;
- наличие спондилеза и похожих нарушений;
- грыжа секвестрированного вида;
- выпадение пульпозного ядра;
- поражение патологическим образованием корешков нервных окончаний;
- возрастная группа — от 50 лет и старше;
- наличие дегенеративного стеноза;
- дисковое окостенение.

Лазерная вапоризация межпозвонковой грыжи запрещена к проведению при поражении патологическим образованием корешков нервных окончаний.
Не проводится вапоризация лазером в тех случаях, когда у пациента присутствуют инфекционные и вирусные заболевания в острой стадии или имеются поражения кожи и дерматиты в месте введения пункционной иглы в ходе хирургического вмешательства. В таких случаях операция откладывается до полного выздоровления, чтобы не спровоцировать у пациента возникновения осложнений и побочной симптоматической картины.
Перед проведением процедуры пациент проходит тщательное медицинское обследование на предмет выявления возможных противопоказаний.
Подготовка к процедуре
Применение лазера хоть и является безопасной процедурой, но, т. к. к ней имеются противопоказания, врачу необходимо получить все данные о состоянии пациента, чтобы хирургическая манипуляция стала максимально безопасной. Подготовка к вапоризации включает прохождение медицинского обследования, в числе тестов:
- анализы мочи и крови;
- исследование крови для проверки уровня глюкозы;
- электрокардиограмма;
- компьютерная томография.
Подготовка включает прохождение консультации у нейрохирурга и терапевта. Терапевт по результатам проведенного обследования делает заключение о возможности проведения операции для каждого пациента. Обязательно пациента консультирует анестезиолог, проводятся аллергенные пробы с препаратом, который будет использоваться для местной анестезии.
Этапы лазерной вапоризации
Хирургическая манипуляция проводится по следующему алгоритму:
- Проведение обезболивания. Наркоз вводится в спинномозговую жидкость, благодаря чему пациент будет находиться в сознании, но чувствовать ничего не будет.
- Врач вводит длинную иглу в хрящевые структуры диска. Глубина прокола составляет не более 2 см.
- Введение через иглу специальной кварцевой нити, являющейся светодиодом.
- Выставление иглы, через которую будет проходить луч лазерного излучения.
- Подача лазерного луча, который нагревает мягкие структуры грыжевого образования. Температура достигает 70°.

Врач вводит длинную иглу в хрящевые структуры диска. Глубина прокола составляет не более 2 см.
Под воздействием высокой температуры хрящевая ткань диска испаряется и размер грыжи уменьшается благодаря ее вытягиванию. Все операция проходит под постоянным контролем рентгена или компьютерной томографии.
Возможные последствия
Осложнения после вапоризации с помощью лазера могут быть следующими:
- Методика дает лишь кратковременное облегчение и избавление от болевого симптома. Облегчение состояния наступает сразу, но через некоторое время боль вновь возвращается. Связано это с тем, что выпаривание тканей приводит только к устранению признаков грыжи, но не влияет на причины ее развития.
- Еще одно последствие лазерной методики — развитие в межпозвоночных дисках дегенеративных процессов. Регенерация тканей, которая активизируется во время уменьшения объема патологического выпячивания — это временный и только визуальный эффект, который достигается за счет того, что после процедуры формируется обширный отек. Как только отечность тканей уменьшается, в диске вновь начинают происходить дегенеративные процессы.
- Вапоризация приводит к постепенному разрушению хрящевых структур межпозвоночного диска. После нагревания диска он лишается большей части жидкости, что провоцирует развитие дегенеративных процессов.
- Воздействие на грыжу лазером не только дает лишь кратковременный эффект, но и ускоряет в дальнейшем процесс стремительного развития образования. В связи с этим вапоризация проводится только среди пациентов не старше 50 лет. У пожилых людей регенерация происходит крайне медленно, а процесс разрушения дисковых структур протекает намного быстрее.

После нагревания диска он лишается большей части жидкости, что провоцирует развитие дегенеративных процессов.
Диску, который подвергся вапоризации, уже невозможно будет вернуть прежнюю опорную функцию. По этой причине у пациента вновь будут появляться боли, вызванные грыжей. Не исключается и распространение болезненного синдрома на суставы, особенно если проводилась вапоризация грыжи поясничного отдела. Усиление боли будет наблюдаться при активной физической нагрузке.
Восстановление после процедуры
После проведенной операции пациент остается в больничном стационаре под врачебным наблюдением в течение 4-6 дней. В течение 1-2 недель после проведенной вапоризации категорически запрещено совершать следующие действия:
- заниматься спортом, в т. ч. плаванием;
- ездить на велосипеде;
- долго сидеть;
- длительное время находиться в позе, подразумевающей нагрузку на область спины (работа в саду, огороде).
Чтобы не спровоцировать развитие каких-либо осложнений, в течение 2 недель после проведенной операции рекомендуется принимать нестероидные противовоспалительные средства. В течение месяца пациент должен ходить в жестком корсете.
Если была проведена лазерная вапоризация грыжи диска, последующий после нее месяц запрещается проводить массаж, прибегать к мануальной терапии. Исключение — допускается проведение таких физиотерапевтических процедур, как магнитотерапия и лазерная терапия.
Чтобы диск быстрее восстановился, необходимо скорректировать рацион. Лечебная диета исключает употребление тяжелой пищи, специй и маринадов. Категорически запрещены алкогольные и спиртосодержащие напитки. Диетическое питание должно включать белковую пищу с минимальной калорийностью. Всем пациентам во время реабилитационного периода назначают витамины и минеральные комплексы.
Через 4-6 недель, когда все ограничения будут сняты врачом, пациент возвращается к привычной жизни с обязательными регулярными занятиями спортом.
Отзывы
Евгений, 41 год, Калининград: «Вапоризацию провели месяц назад. Сначала чувствовал себя хорошо, но через неделю вновь появилась боль в пояснице, не постоянная, как раньше, но моментами острая, хоть и кратковременная. Из положительных моментов могут отметить то, что если раньше при грыже боль была практически постоянной, то сейчас появились дни, когда нет никаких прострелов. Врач сказал, что пока что рано судить об успехе лазерной вапоризации, т. к. восстановление может занять до полугода».
Максим, 39 лет, Владивосток: «Я считаю, что зря потратил время на вапоризацию, хотя цена ее нормальная, да и эффект сначала был быстрый. Стало хорошо, боль прошла, как будто никакой грыжи и не было. Через месяц после вапоризации приступил к реабилитации, выполнял упражнения лечебной физкультуры, принимал витамины. Первые прострелы опять появились через 9 месяцев. Сначала кратковременные, не чаще раза в 2 недели, через несколько месяцев они участились. Еще спустя 7 месяцев я вновь сделал операцию, но уже по удалению грыжи, а не по маскировке ее присутствия».
Марина, 42 года, Архангельск: «Я делала вапоризацию, т. к. для других методов на тот момент были противопоказания. Начиталась всего про этот метод, но выхода у меня не было, пришлось соглашаться. Результатом осталась довольна. Что такое боль от грыжи, я забыла уже через 3 дня. Прошла реабилитацию — правильно питалась, через месяц начала постепенно выполнять специальные упражнения. Уже почти год прошел после операции, но никаких признаков грыжи у меня нет, хотя я спортом регулярно занимаюсь. Не знаю, что будет дальше, но пока результат хороший».
Источник
«Только глупец может ожидать появление цыплят, высиживая варёные яйца» (Нейрохирург с мировым именем по поводу метода лазерной вапоризации)
На сегодняшний день лазерное лечение грыжи позвоночника (пункционная лазерная вапоризация) считается одним из самых современных и эффективных методов лечения данного заболевания. В действительности же, проблема термостабильности тканей межпозвонкового диска исследуется давно и, как говорится, «стара как мир». Лазерное прогревание — это всего лишь очередная модификация данной технологии, с применением нового оборудования, но того же старого, не исследованного до конца способа решения данной проблемы. Давайте же постараемся разобраться, в чем суть данного метода, почему он так расхваливается в рекламе, и к каким необратимым последствиям приводит его применение в попытках вылечить грыжу межпозвонкового диска.
«Следующий случай постхирургического рецидива не менее удручающий, несмотря на то, что пациент оперировался по новым технологиям.
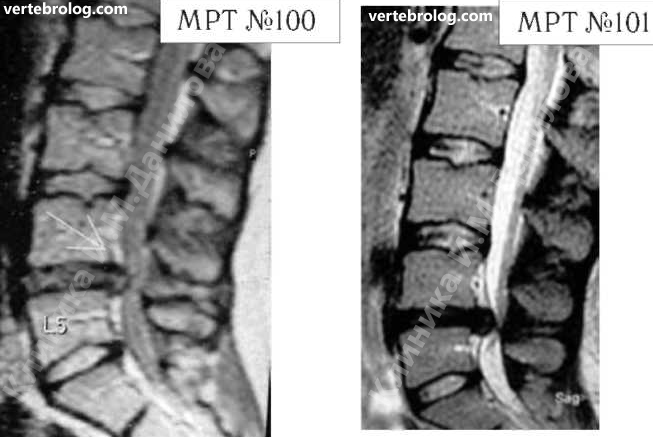
На МРТ №100 наблюдается грыжа межпозвонкового диска L4-L5. Состояние до операции. На МРТ №101 наблюдается послеоперационный рецидив грыжи межпозвонкового диска в сегменте L4-L5.
Несколько лет назад у данного парня диагностировали грыжу межпозвонкового диска (МРТ №100). Врачи сказали, что надо срочно оперироваться, однозначно, иначе будут проблемы как с ногами, так и с органами таза. Естественно, это сообщение вызвало страх у молодого парня, тем более его убедили, что грыжи межпозвонкового диска без операции, то есть консервативно, не лечатся. Парень согласился на операцию. Со слов пациента, практически год после операции он чувствовал себя неплохо, «побаливало иногда, но в пределах терпимого». Состояние было относительно удовлетворительное.
Однако позже боли начали усиливаться, перешли на ноги. Ещё один год пациент лечился консервативно. Лежал в неврологическом отделении, затем лечился в санатории. Физических нагрузок после операции не было. То есть, по сути, применялись медикаментозные методы лечения, физиотерапия. Методы вытяжения позвоночника и мануальной терапии не применялись. И всё же, несмотря на такой щадящий подход в лечении, боли возобновились. Сделали повторное МРТ (№101), диагностировали рецидив грыжи межпозвонкового диска. Естественно, предложили повторную операцию. На этот раз пациент отказался. Через знакомых узнал о методе вертеброревитологии и обратился ко мне в клинику.
Хочу обратить ваше внимание на такой факт: оперировался данный пациент в Москве «по новым технологиям», где после обычной малоинвазивной операции, с целью профилактики рецидивов, ему провели специальным лазером прогревание остатков межпозвонкового диска. К сожалению, я уже не раз сталкивался с последствиями такого «прогревания». Должен сказать, что сложно работать с позвоночником таких пациентов, восстанавливая его биомеханику, и в частности с такими сегментами, в которых межпозвонковые диски после хирургического вмешательства были повреждены подобным прогреванием.
Проблема термостабильности тканей межпозвонкового диска исследуется давно и, как говорится, «стара как мир». Лазерное прогревание — это всего лишь очередная модификация данной технологии, с применением нового оборудования, но того же старого, не исследованного до конца способа решения данной проблемы. Повторяю, это ещё находится в стадии изучения. Не следует обольщаться и предварительными результатами современных исследований. Ведь исследования проводятся на опытных образцах тканей диска. Но это ещё далеко не означает, что именно так ткани диска будут вести себя в условиях сложной системы функционирования живой материи (в которой, как вы помните, далеко ещё не всё изучено даже на уровне молекулярной биохимии) и главное — при биомеханических нарушениях в позвоночнике. Ведь межпозвонковый диск, образно говоря, всего лишь звено в цепи. Если позвоночник (цепь) будет подвергаться биомеханическим нарушениям (деформации), то это неизменно отразится на диске, какими бы методами данный диск не пытались восстановить (предполагаемыми генетическими, нынешними лазерными, крио- и так далее). Проблему надо решать в комплексе! Однако об этом подробнее в наших других публикациях.
Ещё несколько слов о лазерном прогревании повреждённых тканей межпозвоночного диска. Почему в рекламах расхваливают эффективность данного метода? Дело в том, что после обработки (нагревания) лазером межпозвонкового диска, в ответ на термотравму тканей, происходит гипергидрация данного диска, он как бы отекает изнутри, набухает. И в общем-то первое время создаёт впечатление интенсивно выздоравливающего диска (на чём и держится реклама). На самом деле, через относительно небольшой период времени, ткани диска разрушаются (отёк спадает, остаются лишь мёртвые клетки). Возникает рецидив болезни, поэтому, как правило, через полгода рекомендуют опять обработать лазером оставшиеся живые клетки, и снова отёк и иллюзия выздоровления. Вполне закономерно, что через некоторое время в результате подобных манипуляций, как правило, рецидивов уже не возникает, так как диск безвозвратно разрушается. Как сказал один из выдающихся нейрохирургов с мировым именем по поводу данного метода: «Только глупец может ожидать появление цыплят, высиживая варёные яйца».
В принципе врачи, рекламируя данный метод, среди многих обещаний о «восстановлении диска», говорят и вполне честно о том, что после применения лазерного прогревания диск фибротизируется и васкуляризируется, правда без расшифровки, что это означает. А по сути это означает, что ткани диска отмирают и процесс переходит в стадию сращивания тел позвонков между собой, что, естественно, влечёт за собой биомеханические нарушения в позвоночнике и ускоряет процесс дегенерации в других сегментах позвоночника.
Сейчас метод лазерного прогревания сделали «модным», называя его «новым». Но когда возрастёт число нареканий на данный метод, то очевидно его заменят другим «высокотехнологичным», «новым», «модным» методом обработки поражённых тканей межпозвонкового диска с помощью криодеструкции, то есть с помощью зоны замораживания поражённого участка ткани. Вернее сказать не «новым», а хорошо забытым старым методом, поскольку о подобных методах воздействия на ткань, о криоисследованиях известно уже давно. Криохирургическое лечение, безусловно, эффективно во многих областях нейрохирургии, к примеру, при лечении больных с эпилепсией, различными экстрапирамидными гиперкинезами, для деструкции опухолей головного мозга и сосудистых мальформаций. Однако данное лечение, так же как и лазерное прогревание, будет бесполезно, если его применять с целью восстановления поражённого межпозвонкового диска, поскольку и в данном случае этот метод фундаментально не решит поставленной задачи.
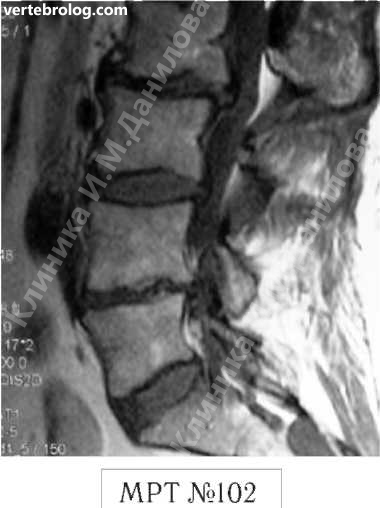
Чтобы вы лучше понимали, как выглядит позвоночник когда в позвоночном сегменте уже нет диска и происходят вышеупомянутые процессы фибротизации и васкуляризации (относящиеся к последней стадии развития дегенеративно-дистрофического процесса), приведу ещё один снимок пациента после многократных хирургических вмешательств.

На МРТ №102 хорошо видно, как после многократных хирургических вмешательств образуется множество послеоперационных рубцов, спаек и других проблем в позвоночнике. То есть, созданы все условия для фибротизации (перерождения ткани диска, образования фиброзных волокон) и васкуляризации (лат. vas — сосуд; формирования новых капилляров, в данном случае при процессе сращивания костной ткани). Всё это способствует сращиванию двух смежных тел позвонков, лишённых диска.
В свою очередь это исключает подвижность в данном сегменте, приводит к стенозу фораминальных отверстий (как вы помните, это отверстия, через которые проходят нервные корешки и сосуды). Вдобавок ко всему, послеоперационные спайки и рубцы в спинномозговом канале могут способствовать развитию воспалительных процессов, о которых уже упоминалось выше. Нарушение функциональной способности данного позвоночного сегмента ведёт к ещё большим биомеханическим нарушениям в позвоночнике, соответственно частичной утрате его рессорных свойств, а, следовательно, значительному снижению сопротивляемости к разнообразным вертикальным нагрузкам.
Как правило, в таких случаях, когда межпозвонковый диск безвозвратно утрачен или при наличии «необратимых изменений анатомической структуры межпозвонковых дисков», хирурги предлагают сделать другую операцию с использованием ортопедических методов оперативного лечения (тотальная дискэктомия с межтеловым спондилодезом). Дискэктомия (discectomia; discus intervertebralis — межпозвонковый диск; ectomia от греч. ektome — вырезание, иссечение, удаление) — хирургическая операция удаления межпозвонкового диска. Спондилодез (spodylodesis; от греч. spodylos — позвонок, desis — связывание) — операция, направленная на обездвижение какого-либо сегмента или отдела позвоночника; межтеловой спондилодез — хирургическое соединение тел позвонков по типу слияния. Данная операция предусматривает полное (тотальное) удаление дегенерирующего межпозвонкового диска и последующее его замещение имплантантом (неподвижной или подвижной конструкции, хотя разница по последствиям невелика).
Естественно, после такой операции рецидива грыжи межпозвонкового диска в данном сегменте просто не может быть, так как нет и самого диска (но это не исключает грыжеобразование в других сегментах позвоночника вследствие нарушения его биомеханики). Основной целью данной операции является сохранение высоты дискового промежутка и размеров межпозвонковых отверстий. Конечно, живой диск это не заменит и полноценной функциональной подвижности в данном сегменте также не вернёт (соответственно, всего лишь незначительно стабилизирует нарушенную работу мышц, связок). Безусловно, глобально это проблемы позвоночника не решит, поскольку биомеханические нарушения в позвоночнике по-прежнему будут иметь место. Как говорится, одно звено сломано — вся цепь порвана».
По материалам книги «Остеохондроз для профессионального пациента» профессора, академика Игоря Михайловича Данилова — автора метода вертеброревитологии.
Источник
