Малоинвазивные операции межпозвонковой грыжи
 Выполнение хирургической коррекции межпозвонковой грыжи при помощи микроинструментов под контролем оптической аппаратуры, позволяющей проводить манипуляции через проколы или в пределах минимальных (до 2 см.) разрезов — получило распространённое теперь название «малоинвазивные операции при грыже диска».
Выполнение хирургической коррекции межпозвонковой грыжи при помощи микроинструментов под контролем оптической аппаратуры, позволяющей проводить манипуляции через проколы или в пределах минимальных (до 2 см.) разрезов — получило распространённое теперь название «малоинвазивные операции при грыже диска».
Основные преимущества микрохирургического лечения межпозвоночных грыж:
- Минимальное повреждение мышечного аппарата позвоночника.
- Небольшая кровопотеря.
- Крайне низкая вероятность вторичной инфекции.
- Меньшая доза анестетиков сводит к минимуму их побочные действия на организм.
- Нахождение в стационаре от нескольких часов, до нескольких дней после операции.
- Низкая интенсивность послеоперационных болевых ощущений.
- Послеоперационное восстановление, с возвращением к привычному укладу жизни и рабочим нагрузкам — менее полугода.
- Непрерывный мониторинг минимизирует риск повреждения структур спинного мозга и периферических нервов во время манипуляций.

Особенности и преимущества микродискэктомии при грыже межпозвонковых дисков
- Операция может проходить под контролем интраоперационного микроскопа или же с использованием эндоскопа, выводящего изображение операционного поля на экран монитора.
- Эта манипуляция особо эффективна при коррекции грыж поясничного отдела позвоночника.
- Устраняет давление грыжи на корешок периферического нерва путём удаления мембраны (жёлтой связки), соединяющей дуги соседних позвонков, а так же небольшого фрагмента дуги позвонка.
- Этого достаточно для устранения сдавливания нерва, которому аккуратно придают обычное положение.
- Иногда на этом этапе возможно самостоятельное уменьшение размеров выпадения межпозвонковой грыжи до физиологических параметров контуров сустава.
- При остающемся выпадении диска производят удаление выпяченной части.
- Обычная физическая нагрузка возобновляется сразу после операции. Следует только в течении последующих шести недель уменьшить сгибательные движения в позвоночнике, поднятие значительных тяжестей и резкие повороты вокруг оси.
Лазерная реконструкция межпозвонковых дисков – особенности операции, восстановление после неё
- Под рентгенологическим контролем и местным обезболиванием производят проколы межпозвоночного пространства специальными иглами в зонах выпячивания грыжи.
- Через полые иглы проводят лазерные проводники.
- Производят облучение диска зелёным лучом лазера с нагреванием его в пределах до 55-60 °C.
- Действие светового луча и температур на строго ограниченном участке – вызывает стимуляцию регенераторных процессов в хряще. В результате этого, в течении 6 месяцев происходит уменьшение размеров выпячивания.
Выполнение лазерной реконструкции межпозвоночного диска возможно, как дополнение к эндоскопическим (малоинвазивным) операциям по удалению диска для профилактики рецидивов выпадения.
Деструкция фасеточных нервов – особенности операции
Суть операции – снятие выраженного болевого синдрома в поясничной части позвоночника, который значительно усиливается при разгибательных движениях.
Боль в этих ситуациях обусловлена избыточным раздражением болевых рецепторов  фасеточных (между боковыми отростками) межпозвонковых суставов.
фасеточных (между боковыми отростками) межпозвонковых суставов.
Предварительно, проводится диагностически-лечебная процедура — параартикулярная блокада. Если боль при введении анестетика проходит, то производят деструкцию фасеточных нервов.
- В зону локализации рецепторов вводят электрод.
- Производят подачу высокочастотного тока в ткань.
- В это время происходит мониторирование вторым электродом изменения температуры в зоне воздействия для исключения превышения заданных показателей.
- Процедуру повторяют на суставе с другой стороны, обрабатывая, таким образом, 3-4 позвоночных сочленения.
- Операция длится около получаса, под местным обезболиванием.
- Госпитализации не требуется.
Таким образом, снимая фасеточный синдром при малых размерах межпозвонковой грыжи, можно продолжить консервативное лечение, не прибегая к манипуляциям непосредственно на самом межпозвонковом диске. Процедуру можно повторять.
Малоинвазивная операция вертебропластики
Вертебропластика – изменение формы и плотности тела позвонка с помощью специального костного цемента.
При лечении межпозвонковых грыж, наиболее эффективна при грыжах Шморля, когда студёнистое ядро диска диффузно пропитывает тело позвонка по различным 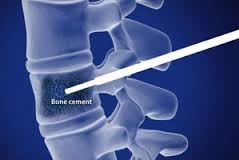 причинам.
причинам.
- После местного обезболивания специальная полая игла вводится в тело позвонка под рентгенологическим контролем.
- Через неё начинается нагнетание специальной смеси из биологического цемента, рентгенконтрастного вещества и антибиотика.
- Через 10 минут после введения смесь затвердевает.
- Через 2-3 часа после окончания операции больной начинает активные самостоятельные движения.
Операция ламинэктомии
Ламинэктомия – операция, направленная на увеличение просвета спинномозгового канала с помощью удаления дужки позвонка при выраженных болевых приступах и нарушении функции тазовых органов.
Среди других показаний (опухоли спинного мозга, переломы и т.д.), межпозвоночная грыжа также является распространенным показанием для операции.
- Под местным обезболиванием производят минимальный разрез в проекции ущемлённого корешка выходящего из канала нерва.
- Мягкие ткани аккуратно отводятся в стороны без рассечения.
- Удаляется часть дужки позвонка.
- Производят контроль содержимого позвоночного канала.
- Удаляются опухоли, межпозвонковые грыжи, иссекаются рубцовые ткани и костные разрастания.
- Аккуратно послойно ушивают операционную рану.
В некоторых ситуациях (проведение операции нижней трети поясничного отдела позвоночника), в конце манипуляций дополнительно производят стабилизацию позвоночного столба путем укрепления между оперированными позвонками металлической или костной пластины.
Какие ещё есть методы лечения межпозвонковых грыж?
Источник
Грыжа межпозвонкового диска — одна из частых причин болей в спине, а от периодических спинальных болей в пояснично-крестцовой области страдает от 60 до 80% взрослого населения Земли
[1]
. Лечение грыж межпозвонковых дисков чаще всего длительное и консервативное, но при отсутствии эффекта можно прибегнуть к хирургическому вмешательству.
Наиболее распространенной в настоящее время является операция с удалением пораженного диска —
дискэктомия
. Также в процессе операции могут быть удалены участки связок, остеофиты, фрагменты тел или дуги позвонков (
ламинэктомия
). Для уменьшения давления на нервные корешки производится укрепление соседних позвонков с помощью специальных вставок или стержней. Все эти операции выполняются при открытом доступе, то есть с разрезом кожи.
Более современная версия дискэктомии —
микродискэктомия
. Это операция, проводимая с помощью мощного микроскопа. Использование микроскопа позволяет проводить сложные высокоточные операции, меньше повреждать окружающие ткани и уменьшить выполняемый разрез.
Еще одним направлением развития спинальной хирургии являются малоинвазивные операции, без разрезов. В этом случае сокращается период восстановления после операции и достигается хороший эстетический эффект. Все виды операций по удалению грыжи позвоночника имеют свои показания и противопоказания. Но если раньше не было никаких альтернатив, кроме открытой операции, то теперь у пациента и нейрохирурга есть выбор.
Виды малоинвазивных операций по удалению грыжи позвоночника
Все подобные вмешательства можно разделить на две группы: эндоскопические операции по удалению грыжи межпозвонкового диска и нуклеопластика.
Эндоскопическая дискэктомия
В настоящее время это один из самых востребованных методов операции по удалению грыжи позвоночника.
Преимущества эндоскопических операций:
- визуальный контроль уменьшает вероятность повреждения нервного корешка;
- минимальное повреждение тканей — для операции нужен разрез около десяти миллиметров;
- отсутствует необходимость удалять участки позвонков или связок для облегчения доступа, а значит, сохраняется естественная стабилизация позвоночно-двигательного сегмента;
- уменьшается боль в период восстановления, пациент может быть выписан из клиники уже на следующий день.
Недостатки:
- некоторые виды грыж анатомически не подходят для эндоскопии: например, медианные грыжи в шейном сегменте позвоночника чаще требуют операцию с открытым передним доступом.
Эндоскопическая дискэктомия выполняется с использованием эндоскопа, при помощи которого хирург видит область операции. Для введения эндоскопа нужен разрез около 10 мм — этого достаточно, чтобы специальными инструментами удалить то, что сдавливает нерв. Вмешательство проводится под общим наркозом, длительность операции — около часа.
Практикуется также
микроэндоскопическая дискэктомия
— сочетание эндоскопической техники и микрохирургических манипуляций. Разрез при этом составляет 12 мм.
Показания к эндоскопической операции по удалению грыжи позвоночника:
- грыжа межпозвонкового диска, подтвержденная МРТ;
- болевой синдром более 4 недель;
- отсутствие эффекта от консервативной терапии.
Противопоказания:
- нестабильность в позвоночно-двигательном сегменте;
- остеофиты, спондилолистез, сужение позвоночного канала;
- повторные грыжи межпозвонковых дисков.
Как образуется грыжа межпозвонкового диска?
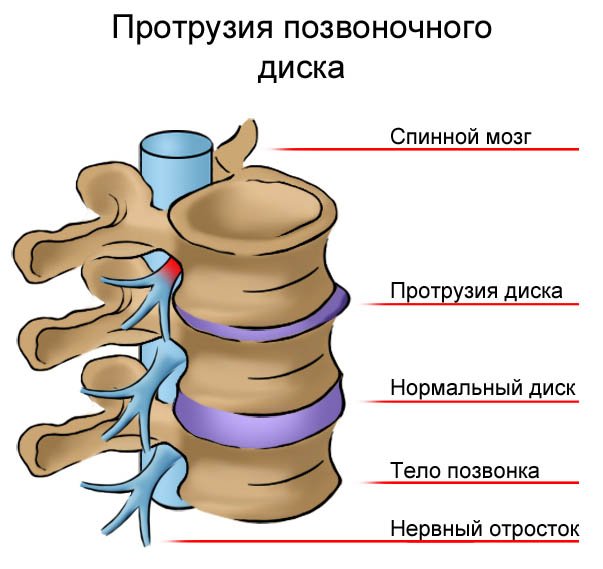
Межпозвонковый диск состоит из плотной фиброзной оболочки и эластичного пульпозного ядра. Упругое ядро распределяет давление на позвонок при нагрузках. При сочетании нескольких провоцирующих факторов происходит дегенерация и разрушение фиброзного кольца, и в этой области пульпозное ядро под давлением выходит за пределы своей оболочки. Сначала образуется небольшое выбухание, или протрузия. Так как диск продолжает испытывать ежедневную нагрузку, то постепенно на этом месте формируется грыжевое выпячивание. Основную опасность представляет не сама грыжа, а ее давление на спинной мозг и корешки спинномозговых нервов.
Нуклеопластика
Это операция, при которой не требуется удалять диск целиком. Мишенью для нуклеопластики является только ядро межпозвонкового диска.
Цель нуклеопластики — уменьшить давление в пульпозном ядре межпозвонкового диска. При этом уменьшается выбухание фиброзного кольца, и в результате прекращается сдавление нервного корешка. Существуют различные виды нуклеопластики в зависимости от типа действующей силы:
- холодная плазма;
- гидропластика (жидкость под давлением);
- механическое воздействие;
- радиочастотная абляция;
- лазерное излучение.
Лазерное воздействие, или вапоризация, вызывает резкое повышение температуры, при этом происходит испарение ядра. Однако этот метод нередко приводит к осложнениям — ожогам окружающей ткани, что ухудшает заживление.
Наиболее распространенным методом является действие холодной плазмы, или коблация (сокращение от cold ablation, холодное разрушение). В отличие от лазерного или радиочастотного воздействия коблация не обжигает ткани. Применение холодной плазмы в медицине началось еще в 80-х годах, а первый прибор на основе холодной плазмы был предложен в 1995 году. С этого момента метод коблации активно развивался.
Процедура нуклеопластики проводится под местным обезболиванием. Точность обеспечивается постоянным рентгенологическим контролем. Через прокол 2–3 мм к ядру диска подводится игла с электродом, через который на ядро воздействует холодная плазма. В результате уменьшается размер пульпозного ядра, фиброзное кольцо больше не сдавливает нервный корешок. Вся операция занимает полчаса, госпитализация пациента не требуется.
Показания к нуклеопластике:
- наличие грыжи или протрузии межпозвонкового диска;
- выраженный болевой синдром;
- отсутствие эффекта от консервативного лечения в течение трех–четырех недель.
В 70–80% случаев применения нуклеопластики наблюдается положительный результат.
Однако не всегда расположение или строение грыжи позволяет применять малоинвазивные технологии. При некоторых видах грыж предпочтение отдается операциям открытого типа.
Классификация межпозвоночных грыж
Грыжи межпозвонкового диска можно распределить по уровню их расположения в позвоночнике, по положению грыжи в диске, а также по особенностям строения самой грыжи.
По локализации
, или уровню расположения, можно выделить:
- грыжи пояснично-крестцового отдела позвоночника, самые часто встречающиеся, более 80% случаев радикулита связаны именно с грыжей диска
[2]
;
- грыжи шейного отдела встречаются гораздо реже, около 4% от всех дегенеративно-дистрофических поражений позвоночника
[3]
;
- грыжи грудного отдела позвоночника являются самыми редкими.
Расположение грыжи определяет наиболее подходящий тип операции. Так, при операциях в грудном отделе позвоночника обычно не требуется укрепление позвоночного сегмента штифтами, так как грудные позвонки наименее подвижно сцеплены друг с другом. Также на разных уровнях отличается содержимое позвоночного канала. Если на уровне шеи и груди в позвоночнике расположен спинной мозг, то на уровне 1–2 поясничного позвонка он переходит в «конский хвост» — пучок нервов. Поэтому в области шеи в некоторых случаях проще подойти к позвоночнику спереди, провести операцию с открытым доступом, хотя используются и эндоскопические операции.
Симптомы грыжи межпозвонкового диска
-
В шейном отделе
: головная боль, головокружение; боль в шее, отдающая в ключицу, руку или под лопатку; онемение рук.
-
В грудном отделе
: нарушение осанки, боли в грудной клетке.
-
В пояснично-крестцовом отделе
: боли в пояснице, отдающие в крестец, в область таза или в ноги; онемение и слабость в ногах; нарушение работы органов таза, проблемы с потенцией.
По расположению
грыжи относительно средней оси позвоночника можно выделить такие виды, как:
- срединные (медианные, центральные) — грыжи, которые расположены по центру относительно середины позвонка, могут сдавливать половину спинного мозга или полностью;
- парамедианные — грыжи, которые смещены от центральной оси; опасность данного вида грыжи — сдавление спинного мозга с одной из сторон;
- боковые (латеральные) — грыжи, которые растут вбок и прилежат к дужкам позвонков;
- фораминальные — грыжи, проникающие в межпозвонковое отверстие, в котором проходят нервные корешки; особенность этих грыж — сильная боль.
Грыжи межпозвонкового диска различаются также
по стадиям образования
:
- небольшое выпячивание диска — 2–3 мм;
- протрузия — выпячивание размером более 5 мм;
- экструзия — практически все ядро выступает за пределы межпозвонкового диска.
Заключительным этапом будет постепенное разрушение диска и срастание соседних позвонков между собой.
В отдельный тип выделена
секвестрированная
грыжа. Она возникает, когда от грыжевого выпячивания отделяется участок ядра и попадает в спинномозговой канал.
Пять факторов риска развития грыжи:
-
Наследственность — существуют гены, отвечающие за прочность соединительной ткани, в том числе и в межпозвонковом диске.
-
Малоподвижный образ жизни, длительное нахождение в одном положении приводят к плохому кровоснабжению позвоночника и преждевременному износу тканей.
-
Чрезмерная нагрузка, особенно неправильно распределенная, приводит к повреждению межпозвонковых дисков.
-
Дефицит воды, которая очень важна для эластичности тканей, а также недостаток белка, витаминов и микроэлементов.
-
Травмы позвоночника, в том числе спортивные и те, которые не были вовремя пролечены.
Операция по удалению грыжи: основные этапы
Независимо от выбранного метода удаления грыжи позвоночника, процесс лечения включает в себя три этапа:
- подготовку к операции (проведение обследования, консервативное лечение при необходимости);
- непосредственно хирургическое вмешательство;
- восстановительный период после операции.
Подробнее рассмотреть каждый из этапов можно на примере эндоскопического удаления грыжи диска позвоночника, так как эта операция широко применяется и хорошо себя зарекомендовала.
Подготовка к операции
Перед эндоскопической операцией врач проводит осмотр пациента, анализирует предыдущее лечение. Операция назначается только в том случае, если консервативная терапия проводилась в адекватном объеме в течение четырех месяцев и не принесла результата. Также перед операцией может потребоваться проведение МРТ позвоночника с продольными срезами. Врач оценивает результаты обследования, обсуждает с пациентом возможные исходы. Если операция проводится под общим наркозом, то пациент также встречается с анестезиологом.
Проведение операции
Операция проводится в положении пациента на боку или на животе. С помощью небольшого надреза хирург формирует канал для доступа к грыже. При этом ткани обычно не разрезаются, а аккуратно раздвигаются, в результате ускоряется восстановление после операции. В созданный канал вводится специальный эндоскоп, который позволяет хирургу увидеть область операции и аккуратно удалить все, что привело к сдавлению нервного корешка. После удаления хирург извлекает все инструменты и накладывает небольшой внутрикожный шов на место разреза. Процедура длится около часа.
Восстановление после операции
Обычно через два часа после эндоскопической операции пациенту разрешают вставать, а если все прошло хорошо, то уже через 12–24 часа выписывают домой. В некоторых случаях хирург может назначить прием нестероидных противовоспалительных средств. Также необходимо избегать нагрузок, в частности наклонов и поворотов, особенно в первые недели после процедуры.
Благодаря современным малоинвазивным операциям пациенты могут избавиться от проблем, вызванных грыжей диска, и быстрее вернуться к обычной жизни. К сожалению, даже самые современные методы не дают 100% гарантии излечения. Также бывают случаи рецидива грыж, особенно при несоблюдении рекомендаций специалиста. Поэтому для успешного лечения очень важно взвешенно выбирать врача и тип операции.
Мнение редакции
Не забывайте о простейшей профилактике: при сидячей работе каждые час–два вставайте с кресла и делайте небольшую разминку — хотя бы пройдитесь по офису. Следите за осанкой, сохраняйте правильное положение. Старайтесь больше двигаться.
Источник
