Межпозвоночная грыжа синдром конского хвоста


Синдром конского хвоста — совокупность клинических признаков, возникающих при сдавлении нервных волокон, расположенных в нижних сегментах позвоночного столба и иннервирующих таз, ягодицы и нижние конечности. Патология развивается у мужчин среднего возраста несколько чаще, чем у женщин. Это связано с подъемом тяжести и чрезмерным физическим перенапряжением. У детей синдром встречается редко. Его причинами являются травмы или врожденные аномалии строения позвоночника.
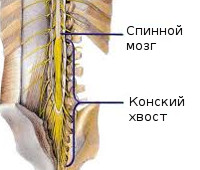
Конский хвост — это пучок из 10 спинномозговых нервов, отходящий от терминального отдела спинного мозга и напоминающий по своему строению хвост лошади. Эти нервы контролируют работу толстого кишечника, органов мочеполовой системы, ног. При сужении позвоночного канала или сдавлении корешков нервные волокна отекают и перестают нормально функционировать.

Поражение конского хвоста сопровождается клинически однородными симптомами, объединенными в синдром, который вертебрологи и невропатологи выделили в отдельную нозологию. Синдром проявляется болью в нижней части спины, парестезией в паху и промежности, ощущением «ватных» ног, двигательными расстройствами, дисфункцией органов малого таза. Лечебно-диагностическими мероприятиями при данном синдроме занимаются невропатологи и нейрохирурги. Они проводят общий осмотр с определением неврологического статуса, направляют больного на томографическое исследование и люмбальную пункцию с последующим анализом ликвора.
Синдром конского хвоста возникает редко, но его появление осложняет жизнь человека, нанося тяжкий вред здоровью. Лечение патологии комплексное, включающее медикаментозное, физиотерапевтическое и оперативное воздействие, а также реабилитационные мероприятия. Синдром конского хвоста – экстренное хирургическое заболевание, несвоевременное лечение которого может привести к необратимым процессам в организме. В результате паралича ног и стойкой дисфункции мочевого пузыря больные полностью утрачивают трудоспособность и даже становятся инвалидами.
Причинные факторы
Основная причина развития практически любого заболевания позвоночника — его перегруженность, возникающая при подъеме тяжестей, длительном сидении или неправильной осанке.
Существует целый ряд причин, которые вызывают сдавление и поражение терминального нервного пучка, а также заболеваний, приводящих к развитию синдрома.
- Окостенение хряща межпозвоночного диска и потеря его амортизирующих свойств наблюдается при остеохондрозе. Нервные окончания сдавливаются жестким соединением и защемляются, что проявляется болью. При отсутствии лечения дегенеративные и дистрофические процессы в межпозвоночных дисках приводят к их пролабированию и развитию тяжелого осложнения болезни – межпозвоночной грыже, которая еще больше сдавливает нервные волокна. Эта патология является наиболее распространенной причиной синдрома.

- Подвывихи позвонков, переломы крестца и копчика обычно сопровождаются повреждением нервных стволов. Образующиеся после травмы гематомы вызывают их компрессию. К этой же группе причин относится ятрогенное травмирование, являющееся осложнением эпидуральной анестезии, нейрохирургической операции или спинальной диагностической пункции.
- Доброкачественные опухоли сдавливают нервные корешки, а злокачественные новообразования прорастают нервные пучки, вызывая их разрушение. Спровоцировать синдром также могут метастазы при злокачественных опухолях других органов.
- Врожденное сужение нижних сегментов позвоночного столба – причина компрессии нервных пучков.
-
 Спондилез и спондилоартроз – приобретенные деформации позвоночника, обусловленные возрастными изменениями в организме человека.
Спондилез и спондилоартроз – приобретенные деформации позвоночника, обусловленные возрастными изменениями в организме человека. - Инфекционно-воспалительные процессы — нейроинфекции, остеомиелит и эпидуральный абсцесс. Источником инфекции являются хронические очаги в организме человека: кариес, отит, тонзиллит, синусит, фарингит, фурункулез.
- Спондилолистез – соскальзывание одного позвонка с другого.
- Демиелинизация нервных волокон — последствие рассеянного склероза.
- Патология сосудов, питающих спинной мозг и кровоточащих при некоторых обстоятельствах, может вызвать сдавление нервов.
Поражение спинальных нервов сначала вызывает их раздражение и гипервозбудимость, что сопровождается болью. Постепенно функция нервных стволов ослабевает. Под непрекращающимся воздействием причинного фактора она полностью угасает, что приводит к двигательным и сенсорным нарушениям в зоне иннервации.

Факторы риска, способствующие развитию патологии:
- Пол. У мужчин риск развития синдрома выше, чем у женщин. Это связано с более быстрым изнашиванием хрящевой и костной ткани.
- Травмы. Возникновению патологии способствуют операции на позвоночнике, его травмы, резкие повороты и падения на спину.
- Ожирение. Жировые отложения увеличивают нагрузку на спину, что отрицательно сказывается на состоянии межпозвоночных дисков. У лиц, страдающих ожирением, снижается мышечный тонус, а позвоночник постепенно утрачивает свою гибкость.
- Курение. Токсины нарушают кровоснабжение межпозвоночных дисков и увеличивают риск развития заболевания во много раз.
- Сидячий образ жизни. У офисных работников, водителей и продавцов вероятность появления синдрома намного выше, чем у лиц других специальностей.
- Наследственная предрасположенность — наличие у близких родственников заболеваний позвоночника и периферической нервной системы.
- Подъем тяжестей и вибрация отрицательно воздействуют на позвоночник.
Симптомы
Патология проявляется признаками болевого синдрома, двигательными нарушениями, сенситивными расстройствами, дисфункцией органов мочеполовой системы и кишечника.

- Болевой синдром – первое проявление болезни. Это основной и постоянный признак, интенсивность и характер которого могут изменяться с развитием патологии. Пациенты жалуются на болезненные ощущения в пояснице, иррадиирующие в ноги, ягодицы, крестец и пах. Вначале заболевания боль локализуется в проекции поврежденного диска. Она тупая, ноющая, усиливающаяся при движении и поднятии тяжестей. В покое болевые ощущения обычно исчезают. По мере прогрессирования патологии боль усиливается. Она сопровождает наклоны головы и подъемы выпрямленных ног. При отсутствии эффективного лечения боль становится острой, стреляющей и постоянной.
- Мышечная слабость всегда сопровождает болевой синдром. Она развивается в ногах и заставляет больного делать остановки при движении, чтобы отдохнуть. Некоторые пациенты не могут подняться по лестнице, перешагнуть ступеньку и даже стоять прямо. Постепенно развивается атрофия мышц. Возникает позвоночный синдром, который проявляется ограничением подвижности поясницы, сутулостью, нарушением осанки, неуверенной и неустойчивой походкой.
- Сенситивные расстройства — сначала возникают парестезии на стороне поражения, а затем гиперчувствительность уменьшается вплоть до полного онемения. Чувствительность нарушается по типу «брюк наездника»: покалывающие ощущения появляются в промежности, на мошонке, в межъягодичной складке и на внутренней поверхности бедер. Это так называемая «седловидная анестезия», которая асимметрично распространяется сверху вниз на ноги в виде вертикальных полос. У больных немеют пальцы ног, появляется ощущение «ползания мурашек».
- Двигательные нарушения проявляются слабостью в ногах и быстрой утомляемостью при ходьбе. Развивается двусторонний парез, при котором затрудняется самостоятельное передвижение. Парезы сгибателей стоп, пальцев и голеней обычно асимметричны.
-
 Дисфункция органов мочевыделительной системы возникает не сразу. У больных появляются трудности в начале акта мочеиспускания, происходит задержка мочи, исчезают позывы к опорожнению мочевого пузыря. В запущенных случаях снижается тонус мочевого сфинктера, и развивается недержание мочи.
Дисфункция органов мочевыделительной системы возникает не сразу. У больных появляются трудности в начале акта мочеиспускания, происходит задержка мочи, исчезают позывы к опорожнению мочевого пузыря. В запущенных случаях снижается тонус мочевого сфинктера, и развивается недержание мочи. - Нарушение работы пищеварительного тракта проявляется отсутствием позывов к дефекации, задержкой газов и кала. При снижении тонуса анального сфинктера больные перестают контролировать процесс каловыделения.
- Нарушения в сексуальной сфере — у женщин в виде снижения либидо и аноргазмии, а у мужчин в виде эректильной дисфункции вплоть до импотенции.
- Трофические и вегетативные расстройства — сухость, шелушение и истончение кожи на ногах, дисгидроз, гиперемия или цианоз, нарушение роста волос и их выпадение, ломкость ногтей, образование трофических язв. Когда причиной синдрома является межпозвоночная грыжа, ноги «усыхают», появляется дряблость мышц конечности и их уменьшение в объеме.
- Отсутствие коленного и ахиллова рефлексов. Этот признак очень важен для диагностики синдрома.
Симптоматика синдрома конского хвоста вариабельна и склонна к медленному прогрессированию. Именно поэтому диагностика недуга вызывает определенные трудности у специалистов.
Осложнения патологии, возникающие при отсутствии своевременных лечебных процедур:
- Инвалидизация больного вследствие нарушения ходьбы,
- Дивертикул мочевого пузыря в результате его переполнения,
- Инфицирование мочи из-за застоя и развитие бактериального воспаления уретры, мочевого пузыря, почек,
- Интоксикационный синдром, причиной которого является запор и скопление продуктов гниения в кишечнике.
Диагностические мероприятия
Диагностика патологии заключается в сборе жалоб и анамнеза болезни, проведении неврологического осмотра и дополнительных инструментальных исследований. Предположить наличие у больного данного синдрома позволяет сочетание основных клинических признаков и особенностей неврологического статуса. Во время осмотра невропатологи определяют наличие пареза, гипотонуса мышц, трофических изменений, гипестезии и парестезии, гипо- или арефлексии нижних конечностей.

Результаты комплексного лабораторно-инструментального обследования пациента подтверждают или опровергают предполагаемый специалистами диагноз.

диагностический снимок: грыжа диска – причина конского хвоста у пациента
Рентгенография позволяет определить дегенеративные изменения в костной ткани позвоночника, сужение межпозвоночного пространства, наличие костных разрастаний, а также место и степень сжатия нервных корешков.
- КТ — метод определения аномалий костных структур и сужения позвоночника, позволяющий достоверно оценить анатомические особенности спинного мозга.
- Миелография – инвазивная методика с введением через прокол контрастного вещества в подпаутинное пространство. Ее целью является изучение структурных особенностей позвоночника и определение давления на спинной мозг и нервы. Полученное изображение показывает детальную картину изменений.
- МРТ – выявление новообразований, гематом, межпозвоночных грыж и протрузий, визуализация нервных корешков и определение степени их компрессии. Компьютерная томография плохо визуализирует мягкотканные структуры, а магнитно-резонансная — костную ткань. Именно поэтому данные методы дополняют друг друга. Томографическое исследование позволяет точно поставить диагноз и выявить сопутствующие патологические изменения.
- Отсутствие спинномозговой жидкости при проведении спинальной пункции – признак полной блокировки ликворного пространства, обусловленной его перекрытием опухолью или грыжей. Если обнаруживают геморрагический ликвор, значит имеет место кровоизлияние в спинной мозг. Повышение белка в спинномозговой жидкости характерно для онкопатологии. При арахноидите и миелите в ликворе повышается число лимфоцитов и лейкоцитов с преобладанием нейтрофилов.
- Гистологический анализ биоптата проводится с целью определения вида опухоли и степени злокачественности. Микроскопическое изучение образца тканей, полученных при биопсии – высокоточный способ, позволяющий оценить состояние и структуру клеток, чтобы поставить верный диагноз.
На основе результатов описанных методик нейрохирург выбирает тактику лечения.
Лечебный процесс
Лечение патологии комплексное и этиотропное, включающее консервативные и оперативные методики. Чтобы восстановить функцию пораженных нервных пучков, необходимо устранить причину их повреждения.

Больным назначают лекарственные препараты:
- Анальгетики – «Баралгин», «Кеторол»,
- НПВС – «Диклофенак», «Мовалис», «Кетопрофен»,
- Глюкокортикостероиды – «Кеналог», «Дипроспан»,
- Миорелаксанты – «Мидокалм», «Баклофен»,
- Хондропротекторы – «Алфлутоп», «Хондроитин сульфат»,
- Антиоксидантные препараты – «Актовегин», «Пирацетам»,
- Сосудистые средства – «Трентал», «Циннаризин», «Винпоцетин»,
- Антибиотики при наличии инфекционного процесса.
В отдельных случаях проводят лечебные новокаиновые или лидокаиновые блокады с введением анестетиков или гормонов. При дисфункции мочевого пузыря выполняют его катетеризацию, а при запорах ставят очистительные клизмы.
Хирургическое лечение показано больным, у которых недуг быстро прогрессирует и существенно ухудшает качество жизни. При отсутствии эффекта от консервативной терапии нейрохирурги приступают к операции.
- При остеохондрозе заменяют поврежденный межпозвоночный диск на силиконовый имплант, что позволяет увеличить расстояние между позвонками и снизить давление на нервные корешки.
- Хирургическим путем удаляют новообразования, гематомы, грыжи.
- Экстренные операции проводят при выраженной дисфункции органов таза, острой травме с компрессией нервных корешков и при нарастающем нижнем парапарезе.
- Врожденные аномалии строения позвоночника можно устранить только с помощью оперативного вмешательства.

оперативное лечение межпозвоночной грыжи
Исход операции зависит от времени ее проведения. Чем раньше будет устранено сдавление, тем выше шансы больного на выздоровление.
Реабилитационный период при данном синдроме длительный. Больным для восстановления утраченных функций и улучшения общего состояния организма назначают сосудистые и нейрометаболические препараты, а также массаж, физиотерапию, ЛФК, кинезиотерапию, мануальную терапию, иглорефлексотерапию, гидротерапию, разгрузочное лечение на основе вытяжения позвоночника, магнито-, электро- и вибростимуляцию, ультразвуковую и лазерную терапию, психотерапию.
Специалисты рекомендуют больным полноценно питаться во время лечения и реабилитации, исключив из рациона все вредные блюда: жареные, копченые, острые, жирные, соленые, сладкие. Питание должно быть рациональным и сбалансированным по количеству основных нутриентов – белков, жиров и углеводов. Рацион полезно обогащать свежей зеленью, овощами и фруктами. Пить желательно чистую воду, травяные чаи, овощные и фруктовые соки, морсы, витаминизированные коктейли. Необходимо полностью отказаться от приема алкогольных напитков и бороться с табакокурением.
Профилактика и прогноз
Прогноз синдрома конского хвоста неоднозначный. Исход болезни определяется временем сдавления нервного волокна и стадией патологии. Чем дольше нерв был сжат, тем хуже прогноз на выздоровление. В запущенных случаях даже после терапевтического воздействия в зоне поражения может возникать боль.
Если синдром не лечить, он прогрессирует и приводит к инвалидности больных. Постепенно симптомы болезни усиливаются, происходит потеря трудоспособности.
Мероприятия, позволяющие избежать развития патологии:
- Своевременное лечение межпозвоночный грыж,
- Занятия ЛФК,
- Диета с достаточным количеством кальция и фосфора,
- Предупреждение травматизма,
- Исключение онкогенных воздействий,
- Профилактический прием хондропротекторов.
Синдром конского хвоста в настоящее время является актуальной проблемой медицины. Такие тяжелые симптомы, как боль в пояснице, онемение в паху, дисфункция органов мочевыделительной системы и кишечника, должны насторожить любого человека. При малейшем подозрении на заболевания следует немедленно обратиться к врачу, чтобы исключить синдром конского хвоста. При отсутствии адекватной терапии в пораженных нервных стволах произойдут необратимые изменения, устранить которые просто невозможно.
Видео: синдром конского хвоста в программе “Жить здорово!”
Источник
Синдром конского хвоста — это клинический симптомокомплекс, возникающий при поражении пучка нервных стволов терминального отдела спинного мозга. Основными симптомами являются слабость в нижних конечностях, сенсорные расстройства в зоне иннервации поражённых нервов, тазовая дисфункция по типу задержки. Диагностируется по данным неврологического осмотра, установление этиологии поражения проводится при помощи МРТ, КТ, люмбальной пункции, анализа цереброспинальной жидкости. Лечение включает консервативные и хирургические методы, в последующем осуществляется комплексная реабилитация.
Общие сведения
Спинной мозг заканчивается на уровне первого поясничного позвонка, спинномозговые нервы нижележащих сегментов (поясничного, крестцового, копчикового) вместе с терминальной нитью образуют пучок, получивший название конского хвоста. Поражение данного образования вне зависимости от этиологии проявляется клинически однородным симптомокомплексом, выделенным специалистами в сфере вертеброневрологии в отдельный синдром. Наиболее часто синдром конского хвоста наблюдается у пациентов среднего возраста. У детей патология встречается редко, возникает вследствие травм и аномалий строения нижних отделов позвоночного канала. Мужчины заболевают чаще женщин, поскольку значительную роль в возникновении болезни играет подъём тяжестей.
Синдром конского хвоста
Причины синдрома конского хвоста
Ведущим механизмом поражения терминального нервного пучка выступает его компрессия в позвоночном канале. Наиболее распространённой причиной является межпозвоночная грыжа поясничного отдела. Реже встречаются воспалительные и ятрогенные поражения. К основным этиофакторам, способным спровоцировать синдром конского хвоста, относятся:
- Межпозвоночная грыжа. Обуславливает 15% случаев заболевания. Формируется вследствие остеохондроза позвоночника, дегенеративных изменений межпозвонкового диска, приводящих к его пролабированию. При образовании в поясничном отделе вызывает сдавление конского хвоста.
- Травматические повреждения. Поясничная позвоночно-спинномозговая травма, перелом крестца, копчика зачастую сопровождаются непосредственным травмированием нервных волокон. Кровоизлияния в спинномозговой канал, посттравматические гематомы приводят к их компрессии. Возможно ятрогенное травмирование – в редких случаях синдром является осложнением эпидуральной анестезии, хирургических операции данной области.
- Новообразования. Злокачественные опухоли конского хвоста инфильтративно прорастают нервные пучки, вызывая разрушение нервных волокон. Доброкачественные неоплазии развиваются из оболочек нервов (невриномы), эпендимы позвоночного канала (эпендимомы), жировой ткани (липомы), мозговых оболочек (менингиомы), являются фактором компрессии нервных корешков.
- Деформации позвоночника. Врождённые аномалии позвоночника в пояснично-крестцовом отделе, обуславливающие сужение терминальной части позвоночного канала, создают благоприятные условия для компрессии проходящих в нём нервных пучков. Приобретённые деформации возникают вследствие возрастных изменений (деформирующий спондилоартроз), смещения поясничных позвонков (спондилез).
Патогенез
Образующие конский хвост поясничные и крестцовые спинальные нервы иннервируют нижние конечности, наружные половые органы, мочевой пузырь, уретру, конечные отделы прямой кишки. Их поражение на начальных этапах вызывает раздражение и гипервозбудимость нервных волокон, что клинически проявляется болевым синдромом. По мере разрушения или компрессии нервных стволов наблюдается угасание их функции, приводящее к снижению или выпадению чувствительности, парезу мышц иннервируемой зоны. Злокачественные неоплазии способны разрушать оболочки, стенки позвоночного канала, давать метастазы, которые сопровождаются симптомами поражения соответствующего органа.
Симптомы
Первым проявлением становится болевой синдром. Боли локализуются в поясничной и крестцовой области, иррадиируют в нижнюю конечность на стороне поражения, паховую зону. Пациенты жалуются на повышенную чувствительность (гиперпатию), неприятные ощущения (парестезии), по локализации совпадающие с болями. Болевой синдром усиливается при кашле, чихании, уменьшается в полусидячем положении. Постепенно развивается гипестезия — уменьшение чувствительности, воспринимаемое больными как онемение.
Двигательные расстройства манифестируют в виде незначительной слабости в дистальных отделах нижней конечности, быстрой утомляемости при ходьбе. По мере прогрессирования патологического процесса симптомы приобретают двусторонний характер. Усугубление пареза становится причиной значительных затруднений при самостоятельном передвижении. Расстройство чувствительности наружных половых органов приводит к нарушению сексуальной сферы: у женщин формируется аноргазмия, у мужчин — эректильная дисфункция. Страдает функция тазовых органов, больные утрачивают ощущение наполненности мочевого пузыря, прямой кишки. Результатом отсутствия позывов к мочеиспусканию, дефекации является задержка мочи, хронический запор.
Осложнения
При прогрессировании поражения на фоне отсутствии лечения возникает инвалидизация больного вследствие нарушения ходьбы. Переполнение мочевого пузыря из-за отсутствия своевременного мочеиспускания может осложниться образованием дивертикула, застой мочи — инфицированием с развитием уретрита, цистита, восходящего пиелонефрита. Длительная задержка стула сопровождается всасыванием токсических веществ в кишечнике, что приводит к общей интоксикации организма. Ургентными осложнениями, требующими неотложной медицинской помощи, являются острая задержка мочеиспускания и каловый завал.
Диагностика
В начальном периоде синдром конского хвоста может быть ошибочно диагностирован как невропатия бедренного нерва, радикулит, люмбоишиалгия. На ошибочность подобного диагноза указывает двусторонний характер изменений, дисфункция тазовых и половых органов, особенности данных неврологического осмотра. С целью уточнения диагноза и выявления причинной патологии проводят следующие обследования:
- Неврологический осмотр. Врач-невролог определяет нижний дистальный моно- или парапарез, мышечную гипотонию, атрофические изменения. Значительно снижены или отсутствуют ахиллов, анальный, бульбокавернозный (у мужчин) рефлексы. Гипестезия выявляется в зонах, соответствующих разных корешкам, что свидетельствует о поражении сразу нескольких пояснично-крестцовых нервов.
- Компьютерная томография. КТ позвоночника более точно, чем рентгенография, позволяет подтвердить наличие костных аномалий, сужений позвоночного канала. Недостатком исследования является плохая визуализация мягкотканных структур.
- Магнитно-резонансная томография. МРТ поясничного отдела визуализирует гематомы, неоплазии, межпозвонковые грыжи, дает возможность оценить степень сужения позвоночного канала. МРТ плохо отображает состояние костных структур, поэтому применяется в дополнение к КТ.
- Люмбальную пункцию. Отсутствие ликвора при проведении спинномозговой пункции (сухая пункция) наблюдается при полном блоке ликворного пространства вследствие обтурации канала крупной опухолью, грыжей. Геморрагическое окрашивание ликвора говорит о кровоизлиянии. Для неоплазий характерно значительное повышение белка в цереброспинальной жидкости, для арахноидита, миелита — воспалительные изменения.
- Гистологическое исследование. Проводится в случае новообразования для верификации его вида, определения степени злокачественности. Исследование осуществляется интраоперационно с последующим контрольным анализом удалённого материала.
Патологию необходимо дифференцировать от полиневропатии, мононейропатий нервов нижней конечности, проявлений пояснично-крестцового плексита. Также необходимо различать синдром дискогенной, опухолевой, травматической, сосудистой этиологии. В дифдиагностике большое значение имеют результаты магнитно-резонансной томографии и прочих дополнительных методов исследования.
Лечение синдрома конского хвоста
Лечебные мероприятия направлены на устранение причины заболевания, декомпрессию нервных корешков, восстановление их функций. Зачастую консервативные методы терапии оказываются недостаточными, применяются в сочетании с хирургическим лечением. Таким образом, лечение складывается из следующих составляющих:
- Консервативная терапия. Предусматривает применение анальгетиков, глюкокортикостероидов, миорелаксантов. Выраженный болевой синдром является показанием к назначению лечебных блокад с введением местных анестетиков и кортикостероидов. При задержке мочи производится катетеризация мочевого пузыря, при запорах — очистительные клизмы.
- Хирургическое вмешательство. С учетом показаний выполняются операции по удалению опухоли, гематомы, при наличии грыжи диска показана дискэктомия. Целью хирургического вмешательства может быть коррекция врождённой аномалии, стабилизация позвоночника. При невозможности радикального удаления неоплазии осуществляют паллиативные операции, позволяющие расширить позвоночный канал путём ламинэктомии. Показанием к срочному вмешательству выступает дисфункция тазовых органов, нарастающий нижний парапарез.
- Реабилитация. Необходима для наиболее полного восстановления утраченных неврологических функций. Сочетается с назначением сосудистых, нейрометаболических препаратов. Осуществляется усилиями реабилитологов, массажистов, физиотерапевтов, врачей ЛФК. Опухолевые процессы являются противопоказанием к физиотерапевтическим процедурам, массажу.
Прогноз и профилактика
Успех терапии заболевания определяется его этиологией, распространённостью процесса, длительностью течения без проведения лечебных мероприятий. Своевременное лечение позволяет практически полностью устранить неврологический дефицит. Без адекватной терапии со временем в поражённых стволах конского хвоста происходят необратимые изменения, восстановление их функции становится невозможным. Специфические методы профилактики данной патологии отсутствуют. К общим мероприятиям относятся предупреждение травматизма, исключение онкогенных воздействий, соблюдение операционной техники при проведении вмешательств на поясничном и крестцовом отделе позвоночника.
Источник
