Мозговая грыжа при травме

Главная —
Заболевания —
Черепно-мозговые грыжи
Черепно-мозговая грыжа – это выпячивание содержимого полости черепа (головной мозг, оболочки мозга) через врожденный дефект костей черепа, развившийся внутриутробно.
Симптомы черепно-мозговые грыжи
- Видимое мягкое выпячивание на голове, лице, в носу.
- Затруднение носового дыхания: ребенок при этом дышит преимущественно ртом.
- Асимметрия глазниц.
- Широкая переносица.
- Истечение прозрачной жидкости (ликвор – цереброспинальная жидкость) из носа.
- Беспокойство ребенка: ребенок отказывается от еды, плохо спит.
Формы
- В зависимости от локализации грыжи выделяют следующие формы.
- Затылочная: грыжа расположена на затылке.
- Грыжа свода черепа:
- межлобная — грыжа расположена на лбу;
- межтеменная — грыжа расположена на темени;
- височная — грыжа расположена в области виска.
- Лобно-этмоидальная: грыжа расположена на лице, в носу, в глазницах.
- Базальная: грыжа расположена на основании черепа (его нижней части).
- В зависимости от состава грыжи выделяют следующие ее формы:
- менингоцеле — в грыжевом мешке (выпячивание, стенки которого образованы кожей и оболочками мозга) расположены только оболочки мозга;
- энцефалоцеле — в грыжевом мешке расположено только вещество мозга;
- менингоцистоэнцефалоцеле — в грыжевом мешке расположены оболочки и вещество мозга, а также часть желудочковой системы мозга.
Причины
- Точные причины образования черепно-мозговых грыж не установлены.
- В основе заболевания лежит нарушение формирования тканей головного мозга внутриутробно. Факторы, которые приводят к этому, четко не выявлены.
- Предполагается влияние вредных факторов на организм беременной женщины:
- употребление наркотиков, алкоголя;
- курение;
- злоупотребление лекарственными средствами;
- частые простудные заболевания;
- инфекционные болезни во время беременности: токсоплазмоз, краснуха.
LookMedBook напоминает: что данный материал размещен исключительно в ознакомительных целях и не заменяет консультацию врача!
Диагностика
- Анализ жалоб и анамнеза заболевания (опрос родителей):
- как протекала беременность этим ребенком (были ли какие-либо инфекционные заболевания у беременной, особенно в первый триместр, принимала ли она лекарственные препараты, наркотики, алкоголь, курила ли);
- были ли в семье случаи подобного порока развития.
- Неврологический осмотр: оценка наличия опухолевидного мягкого образования на голове или лице, состояние мышечного тонуса (может быть как повышенным, так и сниженным), движений глазных яблок (может наблюдаться косоглазие, ограничение подвижности глазных яблок).
- Осмотр детским отоларингологом: осмотр полости носа, поиск грыжи в носу, оценка наличия истечения ликвора (цереброспинальная жидкость, обеспечивающая питание и обмен веществ головного мозга) из носа.
- КТ (компьютерная томография) и МРТ (магнитно-резонансная томография) головы: позволяют послойно изучить строение головного мозга, оценить содержимое грыжевого мешка (выпячивание, стенки которого образованы кожей и оболочками мозга), размеры дефекта костей черепа.
- Возможна также консультация детского невролога, нейрохирурга.
Лечение черепно-мозговые грыжи
- Лечение только хирургическое: иссечение грыжевого мешка (выпячивание, стенки которого образованы кожей и оболочками мозга), его содержимого (по возможности сохраняя мозговую ткань) и закрытие костного дефекта черепа.
Осложнения и последствия
- Неврологический дефект остается на всю жизнь: слабость (до полного отсутствия силы и обездвиженности) в мышцах, косоглазие, отсутствие речи, нарушение мышечного тонуса и т.п.
- Умственная неполноценность: нарушение формирования интеллекта, выражающееся в неспособности к чтению, письму, выполнению какого-либо труда (умственного и физического).
- Риск летального исхода от обездвиженности и присоединения вторичных инфекций (пневмония, пиелонефрит и др.).
Профилактика черепно-мозговые грыжи
Профилактика возможна только со стороны беременной женщины:
- отказ от алкоголя, курения, употребления наркотиков;
- ограничение применения лекарственных препаратов либо применение их только по назначению врача в минимально необходимых дозировках;
- ведение здорового образа жизни (регулярные прогулки не менее 2-х часов, занятия лечебной гимнастикой, соблюдение режима дня и ночи (ночной сон не менее 8-ми часов));
- соблюдения режима питания и рациона (регулярное питание не менее 2-х раз в день, включение в рацион продуктов, богатых витаминами (фрукты, овощи));
- своевременное обращение к врачу при возникновении проблем со здоровьем;
- регулярное посещение акушера-гинеколога (1 раз в месяц в 1-м триместре, 1 раз в 2-3 недели во 2-м триместре и 1 раз в 7-10 дней в 3-м триместре);
- своевременная постановка на учет беременной в женской консультации (до 12 недели беременности).
- Авторы
М.С.Гринберг – Нейрохирургия, 2010 г.
H. Richard Winn et al. (eds.) — Youmans Neurological Surgery (6th ed., Vol. 1-4) – 2011 г.
Essentials of Neurosurgery (by M. B. Allen, R. H. Miller), 1994 г.
Что делать при черепно-мозговые грыжей?
Источник
При открытой черепно-мозговой травме повреждаются мягкие ткани, кости черепа, твердая мозговая оболочка, а в ряде случаев и мозгевее вещество. Такой вид травмы наблюдается при ударе по голове твердым предметом с острыми краями, при огнестрельных ранениях.
Диагностика не представляет затруднений. При ревизии раны на операционном столе определяют величину и характер повреждения мягких тканей, костей черепа, твердой мозговой оболочки и мозгового вещества.
Первая помэщь и транспортировка больных с закрытой и открытой черепке-мозговом травмой. На месте происшествия при открытых повреждениях накладывают повязку. Больного укладывают на несилки со слегка приподнятой головой. Во время транспортировки голову необходимо придерживать. Если больной в бессознательном состоянии, то с целью профилактики запа-дения языка его прошивают шелковой нитью и фиксируют к подбородку или одежде.
Лечение. Производят первичную хирургическую обработку раны с удалением размозженных и нежизнеспособных тканей. Показана общая антибиотикотерапия с целью предупреждения развития инфекции.
Гнойные заболевания головного мозга и его оболочек
Абсцесс мозга. Причиной абсцесса мозга могут быть открытая черепномозговая травма, инородные тела. Часто абсцессы головного> мозга образуются вследствие заноса (метастатически) гнойной инфекции из других органов и ткаией.
Клиническая картина. Из наиболее частых симптомов при абсцессе головного мозга отмечаются головная боль, головокружение, потери сознания, боль при поколачввании в месте проекции абсцесса. Наблюдаются рвота, затемненное сознание, переходящее в глубокую кому. На этом фоне могут появиться очаговые симптомы вследствие разрушения отдельных участков головного мозга. У больных повышается температура, увеличивается ликворное давление в появляются застойные явления в сосудах глазного дна.
По клиническому течению различают острые и хронические абсцессы мозга. Их величина широко варьирует. Большое значение в диагностике имеют эхография и электроэнцефалография.
Лечение. Трепанация черепа, вскрытие гнойника. Иногда накладывают фрезевые отверстия в кости черепа, через них проводят пункцию гнойника, отсасывают гнойное содержимое и полость промывают антисептиками. Периодическое повторение таких пункций приводит к ликвидации абсцесса.
Гнойный менингит. Этим термином обозначают гнойное воспаление мозговых оболочек. Возбудителем может быть разнообразная гнойная инфекция (менингококк, стрептококк, стафилококк и пр.). По происхождению различают: травматический менингит (следствие открытого повреждения головного мозга), отогенный менингит (осложнение гнойного воспаления среднего уха), метастатический менингит (вследствие заноса инфекции по кровеносным сосудам и лимфатическим путям из гнойного очага различной локализации).
Клиническая картина. Болезнь начинается с потрясающего озноба и высокой температуры (до 40°С). Больной жалуется на сильную роль в области лба, затылка или висков. Появляется рвота. Зрачки равномерно расширяются или суживаются. Больной беспокоен, сознание затемнено, появляется бред. Одним из важнейших симптомов является ригидность (напряжение) затылочных мышц. Невозможно разогнуть ногу при сгибании в тазобедренном суставе (симптом Кернига). При нагибании головы вперед происходит сгибание конечностей (симптом Брудзинского). Наблюдается симптом «лягавой собаки» — запро-,кинутая голова, согнутые в коленях ноги, втянутый живот. Могут развиться параличи и парезы черепномозговых нервов, -судороги, упорный запор. В спинномозговой жидкости большое количество лейкоцитов, В крови лейкоцитоз, сдвиг формулы влево.
Лечение. Необходимо ликвидировать первичный очаг гнойной инфекции. Производят общую терапию антибиотиками и сульфаниламидами. Хороший терапевтический эффект дает введение антибиотиков в общую сонную артерию и спинномозговой канал. Рекомендуются частые спинномозговые пункции с выпусканием части спинномозговой жидкости. Назначают большое количество жидкости, парентерально вводят 5% раствор глюкозы и физиологический раствор. Рекомендуется внутривенное вливание 40% раствора глюкозы и уротропина. При беспокойном состоянии больного применяют клизмы с хлоралгидратом.
Опухоли головного мозга
По строению различают опухоли мозговой ткани (глиомы), опухоли твердой мозговой оболочки (менингиомы), опухоли гипофиза (аденомы). Реже наблюдаются сосудистые опухоли, нев-риномы, саркомы. Помимо истинных опухолей, в головном мозге могут развиться сифилитические гуммы, туберкуломы, паразитарные кисты и т. д., которые могут характеризоваться симптоматологией опухолей мозга.
Клиническая картина зависит от общих симптомов, возникающих из-за повышения внутричерепного давления, и местных, за счет выпадения функции определенных участков мозгового вещества, раздраженных опухолью. Из общемозговых симптомов развиваются головная боль, головокружение, рвота. Могут наблюдаться эпилептиформные припадки. Появляются застойный сосок, выпячивание глазных яблок (экзофтальм).
Очаговые симптомы зависят от локализации опухоли. При поражении лобных долей на первое место выступает нарушение психики: агрессивность, раздражительность, чудачество, или, наоборот, вялость, апатия. При опухолях центральных извилин возникают чувствительные и двигательные нарушения. Опухоли височной доли приводят к расстройству речи, утрате памяти на слова, словесной глухоте, обонятельным, слуховым и зрительным галлюцинациям. При опухолях затылочной области наблюдаются расстройство зрения и зрительные галлюцинации. При поражении мозжечка больной теряет равновесие при стоянии и» ходьбе, нарушается координация движений.
При диагностике большое значение имеют вентрикулография и энцефалография — прямое введение в желудочки мозга или через спинномозговой канал воздуха или кислорода с последующей рентгенографией. На фоне воздуха можно видеть деформацию стенок желудочков и субарахноидального пространства за счет опухоли. Определенную роль играет запись биотоков головного мозга (электроэнцефалография).
Лечение оперативное. Опухоль можно удалять полностью (радикальная операция) или же при больших поражениях мозгового вещества не удалять ее, а с целью уменьшения внутричерепного давления удалить части костей черепа, т. е. произвести декомпрессивную трепанацию черепа (паллиативная операция).
В случаях большого распространения опухоли и тяжелого состояния, когда больной не сможет выдержать оперативное вмешательство, применяют симптоматическую терапию (горячие и холодные ножные ванны, пузырь со льдом на голову, пиявки, болеутоляющие средства).
Черепно-мозговые грыжи
Под черепно-мозговыми грыжами понимают выпячивание мозгового вещества или его оболочек через отверстия в костях черепа. Они относятся к врожденным уродствам, возникающим в ранний период внутриутробной жизни. По локализации наиболее часто наблюдаются передние грыжи (область переносья) и задние (затылочная область). В зависимости от грыжевого содержимого различают опухоли из мозгового вещества (энцефалоцеле), из мозгового вещества с полостью, наполненной ликвором (энцефалоцистоцеле), из мозговых оболочек (менингоцеле) и их комбинации (энцефаломенингоцеле). Величина грыж может быть различной —от горошины и до головки самого ребенка. При плаче ребёнка опухоль напрягается. Иногда она может пульсировать. Кожа над опухолью натянута. Иногда можно пропаль-пировать грыжевые ворота.
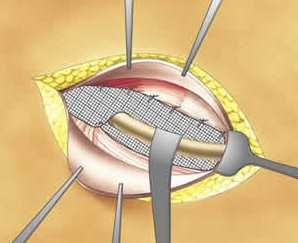
Лечение оперативное. Удаляют грыжевое содержимое, грыжевые ворота закрывают костным или аллотрансплантатом.
Гидроцефалия
Гидроцефалия, или водянка головного мозга, представляет собой сложный симптомокомплекс, имеющий в основе разнообразную патологию ликворной системы и характеризующийся чрезмерным скоплением цереброспинальной жидкости в полости черепа. Гидроцефалия может быть врожденной и приобретенной. В последнем случае причиной могут быть инфекция, травма и другие заболевания.
Патогенез водянки головного мозга заключается в нарушении процессов выделения, всасывания и распределения цереброспинальной жидкости в ликворной системе, т. е. в желудочках мозга и субарахноидальном пространстве.
Различают внутреннюю водянку, когда жидкость скапливается в желудочках мозга, и наружную, когда жидкость скапливается в субарахноидальном пространстве. Часто эти формы сочетаются друг с другом. Помимо этого, различают не сообщающуюся (окклюзионную) гидроцефалию, которая наблюдается после закупорки (воспаление, опухоль, спайки и т. д.) коммуникационных отверстий Монро, Мажанди, Лушка, сильви-ева водопровода. Сообщающаяся гидроцефалия характеризуется свободным ликворотоком и избыточным скоплением жидкости во всей ликворной системе. Последнее зависит от повышенной продукции ликвора (гиперсекреторная форма) либо от уменьшения ее всасывания (гипорезорбтивная, или арезорбтивная форма).
Клиническая картина. При врожденной форме гидроцефалии у маленьких детей обнаруживается значительное увеличение мозгового черепа (более 37 см) по сравнению с лицевым. Кости свода черепа истончены, кожные покровы тонкие, бледные, с просвечивающими извитыми и расширенными венами. Роднички резко увеличены и напряжены, костные швы разъединены. В затемненной комнате при проходящем свете головка просвечивается (симптом Страсбургера). При быстром прогрессировании болезни зрение резко снижено или вовсе утрачено.
Конечности находятся в состоянии спастической контрактуры. Ребенок беспокоен. Иногда наблюдаются рвота, судороги, исхудание, застойные соски глазного дна.
При приобретенной форме гидроцефалии симптоматология стертая. Установить диагноз помогают люмбальная и вентрику-лярные пункции с измерением давления, биохимические и цитологические исследования ликвора, рентгенография костей черепа с введением контрастного вещества (воздуха) в ликворную систему (вентрикулография).
Лечение. К консервативным методам относятся ограничение жидкости, назначение мочегонных, слабительных и потогонных средств. Производят люмбальные и вентрикулярные пункции с выпусканием до 100—150 мл жидкости. Все эти виды лечения приносят лишь кратковременное облегчение.
При оперативных вмешательствах чаще не наблюдается радикального излечения. К ним относится операция Дольотти — пункция переднего рога бокового желудочка через верхнюю стенку орбиты с созданием оттока избыточной жидкости в ретро-бульбарную клетчатку. При несообщающейся форме производят прокол мозолистого тела (операция Брамана), перфорацию дна III желудочка (операция Денди), ветавление резинового дренажа из бокового желудочка в большую цистерну (операция Тор-килдсена). При сообщающейся водянке образует сообщение суб-дурального пространства спинного мозга с мочеточником (операция Гейле).
Источник
Спинномозговая грыжа – это патологическое состояние, при котором у пациента происходит выпячивание содержимого спинномозгового канала через дефект дужек или тел позвонков.
Это врожденная патология, довольно редкий порок развития. По данным исследований, аномалия выявляется примерно у 0,1% новорожденных (скрытая форма отмечается у 15% населения), у части из которых заболевание становится причиной инвалидности. Может сочетаться с другими аномалиями развития.
 Спинномозговая грыжа – врожденный порок развития
Спинномозговая грыжа – врожденный порок развития
Причины
Причины развития патологии изучены не до конца. К основным факторам, способствующим возникновению спинномозговой грыжи, относятся:
- недостаток витаминов (особенно фолиевой кислоты) в организме женщины перед и во время беременности;
- генетическая предрасположенность;
- беременность в раннем возрасте;
- злоупотребление алкоголем и/или наркотическими веществами женщиной в период вынашивания ребенка;
- интоксикация организма;
- инфекционные заболевания у будущей матери.
У взрослых пациентов имеющася патология может проявиться под влиянием следующих провоцирующих факторов:
- отсутствие своевременного лечения остеохондроза;
- травмирование позвоночника;
- поднятие тяжестей;
- длительное пребывание в неудобной позе (например, во время работы);
- занятия силовыми видами спорта;
- нарушения метаболизма (избыточный вес);
- неправильная осанка;
- инфекционные заболевания.
Виды
В зависимости от локализации выделяют грыжи следующих отделов позвоночника:
- шейного;
- грудного;
- пояснично-крестцового (наиболее распространенный вариант).
По содержимому грыжевого мешка патологию подразделяют на несколько групп, которые представлены в таблице.
Симптомы
Течение заболевания зависит от степени поражения позвоночного столба и объема ткани, которая образует грыжевый мешок.
Наиболее легким видом патологии является скрытое расщепление позвоночника. При этом выявляется незначительная деформация одного из позвонков, что, как правило, не вызывает у человека особого дискомфорта. Данная форма патологии нередко протекает бессимптомно, однако у таких пациентов также могут наблюдаться признаки выпадения, в части случаев при данной форме заболевания возникают неврологические симптомы. У некоторых больных клинические признаки патологии могут появляться во взрослом возрасте на фоне интенсивных физических нагрузок или других причин.
Более серьезный дефект образуется при грыжевом расщеплении позвоночника, при котором выпячивание, состоящее из жидкости и мозговых оболочек, является визуально заметным. В наиболее тяжелых случаях в патологический процесс вовлекаются корешки нервов и спинной мозг.
На фото видно, что спинномозговая грыжа визуализируется как выпячивание круглой формы в области позвоночника. При пальпации имеет мягкую консистенцию. Кожные покровы над образованием обычно блестящие и истонченные, имеют красноватый или цианотичный оттенок.
Пациент может предъявлять жалобы на:
- слабость в верхних и нижних конечностях;
- нарушение всех видов чувствительности (температурной, тактильной, болевой);
- сухость кожи;
- незаживающие изъязвления;
- похолодание конечностей.
Может наблюдаться:
- снижение рефлексов конечностей (коленных, подошвенных, хватательных);
- атрофия мышц рук и ног;
- различные формы деформации нижних конечностей (нередко выявляется косолапость).
Симптомы также зависят и от отдела, в котором развилась грыжа.
Читайте также:
5 опасений будущих рожениц
6 особенностей выхаживания недоношенного ребенка
10 малоизвестных фактов о младенцах
Возможные осложнения
- Пиелонефрит, почечная недостаточность вследствие нарушений мочеиспускания.
- Повышение внутричерепного давления из-за задержки жидкости в мозге, что может приводить к атрофии участков нервной ткани, развитию менингита, энцефалита.
- Сгибательные контрактуры, парезы, паралич.
- Бесплодие, эректильная дисфункция у мужчин.
- Защемление нервов, которое приводит возникновению сильной боли, снижению чувствительности, двигательной активности.
- Гидроцефалия.
- Снижение когнитивных способностей.
- Расстройства зрения.
- Застойная пневмония и легочная недостаточность как следствие продолжительного постельного режима.
- Болезни внутренних органов.
- Инвалидизация. В тяжелых случаях пациенту становится необходим постоянный уход в быту, поддерживающее лечение, регулярный медицинский контроль.
Диагностика
Современные методы диагностики позволяют выявить патологию плода еще во время внутриутробного развития. Обычно это происходит во время скринингового ультразвукового исследования. С целью уточнения диагноза может потребоваться лабораторное определение уровня альфа-фетопротеина и ряд других тестов.
При скрытой форме дефект может определяться в ходе диагностики по другому поводу, а также при выяснении причин боли в спине.
Обследование включает:
- сбор жалоб и анамнеза, объективный осмотр;
- неврологический осмотр – позволяет оценить двигательную активность, мышечный тонус верхних и нижних конечностей;
- трансиллюминация – метод, позволяющий определить характер содержимого грыжевого мешка;
- компьютерная и магниторезонансная томография – позволяют выявить сопутствующие поражения тканей головного и спинного мозга, а также получить развернутое представление о грыже;
- лабораторные исследования: общий и биохимический анализ крови, общий анализ мочи и т. д.
Лечение
Обычно лечение спинномозговой грыжи подразумевает ее хирургическое удаление, так как консервативная терапия, как правило, является неэффективной, и применяется лишь в качестве вспомогательной.
Хирургическое лечение
Во время операции осуществляется реконструкция дефекта в позвоночнике, закрытие незаращенного отверстия. Из грыжевого мешка удаляют нежизнеспособные структуры, здоровые ткани спинного мозга возвращаются в спинномозговой канал.
Операция по удалению грыжевого мешка и устранению дефекта позвоночника может проводиться уже в первые недели жизни ребенка. Хирургическое лечение откладывают в том случае, если выявлена легкая форма патологии (нет необходимости в операции).
 Лечение спинномозговой грыжи только хирургическое
Лечение спинномозговой грыжи только хирургическое
При гидроцефалии может устанавливаться шунт для отведения избыточной спинномозговой жидкости в грудной лимфатический проток.
После оперативного вмешательства пациенту требуется проведение реабилитации, которая позволяет:
- быстрее устранить болевой синдром;
- предотвратить развитие возможных осложнений (присоединение вторичной инфекции, тромбоз и пр.);
- восстановить нормальный мышечный тонус;
- исправить нарушения осанки и походки;
- улучшить общее состояние;
- свести к минимуму риск рецидивов.
Консервативное лечение
С целью предотвращения прогрессирования патологии, а также для улучшения общего состояния больного ему могут назначаться нейрометаболические стимуляторы, витаминотерапия (витамины А, Е, С, группы В). Могут применяться физиотерапевтические методики (магнитотерапия, лазерная терапия), лечебная гимнастика.
Пациентам с нарушениями со стороны пищеварительной системы требуется соблюдение диеты. В рацион рекомендуется включать больше богатых клетчаткой продуктов для нормализации перистальтики кишечника.
Профилактика
Профилактика должна проводиться во внутриутробном периоде. С этой целью женщине, планирующей беременность, а также во время нее следует:
- отказаться от вредных привычек;
- отказаться от бесконтрольного использования медикаментозных средств;
- ограничить контакты с агрессивными химическими веществами (в том числе с бытовой химией);
- не подвергаться воздействию ионизирующего излучения;
- уменьшить риск заражения вирусной инфекцией (не находиться в местах большого скопления людей в периоды сезонного повышения заболеваемости ОРВИ).
Видео
Предлагаем к просмотру видеоролик по теме статьи.
Нашли ошибку в тексте? Выделите ее и нажмите Ctrl + Enter.
Источник