Но шпа при грыже пищевода


Автор статьи: Стоянова Виктория, врач 2 категории, заведующая лабораторией в лечебно-диагностическом центре (2015–2016 гг.).
Дата публикации статьи: 03.06.2015
Дата обновления статьи: 01.02.2020
Содержание статьи:
- Суть заболевания: что происходит при грыже диафрагмы
- Виды и классификация данных грыж
- Причины болезни
- Симптомы
- Как ставят диагноз
- Методы лечения
- Терапия без операции
- Диета
- Медикаменты
- Хирургическое вмешательство
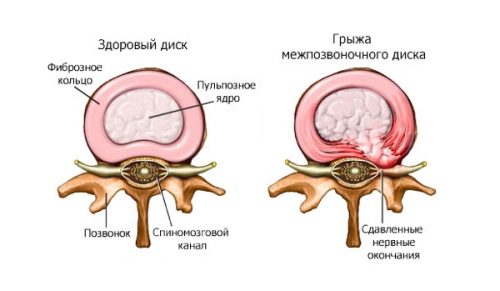
Диафрагма – основная дыхательная мышца человека. Если в ней возникает отверстие или истончение какого-то участка, и через него органы брюшной полости проникают или выпячиваются в грудную полость (реже – наоборот) – это диафрагмальная грыжа.

Нажмите на фото для увеличения
Данная грыжа опасна тем, что проникший в полость грудной клетки кишечник, желудок или пищевод сдавливает и мешает нормально работать сердцу и легким. Также такое положение органов плохо влияет на сами пищеварительные органы, т. к. они легко пережимаются в том сухожильном или мышечном кольце диафрагмы, через которое вышли.
Грыжа диафрагмы может быть острой и хронической. Хроническая грыжа может долгое время никак не беспокоить пациента. Далее возникают следующие симптомы (они же – признаки острой грыжи): боль в груди, изжога, отрыжка, затруднение дыхания, ощущение жжения за грудиной. Эти проявления болезни однозначно мешают вести человеку полноценный образ жизни.
Грыжи диафрагмы различных видов – очень частое заболевание пищеварительной системы. Оно встречается у каждого десятого молодого человека, а с 50 лет обнаруживается у каждого второго. Также его диагностируют у 7–8% людей, которые жалуются на боль в грудной клетке и нарушение работы сердца.
Вылечить такую грыж просто: хирург проводит операцию, на которой вышедшие органы вправляют на место, а дефект диафрагмы ушивается и укрепляется. Лекарственные препараты с проблемой не борются, а только устраняют симптомы и предупреждают осложнения заболевания.
Что происходит при грыже диафрагмы (анатомическая справка)
Диафрагма – это большая мышца в форме парашюта, которая расположена ниже легких и прикрепляется к реберным дугам. В ней есть периферическая мышечная и центральная сухожильная часть. Через сухожильную часть проходит к сердцу полая вена, а в мышечном отделе расположено отверстие для пищевода.

Нажмите на фото для увеличения
Отверстие для пищевода – «слабое место», где чаще всего образуются диафрагмальные грыжи (их еще называют грыжами пищеводного отверстия диафрагмы или хиатальными). Через него пищевод, желудок, а иногда и кишечник выходят в грудную полость.
В норме у здорового человека пищевод фиксируют мышечные и фиброзные связки. Но если тонус мышцы снижается, если уменьшается (атрофируется) левая доля печени или человек худеет настолько, что исчезает жировая клетчатка, находящаяся под диафрагмой – то пищеводное отверстие «растягивается». Из-за этого ослабевают связки, удерживающие пищевод, и увеличивается угол, под которым пищевод впадает в желудок (это и вызывает заброс желудочного содержимого вверх).
Диафрагму условно разделяют на три части: поясничную, реберную и грудинную. В каждой из них мышечные волокна имеют свое направление. На стыке этих частей находятся треугольные участки, которые достаточно податливы. Это и создает условия для выхода или выпячивания здесь кишечника. Это уже другие диафрагмальные грыжи.

Строение диафрагмы и мышцы задней стенки живота.
Нажмите на фото для увеличения.
Виды и классификация грыж
Выделяют два основных вида грыж диафрагмы: травматические (развиваются под воздействием проникающих ранений и оперативных вмешательств) и нетравматические.
Каждый этот вид разделяется еще на два подвида:
Истинные, когда имеется грыжевой мешок (то есть вышедшие органы обернуты тонкой пленкой – брюшиной или плеврой). Так могут выходить или петля кишечника, или впадающий в 12-перстную кишку отдел желудка, или они оба. Данные грыжи могут ущемляться.
Ложные грыжи – без грыжевого мешка. Органы ЖКТ просто выходят через отверстие в диафрагмальной мышце. Такое состояние возможно для пищевода или начальных отделов желудка.
Также нетравматические грыжи бывают:
- врожденными;
- невропатическими – обусловленными нарушением нервного управления участка диафрагмы, из-за чего этот участок сильно расслабляется;
- грыжами естественных отверстий диафрагмы: пищеводного, аорты и полой вены.
Симптомы различных видов не сильно специфичные, позволяющие только по признакам поставить диагноз. Для назначения человеку правильного лечения и нужна классификация.
Причины болезни
(если таблица видна не полностью – листайте ее вправо)
Характерные симптомы
Симптомы грыжи будут отличаться в зависимости от того, травматическая это грыжа или нет.
Также симптомы зависят:
- развилась ли болезнь остро (быстро),
- или грыжа длительное время проникала из брюшной полости в грудную (хроническое течение),
- или же произошло ущемление (пережатие) грыжи в том отверстии, откуда она вышла.
Острая диафрагмальная грыжа чаще все проявляется следующими симптомами:
- Болями в груди, которые усиливаются при кашле.
- Изжогой (ощущением жара за нижней частью грудины и кислотного содержимого во рту). Она усиливается в положении лежа, при наклонах вперед или вниз. Также изжога появляется, если лечь сразу после еды.
- Отрыжкой воздухом или кислым содержимым, которая появляется даже во сне и может быть виновницей частых бронхитов и пневмоний (из-за попадания фрагментов пищи в дыхательные пути с выбрасываемым из желудка воздухом).
- Затруднением проглатывания (появляется «комок» не в горле, а в области грудины) жидкой пищи, воды; особенно остро он ощущается при торопливом приеме пищи. При этом твердая пища чаще всего проходит нормально.
- Вздутием живота.
- Постоянным кашлем.
- Затруднением дыхания (человек ощущает, что не может «отдышаться» или ему не хватает воздуха).
- Ощущением жжения за грудиной.
- Учащенным сердцебиением после еды.
- Урчанием или «бульканьем» в грудной клетке.
Если у человека развились диафрагмальные грыжи хронического типа, то он длительное время ничего не ощущает. В дальнейшем развиваются те же симптомы, как и при остром варианте.
Симптомы ущемившейся грыжи диафрагмы:
сильные боли в одной половине грудной клетки (чаще всего – в левой),
снижение аппетита,
тошнота,
вздутие живота,
перестают отходить газы.

Как ставят диагноз
Для того чтобы назначенное лечение было адекватным, нужно не только поставить диагноз, но и определить вид грыжи (какие органы проходят и куда, есть грыжевой мешок или нет). Для этого назначают 4 обследования:
Рентгенологическое исследование грудной и брюшной полостей. Перед процедурой 6 часов нельзя есть, а за 10–20 минут необходимо выпить бариевую смесь, которую выдают и просят выпить перед кабинетом рентгенографии. Этот метод позволяет в режиме реального времени проследить движение бария по пищеводу в желудок.
Фиброгастроскопия (ФГДС) – исследование, при котором пациенту нужно будет проглотить специальный зонд (трубку), оснащенный камерой на конце. Исследование проводят натощак. Только по данным ФГДС диагноз «грыжа» не ставят, но определяются степень повреждения соляной кислотой слизистых оболочек пищевода, желудка, 12-перстной кишки; устанавливают факт кровотечения из сосудов органов ЖКТ, находящихся в грыжевом мешке.
pH-метрия – измерение кислотности в желудке и пищеводе. Процедуру проводят с помощью тонкого зонда.
При необходимости во время ФГДС проводят биопсию слизистой оболочки пищевода.
Если врач подозревает ущемление диафрагмальной грыжи, проводят рентгенографию брюшной и грудной полостей без введения бария. В случае подтверждения диагноза больного подготавливают и оперируют в экстренном порядке.

Рентгенограмма больного с грыжей пищеводного отверстия диафрагмы. Стрелкой указана часть желудка, проникшая в грудную клетку
Методы лечения грыжи
Полностью вылечить диафрагмальную грыжу можно только с помощью операции, особенно если грыжа истинная и в любой момент может ущемиться. Но в 4 из 10 случаев после такого лечения грыжа появляется вновь, поэтому к хирургическому методу прибегают редко (2–15% случаев).
Чаще проводят консервативную терапию (например, из-за противопоказаний или несогласия пациента на операцию).
Терапия без операции
Консервативное лечение не лечит диафрагмальные грыжи, но помогает:
уменьшить степень заброса желудочного содержимого в пищевод, а кишечного – в желудок;
снизить кислотность желудочного сока;
вылечить гастрит, язву;
запустить нормальное направление перистальтики (движений кишечника, с помощью которого происходит движение пищи).
Консервативное лечение предполагает соблюдение режима дня, диеты и прием медикаментов.
Диета
Питание должно содержать 1800–2000 ккал/сутки.
Шесть правил диеты:
Исключите простые углеводы (сладости, сдобу) и продукты, вызывающие брожение (бобовые, белокочанную капусту, газированные напитки и пиво), чтобы не провоцировать выход раздутых петель кишечника или желудка в грудную полость.
Уберите из рациона кислые продукты (кислые соки, гранат, лимоны, вишню, сырые яблоки), которые могут усугубить течение болезни и спровоцировать развитие язвы или эрозии слизистой оболочки желудка или пищевода.
Исключите продукты, которые вызывают обильное выделение желудочного сока или ферментов поджелудочной железы: копченые, жареные, перченые блюда, блюда со специями, маринованные овощи, шашлык.
Обязательно включите в рацион продукты, которые будут заставлять кишечник работать и предупреждать развитие запоров: вареную свеклу, чернослив, сухофрукты.
Полезно пить щелочные минеральные воды по 100 мл за полчаса до еды: «Боржоми», «Славянская», «Поляна Квасова», «Джермук».
Кушайте небольшими порциями, часто. Ни в коем случае не ложитесь спать после еды.
Исходя из отзывов людей, которые применяли консервативное лечение, им приходилось не только есть минимум за 3–4 часа до сна, но и спать только в полусидящем положении, не опираясь на подушки. Для сна они или покупали функциональную кровать с подголовником, у которого можно изменять высоту, или подкладывали под ножки кровати в изголовье по 1–2 кирпича.
Медикаменты
Диафрагмальная грыжа лечится такими препаратами:
(если таблица видна не полностью – листайте ее вправо)
Хирургическое вмешательство
Такое лечение, хоть и является единственным «исцеляющим грыжу», все же применяется редко: в 2–15% случаев из-за частых рецидивов заболевания. Абсолютно показана операция при язвах пищевода, которые привели или к его сужению, или к кровотечениям.
Хирурги выполняют 3 вида операций:
Ушивание отверстия (грыжевых ворот), из которого выходят органы, особыми швами с последующим укреплением его сеткой из полипропилена.
Фиксация желудка к передней стенке живота после «установки его на место».
Подшивание дна желудка к стенке пищевода.
Владелец и ответственный за сайт и контент: Афиногенов Алексей.
Источник
 Болезни пищевода. Эзофагит. Грыжа пищевода. Ахалазия кардии. Эзофагоспазм и др.
Болезни пищевода. Эзофагит. Грыжа пищевода. Ахалазия кардии. Эзофагоспазм и др.
Эзофагит — наиболее распространенное заболевание пищевода воспалительного и дегенеративного характера.
В основном Э — вторичное заболевание и сопровождает заболевание самого пищевода или других органов и систем.
Этиология.
- При поражении едкими веществами (Экофолиативный Э);
- Повреждении инородными телами (Флегмонозный Э);
- При опухолях П, Ахалазиях Кардии, Дивертикулах П, (Катаральный или Эрозивный Э);
- При хронических заболеваниях бронхолегочного аппарата, хронической недостаточности кровообращения, хронических холециститах, панкреатитах и др..
- Эзофагит почти постоянно сопровождает ГПОД (рефлюкс-эзофагит);
- Агранулоцитоз, грибковая инфекция вызывают Некротический Э;
- Корь, дифтерия, скарлатина — Псевдомембранозный Э;
- Многие острые патологические состояния (гипертонический криз, инфаркт миокарда), различные эндо- и экзогенные интоксикации (ожоговая болезнь, кетоацидотическая кома и прекома, почечная недостаточность, алкоголизм) могут проявляться помимо основных симптомов, Эрозивным и эрозивно-геморрагическим Э.
- Эзофагит является также одним из важных проявлениий заболеваний обменного (сидеропенический Э- синдром Племмера-Винсона при железодефицитной анемии), системного (системная склеродермия, синдром Сьегрена) или врожденного (сидром Рандю-Ослера) характера.
По течению Эзофагиты бывают: Острые, Подострые, Хронические.
Симптомы.
- Основные жалобы на Дисфагию (затруднение глотания, нарушения проведения пищевого комка), особенно при приеме раздражающей или грубой пищи,
- Одинофагия (болезненное прохождение пищевого комка через поврежденный участок),
- Чувство жжения, тупые боли, чаще за грудиной.
Боли могут иррадиировать влево или вправо в грудную клетку, в шею, нижнюю челюсть, в верхние конечности, чаще в левую.
При Геморрагическом Эзофагите бывает пищеводно-желудочное кровотечение или появление «мелены»;
При флегманозном — картина острого воспаления средостения (боли за грудиной, чувство стеснения в грудной клетке, удушье, лихорадка, признаки интоксикации, лейкоцитоз и др.).
Рефлюкс-эзофагит по всем проявлениям напоминает клиническую картину ГПОД (дисфагия, боли через 15-30 мин. после еды, изжоги и боли, особенно в положении лежа, по ночам и др.).
При появлении эрозивного или язвенного Эзофагита на фоне рефлюкс-эзофагита боли становится постоянными, мучительными. После рубцевания язв, боли, изжоги меньше беспокоят или прекращаются, но нарастает дисфагия.
Осложнения эзофагита.
- Кровотечение,
- Изьязвление,
- Перфорация в средостение или в перикард,
- Рубцовые сращения пищевода с соседними органами. При последнем может произойти укорочение органа или образования дивертикулов пищевода.
Диагноз ставится на основе:
- анамнеза и жалоб больного;
- данные эзофагоскопии и, по необходимости – произведенной прицельной биопсии (элементы воспаления, атипии, появления опухолевых клеток и др.)
- результаты рентгенологического метода исследования, который выявляет дисфагию, ее уровень, возможную причину ;
- проба Бернштейна бывает положительной;
- положительные результаты посева промывных вод из П на бактерии и грибки (при флегманозном Э);
- общий анализ крови, который может выявить агранулецитоз как причину некротического Э; гипохромную анемию как следствие кровотечения или возможную причину Э при железодефицитной анемии; лейкоцитоз при флегманозном Э и др.
ЛЕЧЕНИЕ ЭЗОФАГИТА.
Поскольку Эзофагит в основном вторичное заболевание, необходимо в первую лечить основное заболевание.
Диета и режим питания.
- Обеспечение физиологической потребности организма пищей. Если невозможно через пищевод, то парентерально.
Пища должна быть химически, механически, термически (холодные, горячие жидкости нельзя) щадящей, питание дробное, 4-5 разовое.
При острых состояниях (эрозивный, геморрагический, флегманозный Э) рекомендуется воздержаться от приема пищи на 1-5 дней.
По мере стихания острого процесса или при подострых состояниях показана диета №1а – 1б и №1 (последовательно) по Певзнеру.
При хронических патологических состояниях приемлема диета №5 как более богатая питательными компонентами и более приятная для больных, чем 1 стол, но сохраняющая принцип химического и механического щажения. - Рекомендуется физический и эмоциальный покой. После приема пищи избегать горизонтальной позы.
Медикаментозная терапия.
1. Антациды и обволакивающие препараты: предпочтительнее их прием в горизонтальном положении тела, при котором контакт со слизистой Пищевода продолжительнее. Препараты чаще принимаются за 10-15 мин. до еды и (или) при сопутствующей язвенной болезни и после еды в различные интервалы времени в зависимости от локализации язвы (Альмагел, Гафикон, Фосфолюгель и др.)
2. Препараты, способствующие регенерации слизистой П:
Облепиховое масло назначается по 1-2 чаиные ложки через 5-10 мин. после еды, но предварительно принимается 2-3 глотка теплой воды без газа. Прием масла рекомендуется на ночь, перед сном. Лучше принимать в горизантальной позе.
Солкосерил также может оказать восстанавливающее слизистую действие. Вводится внутривенно по 6-8мл. 4-5 дней, затем переходят на внутримышечные введения 2-4 мл, 1-2 раза в день в течение 7-10 дней.
3. Препараты, уменьшающие спазм.
- Холинолитики. Атропина сульфат, Метацин, который более эффективен. Назначают по 1-2 (0,002-0,004 г) табл. 2-3 раза в день или по 1-2 мл 0,1% раствора подкожно, внутримышечно или внутривенно.
- Миотропные спазмолитики. Но-шпа, Галидор – могут быть эффективны при спазмах пищевода.
- Нитраты. Нитроглицерин и др. в некоторых случаях эффективны. Более заметен эффект при сочетании заболевания пищевода с ИБС. Можно сочетать нитраты со спазмолитиками за 5-10 мин. до еды 4-5-6 раз, сколько больной кушает.
- Бета-адреностимуляторы — их введение парентерально (алупент) или вдыхание (алупент, астмопен) вызывает расслабление мускулатуры нижней трети пищевода.
4. Регуляторы тонуса кардиального сфинктера.
Повышает тонус кардиального сфинктера, а с другой стороны, раскрывает привратник, а также ослабляет желудочно-пищеводный рефлюкс, рвоту.
Реглан, Церукал, Мотилиум, принимают по 1/2-2 таб. (5-10мг) 2-3 раза в день за 20-30 мин. до еды, а также по 1-2 (5-10мг) в/м или в/в.
5. Антибактериальная препараты:
Антибиотики или Сульфаниламиды в зависимости от инфекции.
6. Ферментные препараты.
Панзинорм-форте, Ораза, Креон- 1, Фестал, Дигестал, Лиобил, Панкреатин, Холензим.
При Кровотечении.
1. Кровоостанавливающие и антианемические препараты.
Раствором Эпсилон-аминокапроновой кислоты 20% орошают слизистую пищевода через эндоскоп.
Также Дицинон 12,5%, раствор 1-2 амп.(2-4 мл) внутривенно и при необходимости повторить через 4-6 часов введение в/в или в/м.
При варикозном расширении вен пищевода — целесообразно переливание крови или препараты крови, вводить окситоцин 1-2 амп. в 300-500 мл.10 % раствора глюкозы в/в, капельно, со скоростью 20-30 кап. в минуту.
Витамины гр. В, В12, фолиевая к-та, препараты железа (ферроплекс,феррум-лек), в некоторых случаях — введение цельной крови или эритроцитарной массы.
2. Седативные препараты.
Экстракт валерианы, пустырника, триоксазин , мезапам, феназепам , а на ночь – элениум , реланиум (седуксен), снотворные.
3. Фитотерапия.
Календула, зверобой, облепиха, ромашка, которые оказывают противовоспалительное и регенерирующее действие;
Алтей, оказывающий противовоспалительный эффект и снижающий продукцию HCI в желудке;
Душицу обыкновенную,устраняющую запоры и метеоризм;
Тысячелистник, Кровохлебку лекарственную (кровоостанавливающий эффект) и др.
Фитопрепараты желательно назначать в виде отваров и водных настоев. Спиртовые настои раздражают слизистую П. Затем желательно санаторно-курортное лечение.
Лечение абсцессов, флегмон, поражений П инородными телами лечится хирургически.
Ахалазия кардии (АК)— нарушение моторной функции Пищевода, при котором происходит угасание первичной перистальтической волны на уровне средней и нижней третей Пищевода.
В основе АК лежит не спазм, а потеря способности мышцами нижнего отдела Пищевода расслабляться (achalasis – нерасслабление) и не замыкаться. Прогрессирующее сужение кардиального отдела приводит к постепенному расширению остальных участков Пищевода. Обьем органа увеличивается в 10-15раз (2-2,5 литра) по сравнению с нормой (100-150мл)
Симптомы:
- Пищеводная рвота – регургитация в горизонтальном положении и при наклоне туловища вперед (симптом «завязывания шнурков»).
- Дисфагия, которая носит прегрессируюший характер – сначала затруднено глотание твердой пищи, потом жидкой.
- Гнилостный запах изо рта.
- Чувство тяжести, особенно лежа и после приема пищи.
- Переполненный пищевод давит на трахею, ворота легких, коронарные артерии. После приема пищи появляются кашель, удушье, признаки стенокардии. После приема пищи появляются боли за грудиной при сопутствующем Эзофагите или язве Пищевода.
Осложнения:
- Появление свищей.
- Аспирация пищевыми массами (бронхо-легочный синдром: хронический бронхит, пневмония, абсцесс и гангрена легкого).
- Истощение больного – астенизация (нервно-вегетативная). Больной замыкается в себе.
Диагноз АК:
- Анамнез
- Перкуторно выявляются расширение зон загрудинной и межлопаточной тупостей, особенно вправо;
- Рентгенологически — увеличение полости П, различной степени сужение кардиального отдела вплоть до полной непроходимости.
- Эзофагоскопия также обнаруживает увеличение полости П, сужение кардиального отдела, Э, а иногда и язву П.
ЛЕЧЕНИЕ АХАЛАЗИИ КАРДИИ.
- В начальных стадиях АК можно: Седативные препараты, Нитроглицерин (перед приемом пищи) или Пролонгированные нитраты, Холинолитики (атропин, метацин).
- Более эффективной является Кардиодилятация металлическими или воздушными расширителями, которые механически разрывают мышечные волокна суженного участка. Но в 20-30% случаев и этот метод не помогает, и, необходима операция.
Грыжа пищеводного отверстия диафрагмы (ГПОД)—это выпячивание части желудка в грудную клетку через пищеводное отверстие диафрагмы.
Различают 2 основных вида ГПОД.
- Скользящая (аксиальная грыжа) ГПОД. При этом варианте ГПОД брюшной отдел Пишевода вследствии укорочения органа (врожденный короткий Пищевод, рубцовые укорочения , частые спазмы продольных мышц органа и др.) перемещается в грудную клетку и тянет за собой по вертикальной оси часть желудка. Нарушается функционирование всех элементов кардии.
- Околопищеводная (параэзофагальная грыжа) ГПОД. При этом виде через расширенное пищеводное отверстие диафрагмы в грудную клетку выпячивается часть желудка.
Симптомы:
- Болевой-диспептический синдром.
Проявляются болями в эпигастрии, изжогой, регургитацией, икотой (последнее — вследствие раздражения конечных ветвей диафрагмального нерва). Симптомы усиливаются сразу после приема пищи, особенно обильной и жидкой, в горизонтальном положении. - Анемически-геморрагический синдром.
Проявляется в основном железодефицитной гипохромной анемией вследствие скрытых кровотечений как осложнение эрозивно-геморрагического или язвенного Э. Может быть В12- дефицитная анемия. - Сердечный синдром.
У большинства б-ных наблюдается псевдокоронарный синдром — жгучие боли за грудиной, в области сердца, иррадирующие в шею, левую руку. Боли усиливаются в положении лежа, при наклоне вперед, после острой, обильной пищи. Боли уменьшаются в вертикальном положении, после приема антацидов. Нитроглицерин заметного эффекта не оказывает. Не исключено сочетание ИБС с ГПОД.
Диагноз:
- Анамнез и жалобы;
- Рентгенологическое исследование, особенно важно в положении Тренделенбурга и при задержке дыхания в фазе глубокого вдоха;
- Эзофагоскопия выявляется изменения слизистой пищевода – эзофагит, язвы, геморрагии;
- ЭКГ необходима для дифференциальной диагностики ИБС и ГПОД;
- Анализ крови выявляет гипо- или реже гиперхромную анемию;
- Реакция кала на кровь может быть положительной;
ЛЕЧЕНИЕ ГПОД.
Нужно избегать приема пищи в большом обьеме, особенно жидкой. Последний прием пищи за 2-3 часа до сна. Избегать горизонтального положения тела после приема пищи. Ночью должны спать с приподнятым изголовьем.
Больные должны избегать тяжелой работы, беременности, ношение тугих, широких ремней, запоров, метеоризма и др, повышающих внутрибрюшное и внутрижелудочное давление.
Назначаются:
- Антациды и Обволакивающие (викалин, алмагель, азотнокислое серебро и др.). Назначаются за 5-10 мин. до еды и, при необходимости, через 30-40 мин.после еды.
- При сопутствуюших спазмах показаны Спазмолитики, Холинолитики.
- Хирургически лечатся большие ГПОД, развитие стойкой симптоматики (периэзофагит, спайки) или язвы П, сужений, а также частые кровотечения.
Эзофагоспазм (Эс)- функциональное заболевание, проявляется локальным или диффузным повышением тонуса П. Оно в основном сопутствует заболеваниям П (Э, ГПОД, дивертикулы П. и др.), а также органов, находящихся в непосредственном контакте с П. и поблизости его. Наблюдается у людей старческого возраста без какой-либо патологии с повышенной чувствительностью нервной системы.
Симптомы:
Эс в основном проявляется в момент приема пищи при его прохождении. Появляется чувство застревания пищи на каком-либо уровне П. и боль за грудиной. Вставание, ходьба, отрыжка, иногда регургитация небольшого обьема пищи приносят облегчение. Иногда боли могут появляться вне приема пищи, локализованы за грудиной и могут напоминать стенокардические боли, особенно при сочетании с ИБС.
Диагноз:
- Анамнез и жалобы;
- Рентген показывает сегментарное повышение тонуса П. и прерывание перистальтической волны на этом уровне и ниже.
ЛЕЧЕНИЕ ЭЗОФАГОСПАЗМА.
Лечение основного заболевания, приведшего к функциональным нарушениям.
Пищу нужно принимать неспеша, избегать холодной, горячей, жесткой пищи, алкоголя.Назначаются:
- таблетка Нитроглицерина под язык за 1-2 мин. до еды или
Нитраты пролонгированного действия, - Спазмолитики миотропного действия (но-шпа, метацин, галидор и др.).
Доброкачественные опухоли Пищевода представлены лейомиомами, фибромами, папилломами и др.
Основными симптомами являются дисфагия, ощущение инородного тела на определенном уровне, иногда регургитация. Особенностью этих опухолей является их медленное прогрессирование.
Диагноз ставится на основании рентгена и эзофагоскопии.
Злокачественные опухоли Пищевода
К предраковым заболеваниям относятся сужение П различного происхождение (АК, травматические послеожоговые сужения и др.), хронические Э, доброкачественные эпителиальные опухоли. Рак П может долго протекать без метастазов. У 40% умерших от рака П метастазы не обнаруживаются. Опухоль П может распространяться на соседние органы (перикард, бронхи) с образованием свищей с дальнейшими кровотечениями, гнойными процессами.
Симптомы:
Любая жалоба на пищевод дает основание подозревать опухоль.
Ведущий симптом — дисфагия, вначале при приеме густой, жесткой пищи, затем с прогрессированием болезни, при приеме полужидкой, жидкой пищи. Но при распаде опухоли дисфагия уменьшается. Могут присутствовать все остальные жалобы, присущие заболеваниям Пищевода.
ЛЕЧЕНИЕ.
При возможности оперативное вмешательство и симптоматическое лечение.
КАТЕГОРИЯ:
Источник