Операции при грыж белой линии живота


Все материалы на сайте подготовлены специалистами в области хирургии, анатомии и профильных дисциплинах.
Все рекомендации носят ориентировочный характер и без консультации лечащего врача неприменимы.
Грыжа передней брюшной стенки – это опасное заболевание, приводящее к тяжелым осложнениям. Оно характеризуется появлением дефекта (расхождения, разрыва) между волокнами тканей. Через такой дефект происходит выпячивание жирового слоя с формированием грыжевого мешка и смещением в него внутренних органов. Проявляясь в незначительном дискомфорте при кашле или физической нагрузке, эта болезнь приводит к защемлению и некрозу кишечника с последующим развитием перитонита. Поэтому операция при грыже живота должна проводиться на ранних сроках обнаружения патологии.
Грыжи белой линии живота: виды и причины появления
Брюшная стенка человека имеет развитую мускулатуру, фиксирующую внутренние органы в полости живота и защищающую их от выпадения. Однако в мышечной стенке есть слабое место – белая линия. Она проходит между мечевидным отростком и лобком, состоит из соединительной ткани и не содержит мышц. Из-за полного отсутствия мускулатуры вероятность выпячивания подкожной жировой клетчатки в месте прохождения белой линии значительно выше, чем в других областях брюшной стенки.
В норме ширина белой лини не должна превышать 1-3 сантиметров, но при истончении соединительной ткани и ее растяжении появляется расхождение мышц, и образуются грыжевые ворота. От их ширины зависит степень тяжести заболевания. По уровню тяжести грыжа белой линии живота бывает:
- В пределах 3-5 сантиметров (1 степень);
- Больше 7 сантиметров (2 степень);
- С явным выпадением органов и с опущением живота – 3 степень.

Существует классификация и по расположению выпячивания. Ведь оно может находиться:
- Выше пупка (надпупочное);
- Ниже пупка (подпупочное);
- Сбоку от пупка, с любой его стороны (околопупочное).
Независимо от места дислокации, патология чаще всего появляется у людей, подверженных высокой нагрузке на мышцы брюшной стенки (мужчин, занимающихся тяжелым физическим трудом, беременных женщин, пациентов, страдающих геморроем и хроническими запорами). Это заболевание характеризуется:
- Болями в животе, возникающими при резких движениях, наклонах или натуживании;
- Появлением выпячивания в области средней линии (может быть болезненным и твердым на ощупь);
- Отрыжкой, тошнотой и рвотой.
Перечисленные признаки требуют обязательного обращения к врачу и прохождения обследования.
Способы удаления грыжи живота
Существует мнение, что от грыжи можно избавиться при помощи специальных диет или гимнастики. Но это мнение ошибочно, так как дефект соединительной ткани не проходит самостоятельно и не устраняется без вмешательства врача. А значит удаление грыжи живота возможно лишь хирургическим способом. Любая гимнастика только повышает риск защемления внутренних органов и подкожного жирового слоя. Что же касается диет, то они тоже не эффективны при этом недуге. Коррекция питания может спровоцировать временное улучшение благодаря снижению веса. Однако нагрузки на брюшную полость или неловкое движение снова приведут к появлению выпячивания.
 Кроме того, врачи не рекомендуют заменять хирургическое лечение ношением бандажа. Бандаж показан только беременным женщинам для предотвращения развития грыжи. В остальных случаях он приводит к противоположному эффекту. Ведь вся нагрузка, приходящаяся на мышцы брюшной стенки, будет переноситься на бандаж. В результате этого мышцы ослабнут, соединительная ткань растянется, и грыжа еще больше увеличится в размерах.
Кроме того, врачи не рекомендуют заменять хирургическое лечение ношением бандажа. Бандаж показан только беременным женщинам для предотвращения развития грыжи. В остальных случаях он приводит к противоположному эффекту. Ведь вся нагрузка, приходящаяся на мышцы брюшной стенки, будет переноситься на бандаж. В результате этого мышцы ослабнут, соединительная ткань растянется, и грыжа еще больше увеличится в размерах.
Исключением для проведения операции часто становится детский возраст, так как у ребенка дефект может закрыться самостоятельно до 5 лет. Однако и здесь необходимость в хирургическом лечении зависит от размеров грыжи. Чем она больше, тем меньше шансов самостоятельного излечения. При больших размерах дефекта ребенок нуждается в операции в дошкольном возрасте, пока ткани эластичны и легко поддаются коррекции.
Как проводится операция по удалению грыжи живота?
Хирургическое лечение заболевания может быть плановым или экстренным. Плановое назначается пациентам, испытывающим неприятные (иногда болезненные) ощущения в области выпячивания, но не страдающим от защемления. В случае защемления больному необходима неотложная операция по удалению грыжи живота, так как любое промедление ведет к отмиранию внутренних органов (из-за нарушения кровотока) и последующему развитию воспалительного процесса в брюшной полости (перитонита).

Сделать выводы о защемлении можно исходя из:
- Острой боли в животе;
- Невозможности вправления выпячивания даже лежа на спине;
- Тошноты и рвоты;
- Отсутствия дефекации или наличия крови в стуле.
Симптомом защемленной грыжи живота также может стать обильное отхождение газов.
Подготовка к операции
До хирургического вмешательства пациенту рекомендуется пройти специальную подготовку, а именно:
- Не принимать алкоголь за 3 дня до операции.
- Не принимать лекарства, содержащие ацетилсалициловую кислоту, за 2 недели до процедуры (она снижает свертываемость крови).
- Обеспечить себя полноценным питанием и витаминами за 2 недели до лечения.
- Не есть с 20.00 предыдущего дня.
Кроме того, процедура противопоказана людям, недавно перенесшим простудные и воспалительные заболевания. После выздоровления должно пройти 2 недели (исключением становятся экстренные показания к хирургическому лечению).
Помимо самостоятельной подготовки, больному требуется медицинское обследование, которое назначает ему врач. В частных клиниках в стоимость лечения может входить полный курс обследования. В противном случае оно тарифицируется отдельно. В среднем, цена хирургического лечения грыжи живота колеблется от 30 до 50 тысяч рублей. Этот показатель зависит от уровня клиники, количества проводимых процедур, стоимости использованного хирургического оборудования и качества имплантатов. Однако лечение грыжи доступно в РФ и бесплатно в пределах государственных больниц. Для того, чтобы попасть на операцию, нужно иметь полис медицинского страхования и направление участкового терапевта из поликлиники.
 В стандартное предоперационное обследование входят:
В стандартное предоперационное обследование входят:
- Общий анализ крови;
- Анализы на сахар, группу и резус, протромбиновый индекс, АЧТВ, биохимию;
- Анализы на инфекционные болезни (сифилис, гепатит, ВИЧ);
- ЭКГ.
На основе этого обследования и изучения истории болезни врач делает выводы о возможных осложнениях и последующем лечении.
Способы оперирования грыжи
При отсутствии защемления процедура проводится быстро и не вызывает осложнений. Для устранения дефектов небольших размеров часто используется современное оборудование – лапароскоп. Это специальный зонд, с помощью которого можно проводить диагностические и лечебные процедуры без обширных повреждений брюшной стенки. Он сводит к минимуму ущерб мягких тканей и риск кровотечений, позволяет наблюдать за происходящим на мониторе, обеспечивает точность манипуляций и ускоряет процесс заживления. Однако этот метод противопоказан пациентам с другими заболеваниями брюшной полости, поэтому он назначается с особой осторожностью, на основании врачебного заключения.
Традиционное лечение грыжи живота проводится методом натяжения ослабленных слоев с фиксацией их синтетической нитью. Этот способ эффективен только в 60-80% случаев. В 20-40% случаев отзывы прооперированных пациентов говорят о временном улучшении и последующем рецидиве. Такая картина возникает из-за большой нагрузки на швы. В результате сильного их натяжения ослабленная соединительная ткань прорезается нитью, и появляется новый дефект.

Самым оптимальным методом лечения грыжи считается протезирование с помощью синтетического сетчатого материала. Он устанавливается на область дефекта и компенсирует слабость соединительной ткани, беря на себя всю нагрузку. Его преимуществом является полная совместимость с организмом и отсутствие реакции отторжения. Со временем участок с сеткой прорастает соединительной тканью и обретает однородную, прочную структуру, устойчивую к растяжениям и разрывам.
Операция по удалению грыжи живота проводится под местным или общим наркозом. У взрослых неущемленная грыжа предпочтительно оперируется под местной анестезией, так как этот способ обезболивания не влияет на сердце, не требует длительного послеоперационного наблюдения, не вызывает тошноты и позволяет принимать пищу сразу после процедуры. В особых случаях больному может назначаться спинномозговая анестезия.
Послеоперационное восстановление
Длительное лечение после хирургического вмешательства требуется только больным с ущемленной грыжей, осложненной некрозом и перитонитом. В этом случае проводится иссечение отмерших тканей (кишечника, жировых слоев), санация брюшной полости и лечение антибиотиками под наблюдением врача. В остальных случаях восстановление после операции происходит быстро и безболезненно, так как у пациента не были повреждены внутренние органы.

Прооперированный больной не нуждается в постельном режиме и может быть выписан из стационара уже на следующий день после процедуры. Ему разрешается:
- Самостоятельно передвигаться в пределах своего жилья (ходьба ускоряет процесс заживления);
- Пить и есть в обычном режиме;
- Выходить из дома на третий день после операции.
Но, несмотря на гибкость послеоперационного режима, пациенту необходимо соблюдать и некоторые ограничения. Например, он должен:
-
 Выполнять все рекомендации лечащего врача и ходить на перевязки до снятия швов.
Выполнять все рекомендации лечащего врача и ходить на перевязки до снятия швов. - Принимать слабительные препараты, назначенные специалистом, так как запоры в послеоперационный период могут привести к расхождению швов.
- Избегать наклонов вперед.
- Отказаться от гимнастики, йоги и прочих упражнений до полного выздоровления.
- Избегать поднятия тяжестей в течение 2-3 месяцев. Больному с прооперированной грыжей разрешается поднимать не более 5 кг только после снятия швов (через 7-12 дней).
- Следить за своим весом. Лишняя нагрузка на ослабленные ткани может снова привести к их расхождению и появлению грыжевого мешка. Поэтому нужно сохранять свой вес на одном уровне не менее полугода.
- Избегать вдыхания любых веществ, стимулирующих кашель (сигаретного дыма, пыли, вредных газов на производствах, пыльцы и прочих раздражителей).
Если соблюдать все эти правила и внимательно относиться к своему здоровью, можно добиться быстрого выздоровления и избежать серьезных осложнений послеоперационного периода.
Видео: врач о операции по удалению грыжи живота
Источник
Операция грыжи белой линии живота – терапевтическая методика, позволяющая полностью избавиться от проблемы. Существует несколько методов грыжесечения, которые подбираются в зависимости от возраста пациента, характера течения заболевания, наличия сопутствующих патологий.

Операция грыжи белой линии живота – терапевтическая методика, позволяющая полностью избавиться от проблемы.
Показания
Плановые операции показаны при таких проблемах:
- неосложненном течении грыж живота различных размеров;
- наличии болевого синдрома умеренной интенсивности;
- грыжах крупных размеров у детей старше 3 лет;
- невправимости выпячивания, не сопровождающейся воспалением и ущемлением выпавших органов.
В экстренном порядке хирургические вмешательства проводятся:
- при ущемлении грыжи, сопровождающемся выраженным болевым синдромом;
- при послеоперационных и повторно возникших дефектах передней брюшной стенки;
- при невправимости, сопровождающейся полной кишечной непроходимостью;
- при нарушении целостности грыжевых оболочек при травмировании расположенной над выпячиванием кожи;
- при перитоните и других опасных для жизни осложнениях, связанных с распространением бактериальных инфекций в брюшной полости.
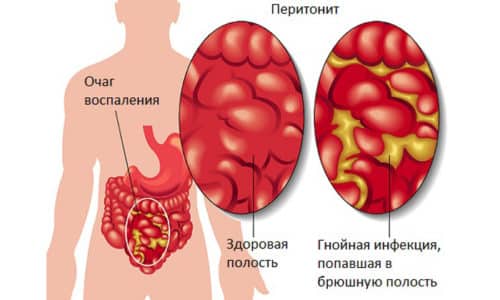
Операция показана при перитоните и других опасных для жизни осложнениях.
Классификация
Классификация хирургических вмешательств осуществляется на основании способа получения доступа к грыжевому содержимому и метода устранения дефекта в брюшной стенке. По характеру доступа грыжесечение бывает:
- Открытым. Подразумевает производство длинного разреза в области выпячивания, помогающего отделить и осмотреть выпавшие органы. Операция отличается длительным восстановительным периодом, высоким риском рецидива заболевания, возможностью развития послеоперационных осложнений. Такие вмешательства наиболее часто используются при крупных и осложненных грыжах у взрослых пациентов.
- Лапароскопическим. Для выполнения хирургических манипуляций используют эндоскопические инструменты, вводимые через небольшие проколы в мягких тканях. Вмешательство дает возможность быстрого возвращения к привычному образу жизни, редко сопровождается осложнениями. Крупных рубцов после такой операции не остается.
- Малоинвазивным. В передней брюшной стенке делаются проколы, мышечные и соединительные ткани при этом не повреждаются. Между брюшиной и подкожной клетчаткой вводят баллон, который создает пространство для проникновения к грыжевому содержимому. Операция сложна в исполнении, однако пациент после нее быстро восстанавливается.
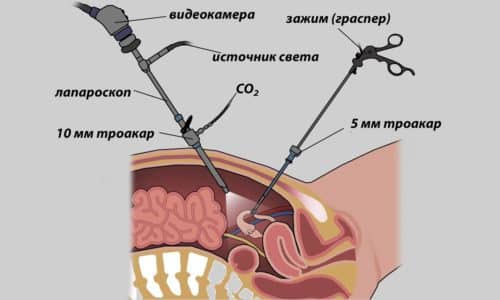
Для выполнения хирургических манипуляций используют эндоскопические инструменты, вводимые через небольшие проколы в мягких тканях.
Натяжная герниопластика
Натяжная герниопластика подразумевает устранение грыжевого отверстия путем натяжения и сшивания собственных тканей. Существуют следующие методики:
- Способ Мартынова. Сухожильную пластинку рассекают по краю соединительнотканного канала прямой мышцы, после чего сшивают края обоих ходов. Оставшийся лоскут подшивают узловыми швами, размещая его на передней поверхности прямой мышцы живота.
- Метод Шампионера. Дефект устраняется путем наложения трех рядов узловых швов.
- Операция по Генриху. Белую линию живота укрепляют с помощью тканей, полученных из передней части сухожильной пластинки прямой мышцы. Шейку грыжевого мешка прошивают непрерывным швом, после чего из мягких тканей выкраивают полукруглый лоскут, который фиксируют к передней части сухожильного канала.
- Способ Напалкова. Подразумевает сшивание шейки мешка с дальнейшим соединением краев апоневроза и рассечением соединительнотканного кольца прямой мышцы. Внешние края сухожильных пластинок поочередно сшиваются узловыми швами.
- Метод Монакова. Используется для устранения послеоперационных грыж. Края мышечного дефекта сшивают отдельными узловыми швами. Из передней стенки канала прямой мышцы вырезают лоскут, перекрывающий грыжевой дефект. Его подшивают к мышцам, окружающим ворота.
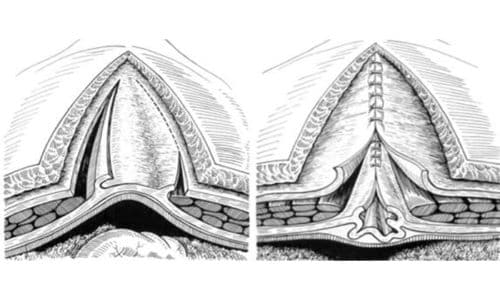
Способ Напалкова подразумевает сшивание шейки мешка с дальнейшим соединением краев апоневроза и рассечением соединительнотканного кольца прямой мышцы.
Герниопластика с хирургической сеткой
При ненатяжной операции грыжевое отверстие закрывают сеткой. В дальнейшем она обрастает соединительнотканными волокнами, укрепляя ослабленные ткани передней стенки живота. Риск рецидива грыжи после такой операции минимален. Имплант устанавливается под сухожильную пластинку.
Отторжение хирургической сетки случается крайне редко, она неотличима от собственных тканей.
Лапароскопия
Лапароскопическая операция выполняется следующим образом:
- После обезболивания на передней брюшной стенке делаются 3 прокола, через которые вводят эндоскоп, оснащенный камерой, и хирургические инструменты.
- Брюшную полость заполняют стерильным газом, облегчающим выполнение манипуляций. Грыжевые ворота рассекают, выпавшие органы отделяют от окружающих тканей.
- Оценивают жизнеспособность органов, при необходимости удаляют отмершие участки. Грыжевое содержимое вправляют в брюшную полость.
- Грыжевой мешок отсекают, дефект устраняют путем наложения сетки.
После обезболивания на передней брюшной стенке делаются 3 прокола.
Противопоказания
Грыжесечение противопоказано:
- при гигантских грыжах у пациентов старческого возраста;
- при тяжелой почечной, печеночной и сердечной недостаточности;
- при острых инфекционных заболеваниях;
- при поздних сроках беременности;
- при заболеваниях органов брюшной полости, сопровождающихся повышением давления в воротной вене;
- при запущенных формах онкологических заболеваний;
- при декомпенсированном сахарном диабете, сопровождающемся снижением чувствительности организма к вводимому инсулину;
- при асците (накоплении жидкости в забрюшинном пространстве);
- при массивных кишечных кровотечениях, возникающих на фоне варикозного расширения вен.
Возможные осложнения
После операции по удалению грыжи могут возникать следующие осложнения:
- Воспаление и нагноение операционной раны. Возникает из-за инфицирования мягких тканей при несоблюдении правил асептики. Устраняется путем введения мощных антибиотиков.
- Рецидив грыжи с последующим ущемлением и нарушением кровообращения. Возникает из-за травмирования мягких тканей или смещения импланта.
- Кровотечения. Развиваются из-за повреждения крупных сосудов в ходе операции.
- Чрезмерное натяжение тканей.
- Образование спаек в брюшной области. Сопровождается нарушением перистальтики кишечника, спазмами и болями в животе.

Осложнение в виде кровотечения развивается из-за повреждения крупных сосудов в ходе операции.
Подготовка к операции
Подготовка к операции подразумевает проведение следующих мероприятий:
- Обследования пациента. Включает общие анализы крови и мочи, выявление скрытых инфекций, прохождение ЭКГ, УЗИ брюшной области и грыжевого содержимого, рентгенологическое исследование грудной клетки.
- Прекращения приема лекарственных препаратов. Риск послеоперационных осложнений возрастает на фоне приема гормональных и разжижающих кровь средств, поэтому от них отказываются за 2 недели до вмешательства.
- Консультации анестезиолога. На данном этапе подбирается тип анестезии, определяются противопоказания к ее постановке.
- Соблюдение специальной диеты. За 2 недели до операции из рациона исключают пищу, провоцирующую запоры и метеоризм, – дрожжевое тесто, кондитерские изделия, капусту, бобовые, виноград. Полностью от приема пищи отказываются накануне операции.
- Постановки очистительной клизмы.

Перед операцией нужна постановка очистительной клизмы.
Ход операции
Порядок проведения классической герниопластики включает следующие этапы:
- постановку общего наркоза;
- производство длинного разреза на передней стенке живота;
- послойное рассечение мягких тканей;
- рассечение грыжевых ворот;
- отделение и осмотр выпавших органов;
- резекцию тканей, подвергшихся воспалению и некрозу;
- закрытие грыжевого дефекта собственными тканями или сетчатым имплантом;
- удаление оболочек выпячивания, избыточной кожи и жировой клетчатки;
- сшивание операционной раны;
- наложение стерильной повязки.
Длительность каждого этапа зависит от сложности операции. При несложненных грыжах вся процедура занимает не более часа, при наличии осложнений это время может увеличиваться до 3-4 часов.

При несложненных грыжах вся процедура занимает не более часа.
Реабилитация
В восстановительный период рекомендуется:
- регулярно посещать хирурга и менять повязку до снятия швов;
- принимать препараты, нормализующие перистальтику кишечника;
- избегать повышенных физических нагрузок и резких движений;
- исключать наклоны и повороты туловища;
- выполнять специальные упражнения после заживления шва;
- носить поддерживающий бандаж;
- контролировать массу тела;
- избегать возникновения затяжного кашля (своевременно лечить простудные и аллергические заболевания).
Питание в послеоперационный период
В первые 2 суток питаются жидкой пищей – киселем, куриным бульоном, слабым чаем. С 3 суток в рацион вводят отварные яйца, сваренные на воде каши, омлет и овощные супы. Пищу в этот период перетирают. Через неделю после операции возвращаются к привычному меню, отказываясь от продуктов, способных вызвать повторное появление грыжи: газированных напитков, крепкого кофе, алкоголя, фастфуда, жирной и жареной пищи. Объем потребляемой растительной пищи следует увеличить. Питаются небольшими порциями, 5-6 раз в день.
[morkovin_vg video=”HIPZ5oLLzPM;UimsoA9aljQ”]
Отзывы
Кристина, 25 лет, Астрахань: “В прошлом году увлеклась силовыми тренировками, через 3 месяца после начала занятий заметила небольшую припухлость над пупком. Обратилась к хирургу, который поставил диагноз грыжа белой линии живота. Врач посоветовал установку сетчатого импланта, что позволяло вернуться к тренировкам после завершения восстановительного периода.
Цена операции составила 30 тыс. руб. Лапароскопическая операция проводилась под общим наркозом, поэтому о ее течении рассказать не могу. После выхода из наркоза испытывала сильную боль и тошноту. На следующий день состояние улучшилось, смогла встать с кровати и сделать несколько шагов. Выписали через неделю, однако боли преследовали в течение 2 месяцев. К привычному образу жизни смогла вернуться только через год”.
Дмитрий, 58 лет, Барнаул: “5 лет назад обнаружил небольшую припухлость в области живота, однако на операцию долго не решался, надеялся справиться с проблемой народными методами. Летом, после работы в саду, появились сильные боли в животе, из-за которых не мог ходить, сидеть и спать. Бригада скорой помощи доставила в хирургическое отделение, где обнаружили ущемление.
Прооперировали в тот же день, из-за крупных размеров грыжи был выбран полостной метод. В первые дни получал обезболивающие препараты, которые помогали справляться с неприятными ощущениями. Восстановление протекало без осложнений, однако к привычному образу жизни вернуться смог не скоро”.
Источник