Операции при грыжах по авторам
Техника грыжесечения при паховой грыже
а) Показания для операции при паховой грыже:
— Абсолютные показания: при установленном диагнозе паховой грыжи. Сроки операции: вскоре после установления диагноза или срочно при ущемлении.
— Противопоказания: нет, кроме абсолютных общих противопоказаний или отсутствия согласия.
— Альтернативные мероприятия: обоснованная альтернатива отсутствует.
б) Предоперационная подготовка. Предоперационные исследования: ультразвуковое исследование, допплерография сосудов яичек перед повторными операциями.
в) Специфические риски, информированное согласие пациента:
— Повреждение семенного канатика (1% случаев)
— Раневая инфекция (2% случаев)
— Хроническая паховая боль (менее 5% случаев)
— Рецидив (1-10% случаев)
— Летальность (менее 0,2% случаев)
г) Обезболивание. Местное обезболивание является предпочтительным для пациентов, способных к общению, возможно также спинальное, эпидуральное или общее обезболивание (интубация).
д) Положение пациента. Лежа на спине.
е) Оперативный доступ при паховой грыже. Поперечный или немного косой разрез выше паховой складки.
ж) Этапы операции при паховой грыже:
— Доступ
— Рассечение апоневроза наружной косой мышцы I
— Рассечение апоневроза наружной косой мышцы II
— Защита нервов
— Продольное рассечение ножки кремастера
— Разделение кремастера
— Резекция кремастера
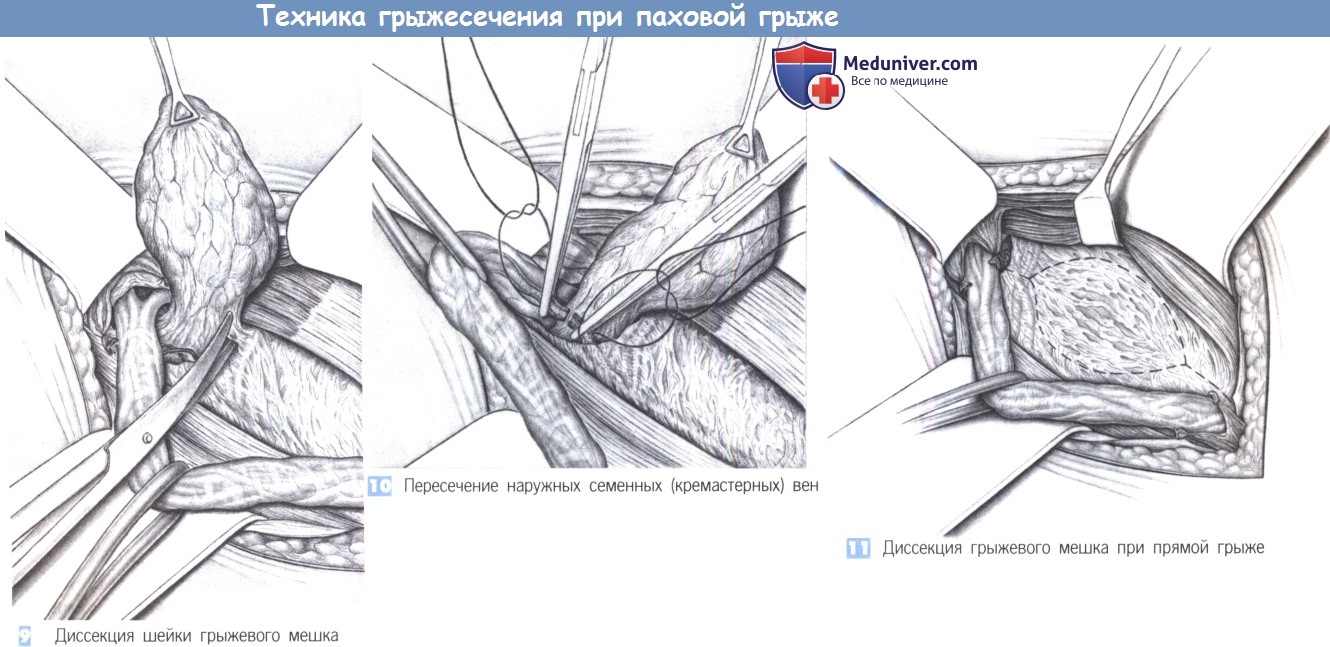
— Диссекция грыжевого мешка
— Диссекция шейки грыжевого мешка
— Пересечение наружных семенных (кремастерных) вен
— Диссекция грыжевого мешка при прямой грыже
— Обработка грыжевого мешка I
— Обработка грыжевого мешка II
— Обработка грыжевого мешка III
— Обработка грыжевого мешка IV
— Удаление предбрюшинной липомы
— Оценка поперечной фасции
з) Анатомические особенности, серьезные риски, оперативные приемы:
— Поперечная фасция — структура, определяющая успех операции. Поэтому ее необходимо тщательно выделить и восстановить.
— В обычных случаях восстановление с реконструкцией все еще предпочтительнее имплантации какого-либо аллопластического материала.
и) Меры при специфических осложнениях:
— Повреждение сосудов: ушивание под контролем зрения (полипропилен от 5-0 до 7-0).
— Повреждение семявыносящего протока: немедленное ушивание (7-0 PGA).
к) Послеоперационный уход при паховой грыже:
— Медицинский уход: удалите активный дренаж, если он использовался, на 2-й день. В течение первых нескольких дней пациенты мужского пола должны носить обтягивающее нижнее белье. Сообщите пациенту о постепенном возобновлении физической активности или спортивных занятий.
— Возобновление питания: немедленно.
— Функция кишечника: возможна клизма небольшого объема. — Активизация: сразу же.
— Физиотерапия: нет необходимости.
— Период нетрудоспособности: 1-2 недели.
л) Этапы и техника грыжесечения при паховой грыже:
1. Доступ
2. Рассечение апоневроза наружной косой мышцы I
3. Рассечение апоневроза наружной косой мышцы II
4. Защита нервов
5. Продольное рассечение ножки кремастера
6. Разделение кремастера
7. Резекция кремастера
8. Диссекция грыжевого мешка
9. Диссекция шейки грыжевого мешка
10. Пересечение наружных семенных (кремастерных) вен
11. Диссекция грыжевого мешка при прямой грыже
12. Обработка грыжевого мешка I
13. Обработка грыжевого мешка II
14. Обработка грыжевого мешка III
15. Обработка грыжевого мешка IV
16. Удаление предбрюшинной липомы
17. Оценка поперечной фасции
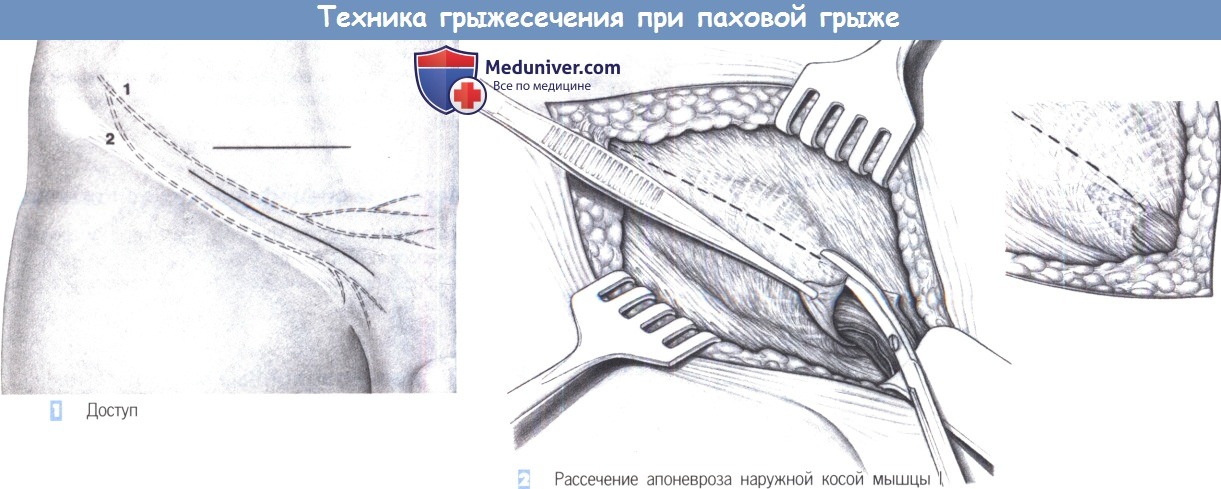
1. Доступ. Доступ через поперечный разрез кожи в нижней трети паховой складки. Альтернативно может быть выбран косой паховый разрез. 1 — подвздошно-подчревный нерв; 2 — подвздошнопаховый нерв.
2. Рассечение апоневроза наружной косой мышцы I. После углубления разреза через подкожную ткань выделяется апоневроз наружной косой мышцы, а также наружное паховое кольцо. От наружного кольца апоневроз наружной косой мышцы рассекается в краниальном направлении.
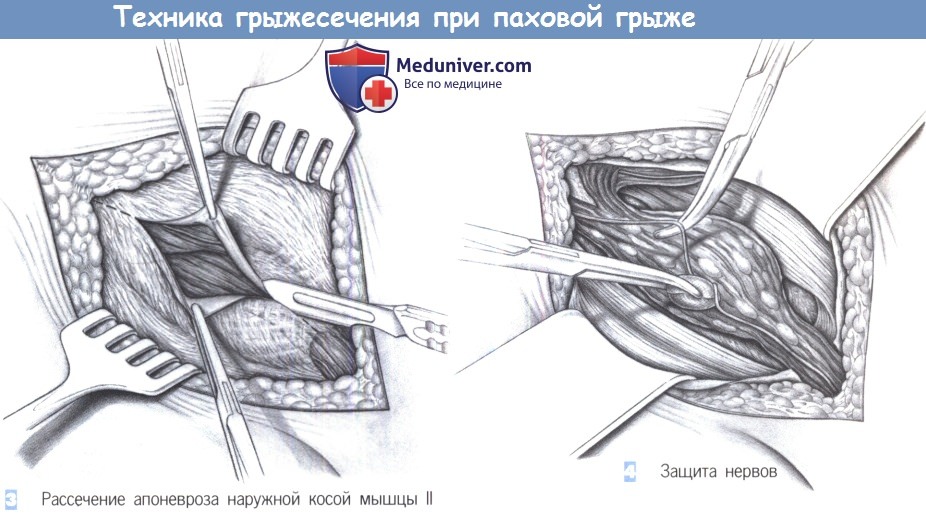
3. Рассечение апоневроза наружной косой мышцы II. Если наружное паховое кольцо трудно идентифицировать, апоневроз наружной косой мышцы можно рассечь скальпелем в направлении наружного кольца. Края апоневроза разводятся зажимами с зубцами. Наружный косой апоневроз вместе с наружным паховым кольцом должен быть обнажен полностью.
4. Защита нервов. После вскрытия пахового канала обнажается внутренняя косая мышца и мышца, поднимающая яичко. Подвздошно-паховый нерв обычно идет по внутренней косой мышце, где он тупо выделяется и защищается крючком. Половая ветвь бедреннополового нерва редко видна сразу; она обычно лежит дорзальнее и не видна до рассечения кремастера.
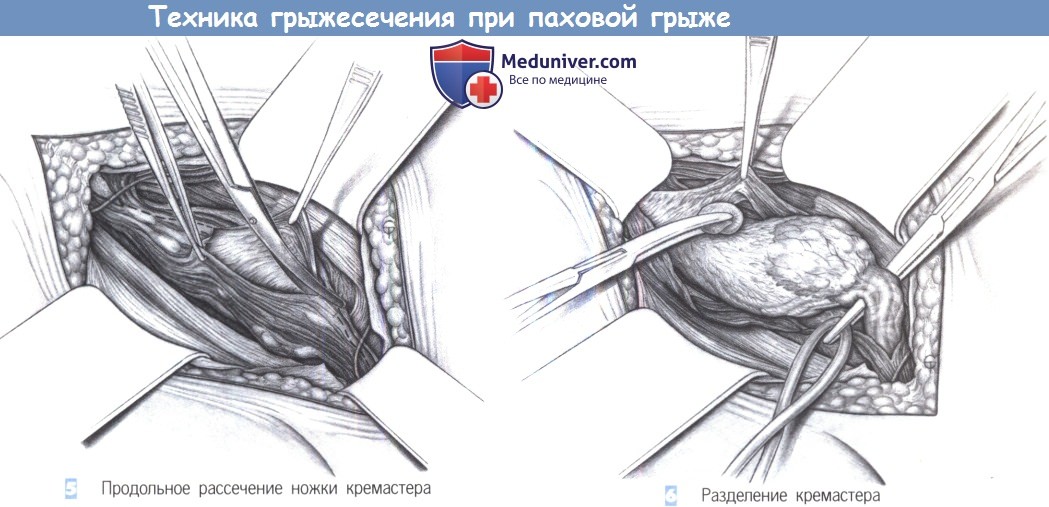
5. Продольное рассечение ножки кремастера. Мышца, поднимающая яичко, продольно рассекается ножницами при экспозиции тремя крючками Ру. Рассечение идет вниз, до блестящей внутренней фасции кремастера, которая легко отделима от лежащего ниже семенного канатика. Тупое отделение предотвращает повреждение структур семенного канатика.
6. Разделение кремастера. Семенной канатик отделяется от мышцы, поднимающей яичко, комбинацией тупой и острой диссекции. Лежащая дорзально половая ветвь бедренно-полового нерва тщательно предохраняется. Обычно она проходит во внутреннем паховом кольце вместе с наружными кремастерными венами. Вокруг канатика обводится держалка, и оба узких мышечных пучка кремастера отводятся тупо в краниальном и каудальном направлениях.
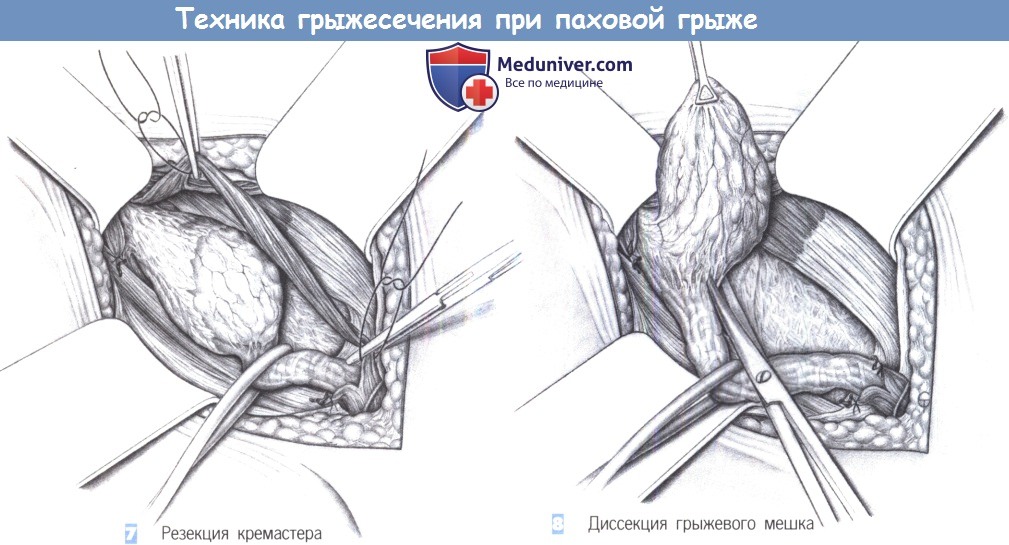
7. Резекция кремастера. Затем оба пучка кремастера пересекаются между зажимами, резецируются, и культи перевязываются лигатурами.
8. Диссекция грыжевого мешка. Осторожная тракция резиновой петли, обведенной вокруг канатика, и в случае необходимости захват грыжевого мешка зажимом Дюваля позволяют постепенно, тупым и острым путем отделить мешок от канатика и от поперечной фасции. При значительных спайках и в неясных ситуациях для более точной идентификации структур может быть полезно вскрытие грыжевого мешка уже на этом этапе диссекции.

9. Диссекция шейки грыжевого мешка. Диссекция грыжевого мешка должна продолжаться до грыжевого дефекта в поперечной фасции. Если при косой грыже дефект находится во внутреннем паховом кольце, то его необходимо выделить полностью. Для идентификации бифуркации семявыносящего протока и семенных вен диссекция семенного канатика ведется до внутреннего кольца. Грыжевой мешок выделяется из внутреннего кольца со всех сторон и отделяется от всех спаек с поперечной фасцией.
10. Пересечение наружных семенных (кремастерных) вен. Наружные кремастерные вены, которые впадают в нижние эпигастральные вены, должны быть пересечены и перевязаны с прошиванием. В этой области почти всегда встречается половая ветвь бедренно-полового нерва, и авторы стремятся по возможности сохранить ее. Пересечение наружных кремастерных вен не обязательно, но оно действительно обеспечивает лучшую экспозицию вокруг внутреннего пахового кольца.
11. Диссекция грыжевого мешка при прямой грыже. При прямых паховых грыжах грыжевой мешок в поперечной фасции рассекается по окружности, чтобы создать краниальный и каудальный фасциальные лоскуты, которые могли бы надежно удерживать швы.
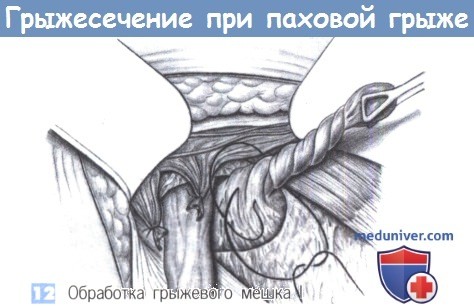
12. Обработка грыжевого мешка I. Работая с грыжевым мешком, следует рассматривать различные варианты его обработки. Он может быть закручен и перевязан с прошиванием на уровне внутреннего кольца. Избыточная часть мешка иссекается. Это — самый простой метод обработки грыжевого мешка, он используется наиболее часто.
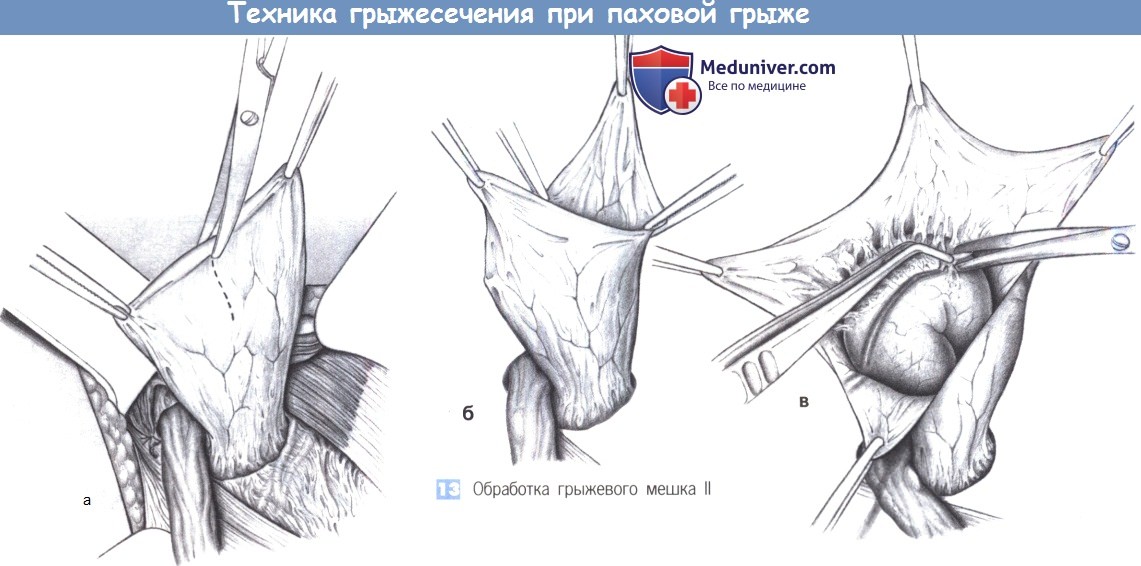
13. Обработка грыжевого мешка II. Если вправление содержимого грыжевого мешка затруднено, или если подозревается внутрибрюшной патологический процесс (ущемление, метастазы и т.д.), грыжевой мешок следует вскрыть. С этой целью мешок захватывается зажимами, рассекается продольно, и края разреза разводятся в стороны между четырьмя зажимами (а, б). Фиксированные сегменты кишки, если они подпаяны не слишком широко, могут быть отделены ножницами (в). Кишка не должна отделяться на большом протяжении; вместо этого грыжевой мешок должен быть закрыт и погружен в ткани наружным кисетным швом.
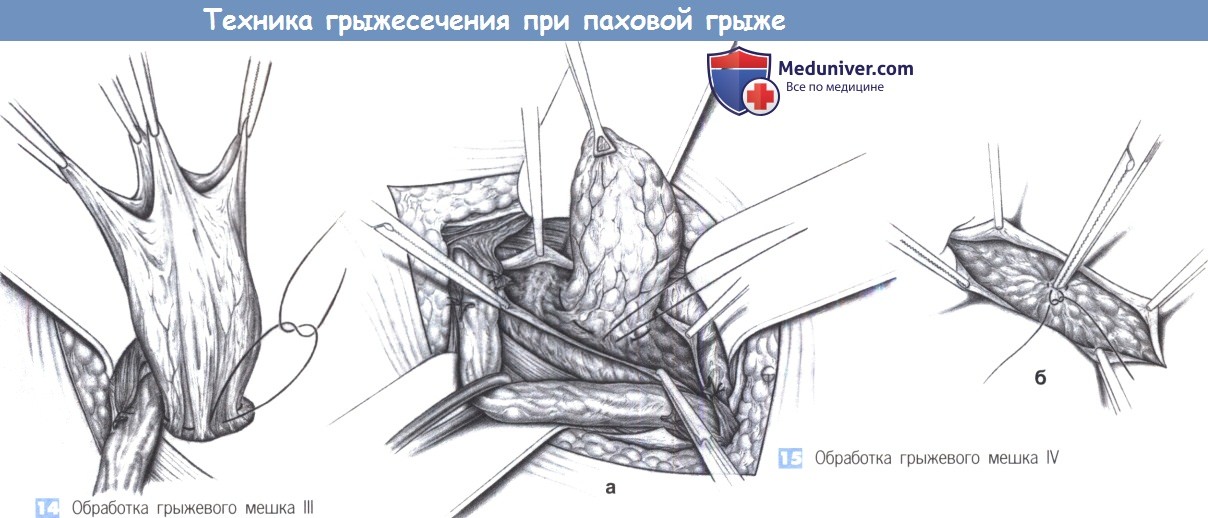
14. Обработка грыжевого мешка III. Прямые паховые грыжи, к грыжевому мешку которых припаяны трудноотделимые сегменты кишки, и скользящие грыжи погружаются в ткани наружным кисетным швом. Кисетный шов должен накладываться тщательно, чтобы не повредить внутренние структуры.
15. Обработка грыжевого мешка IV. Вскрытия прямого грыжевого мешка обычно не требуется; такой мешок может быть погружен в ткани наружным кисетным швом. После вправления мешка шов затягивается, и мешок опускается ниже уровня фасции. Во время этого маневраважно сначала полностью рассечь поперечную фасцию и развести ее зажимами (а). Это единственный способ погрузить мешок, не вовлекая поперечную фасцию, которая позднее будет нужна для пластики (б).
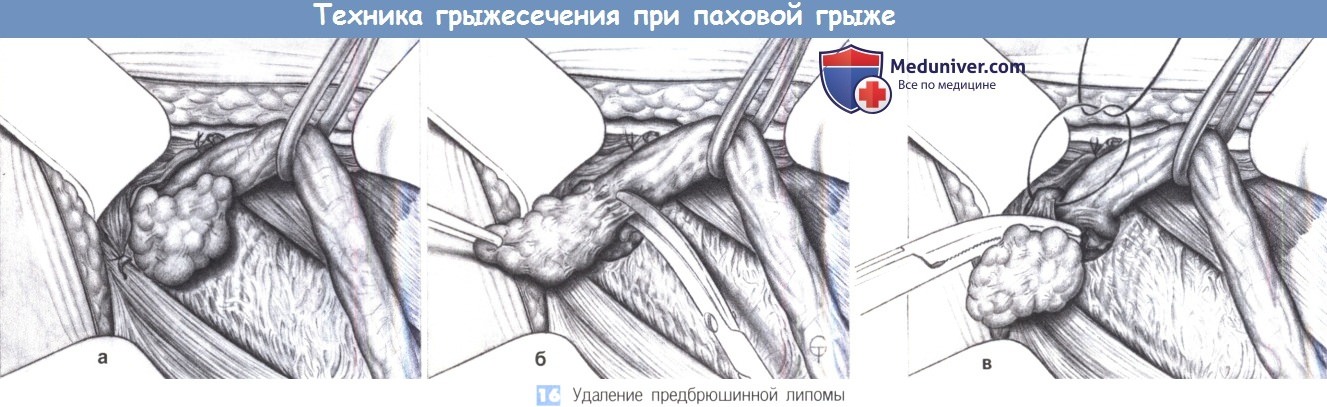
16. Удаление предбрюшинной липомы. После (а иногда до) обработки грыжевого мешка необходимо удалить предбрюшинную липому, если она имеется. Липома отделяется от семенного канатика острым путем, перевязывается с прошиванием у основания и отсекается (а-в).
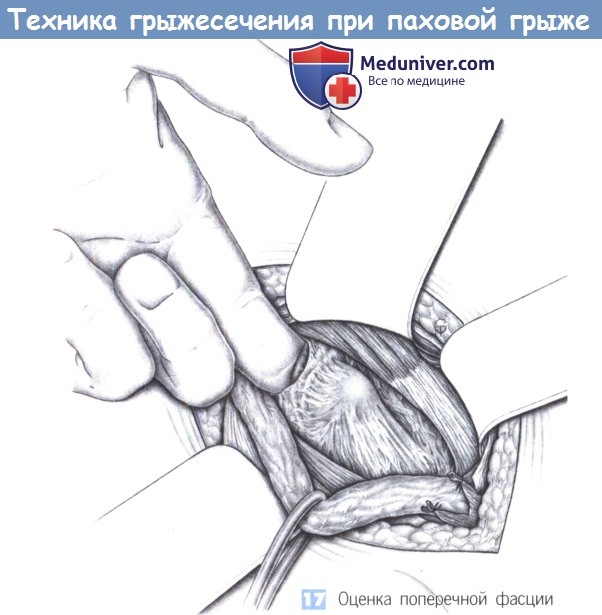
17. Оценка поперечной фасции. После обнажения задней стенки пахового канала оценивается состояние поперечной фасции путем введения во внутреннее паховое кольцо указательного пальца. Если фасция легко смещается и нестабильна, то требуется полное восстановление задней стенки. Затем производится интраоперационное определение типа грыжи; авторы различают латеральные (L) = косые грыжи и медиальные (М) = прямые грыжи с грыжевым отверстием размера I ( 3 см). Грыжевые дефекты LI и Ml можно устранить простым ушиванием, грыжевые дефекты LII и МП — путем полной пликации фасции, при больших грыжевых дефектах применяется полипропиленовая сетка. Далее будут описаны наиболее важные операции, обеспечивающие успех в 85-95% случаев всех паховых грыж. При небольших косых паховых грыжах может быть выполнено изолированное восстановление внутреннего пахового кольца по Циммерманну. Однако в этих случаях также предпочтительно полностью рассекать поперечную фасцию и восстанавливать ее, используя метод пликации по Шолдайсу.
Видео урок анатомии грыжи и хода грыжесечения
Другие видео уроки по топочке находятся: Здесь
— Также рекомендуем «Этапы и техника герниопластики паховой грыжи по Шулдайсу»
Оглавление темы «Операция при грыже»:
- Техника местной анестезии при паховой грыже
- Техника грыжесечения при паховой грыже
- Этапы и техника герниопластики паховой грыжи по Шулдайсу
- Этапы и техника герниопластики паховой грыжи по Бассини
- Этапы и техника герниопластики паховой грыжи сеткой по Лихтенштейну
- Этапы и техника чреспаховой предбрюшинной пластики сеткой пахового канала при грыже (TIPP)
- Этапы и техника предбрюшинной герниопластики паховой грыжи по Вонтцу, Стоппе
- Этапы и техника лапароскопической пластики паховой грыжи сеткой
- Этапы и техника пластики бедренной грыжи по Бассини, Куммеру, Фабрициусу
- Этапы и техника пластики бедренной грыжи по МакВэю-Лотейссену, Мошковичу
Источник
ÎÏÅÐÀÖÈÈ ÏÐÈ ÃÐÛÆÀÕ ÁÅËÎÉ ËÈÍÈÈ
 ñâÿçè ñ âåëè÷èíîé ãðûæåâîãî âûïÿ÷èâàíèÿ è ñîîòâåòñòâåííûìè àíàòîìè÷åñêèìè èçìåíåíèÿìè áåëîé ëèíèè îïåðàòèâíûå ìåòîäû è îáúåì èõ áóäóò ìåíÿòüñÿ â ñòîðîíó áîëüøåé èëè ìåíüøåé ñëîæíîñòè, ÷òîáû â ñëó÷àå íåîáõîäèìîñòè îáåñïå÷èòü ðàçëè÷íûìè êîíñòðóêòèâíûìè ñïîñîáàìè ñîõðàíåíèå îñíîâíûõ ôóíêöèé áðþøíîãî ïðåññà è ñïîñîáñòâîâàòü íàèëó÷øèì îòäàëåííûì ðåçóëüòàòàì.
Ãðûæè áåëîé ëèíèè íà âñåõ ó÷àñòêàõ åå ìîæíî ðàçäåëèòü íà òðè ãðóïïû: ïåðâàÿ ãðûæè áåëîé ëèíèè, ìàëûå ïî ðàçìåðàì, à òàêæå ïðåäáðþøèííûå ëèïîìû, ïðè êîòîðûõ ïîêàçàíà îïåðàöèÿ; âòîðàÿ ãðûæè áîëüøèõ ðàçìåðîâ áåç äèàñòàçà ïðÿìûõ ìûøö æèâîòà; òðåòüÿ ãðûæè áåëîé ëèíèè ñ îïðåäåëÿþùèìñÿ äèàñòàçîì ïðÿìûõ ìûøö æèâîòà. Äîïîëíèòåëüíî ê ýòèì ãðóïïàì ìîæíî âûäåëèòü è ìíîæåñòâåííûå ãðûæè áåëîé ëèíèè. Îáåçáîëèâàíèå ïðîâîäèòñÿ ïî À. Â. Âèøíåâñêîìó. Ïî íàìå÷åííîé ëèíèè ðàçðåçà ïðîèçâîäèòñÿ èíúåêöèÿ íîâîêàèíà äëÿ îáðàçîâàíèÿ «äåðìàëüíîãî æåëâàêà», âñëåä çà êîòîðûì èäåò ïðîïèòûâàíèå ïîäêîæíîé êëåò÷àòêè. Ïðîéäÿ ðàçðåçîì ÷åðåç æèðîâóþ êëåò÷àòêó äî àïîíåâðîçà, äàëüíåéøóþ ïðåïàðîâêó íåîáõîäèìî ïðîèçâîäèòü òîëüêî ïîñëå ââåäåíèÿ ðàñòâîðà íîâîêàèíà ïîä àïîíåâðîç (ïåðåäíþþ ñòåíêó âëàãàëèùà ïðÿìîé ìûøöû æèâîòà). Äîïîëíèòåëüíî ââîäèòñÿ ðàñòâîð íîâîêàèíà âûøå è íèæå ãðûæåâûõ âîðîò, êîòîðûé îõâàòûâàåò øåéêó ãðûæåâîãî ìåøêà è ïðîäâèãàåòñÿ äàëüøå â ïðåäáðþøèííóþ êëåò÷àòêó.
Ïðè ìàëûõ ãðûæàõ áåç äèàñòàçà ïðÿìûõ ìûøö îïåðàöèÿ íå ÿâëÿåòñÿ ñëîæíîé è ïðîõîäèò ïî îáû÷íîìó ïëàíó ïîñëîéíûé ðàçðåç, ðàññå÷åíèå àïîíåâðîçà, âûäåëåíèå ãðûæåâîãî ìåøêà è âñêðûòèå åãî, ïåðåâÿçêà øåéêè, îòñå÷åíèå ìåøêà, ïîãðóæåíèå êóëüòè ïîä àïîíåâðîç è çàêðûòèå äåôåêòà ñ äóáëèêàòóðîé àïîíåâðîçà. Åñëè äèàãíîç ãðûæè áåëîé ëèíèè âî âðåìÿ îïåðàöèè íå ïîäòâåðæäàåòñÿ è õèðóðã îáíàðóæèâàåò òèïè÷íóþ ïðåäáðþøèííóþ ëèïîìó, âìåøàòåëüñòâî ïðîäîëæàþò òàê æå, êàê è ïðè ãðûæå áåëîé ëèíèè. Íåîáõîäèìî òùàòåëüíî âûäåëèòü íîæêó ëèïîìû è, çàõâàòèâ åå äâóìÿ ïèíöåòàìè, ðàññå÷ü, ÷òîáû óáåäèòüñÿ â îòñóòñòâèè õîòÿ áû è íåçíà÷èòåëüíîãî âûïÿ÷èâàíèÿ áðþøèíû. Äàëåå ïåðåâÿçûâàþò íîæêó ëèïîìû è ïîñëå îòñå÷åíèÿ åå íàêëàäûâàþò êåòãóòîâûå øâû íà ïðåäáðþøèííóþ êëåò÷àòêó è øåëêîâûå íà êðàÿ ðàññå÷åííîãî àïîíåâðîçà.
Ïðè ìàëûõ ãðûæàõ ïðèìåíÿþòñÿ êàê ïðîäîëüíûé (ñðåäèííûé), òàê è ïîïåðå÷íûé ðàçðåçû. Ïîñëå ñðåäèííûõ ðàçðåçîâ ïî áåëîé ëèíèè èìååòñÿ íàêëîííîñòü ê ðàñòÿæåíèþ ïîñëåîïåðàöèîííûõ ðóáöîâ ïîä âëèÿíèåì òÿãè êîñûõ è ïîïåðå÷íûõ ìûøö, ÷òî ìîæåò â äàëüíåéøåì ñïîñîáñòâîâàòü ðàçâèòèþ ïîñëåîïåðàöèîííûõ ãðûæ. Ïîýòîìó öåëåñîîáðàçíåå çàâåðøàòü òàêèå îïåðàöèè äóáëèêàòóðîé àïîíåâðîçà. Ïðè ìàëûõ ãðûæàõ êîæíûé ðàçðåç ìîæíî ïðîâåñòè ïðîäîëüíî, à äàëåå ðàçðåç àïîíåâðîçà ïîïåðå÷íî. Ïðè ìíîæåñòâåííûõ ãðûæàõ áåëîé ëèíèè ïðîäîëüíûé ðàçðåç îáëåã÷àåò îäíîâðåìåííûé ïîäõîä ê íåñêîëüêèì ãðûæàì (ïðåäáðþøèííûì ëèïîìàì).
Ïðè ñðåäíèõ è áîëüøèõ ãðûæàõ áåëîé ëèíèè ïîïåðå÷íûé ðàçðåç îáîñíîâàí è àíàòîìè÷åñêè, è ôèçèîëîãè÷åñêè, òàê êàê äàåò âîçìîæíîñòü áîëåå ñâîáîäíî íàëîæèòü øâû áåç îñîáîãî íàòÿæåíèÿ è íàäåæíî óäâîèòü áðþøíóþ ñòåíêó ñ èñïîëüçîâàíèåì òêàíåé â îáëàñòè îïåðàöèîííîãî ðàçðåçà.
Ïîñëå òùàòåëüíîé îòñåïàðîâêè àïîíåâðîçà ó ãðûæåâûõ âîðîò ïîñëåäíèé ðàññåêàþò â ïîïåðå÷íîì íàïðàâëåíèè. Ïîïåðå÷íûé ðàçðåç òàêæå ñîîòâåòñòâóåò è äëèííèêó ùåëè â àïîíåâðîçå (ãðûæåâûì âîðîòàì), êîòîðûé ÷àùå áûâàåò òàêæå ïîïåðå÷íî ðàñïîëîæåííûì. Ðàññå÷åíèå àïîíåâðîçà â ñòîðîíû óäîáíî ïðîâåñòè íà ïîäâåäåííîì ïîä êðàÿ ðàçðåçà æåëîáîâàòîì çîíäå èëè çîíäå Êîõåðà.
Ãðûæåâîé ìåøîê çàõâàòûâàþò äâóìÿ ìÿãêèìè çàæèìàìè è ðàññåêàþò ó äíà åãî. Ïîñëå îñìîòðà ïîëîñòè ïðîèçâîäÿò ïðîøèâàíèå øåéêè ìåøêà è ïåðåâÿçêó åå ó îñíîâàíèÿ. Ïðè ïðîäîëüíîì ðàçðåçå íàèáîëåå ïðîñòûì è ëåãêî âûïîëíèìûì ÿâëÿåòñÿ ïðèíöèï îïåðàöèè ïî Ê. Ì. Ñàïåæêî, ïðè êîòîðîì àïîíåâðîòè÷åñêèå ïëàñòû (êðàÿ ðàçðåçà) íàêëàäûâàþòñÿ îäèí íà äðóãîé (êàê çàïàõèâàþòñÿ ïîëû ñþðòóêà). Ïðè ýòîì îäèí êðàé ðàññå÷åííîãî àïîíåâðîçà ïîäøèâàþò ê áðþøíîé ïîâåðõíîñòè äðóãîãî êðàÿ, ïîñëå ÷åãî âòîðîé êðàé (áîðò) íàêëàäûâàþò è ïîäøèâàþò ïîâåðõ ïåðâîãî, îáðàçóÿ óäâîåíèå ñòåíêè æèâîòà â îáëàñòè ãðûæåâûõ âîðîò (ñþðòó÷íûé øîâ ïî Ñàïåæêî).
Íåäîñòàòêîì ýòîãî ñïîñîáà, ïðåæäå âåñüìà ðàñïðîñòðàíåííîãî, ÿâëÿåòñÿ èíòåðïîçèöèÿ áðþøèíû ìåæäó äâóìÿ ëèñòêàìè àïîíåâðîçà, ÷òî â èçâåñòíîé ñòåïåíè ìåøàåò õîðîøåìó ñðàñòàíèþ.
 íàñòîÿùåå âðåìÿ ñîõðàíåí ïðèíöèï «ñþðòó÷íîãî øâà» ïî Ñàïåæêî, ïðè÷åì óäâàèâàåòñÿ ëèøü àïîíåâðîç. Ëó÷øèå ðåçóëüòàòû äàåò çàêðûòèå äåôåêòà â ïîïåðå÷íîì íàïðàâëåíèè ñ èñïîëüçîâàíèåì ïðèíöèïà «ñþðòó÷íîãî øâà» ïî Ñàïåæêî, ÷òî îäíîâðåìåííî ñ Ìåéî ïðåäëîæèë Ï. È. Äüÿêîíîâ. Íà VIII ñúåçäå ðîññèéñêèõ õèðóðãîâ Ô. Ô. Þðãèí ñîîáùèë, ÷òî â Áàñìàííîé áîëüíèöå (Ìîñêâà) ïî ýòîìó ñïîñîáó îïåðèðîâàëè ñ 1895 ã. Ìåòîä ïîïåðå÷íîãî óäâîåíèÿ ïðè ãðûæàõ áåëîé ëèíèè è ïóïî÷íûõ, âïåðâûå ïðèìåíåííûé è ðàçðàáîòàííûé îòå÷åñòâåííûìè õèðóðãàìè, ñëåäóåò íàçûâàòü îïåðàöèåé ÄüÿêîíîâàÌåéîÑàïåæêî.
Ïðè ñî÷åòàíèè ãðûæè áåëîé ëèíèè ñ äèàñòàçîì ïðÿìûõ ìûøö çàðàíåå îáñóæäàåòñÿ ïëàí îïåðàöèè. Ïðè äèàñòàçå, âûðàæåííîì ïî âñåé äëèíå áåëîé ëèíèè, âîïðîñ î öåëåñîîáðàçíîñòè îäíîâðåìåííîé îïåðàöèè ãðûæè è äèàñòàçà ðåøàåòñÿ èíäèâèäóàëüíî.
Íàèáîëåå öåëåñîîáðàçíûì ðàçðåçîì ÿâëÿåòñÿ ñðåäèííûé êàê îáåñïå÷èâàþùèé íàèëó÷øèé ïîäõîä ê äèàñòàçó íà âñåì åãî ïðîòÿæåíèè. Èç íàèáîëåå ïðîñòûõ ìîæíî ðåêîìåíäîâàòü îïåðàöèþ À. Â. Ìàðòûíîâà (ñì. ãëàâó «Äèàñòàçû ïðÿìûõ ìûøö æèâîòà»).
Ãðûæè ñóõîæèëüíûõ ïåðåìû÷åê ïðÿìûõ ìûøö æèâîòà
Ñóõîæèëüíûå ïåðåìû÷êè ðàñïîëàãàþòñÿ íà ïðîòÿæåíèè ïðÿìûõ ìûøö â êîëè÷åñòâå 34. Äâå âåðõíèå ïåðåìû÷êè ðàñïîëîæåíû âûøå ïóïêà, òðåòüÿ íà óðîâíå åãî è ÷åòâåðòàÿ (íåïîñòîÿííàÿ) íèæå ïóïêà. Ñóõîæèëüíûå ïåðåìû÷êè çàíèìàþò âñþ øèðèíó ïðÿìîé ìûøöû è ñðàùåíû ñ ïåðåäíåé ñòåíêîé âëàãàëèùà. Ïî çàäíåé æå ïîâåðõíîñòè ïðÿìîé ìûøöû ñóõîæèëüíûå ïåðåìû÷êè îòäåëÿþòñÿ îò âëàãàëèùà ìûøöû ðûõëîé ñîåäèíèòåëüíîé òêàíüþ. Ãðûæåâûå âûïÿ÷èâàíèÿ ðàçâèâàþòñÿ íà ó÷àñòêàõ ñîåäèíåíèÿ áåëîé ëèíèè ñ ñóõîæèëüíûìè ïåðåìû÷êàìè ïðÿìîé ìûøöû, ðàñïîëàãàÿñü ëàòåðàëüíåå áåëîé ëèíèè è ïóïêà.
Ë. Ì. Àìèíåâ íàáëþäàë áîëüíîãî ñ ãðûæåé ñóõîæèëüíîé ïåðåìû÷êè ëåâîé ïðÿìîé ìûøöû æèâîòà; íåáîëüøîå âûïÿ÷èâàíèå âïðàâëÿëîñü è ñíîâà ïîÿâëÿëîñü ïðè íàòóæèâàíèè
íà ðàññòîÿíèè 5,5 ñì âûøå ïóïêà è íà 4 ñì âëåâî îò ñðåäíåé ëèíèè. Ïðè îñìîòðå áîëüíîãî â ïîëîæåíèè ëåæà è ïðè àêòèâíîì ïîäíèìàíèè ãîëîâû è ïëå÷åâîãî ïîÿñà ñóõîæèëüíûå ïåðåìû÷êè è ãðûæåâûå âûïÿ÷èâàíèÿ õîðîøî ïðîùóïûâàþòñÿ.
Êëèíè÷åñêàÿ êàðòèíà ãðûæ ñóõîæèëüíûõ ïåðåìû÷åê ñõîäíà ñ òàêîâîé ïðè ãðûæàõ áåëîé ëèíèè. Îïåðàöèè ïðè ãðûæàõ ñóõîæèëüíûõ ïåðåìû÷åê ïðîâîäÿòñÿ òàê æå, êàê è ïðè ãðûæàõ áåëîé ëèíèè; ïðåäïî÷òèòåëåí ïîïåðå÷íûé ðàçðåç.
Источник