Операции при грыжи бохдалека

Грыжа Бохдалека — в большинстве случаев это врожденный порок, характеризуется выпячиванием грыжевого образования на слабой зоне диафрагмы. Чаще развитие грыжевого мешка появляется на левой стороне. Объясняется это анатомическими особенностями, т.к. диафрагмальное сращение с левой стороны происходит несколько позднее, нежели справа.

Грыжа Бохдалека — в большинстве случаев это врожденный порок, характеризуется выпячиванием грыжевого образования на слабой зоне диафрагмы.
Причины
Патология носит врожденный характер, приобретенный вид встречается редко.
Врожденная
Грыжа Морганьи образуется под влиянием следующих провоцирующих факторов:
- наличие у беременной женщины гестоза (токсикоза на позднем сроке);
- естественные роды при крупном плоде ребенка;
- слишком узкий родовой проход у женщины, из-за чего роды бывают с осложнениями;
- прием алкогольных напитков и курение женщиной во время беременности;
- беременная женщина длительное время принимала лекарственные средства.
Все эти факторы приводят к тому, что плевроперитонеальные складки формируются неправильно, происходит мышечная миграция в диафрагме.
Вероятность развития патологии увеличивается при следующих состояниях:
- в течение всей беременности у женщины наблюдались частые запоры;
- беременная поднимала тяжести;
- у женщины присутствуют хронические заболевания органов дыхательной системы.
Врожденный тип патологии диагностируется у детей еще в утробе матери.
Приобретенная
Диафрагмальное грыжевое выпячивание у взрослых людей встречается крайне редко. Связано это с тем, что стенки диафрагмы полностью сращены. Спровоцировать развитие патологического процесса могут следующие факторы:
- случаи переломов грудного отдела, при которых произошел диафрагмальный разрыв;
- падение с высоты на грудную клетку;
- механическая диафрагмальная травма, например, удар тяжелым предметом.
Грыжа у взрослых людей бывает истинная и ложная. При ложной форме внутренние органы не попадают в мешок.

Спровоцировать развитие патологического процесса может падение с высоты на грудную клетку.
Симптоматика
Клиническая картина зависит от возраста пациента. Если патологическое выпячивание носит врожденный характер, у младенца будут наблюдаться следующие признаки:
- сердечные ритмы смещены в правую сторону;
- дыхание ослаблено, признак наблюдается на той стороне, где сформирована грыжевое образование;
- живот имеет форму ладьи.
Т.к. патология диагностируется еще при внутриутробном развитии, сразу после родов врачи продумывают план лечения.
Если патология возникла у взрослого человека, то она проявляется следующей симптоматической картиной:
- болезненные ощущения в животе;
- жжение, частые приступы изжоги;
- частая отрыжка;
- признаки пищеводного рефлюкса.

Т.к. патология диагностируется еще при внутриутробном развитии, сразу после родов врачи продумывают план лечения.
Интенсивность признаков патологии зависит от того, какие из органов пищеварения попали в грыжевой мешок — желудок, части кишечника, селезенка. От развития грыжевого образования страдает не только пищеварительная система, но и дыхательная.
Если лечения заболевания не проводить своевременно, грыжа увеличивается в размере, начинает сдавливать легкие, отчего развиваются различные аномалии. Когда грыжа сдавливает одно или оба легких, у человека появляется сильная одышка, мучают приступы кашля, часто возникает чувство нехватки воздуха.
Диагностика
У детей в период внутриутробного развития патология диагностируется при плановом проведении ультразвукового исследования. После рождения для подтверждения диагноза младенца осматривает педиатр, собирает тщательный анамнез как ребенка, так и матери, проводит физиологическое обследование, в ходе которого прослушивает сердечный ритм.

У детей в период внутриутробного развития патология диагностируется при плановом проведении ультразвукового исследования.
Чтобы диагностировать патологическое диафрагмальное выпячивание у взрослого пациента, применяется ряд инструментальных методик:
- рентген;
- ультразвук;
- лучевая методика;
- метод компьютерной и магнитно-резонансной томографии.
Наиболее информативным методом является КТ. С его помощью можно увидеть точное месторасположение и размер образования, какие органы смещены под давлением.
Лечение
Консервативное лечение исключается. Медикаментозное лечение, физиотерапевтические процедуры и другие методики не применяются ввиду их абсолютной бесполезности. Вылечить патологию можно только путем проведения хирургического вмешательства.
Летальный исход без проведения срочной операции сразу после постановки диагноза наступает у половины пациентов. Смерть спровоцирована тем, что все параэзофагальные грыжи приводят к тяжелым последствиям.

Летальный исход без проведения срочной операции сразу после постановки диагноза наступает у половины пациентов.
Операция
Диафрагмальные грыжи, в том числе грыжа Ларрея (выпадение внутренних органов происходит в грудинно-реберную полость) — показания к срочной операции. Метод операции — лапароскопия, которая проводится под контролем специального прибора — эндоскопа, оснащенного камерой, транслирующей изображение на монитор.
В ходе операции врач высвобождает попавшие в грыжевой мешок внутренние органы, возвращает им анатомическое положение. После этого проводится сшивание разошедшихся стенок диафрагмы.
Техника наложения швов — внахлест, что позволяет предупредить повторное выпадение внутренних органов.
Проводится операция с обеспечением торакального доступа. При наличии осложнений, например, если у пациента успел развиться пищеводный рефлюкс, применяется фундопликация. Задача данной операции заключается в том, чтобы создать из биологических тканей пациента (берутся ткани желудка) специальную манжетку.

В ходе операции врач высвобождает попавшие в грыжевой мешок внутренние органы, возвращает им анатомическое положение.
Если в ходе операции обнаружится, что выпавший в мешок орган оказался поврежденным, врач проводит его ревизию. В зависимости от степени повреждения органа проводится частичная резекция его тканей или полное удаление.
Стоимость операции зависит от того, нужно ли будет врачу проводить дополнительные хирургические операции по частичному или полному удалению поврежденных внутренних органов.
Реабилитация
Чтобы восстановить работу внутренних органов и ускорить процесс выздоровления, после хирургического удаления грыжевого выпячивания необходимо соблюдать врачебные рекомендации и предписания во время реабилитационного периода.
Первые недели категорически запрещена какая-либо физическая нагрузка. В течение длительного времени исключаются занятия спортом, запрещается поднимать тяжелые предметы, делать какие-либо движения, требующие напряжения мышц грудного отдела позвоночника.

Запрещено использовать такой элемент одежды, как ремень.
Запрещено использовать такой элемент одежды, как ремень. В обязательном порядке назначается лечебная диета. Исключается употребление продуктов, которые вызывают скопление газов, могут спровоцировать запор.
Чтобы быстрее восстановить работу органов пищеварительной системы, ускорить метаболизм, рекомендуется каждый день употреблять в пищу льняное семя. Его добавляют в готовые блюда, едят просто ложкой, запивая большим количеством воды, можно насыпать семечки в кефир. Если у пациента есть склонность к запорам, перед основным приемом пищи врачи рекомендуют выпивать столовую ложку подсолнечного или оливкового масла.
Если у взрослого пациента до операции была лишняя масса тела, после хирургического вмешательства необходимо вес нормализовать путем соблюдения щадящих диет. Лишний вес может стать причиной рецидива грыжи.

Чтобы быстрее восстановить работу органов пищеварительной системы, ускорить метаболизм, рекомендуется каждый день употреблять в пищу льняное семя.
Неотложная помощь
Грыжа Бохдалека — патология, которая требует хирургического вмешательства. Если грыжа находится на ранних стадиях развития, осложнений нет, проводится тщательная подготовка к операции, пациенту назначается прохождение медицинского обследования. Когда выпячивание привело к осложнениям и нарушениям со стороны дыхательной системы и других внутренних органов, пациенту необходимо оказать неотложную помощь, чтобы не допустить летального исхода.
Оказание неотложной помощи включает следующие реанимационные манипуляции:
- интубация (необходима для облегчения дыхания, когда образование сдавило легкие);
- использование мешка Амбу для вентилирования легких;
- перевод в реанимацию — мера, обязательная для детей и взрослых пациентов;
- в тяжелых случаях — проведение оксигенации легких.
После оказания неотложной помощи, когда состояние пациента будет стабилизировано, назначается операция.

Когда выпячивание привело к осложнениям и нарушениям со стороны дыхательной системы и других внутренних органов, пациенту необходимо оказать неотложную помощь, чтобы не допустить летального исхода.
Профилактика
Диафрагмальная грыжа — тяжелая патология, которую легче предупредить, нежели потом проводить операцию с длительным реабилитационным периодом. Чтобы не допустить формирования выпячивания у младенцев, женщине во время беременности необходимо отказаться от вредных привычек. Бросить курить рекомендуется до зачатия, т.к. формирование жизненно важных органов происходит в 1-м и первой половине 2-го триместра.
Если женщина по медицинским показаниям вынуждена принимать некоторые лекарственные препараты, во время вынашивания их нужно отменить. Если сделать это невозможно, нужно проконсультироваться с врачом, чтобы специалист назначил более легкие аналоги либо скорректировал дозировку, снизив риски негативного влияния медикаментов на плод до минимума.
Warning: file_get_contents(https://www.googleapis.com/youtube/v3/videos?id=DX_Kdcqsii0&part=id,contentDetails,snippet&key=AIzaSyBneuqXGHEXQiJlWUOv23_FA4CzpsHaS6I): failed to open stream: HTTP request failed! HTTP/1.0 403 Forbidden
in /var/www/u0833354/data/www/vseogryzhe.ru/wp-content/plugins/morkovnaya_fotogalereya/morkovnaya_fotogalereya.php on line 104
Warning: file_get_contents(https://www.googleapis.com/youtube/v3/videos?id=Utjpnd4v0NY&part=id,contentDetails,snippet&key=AIzaSyBneuqXGHEXQiJlWUOv23_FA4CzpsHaS6I): failed to open stream: HTTP request failed! HTTP/1.0 403 Forbidden
in /var/www/u0833354/data/www/vseogryzhe.ru/wp-content/plugins/morkovnaya_fotogalereya/morkovnaya_fotogalereya.php on line 104
Warning: file_get_contents(https://www.googleapis.com/youtube/v3/videos?id=_5p2sunxlhg&part=id,contentDetails,snippet&key=AIzaSyBneuqXGHEXQiJlWUOv23_FA4CzpsHaS6I): failed to open stream: HTTP request failed! HTTP/1.0 403 Forbidden
in /var/www/u0833354/data/www/vseogryzhe.ru/wp-content/plugins/morkovnaya_fotogalereya/morkovnaya_fotogalereya.php on line 104
У взрослых людей единственным способом профилактики возникновения грыжи является предупреждение травм грудной клетки. Если же механического повреждения грудной клетки и диафрагмы избежать не удалось, нужно пройти соответствующее лечение и раз в 1-1,5 года делать контрольный рентген.
Источник
Грыжа Бохдалека — это серьезная патология диафрагмы. Чаще всего она носит врожденный характер. Примерно 1 из 3000 младенцев появляется на свет с этим заболеванием. В медицине грыжей называют выпячивание внутренних органов через отверстие. В области диафрагмы грыжевые патологии возникают довольно часто. Здесь расположены органы брюшной полости, такие как кишечник, желудок, селезенка, сальник. Их попадание в грыжевое отверстие сопровождается нарушениями дыхания и сердечной деятельности.
Анатомия диафрагмы
Диафрагма представляет собой мышцу, которая отделяет грудь от брюшной полости. Эта часть мускулатуры принимает активное участие в дыхании. Кроме этого, диафрагма способна регулировать внутрибрюшное давление.
В области почек расположены пояснично-реберные треугольники, которые очень подвержены грыжевым отклонениям. Один из них называется треугольником Бохдалека. Именно в этой зоне и локализуется диафрагмальная грыжа Бохдалека.
Развитие диафрагмы начинается на 3 неделе развития плода, а заканчивается к 8-10 неделе. В этот период формируются и органы брюшной полости. Если происходит нарушение сращения плевры и диафрагмы, то части кишечника, желудка или селезенки могут попасть в образовавшееся пространство. Таким образом, грыжа Бохдалека образуется чаще всего во внутриутробный период с 3 по 10 неделю развития эмбриона.
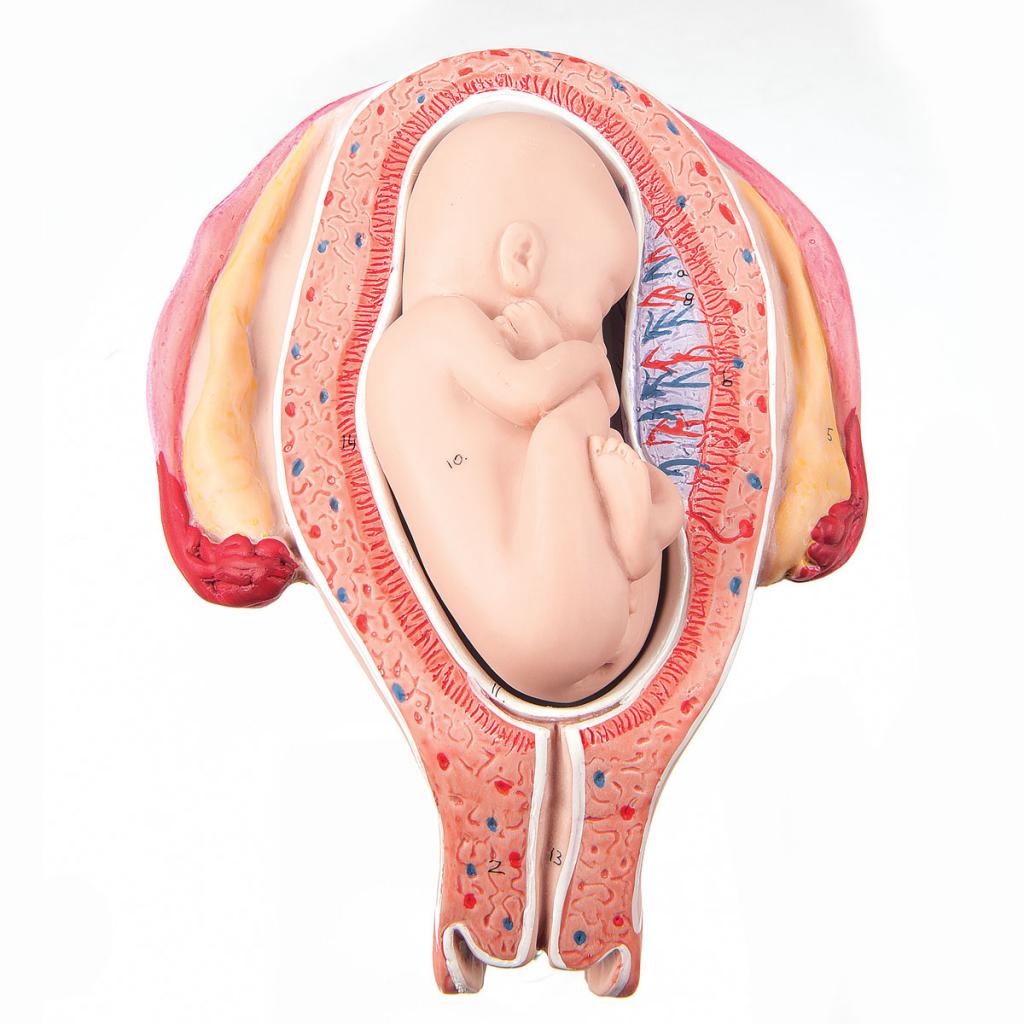
В большинстве случаев грыжа появляется с левой стороны. Это связано с тем, что печень препятствует попаданию органов в отверстие. Правосторонние грыжи отмечаются примерно в 20 % случаев. Кроме этого, над левой почкой в диафрагме находится отверстие Бохдалека, через которое нередко выходит грыжа. Патология гораздо чаще отмечается у мальчиков, чем у девочек.
Причины грыжи
Так как грыжа Бохдалека чаще всего носит врожденный характер, то причиной патологии является различные неблагоприятные воздействия, которым подвергается беременная женщина. Спровоцировать такое отклонение у будущего ребенка могут следующие факторы:
- токсикоз беременности в первом триместре;
- прием спиртного и курение на ранних сроках вынашивания плода;
- хронические болезни органов дыхания у будущей матери;
- подъем тяжестей во время беременности;
- употребление лекарственных препаратов беременной женщиной.
К грыже у младенца могут привести и тяжелые роды. Патология нередко отмечается при появлении на свет чрезмерно крупного ребенка, особенно если он проходил через узкие родовые пути.
Грыжа Бохдалека у взрослых чаще всего возникает после травм (падения или ранения). Также к развитию патологии могут привести болезни ЖКТ и органов дыхания, ожирение. Диафрагмальные грыжи чаще образуются у людей старше 50 лет из-за возрастных изменений.
Симптоматика
Если заболевание отмечается в младенческом возрасте, то основным симптомом патологии являются нарушения дыхания и работы сердца, так как грыжа давит на средостение. Отмечаются следующие проявления:
- слабое дыхание;
- смещение вправо сердечного толчка и сердечного ритма;
- втянутый живот ладьевидной формы.
При этом у новорожденного не наблюдается болей в животе. Симптоматика выражена слабо. Однако грыжа представляет большую угрозу для жизни ребенка. Без лечения малыш может погибнуть от нарушений дыхательной и сердечной деятельности.
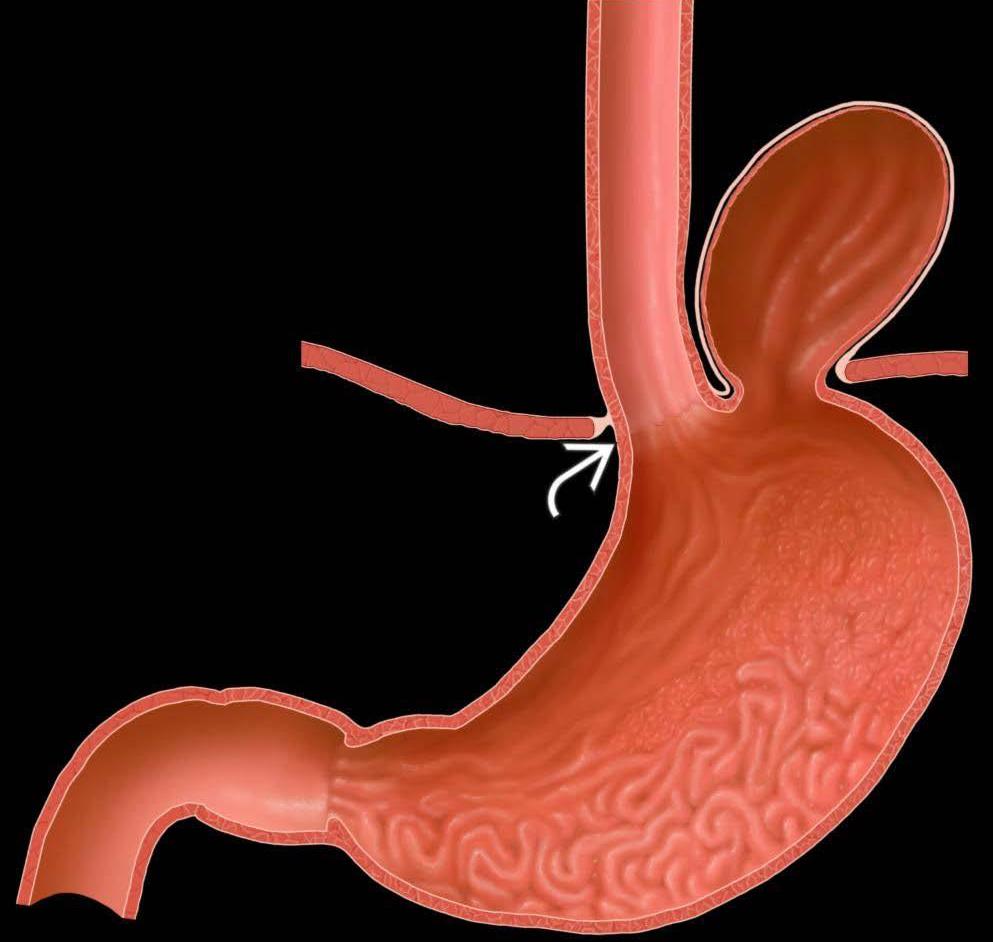
У взрослых людей преобладает желудочно-кишечная симптоматика. Больной жалуется на следующие проявления:
- изжогу;
- жгучую боль в груди и животе;
- рвоту после приема пищи;
- затруднение дыхания после еды;
- отрыжку.

При прослушивании больного фонендоскопом можно услышать плеск. В дальнейшем у пациента прогрессируют нарушения дыхания и сердечной деятельности из-за сдавливания органов грыжей.
Диагностика
Диагностикой такой грыжи у детей занимается врач-педиатр. Взрослым людям следует обратиться к торакоабдоминальному хирургу. Этот специалист занимается патологиями диафрагмы. Назначают следующие исследования:
- компьютерную томографию (КТ);
- рентгенографию;
- МРТ;
- УЗИ.
Грыжа Бохдалека на КТ отчетливо определяется в следующих случаях:
- При выпадении желудка. Данная патология приводит к скоплению жидкости в левой части грудной полости.
- При выпадении тонкой кишки. Определяются темные или светлые участки на фоне легких.
- При смещении селезенки или печени. Обнаруживается затемнение на фоне легкого.
Компьютерная томография позволяет определить размер и локализацию грыжевого отверстия, а также структуру выпавших внутренних органов.
Грыжа Бохдалека на КТ у взрослых выглядит как крупное образование с низкой плотностью, имеющее четкие контуры. У новорожденных отмечается смещение сердца в правую сторону.
Лечение и прогноз
Вылечить грыжу Бохдалека можно только хирургическим способом. Консервативная терапия в данном случае неэффективна.
В условиях стационара проводят операцию. Грыжевой мешок вскрывают. Если ущемленные органы не подверглись некротическим изменениям, то их вправляют. Если имеется омертвение тканей, то проводят резекцию пораженных участков. Затем грыжевое отверстие закрывают собственными тканями или специальной сеткой и зашивают рану.
Взрослым пациентам после операции рекомендуется избегать физических нагрузок, особенно поднятия тяжестей. Необходимо соблюдать щадящую диету и не употреблять пищу, раздражающую желудок и кишечник. После принятия еды не следует приседать или лежать. Если у больного имеется лишний вес, то рекомендуется похудение.
Смертность детей при грыже Бохдалека достигает 30-50 %. Поэтому операция необходима. Хирургическое вмешательство помогает спасти жизнь малышу и улучшить качество жизни взрослого.
Профилактика
Как предотвратить диафрагмальную грыжу? Эта патология чаще всего формируется во внутриутробный период. Поэтому беременной женщине необходимо избегать подъема тяжестей, приема алкоголя, употребления лекарственных препаратов, а также курения. При несоответствии размеров плода и родовых путей следует сделать операцию кесарева сечения. Если у беременной имеются признаки раннего токсикоза, то необходимо обратиться к гинекологу и пройти лечение.
Взрослым людям необходимо избегать травмирования реберно-поясничной области и своевременно излечивать болезни органов пищеварения и дыхания. Важно также следить за своим весом, так как ожирение является одной из причин появления грыжи в зрелом возрасте. При возникновении таких симптомов, как тошнота и затруднение дыхания после приема пищи, нужно обратиться к специалисту и пройти диагностику.
Источник
Грыжа Бохдалека является истинной патологией заднебоковой части диафрагмы, которая поражает плод еще в утробе матери и в 50% случаев приводит к смерти новорожденных. Она возникает у эмбрионов уже на 3 неделе беременности и завершает свое развитие к 8-9 неделе со дня зачатия плода. По статистике заболевание развивается у 1 из 3000 младенцев и чаще встречается у мальчиков, чем у девочек. Редко грыжа такого вида формируется у взрослых.

Грыжа Бохдалека является истинной патологией заднебоковой части диафрагмы, которая поражает плод еще в утробе матери.
Причины
Эта патология представляет собой щель в диафрагме, образующуюся между плевральными (легочными) складками и перитонеальными (брюшными) тканями. Они из-за дефекта формирования срастаются медленно и с нарушениями, что приводит к развитию грыжевого мешка. Через образовавшуюся щель часть органов брюшной полости (селезенка, желудок, тонкий кишечник) смещается в грудную клетку и давит на легкие, затрудняя дыхание младенца.
Заболевание получило свое название из-за локализации отверстия диафрагмы – в треугольнике Бохдалека, находящемся в месте соединения поясничного отдела и ребер над левой почкой, ведь большинство всех выявленных случаев патологии развивается с левой стороны диафрагмы.
Правосторонняя грыжа мышечной перегородки встречается реже из-за расположенной под ней печени, которая препятствует проникновению внутрь грудной клетки органов пищеварения.
Аксиальная хиатальная грыжа.
Симптомы паховой грыжи у женщин.
Грыжа пищеводного отверстия диафрагмы: симптомы. Подробнее>>
Врожденная
Эта патология появляется в развивающемся организме по разным причинам, но чаще зависит от состояния здоровья будущей матери и от того, какой образ жизни она ведет.
Факторами, влияющими на появление врожденной грыжи Бохдалека, являются:
- Осложнение (гестоз) беременности в первом ее триместре.
- Периодические запоры у женщины.
- Поднятие тяжестей во время вынашивания ребенка.
- Хронические дыхательные заболевания женщины.

К факторам, влияющим на появление врожденной грыжи Бохдалека относятся периодические запоры у женщины.
Если будущая мать в первые месяцы беременности злоупотребляет курением и алкоголем, а также принимает наркотики или сильные лекарственные препараты, то это тоже может явиться причиной развития у эмбриона грыжи мышечной перегородки.
Приобретенная
Крупный младенец может приобрести заболевание во время родов, осложненных прохождением через узкие родовые пути матери. У мужчин и женщин патология может возникнуть в случае травмы, полученной при падении, или из-за ранения в область диафрагмы.
Симптоматика
У детей, которые рождаются с грыжей Бохдалека, о ее наличии свидетельствует затрудненное или слабое дыхание. Распространенным симптомом считается нарушение деятельности сердца. Поскольку этот орган смещается в правую часть грудной клетки, у новорожденных можно услышать сердечные толчки с этой стороны, а не слева. Если посмотреть на тело младенца внимательно, можно заметить, что его живот западает внутрь, становится ладьевидным.
У взрослых симптомы проявляются не сразу, но затем клиническая картина характеризуется отрыжкой, изжогой, рвотой после приема еды, т. к. желудочный сок попадает в мышечную трубку пищеварительного канала, приводя к пищеводному рефлюксу. Человек жалуется на боли в области живота и груди, сопровождаемые жжением и затрудненным дыханием, и на урчание в грудной клетке.
Диагностика
Обнаружить патологию у беременных удастся с помощью ультразвука. УЗИ позволяет выявить смещение сердца влево или вправо и нахождение в области грудной клетки несвойственных для нее органов.
При наличии вышеописанных симптомов заболевания у взрослых им нужно обратиться к терапевту.
У младенцев предварительный диагноз устанавливается путем сбора анамнеза и визуального осмотра, в ходе которого врач замечает ладьевидный живот и прощупывает его пальцами.
При помощи стетоскопа прослушивают дыхание ребенка и устанавливают его нарушенный характер.
Для подтверждения наличия грыжи Бохдалека пациентам назначают УЗИ, из методов лучевой диагностики используют рентген и компьютерную томографию (КТ).
Наиболее информативным способом считается КТ, т. к. с ее помощью врачи видят месторасположение грыжевых ворот и их размер, а также органы брюшины, выпавшие в плевральную полость. Если изменилась локализация желудка, на КТ увидят наличие жидкости с левой стороны грудины. О том, что внутрь мешка попали петли кишечника или селезенка, будет свидетельствовать затемнение в области правого или левого легкого.

Наиболее информативным способом считается КТ, т. к. с ее помощью врачи видят месторасположение грыжевых ворот и их размер, а также органы брюшины, выпавшие в плевральную полость.
Благодаря лучевым методам диагностики, врачи могут дифференцировать патологию Бохдалека от грыжи Ларрея. При ней органы ущемляются в область грудино-реберного пространства. Удается отличить истинную патологию от ложной, в последнем случае пристеночный перитонеальный листок, образующий мешок, отсутствует. Обнаружив органы брюшины в пояснично-реберном отделе мышечной перегородки, врачи исключают наличие параэзофагальной грыжи, при ней желудок смещается к пищеводу.
Установив точный диагноз, незамедлительно приступают к лечению.
Лечение
Чтобы избежать летального исхода новорожденного, врачи, обнаружив патологию на УЗИ, начинают спасать плод еще в утробе матери. Самым эффективным видом лечения грыжи диафрагмы считается фетоскопическая коррекция, выполняемая хирургом на 22-25 неделе беременности при помощи эндоскопа, вводимого через плаценту внутрь органов эмбриона. Операция называется баллонной окклюзией трахеи. Ее целью является предотвращение гипоплазии (недоразвития) легочной ткани, которая вызывает проблемы с дыханием у новорожденного и является причиной его смерти.
Метод заключается в том, что в трахею плода по тончайшим трубкам вводят миниатюрный латексный баллончик и он создает препятствие для выхода из легких их жидкого секрета. Это приводит к растяжению органов дыхания, а воздухоносные пути начинают усиленно расти. Увеличившиеся ткани выталкивают из грудной клетки желудок или часть печени в область брюшины.
После проведения фетоскопической хирургии у женщин случаются преждевременные роды (на 34 неделе). Баллончик врачи убирают либо перед появлением ребенка на свет, либо после него. Благодаря окклюзии трахеи шансы выжить у детей увеличиваются с 50 до 80%.
Если диафрагмальная грыжа появилась у ребенка при сложных родах, врачи должны немедленно провести интубацию трахеи, чтобы младенец мог дышать. Затем его переводят в реанимационное отделение, где делают новорожденному искусственную вентиляцию легких (ИВЛ), применяя мешок Амбу. Младенцу вводят паралитические препараты, чтобы он не заглатывал воздух.
После этого патологию устраняют оперативным путем. Для этого маленькому пациенту внутривенно вводят формиат натрия и делают ингаляции оксидом азота для расширения легочных артерий.
Во время хирургического вмешательства органы пищеварения перемещают из грудной клетки в брюшину, а дефект диафрагмы устраняют, укрепив большие грыжевые ворота синтетической сеткой или зашив щель.
Взрослым пациентам назначают медикаменты для снижения неприятных симптомов (изжоги, боли). К ним относятся: Альмагель, Омепрозол, Цизаприд и Роксатидин. Комплексная терапия включает в себя диету и лечебную физкультуру. При больших размерах грыжи Бохдалека ее устраняют методом лапароскопии.
При ранениях грудной клетки или в случаях, когда желудок не удается опустить в область брюшины, выполняют торакоскопию. Она заключается в том, что путем торакального доступа через специальные инструменты в область с патологией вводят эндоскоп и устраняют нарушение. Хотя стоимость этой операции выше способа абдоминальной хирургии, часто только она способна помочь.
Неотложная помощь
Методами неотложной помощи для новорожденных являются ИВЛ и интубация трахеи. Они позволяют снизить процент летального исхода в первые часы жизни младенца, когда нужно успеть провести операцию по устранению патологии. Взрослым помогает внутривенное введение хлорида кальция перед хирургическим вмешательством.

К методам неотложной помощи относится интубация трахеи. Они позволяют снизить процент летального исхода.
Период восстановления
Жизнь грудничка после операции поддерживается с помощью ИВЛ, затем он начинает дышать самостоятельно. Позже у младенцев может развиться повторное выпячивание органов, грыжа Морганьи (грудино-реберного отдела) или разрыв диафрагмы, поэтому врачам нужно следить за составом крови детей и за другими показателями. Для восстановления младенцу требуется около месяца. В это время следует оберегать его от ОРЗ и ОРВИ.
После операции взрослые должны голодать 2 дня, затем в течение 3 недель соблюдать диету. Пациентов выписывают на 3-4 день, через неделю им разрешают выполнять легкую работу. Через 30 дней после операции человек должен прийти на осмотр. В первый год после хирургического вмешательства нужно 1 раз в квартал сдавать анализы и проходить эндоскопию.
Профилактика заболевания
Чтобы предотвратить возможность развития болезни у эмбрионов, беременным необходимо вести правильный образ жизни и делать УЗИ.
При выявлении крупных размеров плода женщине нужно рожать с помощью кесарева сечения. Взрослым людям стоит избегать травм диафрагмы, правильно питаться.
Источник
