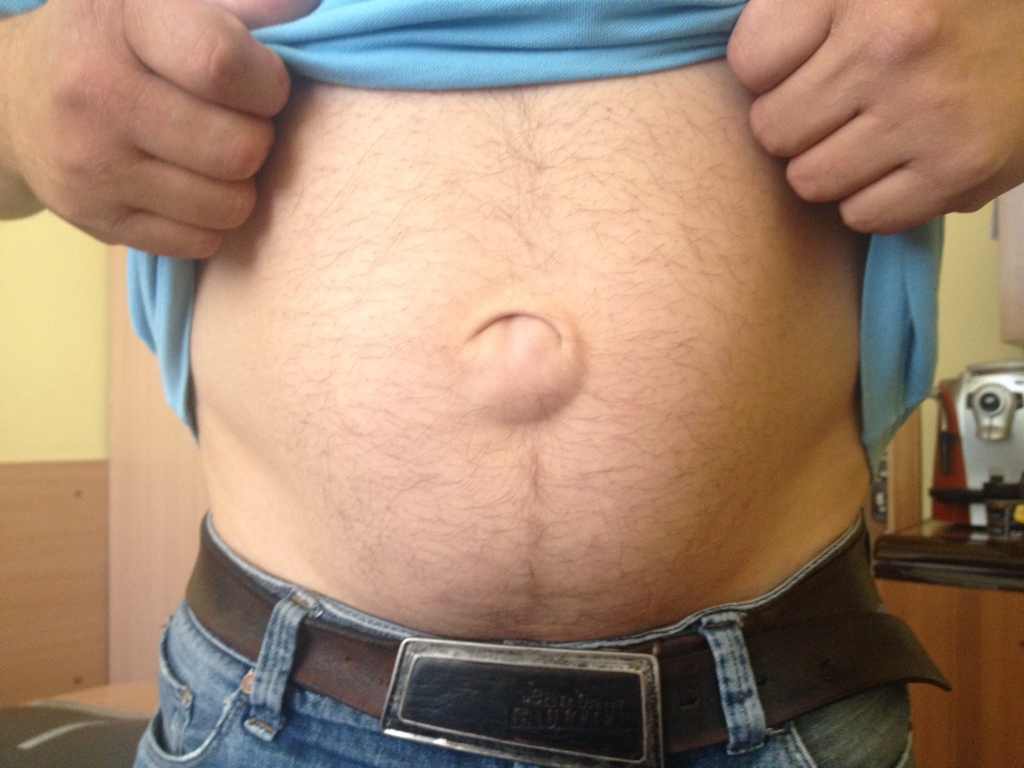
Операция грыжа в цкб 1
Любая грыжа лечится только хирургическим путем. Лекарства, массаж, народные средства не избавят от патологического образования, а в некоторых случаях могут ухудшить состояние. Затягивая с операцией, пациенты рискуют собственным здоровьем, так как без хирургического вмешательства возможны ущемление грыжи и развитие некроза. Это самые опасные последствия, которые способны привести к перитониту. Избежать серьезных осложнений позволяет своевременно проведенная лапароскопическая герниопластика. У данного вида хирургического лечения мало противопоказаний и много преимуществ по сравнению с традиционными методами удаления грыжевых выпячиваний.
Как распознать грыжу?
Грыжа может появиться на любом истонченном участке стенок брюшной полости. Чаще всего образования диагностируют в области пупка или паха. Это одна из патологий, которые человек может выявить у себя сам. Крупные грыжи выпячиваются и хорошо заметны. Небольшие можно обнаружить при прощупывании. Симптомы заболевания не всегда наблюдаются сразу после появления грыжевого выпячивания, в отсутствие лечения со временем могут появиться:
- болезненные ощущения;
- частое мочеиспускание;
- проблемы с пищеварением (метеоризм, тошнота, рвота);
- нарушения менструального цикла (при паховой грыже у женщин).
Для устранения патологии хирург может предложить лапароскопическую герниопластику. На сегодняшний день это самый малотравматичный и комфортный вариант лечения, но назначают его только при отсутствии противопоказаний и после тщательного обследования.
Показания и противопоказания к проведению операции
Единственное показание к проведению хирургического вмешательства – наличие паховой либо пупочной грыжи. Операция необходима вне зависимости от расположения и размеров выпячивания.
Абсолютных противопоказаний к проведению герниопластики нет. К относительным относятся беременность, тяжелые заболевания дыхательной и сердечно-сосудистой систем, ранее проведенные операции в брюшной полости (удаление матки, аппендэктомия и др.), проблемы со свертываемостью крови. Окончательное решение о выборе метода принимается лечащим врачом. Если есть возможность выбирать между несколькими одинаково приемлемыми способами выполнения вмешательства, учитываются также пожелания пациента.
Как проводится лапароскопическая герниопластика?

Грыжесечение выполняется эндоскопическим способом. Хирург визуально контролирует ход процедуры с помощью увеличительной оптики и мониторов.
Операция проводится в несколько этапов:
- Через 3–4 прокола в брюшной стенке врач вводит инструменты, с помощью которых удаляется грыжевой мешок.
- Проводится пластика грыжи. Долгое время для закрытия грыжевых ворот использовали собственные ткани человека. Но у такого метода оказалось много минусов. Недостаточная прочность тканей приводила к нарушению анатомии живота и возникновению рецидивов. Сейчас при проведении герниопластики применяются сетчатые имплантаты, изготовленные из гипоаллергенных синтетических материалов. После пластики сетка хорошо приживается и обрастает соединительной тканью.
- Выполняются обработка ран и наложение косметических швов.
Эндоскопическая герниопластика может проводиться под общим наркозом, местной или эпидуральной анестезией. Выбор зависит от размеров и расположения грыжи, общего состояния больного.
Герниопластика в Москве
Плановые операции по удалению грыжи более безопасны и эффективны, чем выполненные по экстренным показаниям, поэтому желательно обратиться за медицинской помощью при первых же подозрениях на эту патологию. Опытные специалисты ЦКБ РАН выполнят диагностику и подберут наиболее безопасный, малотравматичный и доступный по цене вариант лечения.
После грыжесечения можно пройти реабилитацию в стационаре клиники. Для восстановления достаточно 2–3 дней. Для каждого пациента разрабатывается индивидуальная реабилитационная программа. Под наблюдением врачей реабилитация и выздоровление проходят быстрее.
Для записи на прием и уточнения стоимости услуг можно позвонить по телефону +7 (499) 400 47 33 или воспользоваться специальной формой на сайте.
Источник

Данный вид грыж образуется после различных операций на органах брюшной полости. Причем чем больше рана и длиннее послеоперационный шов, тем выше вероятность развития грыжевого выпячивания. Образовавший после первичной операции рубец подвержен целому ряду воздействий давления и тяги (внутрибрюшное давление, сокращение мышц брюшного пресса). В некоторых случаях он не справляется с нагрузкой и тогда возникает грыжа.
Обычно послеоперационная грыжа формируется через 1-2 года после c момента проведения оперативного вмешательства. Грыжа существенно снижает качество жизни больного, принося иногда больше страданий, чем та болезнь, по поводу которой выполнялось оперативное вмешательство. Послеоперационные грыжи весьма разнообразны по форме и размерам грыжевых ворот, характеру изменений анатомических изменений мышц, апоневрозов, фасций передней брюшной стенки.
Причины и лечение
Предрасполагающими факторами для образование грыжи являются нагноение, воспаление операционной раны, чрезмерная физическая нагрузка на неокрепший рубец сразу после выписки из клиники, технические ошибки, допущенные хирургом в ходе первичной операции, снижение регенераторных способностей и защитных сил организма (пониженный иммунитет). Нельзя отрицать, что такие явления в послеоперационном периоде как сильный кашель, рвота, запоры плохим образом сказываются на неокрепшем рубце.
Чаще всего данный вид грыж возникает у пациентов с избыточным весом, особенно у женщин, поскольку для них характерна наследственная функциональная недостаточность поддерживающей ткани. Отягощающим моментом у больных с послеоперационными вентральными грыжами является наличие в рубцовых тканях очагов дремлющей инфекции (старый шовный материал). Кроме того, после первой операции органы брюшной полости часто интимно прирастают к послеоперационному рубцу, что значительно затрудняет работу хирургу.
У таких больных грыжесечение можно дополнить удалением избыточного жирового фартука (абдоминопластика). При грыжах средних и больших размеров операция проводится только под общим эндотрахеальным наркозом, поскольку необходимо максимально расслабить больного и произвести тщательную ревизию органов живота с рассечением спаек имеющихся в грыжевом мешке и брюшной полости.
Если дефект не очень велик и изменения окружающих мышц незначительный — можно выполнить пластику местными тканями. При этом рубцовоизмененные края грыжевых ворот экономно иссекаются так как рубцы почти не срастаются между собой и в них находится старый шовный материалы, представлющие собой не что иное как очаги инфекции. Затем мышечно-апоневротические ткани, брюшина сшиваются между собой край в край, либо в виде дупликатуры (края перекрывают друг друга на 2-3 см как полы двубортного пиджака).
Однако основным недостатком подобных операций является большая травматичность и высокий процент рецидива заболевания (10-20%). Причем размеры повторно образующейся грыжи значительно больше первичной.
В последние годы предпочтение отдается пластике с использованием сетчатого протеза. Преимуществом таких вмешательств является высокая надежность, меньшая травматичность, короткие сроки послеоперационной реабилитации, высокое качество жизни больных в отдаленном периоде. При первом варианте после предварительной подготовки, края грыжевых ворот просто сшиваются между собой, а затем сверху, укрывая шов, пришивается полипропиленовая сетка. В других случаях сетчатый протез располагается и фиксируется под мышцами передней брюшной стенки. И в первом и во втором случаях сетка прикрепляется к малоизмененным тканям и берет на себя основную механическую нагрузку, предупреждая прорезывания швов и расхождение сшитых мышечно-апоневротических тканей. После применения данного варианта герниопластики количество рецидивов не превышает 2-5%. Поэтому в последние годы ненатяжная пластика является операцией выбора у больных с послеоперационными вентральными грыжами.
Источник
Ведущее нейрохирургическое отделение
Нейрохирургическое отделение было основано в 2011 году и остается ведущим нейрохирургическим отделением в системе Управления делами Президента РФ. Мы ежегодно выполняем более 600 операций на позвоночнике, спинном мозге и головном мозге. Являемся общероссийским лидером по числу операций при лечении межпозвонковых грыж, стенозов и листезов с установкой транспедикулярных систем на PEEK-rod (ПИК-стержнях). У наших специалистов колоссальный опыт нейрохирургических операций, а наша операционная оснащена самым современным оборудованием.
Опытные нейрохирурги
Наша команда — это лучшие врачи-нейрохирурги с колоссальным опытом операций на позвоночнике и головном мозге. Каждый врач имеет узкую специализацию, ежедневно проводит операции и способен предоставить высочайший уровень помощи по своему направлению. Мы выполняем более 60% от общего числа проводимых в России операций по удалению межпозвонковой грыжи с установкой передовой системы стабилизации на PEEK-rod.
Новейшее оборудование
Наша операционная оснащена по последнему слову техники и имеет мощнейший потенциал для выполнения самых сложных операций. Интраоперационный микроскоп «следующего» поколения, 3D-навигационная станция, нейрофизиологический монитор, различное эндоскопическое, лазерное, ультразвуковое оборудование и многое другое.
Передовые технологии и имплантаты
Мы на практике применяем последние достижения нейрохирургии и выполняем операции в соотвествии с мировыми трендами. Результаты нашей работы и ежегодные международные конференции лишь доказывают, что вам больше нет смысла ехать на лечение за границу: в нашем отделении вы получите максимально качественную высокотехнологичную помощь на уровне клиник с мировым именем.
Сайт отделения: spinalsurgery.ru
Что мы лечим
Лечение заболеваний позвоночника и спинного мозга:
- Межпозвоночная грыжа (грыжа межпозвонкового диска);
- Стеноз позвоночного канала;
- Спондилолистез (листез позвоночника);
- Артроз межпозвонковых суставов (фасеточный болевой синдром);
- Компрессионный перелом позвонка;
- Острая травма позвоночника и спинного мозга;
- Травматическая болезнь спинного мозга;
- Экстрамедуллярные опухоли;
- Интрамедуллярные опухоли;
- Сосудистая патология спинного мозга.
Лечение заболеваний головного мозга:
- Опухоли головного мозга;
- Мальформация Киари;
- Гидроцефалия;
- Черепно-мозговая травма;
- Гемифациальный спазм;
- Аневризма сосудов головного мозга;
- Артериовенозная мальформация;
- Заболевания сонных артерий;
- Геморрагический инсульт;
- Невралгия тройничного нерва.
Лечение заболеваний периферической нервной системы:
- Травма периферической нервной системы;
- Карпальный туннельный синдром.
Методы лечения заболеваний позвоночника и спинного мозга
Методы лечения межпозвоночной грыжи:
- Нуклеопластика ─ удаление межпозвоночной грыжи при помощи холодной плазмы или электромагнитного поля;
- Гидропластика ─ лечение межпозвоночной грыжи путем вымывания содержимого диска напором физраствора;
- Интерламинарное удаление грыжи диска с межостистой стабилизацией;
- Трансфасеточное удаление грыжи диска со стабилизацией 360°;
- Трансфасеточное удаление грыжи диска со стабилизацией на PEEK-стержнях;
- Удаление грыжи диска с имплантацией искусственного диска;
- Удаление грыжи диска: переднешейный спондилодез с использованием кейджа;
- Эндоскопическое удаление грыжи диска;
- Удаление грыжи диска через косонаправленное высверливание.
Методы лечения стеноза позвоночного канала:
- Двусторонняя интраканальная декомпрессия со стабилизацией и вертебропластикой.
Методы лечения стондилолистеза:
- Спондилодез — стабилизация сегмента позвоночника с использованием импланта.
Методы лечения фасеточного болевого синдрома:
- Фасетопластика ─ лечение фасеточного синдрома путем восстановления в суставе объема синовиальной жидкости;
- Радиочастотная деинервация ─ лечение фасеточного синдрома путем коагуляции нервных окончаний электромагнитным полем.
Методы лечения компрессионного перелома позвонка:
- Чрескожная вертебропластика позвонка.
Методы лечения заболеваний головного мозга
Методы лечения опухолей головного мозга:
- Удаление опухолей различной локализации;
- Стереотаксическая биопсия опухолей головного мозга;
- Стереотаксическая аспирация опухолевых кист и имлантация резервуара Оммайа;
- Эндоскопическое удаление аденом гипофиза и краниофарингиом.
Методы лечения мальформации Киари:
- Декомпрессия краниовертебрального перехода;
- При сопутствующей гидроцефалии – ЭТВ в качестве первого этапа лечения.
Методы лечения гидроцефалии:
- Вентрикулоперитонеальное шунтирование;
- Люмбоперитонеальное шунтирование;
- Эндоскопическая вентрикулостомия III желудочка.
Методы лечения черепно-мозговой травмы:
- Удаление острых гематом различной локализации;
- Закрытое наружное дренирование хронических гематом и гигром;
- Краниопластика со стереолитографическим моделированием.
Методы лечения гемифациального спазма:
- Васкулярная декомпрессия лицевого нерва.
Методы лечения аневризмы сосудов головного мозга:
- Клипирование аневризм артерий головного мозга.
Методы лечения артериовенозной мальформации:
- Иссечение артериовенозных мальформаций.
Методы лечения заболеваний сонных артерий:
- Каротидная эндартерэктомия.
Методы лечения геморрагического инсульта:
- Локальный фибринолиз внутримозговых гематом нетравматического генеза.
Методы лечения невралгии тройничного нерва:
- Васкулярная декомпрессия корешка тройничного нерва.
Методы лечения заболеваний периферической нервной системы
Методы лечения карпального туннельного синдрома:
- Эндоскопическая резекция поперечной связки.
Заведующий нейрохирургическим отделением кандидат медицинских наук, Заслуженный врач России Мышкин Олег Анатольевич, врач-нейрохирург.

Мышкин Олег Анатольевич
Врач-нейрохирург, к.м.н., Заслуженный врач России, заведующий нейрохирургическим отделением.
Центр хирургии
Отделения хирургической службы больницы оказывают медицинскую помощь больным, которые нуждаются в хирургическом лечении с использованием высокотехнологичных медицинских технологий.
Телепередачи с участием врачей отделения.
Телепрограмма «Доктор И» на ТВЦ про инновационный метод хирургии гипофиза «в четыре руки» с участием научного руководителя по оториноларингологии К.Э. Клименко и нейрохирурга А.В. Царикаева от 18.09.2019 г.
Выпуск программы «О самом главном» на телеканале Россия с участием нейрохирурга ЦКБ А.А. Реутова от 14.03.2019 г.
Выпуск программы «Чудо техники» на НТВ с участием сомнолога ЦКБ Лебедевой Д.Д. и нейрохирурга ЦКБ Реутова А.А. от 10.03.2019 г.
Телепрограмма «О самом главном» на телеканале «Россия 1» с участием нейрохирурга отделения нейрохирургии ЦКБ А.А. Реутова от 7.02.2019 г.
Серия передач с врачом нейрохирургического отделения ЦКБ А. Реутовым.
«Чудо техники» на НТВ. «Тайны сна — зачем он нужен и как высыпаться?» с участием врача нейрохирургического отделения ЦКБ А. Реутова (с 16 мин. 00 с.).
Источник
При образовании межпозвонковой грыжи поврежденный диск сдавливает нервные корешки. Это приводит к сильным болям и онемению конечностей. Лечить данное нарушение врачи предпочитают щадящими консервативными методами, но в сложных случаях нередко требуется операция. Для нормализации двигательных функций пациенту могут предложить микрохирургическое удаление грыжи (микродискэктомию). Такие операции отличаются минимальным вмешательством в организм и коротким (до 1,5 месяцев) периодом реабилитации.
Показания к микродискэктомии. Достоинства метода
Микрохирургическое удаление грыжи возможно при наличии патологических образований в любой части позвоночника. Чаще всего таким путем лечатся грыжи в шейном и поясничном отделах. Цель нейрохирургической операции – устранить давление грыжевого выпячивания на нервные корешки. Это позволяет купировать прогрессирующие боли, снять отечность, нормализовать двигательные функции. Риск послеоперационных осложнений при выполнении микродискэктомии минимален.
К другим преимуществам лечебного метода относятся:
- Высокая эффективность. В 95% случаев удается добиться полного восстановления организма.
- Быстрота. Операция обычно длится всего 20–30 минут. Длительной госпитализации не требуется.
- Щадящее обезболивание. Обычно выполняется эпидуральная анестезия, которую организм переносит легче, чем общий наркоз.
Как проводится микрохирургическое удаление грыжи?
При жалобах на боли в спине, онемение конечностей и снижение подвижности пациентам назначают лабораторные анализы и аппаратные исследования (КТ, МРТ, рентген). Если диагноз «грыжа межпозвонкового диска» подтверждается, в незапущенных случаях врачи сперва проводят консервативное лечение. Микрохирургическое удаление грыжи выполняется при отсутствии положительных результатов через 4–6 недель после начала терапии.
При микрохирургическом удалении межпозвонковой грыжи применяются современные оптические приборы и инструменты для малоинвазивных вмешательств.
Основные этапы операции:
- Пациента укладывают на живот или на бок. Выполняют обезболивание.
- Врач делает небольшой продольный разрез (2–3 см) в области поврежденного диска.
- Под контролем микроскопа в рану вводится расширитель. Мышечные волокна и сдавленный нерв аккуратно отодвигаются в стороны. Грыжевое образование удаляется.
- Проводится санация раны, накладываются швы и стерильная повязка.
Возвращение к привычному ритму жизни после микродискэктомии происходит быстрее, чем при обширных хирургических вмешательствах, однако некоторые ограничения все же есть. В течение 1 месяца нельзя резко наклоняться, поднимать тяжести, долго сидеть. Для более быстрого восстановления пациенту назначают занятия ЛФК и физиотерапевтические процедуры.
Безболезненные микрохирургические операции в ЦКБ РАН
Межпозвонковые грыжи имеют разные размеры и локацию. В ЦКБ РАН лечат все виды патологий в любых участках позвоночника. Нейрохирургические операции требуют высочайшего мастерства врачей. Наши хирурги обладают достаточным опытом и квалификацией для проведения таких процедур. Для каждого пациента разрабатывается индивидуальная лечебно-реабилитационная программа.
Узнать о стоимости лечения в Москве и записаться на предварительную консультацию можно онлайн или по телефону +7 (499) 400 47 33.
Источник