От чего грыжа у детей
Дата публикации 13 декабря 2019Обновлено 10 января 2020
Определение болезни. Причины заболевания
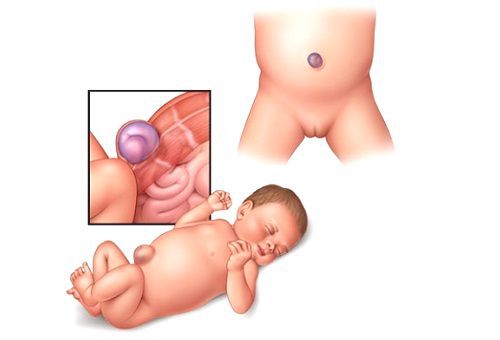
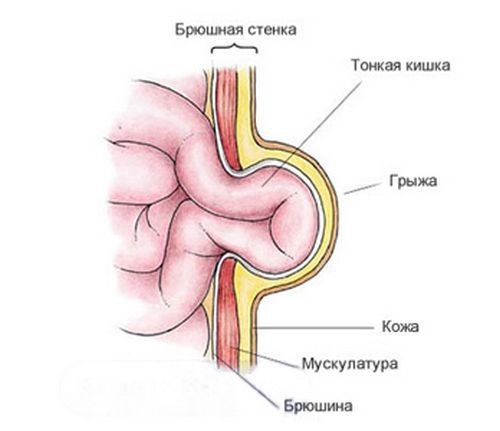
Пупочная грыжа — это дефект апоневроза передней брюшной стенки в области пупочного кольца [3]. Апоневрозом называют плотную оболочку из сухожилий, которая оплетает мускулатуру брюшины. Она соединяет мышцы с другими тканями, т. е. играет роль мышечного каркаса.

Чаще всего дефект апоневроза возникает у младенцев в первые полгода жизни. Это связано с неполным закрытием пупочного кольца, в частности его верхней половины, и анатомической близостью пупочной вены [12].
Пупочная грыжа является самой актуальной проблемой, с которой сталкиваются детские хирурги. У детей до года она занимает первое место среди всех хирургических патологий. Несколько реже встречаются околопупочные, паховые грыжи и грыжи белой линии живота [2].
Пупочная грыжа у детей встречаются в 20 % случаев. У недоношенных детей данная патология возникает чаще — в 33 % случаев. Это связано с незрелостью соединительной и мышечной ткани, в том числе апоневроза передней брюшной стенки.
Факторы формирования пупочной грыжи у ребёнка можно разделить на две большие группы:
- Врождённые (особенно актуальны у детей до года):
- наследственная предрасположенность к выраженной слабости соединительной ткани;
- неполноценное заращение пупочного кольца рубцово-соединительной тканью из-за толстой пупочной вены, у которой нет мышечной оболочки, вследствие чего она плохо сокращается и приводит к формированию дефекта апоневроза;
- повышенное внутрибрюшное давление при незавершённом заращении пупочного кольца, которое провоцирует выход брюшины, кишечных петель и сальника в область пупка;
- слабость брюшной фасции — оболочек, распределяющих нагрузку и направление движений в организме;
- незаращение пупочного кольца. Как правило, оно закрывается самостоятельно к 12-му месяцу жизни ребёнка. У 20 % детей пупочное кольцо не может закрыться из-за слабости соединительной ткани либо из-за сопутствующей неврологической патологии, такой как миотонический синдром — затруднённое расслабление мышц после их напряжения.
- Приобретённые (чаще встречаются у детей более старшего возраста):
- заболевания, возникшие в период заращения пупочного кольца, которые повышают внутрибрюшное давление, — кишечные колики, бронхит, пневмония, коклюш, долгий надрывистый кашель, дизентерия, дисбактериоз, функциональные (первичные) запоры, асцит, напряжение живота при мочеиспускании в случае фимоза [12];
- подъём животных или тяжёлых для ребёнка предметов;
- неустойчивое психоэмоциональное состояние ребёнка, которое сопровождается частыми криками и плачем [1].
По статистике, к появлению пупочной грыжи предрасположены дети с такими патологиями, как:
- врождённые синдромы — хромосомные, генные, обусловленные внешними факторами, множественные пороки развития;
- выраженная гипотрофия — дефицит веса, связанный с нехваткой или неправильным усвоением питательных веществ;
- рахит — неправильное развитие костной ткани;
- глубокая недоношенность — рождение ребёнка на 28-31 неделе беременности;
- пороки сердца — неправильная работа сердечно мышцы;
- расщелины лица — «заячья губа», «волчья пасть» и др.;
- экстрофия мочевого пузыря — врождённое расположение мочевого пузыря снаружи из-за отсутствия передней брюшной стенки;
- малый вес ребёнка, который сопровождается незрелостью тканей — как правило, это нарушение часто встречается у детей с экстремально низкой (менее 1000 г) или очень низкой массой тела (менее 1500 г), рождённых на любом сроке беременности [4].
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы пупочной грыжи у детей
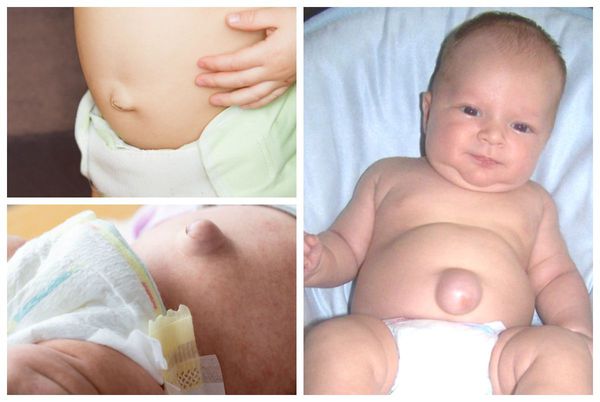
Явный симптом пупочной грыжи — выпячивание в области пупочного кольца с самого рождения. Многие родители путают его с «неправильно» перевязанным пупком. Отличительная особенность грыжи заключается в том, что выпячивание становится выраженнее во время крика, плача, кашля и физического напряжения ребёнка. В спокойном состоянии либо в положении лёжа выпячивание «прячется», погружаясь в брюшную полость.
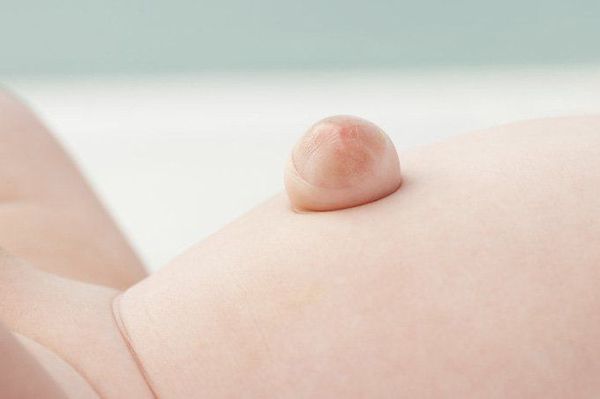
Грыжа, в зависимости от размеров и содержимого, может самостоятельно вправляться либо не менять своего положения при больших размерах.
Чаще всего диагноз «пупочная грыжа» выставляется сразу при рождении, что подразумевает врождённую причину формирования дефекта. Однако при воздействии факторов, которые увеличивают внутрибрюшное давление, пупочная грыжа может образоваться в любом возрасте. Локализуется она в типичном «слабом месте» — пупочном кольце.
Помимо самого грыжевого выпячивания, в его области может наблюдаться выраженная пигментация кожи [2]. Она обычно коричневого цвета. Возникает из-за рубцевания пупочной ранки, а также использования у новорождённых местных антисептиков: раствора бриллиантовой зелени 1 %, раствора фукорцина и др.
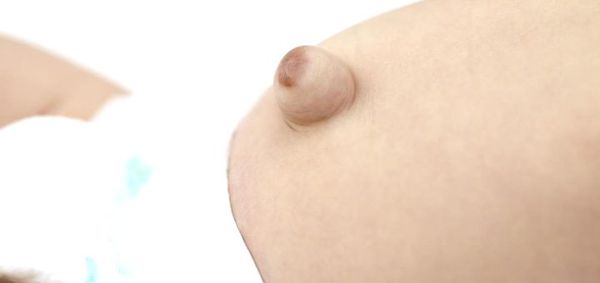
Размеры пупочной грыжи варьируются от 0,1 до 5,0 см в диаметре. Её объём может увеличиваться при регулярных запорах, криках ребёнка, кашле, частых ОРВИ, метеоризме (вздутии живота).
Если грыжа большая (более 3 см), то кожа над ней натягивается и истончается. Когда повышение внутрибрюшного давления становится выраженнее, в области грыжевого мешка проявляется капиллярная сеть.
Крайне редко пупочная грыжа сопровождается излишним беспокойством ребёнка и чувством дискомфорта. Грыжи больших размеров, как правило, вовсе не вызывают неприятных ощущений [1]. Чувство дискомфорта может возникнуть, только когда ребёнок чрезмерно активен, например, во время игр. Это может привести к небольшим защемлениям выпячивания.
Патогенез пупочной грыжи у детей
Патогенез связан с врождёнными причинами формирования грыжи.
В норме на 10-й неделе внутриутробного развития средняя кишка возвращается в брюшную полость, и происходит нормальное закрытие брюшной стенки и правильное формирование пуповины. Латеральные (противоположные) стенки туловища загибаются из соматоплевры внутрь. Это вызывает сужение желточно-кишечного перешейка, из которого в формируется желточный проток. Он соединяет кишечник эмбриона с желточным мешком, который во время внутриутробного развития участвовал в формировании капиллярной сети, первичных половых органов и выработке гормонов.
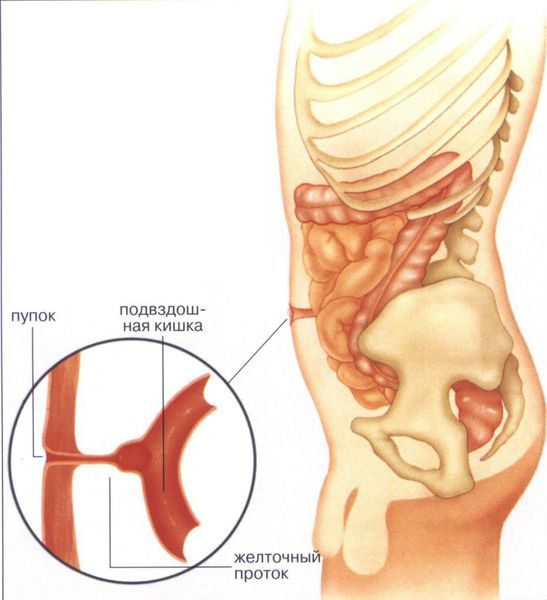
При рождении пуповина сразу отсекается и перевязывается, само пупочное кольцо пока остаётся расширенным. На пятый день после рождения ребёнка пупочный остаток отпадает, а пупочное кольцо затягивается рубцовой тканью — начинается стадия формирования пупочного рубца.
Если у новорождённого значительно выражен переход кожного покрова на остаток пуповины, возможно формирование «кожного пупка» — культи, которая представляет собой только косметический дефект в виде выпячивания пупа на 2,0-3,0 см. В отличие от пупочной грыжи в него не выпадает содержимое брюшины.
Анатомически пупочное кольцо ограничено:
- сбоку — прямыми мышцами;
- сзади — листком париетальной брюшины;
- спереди — кожей и апоневрозом.
В норме при рождении ребёнка пупочное кольцо представляет собой узкое отверстие, пропускающее только сосуды, питающие пуповину [2]. При дефекте апоневроза пупочного кольца в области пупка появляется грыжа. Под воздействием врождённых или приобретённых факторов, при которых повышается внутрибрюшное давление, происходит выпячивание брюшины через грыжевые ворота. При большом диаметре грыжевых ворот и выраженном внутрибрюшном давлении грыжевой мешок увеличивается. Он выходит под кожный покров и формирует грыжевое выпячивание с грыжевым содержимым (чаще всего, это петля кишечника).
Классификация и стадии развития пупочной грыжи у детей
Пупочная грыжа бывает:
- истинной — округлый дефект апоневроза в верхней половине пупочного кольца;
- ложной («кожный пупок») — переход кожи на пупочный остаток, представляющий лишь косметический дефект;
- параумбиликальной (околопупочной) — округлый или щелевидный дефект апоневроза вблизи пупочного кольца [3].
Также пупочные грыжи можно классифицировать в соответствии с размером грыжевых ворот:
- Малая грыжа — визуально незаметное или небольшое грыжевое выпячивание. Чаще всего обнаруживается на приёме у детского хирурга во время пальпации. Диаметр дефекта апоневроза может варьироваться от 0,1 до 1,0 см.
- Большая грыжа — выраженное грыжевое выпячивание, легко вправляющееся в брюшную полость. Дефект апоневроза пупочного кольца достигает 1,0-3,0 см.
- Гигантская грыжа — ярко выраженное грыжевое выпячивание, которое самостоятельно не вправляется. Размеры дефекта могут достигать 3,0 см и более. Содержимым таких грыж могут стать петли кишечника и сальник. При наличии гигантского грыжевого дефекта в качестве исключения проводятся оперативные вмешательства с трёх лет (строго по показаниям).
Чаще грыжевые ворота у новорождённых детей бывают 0,3-1,0 см. Также можно отметить взаимосвязь размеров пупочной грыжи с физиологическими особенностями детей: чем дольше и громче ребёнок плачет и кричит, чем выраженнее у него колики или другие факторы, увеличивающие внутрибрюшное давление, тем больше грыжевые ворота и грыжевое выпячивание.
Осложнения пупочной грыжи у детей
Ущемляется пупочная грыжа крайне редко (в отличии от паховой грыжи). Это состояние требует неотложной помощи и является поводом для обращения в приёмное отделение детской больницы для осмотра детским хирургом.
Ущемление пупочной грыжи подразумевает под собой плотное сжатие грыжевыми воротами петли кишечника. При этом нарушается кровообращение и страдает ущемлённая часть грыжевого мешка. Возникает острая гипоксия тканей и ущемлённого органа.
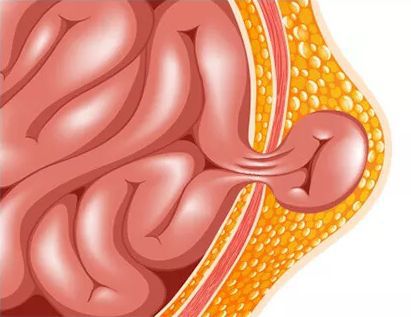
При ущемлении пупочной грыжи возникает клиническая картина ущемлённой кишечной непроходимости:
- выпячивание становится более выраженным, чем в обычном состоянии (в покое);
- пальпация грыжи приносит дискомфорт и болезненные ощущения ребёнку — он начинает активно двигаться и громко плакать;
- цвет кожи над выпячиванием может быть от розового до багрово-синюшного; всё зависит от времени ущемления: розовый цвет указывает на то, что ущемление возникло недавно, а более тёмные оттенки — на длительный процесс, который требует срочного оперативного вмешательства;
- возникают частые срыгивания, тошнота, рвота, вздутие живота, копростаз — отсутствие дефекации в течение нескольких дней.
На ущемление содержимого грыжи также указывает резкая боль в животе, не стихающая в покое. Иногда она настолько сильная, что ребёнок может кричать не переставая, его невозможно ничем успокоить. При этому грыжу не удаётся вправить самостоятельно. В некоторых случаях возникают симптомы болевого шока: частое сердцебиение и резкое снижение артериального давления.
Оперативное лечение производится в неотложном порядке, сразу по факту обращения родителей ребёнка в приёмное отделение и установления точного диагноза, т. е. в первые часы от момента поступления. При своевременном обращении к врачу (до 6 часов от момента ущемления) ущемлённые органы, как правило, удаётся спасти. Оперативное вмешательство менее трудоёмкое, а медицинская реабилитация для ребёнка происходит в более короткие сроки.
При более позднем обращении в больницу (после 6 часов от момента ущемления) формируется некроз ущемлённой части кишечника с последующим развитием перитониальной (воспалительной) реакции со стороны брюшины [4]. Такое состояние обычно требует оперативного удаления ущемлённой части кишечника или сальника.
Диагностика пупочной грыжи у детей
Преимущественным способом диагностики пупочной грыжи является пальпация пупочного кольца. Она не вызывает дополнительных трудностей и не доставляет ребёнку дискомфорт. Дополнительные методы исследования, как правило, не требуются [9].
Во время пальпации пупочной грыжи детский хирург может:
- оценить диаметр грыжевых ворот;
- установить размер грыжи и наличие в нём содержимого — сальника и петли кишечника.
Всё это помогает врачу определиться с дальнейшей тактикой лечения, расписать план наблюдения и проконсультировать родителей ребёнка.
Врождённую грыжу у малыша родители могут обнаружить сами: после отпадения пуповины в области пупка остаётся выпячивание, которое особенно видно во время крика или плача ребёнка.
Необходимо отличить пупочную грыжу от грыжи белой линии живота, околопупочной грыжи, «кожного пупа», опухоли и липомы (жировика). При подозрении на «кожный пуп» пальпаторно не будет отмечаться грыжевого содержимого — лишь сформированный кожный «мешочек» плотно-эластической консистенции. Пальпация при этом безболезненна. При сравнении с доброкачественными образованиями (липомами) будет отмечаться чёткий ровный контур, умеренная болезненность при пальпации, плотно-эластическая консистенция с содержанием ячеистой структуры, которую можно определить также при ультразвуковом исследовании. Околопупочные грыжи и грыжи белой линии живота отличаются своей локализацией. Они, как правило, располагаются выше пупочного кольца.
Лечение пупочной грыжи у детей
Консервативное лечение
Применяется при небольших размерах грыжевого выпячивания (до 1,0 см в диаметре), когда есть высокая вероятность самоизлечения в процессе роста ребёнка (как правило, ближе к 2-3 годам жизни) за счёт укрепления передней брюшной стенки.
При выраженных грыжевых выпячиваниях и большом дефекте апоневроза у детей до пяти лет жизни, как правило, также проводится консервативное лечение. Оно предполагает:
- лечебные физические упражнения на мышцы передней брюшной стенки: поднимание ног ребёнка на 90°, «велосипед»;
- укрепление брюшного пресса;
- ношение ортопедического бандажа;
- использование ватного шарика с лейкопластырной повязкой на пупочную область — накладывается минимум на четыре недели, при необходимости можно использовать повторно [12];
- занятия на ортопедическом фитболе;
- выкладывание ребёнка на живот за 15-20 минут до кормления;
- локальные массажные упражнения по ходу часовой стрелки на пупочное кольцо для стимуляции коллагеновых и эластических волокон апоневроза [5].
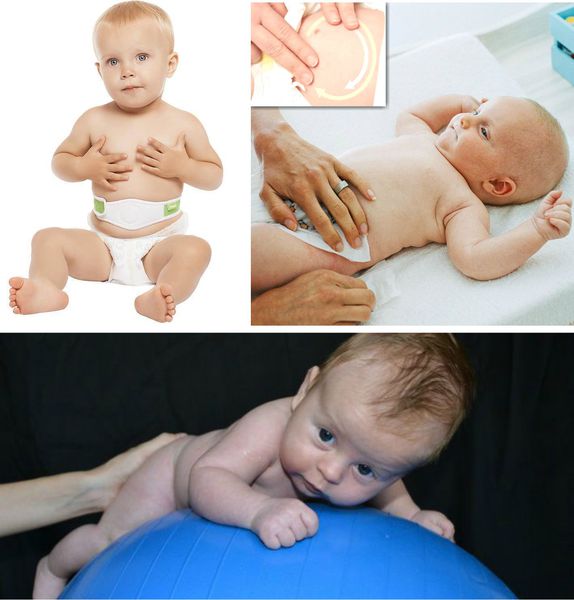
Питание, как правило, обычное, так как оно никаким образом не влияет на заболевание. Если у родителей есть возможность обращаться к врачу ЛФК — это огромный плюс. Однако чаще всего они самостоятельно занимаются с ребёнком дома.
Если до 3-5 лет пупочная грыжа не исчезла, увеличилась или ущемилась, то требуется операция.
Оперативное лечение
Грыжесечение по Шпиц и пластика пупочного кольца показаны всем детям с выраженным дефектом апоневроза (1,0 см и более). Они проводятся в плановом порядке с пятилетнего возраста. При гигантских размерах пупочной грыжи (3,0 см и более) оперативное лечение детям проводится с трёхлетнего возраста, также в плановом порядке.
До выявления показаний к операции нужно придерживаться консервативного лечения — носить специальные конструкции, делать упражнения и др. Если у ребёнка с врождённой грыжей в 5 см отмечается положительная динамика — уменьшение грыжи до 2,0 см, операция с трёх лет переносится до 5-летнего возраста. Но при этом родители должны беспрестанно заниматься с ребёнком консервативным лечением и раз в год наблюдаться у детского хирурга по месту жительства. Если динамики нет и грыжа так и осталась огромной, то в три года проводится плановая операция.
Оперативное лечение выполняется под общей анестезией. Переносят её все дети хорошо, без осложнений.
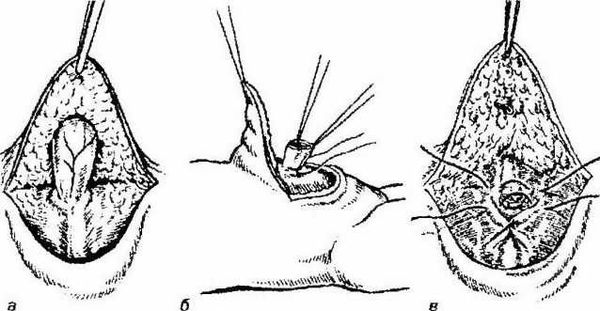
Технически операция проводится следующим образом:
- отступив на 1,0-2,0 см от основания грыжевого выпячивания, по нижней полуокружности пупочного кольца выполняется полулунный разрез длиной до 1,0-1,5 см;
- вместе с подкожно-жировой клетчаткой как тупым, так и острым методом отделяется лоскут, фиксирующий дальний отдел грыжевого мешка [6];
- ближе к средней части, в поперечном направлении, грыжевой мешок выделяется из окружающих тканей, берётся на зажимы и вскрывается;
- хирург осматривает содержимое грыжи и отправляет его в брюшную полость;
- «шейку» грыжевого мешка прошивают «край в край»;
- остаточный грыжевой мешок над швом отсекается;
- ушивают дефект апоневроза пупочного кольца узловыми швами;
- кожный лоскут в области пупка фиксируется к апоневрозу дополнительным швом;
- выполняется контроль кровотечения с дальнейшим наложением послойных швов на рану, фиксация асептической повязкой [7].
Послеоперационные рекомендации:
- домашний режим в течение 7-10 дней;
- гигиенический душ на пятые сутки после снятия швов;
- ежедневная обработка послеоперационной раны с раствором бриллиантовой зелени 1 %;
- ограничение физических нагрузок на 1-3 месяца.
Прогноз. Профилактика
При использовании консервативных методик лечения эффект зависит в большей степени от родителей, их заинтересованности в регулярном соблюдении тактики лечения. Как правило, в 85 % случаев консервативной терапии небольшой пупочной грыжи прогноз благоприятный. Без консервативного лечения небольшие грыжи, как правило, самостоятельно не проходят, за исключением совсем небольших грыж — до 0,5 см.
После проведённого оперативного лечения прогноз благоприятный в 99 % случаев. Линейный послеоперационный рубец достигает 1,0 см и практически не заметен. Операция детьми переносится без осложнений, относительно легко. Реабилитационный потенциал у ребёнка высокий.
Рецидивы пупочной грыжи практически не встречаются, за исключением детей с врождённой слабостью соединительной ткани — им требуется уделять больше внимания физическим нагрузкам и занятиям лечебной физкультурой.
Профилактические мероприятия направлены на лечение патологий, которые повышают внутрибрюшное давление — функциональные запоры, кишечные колики, бронхит, пневмония, коклюш, кашель, дизентерия, дисбактериоз, асцит, психоэмоциональная неустойчивость, сопровождающаяся криками и громким плачем. Также необходимо регулярно заниматься лечебной физкультурой. Она помогает укрепить апоневроз передней брюшной стенки [8].
Источник

Маленькие дети, так же, как и мы, взрослые, подвержены различным заболеваниям, которые происходят в нашем организме. Иногда в детском возрасте реакция на эти заболевания может быть куда более болезненной, чем у взрослых. Возникают серьезные осложнения в той или иной области организма, ввиду запущенной болезни, потому что маленькие дети, особенно груднички и те малыши, которые еще плохо умеют разговаривать, часто не могут, как следует дать понять или объяснить возникшую боль в том или ином месте организма. Поэтому родителям необходимо с особой тщательностью проверять каждый сантиметр тела своего ребенка, интересоваться, нет ли у малыша каких-нибудь неприятных ощущений и при их появлении обязательно обращаться к врачу.
Одним из заболеваний, которое маленькие дети часто не могут объяснить и показать, является грыжа.
Что такое грыжа?
Грыжа у детей представляет собой своеобразное выпячивание или набухание некоторых областей тела человека. Из-за появления грыжи происходит смещение органов брюшной полости – мочевого пузыря, тонкой или толстой кишки. Грыжа представляет собой совокупность грыжевого мешка, его содержимого, а также грыжевых ворот.
У маленьких детей грыжа проявляется тогда, когда они находятся в возбужденном состоянии – плачут или тужатся, тогда сразу становится заметным небольшое образование или выпячивание в области пупка, которое в спокойном состоянии исчезает. Кроме того, это образование является достаточно болезненным.
Все вышеперечисленные состояния являются признаками грыжи, поэтому на них стоит обращать особое внимание.
Из-за определенных физиологических особенностей организма, наиболее часто грыжами страдают мальчики, реже девочки.
Причины возникновения грыжи у детей
Грыжа у детей появляется ввиду определенного ряда причин, о которых необходимо упомянуть и брать их на вооружение.
- Грыжа у детей может развиваться из-за частых запоров. Эта причина является, пожалуй, одной из самых главных. Сильное напряжение, которое переживают малыши в тот момент, когда тужатся, затрагивает непосредственно брюшную полость. Может произойти разрыв брюшной стенки, вследствие чего и появится грыжа.
- Сильный кашель тоже может повлечь за собой развитие грыжи у детей. Казалось бы, два таких разных заболевания уж никак не могут быть связаны друг с другом, однако, взаимосвязь все-таки прослеживается. Дело в том, что во время сильного кашля возникает довольно мощное давление на внутреннюю полость организма, отсюда и образуется выпуклость.
- Грыжа у детей может быть и наследственной, передаваться из поколения в поколение и через него.
Надо сказать, что областей на теле малыша, где может возникать грыжа, достаточно много. Основными из них являются, конечно же, область пупка и передняя брюшная стенка, у мальчиков грыжа часто развивается в области паха.
Разновидности грыжи
Чтобы появление выпячиваний в этих областях не было для вас неожиданностью, попробуем детально разобрать каждую область возможного появления грыжи.
Пупочная грыжа
Пупочная грыжа представляет из себя, пожалуй, самую распространенную детскую патологию в этой области. Распознать ее можно уже на пятый день после рождения ребенка, в этот момент и происходит отторжение пуповины.
Причиной появления такой грыжи может быть дефект брюшной стенки или слабость пупочного кольца. Брюшная стенка здорового ребенка представляет из себя довольно плотную структуру, состоящую из кожи, подкожно-жировой клетчатки, апоневроза – специального тканного соединения, и мышц и брюшины. С апоневрозом и мышцами связывают развитие пупочной грыжи.
Если малыш имеет слабые эти составляющие, то он больше подвержен образованию выпячивания в области пупка, нежели ребенок здоровый. Кстати, очень часто пупочная грыжа возникает у малышей, которые не являются доношенными и которые при рождении страдают таким заболеванием, как рахит. Кроме того, пупочная грыжа может развиться ввиду запоров или сильного кашля.
Сразу назначать удаление данного вида грыжи врач не будет, а предложит подождать какое-то время. Дело в том, что грыжа такого вида очень часто рассасывается самостоятельно без хирургического вмешательства примерно тогда, когда ребенок достигает возраста 6 лет. А до этого момента вашему малышу будут предложены некоторые процедуры, способные ускорить рассасывание грыжи.
В первую очередь, массаж, в принцип которого входит, как бы, легкое вдавливание грыжи внутрь.
Во-вторых, полезной будет и лечебная физкультура для малышей – их укладывают на животик, попеременно двигают ручками и ножками, вызывая отхождение газов. Давление на брюшную стенку практически не ощущается, что не способствует дальнейшему росту грыжи. Лечебная физкультура помогает тренировать косые и прямые мышцы брюшного пресса, которые уменьшают давление на брюшную стенку.
Пахово-мошоночная грыжа
Эта грыжа является еще одной распространенной патологией у малышей. Возникает она по многим вышеперечисленным причинам – может быть врожденной или ввиду слабости брюшной стенки, и из-за особенностей строения области паха.
Лечить такую грыжу можно путем хирургического вмешательства. Часто операцию откладывают до того момента, пока малышу не исполнится год, но иногда приходится действовать незамедлительно, потому что эта грыжа может привести к ущемлению в области кишки, мочевого пузыря или яичников, если данный вид грыжи развивается у девочек. В этом случае малыша сразу ограничивают в еде и воде и мгновенно отправляют на операцию, чтобы не допустить возникновения серьезных и опасных последствий.
Однако, благодаря современным медицинским технологиям, операции по удалению пахово-мошоночной грыжи не стоит бояться. Она проходит безболезненно, бескровно и за сравнительно короткое время. Малыш может отправиться домой уже спустя несколько часов после операции.
Диафрагмальная грыжа
Одной из самых опасных является диафрагмальная грыжа, которая несет для малыша страшную опасность. Возникает она из-за того, что у новорожденного ребенка наблюдается неправильное сращивание плевроперитональной мембраны, а желудок, селезенка или тонкий и толстый кишечник смещаются в грудную клетку.
В большинстве случаев такая грыжа, которая возникает у малышей еще в утробе матери, может вызвать рождение мертвого ребенка.
Такая грыжа влечет за собой:
- Дефицит массы сердца,
- Легочную гипертензию и некоторые другие серьезные заболевания.
Как только врач выявит диафрагмальную грыжу, а это происходит с первых минут после рождения, если таковая имеется, то ребенок сразу же отправляется на операцию. Малышу введут специальный желудочный зонд, чтобы удалить заглатываемый воздух и предотвратить сдавливание легких, затем проведут искусственную вентиляцию легких и скорректируют объем циркулирующей крови. Как только послеродовое состояние ребенка стабилизируется, диафрагмальная грыжа вполне может быть удалена врачом.
Будьте внимательны к своему малышу. Обнаружив признаки грыжи у ребенка, обязательно обращайтесь к врачу, чтобы не допустить серьезных осложнений. Малышам сложнее выразить свою боль и чувство дискомфорта, поэтому не оставайтесь равнодушными к своим детям.
Источник

