Паховая грыжа или лимфоузел у женщин

Боль в горле и отит( заложено ухо, стреляет)
Здравствуйте. Примерно 2.5 недели назад был половой акт с девушкой и оральный секс с моей стороны. На следующий день заболело горло, полоскал перекисью водорода, разбавленной водой. После прошло и не беспокоило 7 дней. А дней 5 назад опять заболело возле лимфоузла, рядом с ухом. Ухо заложило и начало стрелять. Сходил к лору, прописали капли диоксидин, а для горла хлоргексидин, больше ничего не назначили, в сказали в ухе воспаление и все. Также из симптомов температура, не мерил к сожалению. Скаж…
Аплликатор Кузнецова
Добрый день. Скажите, пожалуйста, у мужа тромбоз глубоких вен (тромбофлебит, ноги). При этом есть серьезные проблемы со спиной, грыжи диска, отегощённые травмой (падение), что в результате дало хрон. Воспаление седалищного нерва. Порекомендовали аплликатор Кузнецова, который хорошо себя зарекомендрвал в лечении ишиаса (стандартное лечение медикоментами нам не подходит из за ряда противопоказаний: сердечная недостаточность и язва желудка). Но в противопоказаниях использования аплликатора Кузнецов…
Воспалился лимфоузел в паху.
Вчера поднялась температура, предположительно простыл под кондиционером, начал пить терафлю, на следующий день воспалился лимфоузел в правой паховой области, покраснения кожи нет, небольшая припухлость, при пальпации, есть ощущение легкой боли. Ситуация настораживает, возможно ли воспаление лимфоузла на фоне простуды? Как снять воспаление лимфоузла?
Жжение в районе паха, воспаление лимфоузлов.
Здравствуйте! Подскажите пожалуйста. Семь недель назад (25. 12. 2015г) у меня был секс с проституткой, два раза рвался презерватив. Через несколько дней после секса (ориентировочно три дня) появились боли и жжение в районе мочевого пузыря и полового члена, при эрекции неприятные и болевые ощущения. Выделений из полового члена нет, на головке члена присутствует небольшое покраснение и небольшой зуд в нем и мошонки, тяжесть в пояснице. Сейчас в районе паха, с левой и правой стороны, слегка увелич…
Нерв
Здравствуйте! Проблема такая, болела, было заложено правое ухо, сзади уха был воспалён лимфоузел, ухо сильно сжимало, лечение было таким, уколы цехтриаксон, капли нормакс, лор смотрел воспаления уже нет, примерно через неделю когда ухо было заложено и лечилась появилось по бокам щёк онемение, колола уколы комбилипен и никотиновую кислоту, онемение на некоторое время прошло, но все равно появилось и сжимает сильно по щекам, около ушей на щеках прямо точки, как вцепилось что-то и не отпускает, пря…
Источник
Воспаление паховых лимфоузлов – симптом инфекционных или онкологических заболеваний.
По симптомам и на основании клинического обследования можно предположить причину лимфаденита.
Дальнейшие диагностические исследования позволят установить диагноз и провести целенаправленное лечение.
Причины воспаление паховых лимфоузлов
Всего существует четыре группы причин воспаления лимфатических узлов:
- Инфекции.
- Онкологические заболевания (гемобластозы и метастазы рака).
- Иммунопролиферативные заболевания и состояния (ревматоидный артрит, введение вакцин, саркоидоз, применение препаратов золота).
- Дисметаболические процессы (амилоидоз, патологии накопления: болезнь Гоше, Нимана-Пика и другие).
Если увеличиваются лимфоузлы в паховой области, некоторые причины сразу можно отсеять.
Потому что они вызывают генерализованную лимфаденопатию.
Узлы увеличиваются и воспаляются по всему телу.
К таким заболеваниям относятся:
- гемобластозы (болезни системы кроветворения)
- иммунопролиферативные и дисметаболические процессы
- генерализованные инфекции
При обнаружении увеличенных лимфоузлов только в паху, и больше нигде, наиболее вероятным причинами остаются:
- инфекции кожи нижних конечностей или генитальной зоны
- воспаление половых органов (неспецифическое или вызванное возбудителями венерических инфекций)
- рак тазовых органов
- воспаление кровеносных сосудов нижней конечности (чаще всего острый тромбофлебит)
Рассмотрим подробнее вероятные причины.
Венерические заболевания
Любые генитальные инфекции могут провоцировать паховый лимфаденит.
При этом существуют заболевания, которые вызывают этот синдром гораздо чаще, почти всегда.
К ним относятся:
- сифилис
- герпес
Ещё одним заболеванием, для которого характерно увеличение лимфатических узлов, является ВИЧ.
Но в этом случае лимфаденопатия носит генерализованный характер, а не ограничиваются паховой зоной.
При герпесе лимфоузлы болезненные.
На фоне сифилитической инфекции они увеличены, но не болят ни в покое, ни при пальпации.
Увеличение лимфоузлов появляется на несколько дней позже, чем образуется язва на половых органах.
Это один из самых ранних симптомов сифилиса.
В двух ситуациях он может стать первым клиническим признаком:
- если инкубационный период длится дольше обычного, и твердый шанкр появляется позже
- если первичная сифилома остается незамеченной (чаще всего это происходит при её во влагалище или влагалищной части шейки матки)
Изредка воспаленные лимфоузлы становятся болезненными.
Это возможно в случае инфицирования твердого шанкра вторичной бактериальной флорой.
Данное осложнение чаще наблюдается у лиц с иммунодефицитом.
Особенности воспаления лимфоузлов при сифилисе:
- отсутствие покраснения, болезненности и любых других симптомов, кроме увеличения узлов
- хотя сразу несколько узлов увеличиваются, один из них значительно превышает в размерах остальные
- все лимфоузлы подвижные, они не спаяны между собой, каждый можно отдельно пропальпировать
- чаще воспаляются узлы только на стороне присутствия первичной сифиломы, реже – на противоположной, ещё резе – на обеих сторонах
- синдром длительно существует даже в случае излечения инфекции: узлы остаются увеличенными от 3 месяцев до полугода
Гнойники
Лимфоузлы часто воспаляются и увеличиваются в случае гнойниковых поражений кожи.
Это может быть глубокий стафилококковый фолликулит, стрептодермия, фурункул, флегмона.
При осмотре врач всегда обнаруживает воспаленную кожу в зоне протекания бактериального процесса.
Многие из этих болезней требуют хирургического лечения.
Рожистое воспаление нижней конечности
Болезнь вызвана гемолитическим стрептококком.
Он вызывает воспаление кожи, которое может проявляться по-разному.
В зависимости от клинической формы рожи, это может быть:
- покраснение
- пузыри
- кровоизлияния
- сочетание этих симптомов
Болезнь может осложняться флегмоной.
Без лечения она приводит к некрозу кожи.
Осложненными формами рожи являются гангренозная и некротическая.
Патология проявляется выраженной лихорадкой и общей интоксикацией организма.
Пациент жалуется на чувство распирания в зоне воспаления.
Болезнь очень опасна и чревата осложнениями, в числе которых:
- флебиты и тромбофлебиты
- флегмона
- сепсис
- инфекционно-токсический шок
Стрептококковая инфекция кожи может вызывать недостаточность клапанов сердца и гломерулонефрит.
После перенесенного заболевания у некоторых пациентов развивается лимфостаз, проявляющийся отеками конечности.
Онкологические заболевания
Рак может быть причиной увеличенного и воспаленного лимфоузла.
При этом чаще всего он плотный и крупный.
В группе риска – пациенты после 40 лет, жалующиеся на тазовые боли, симптомы нарушения мочеиспускания или дефекации.
Обычно появление метастазов говорит о том, что и первичная опухоль имеет достаточно крупные размеры.
Поэтому она может быть обнаружена при помощи УЗИ или других методов визуализационной диагностики.
Причиной может быть рак простаты, яичка у мужчин, опухоли яичников или матки у женщин.
У пациентов обоих полов встречаются также опухоли мочевого пузыря, прямой или ободочной кишки.
Острый тромбофлебит
Это появление тромбов в поверхностных венах и их воспаление.
Основные симптомы:
- покраснение кожи
- боль или повышенная чувствительность
- уплотнение
- локальный отек
Это опасное заболевание, которое может осложняться тромбозом глубоких вен и тромбоэмболией легочной артерии.
Симптомы воспаления пахового лимфоузла
Возникающие у мужчин и женщин симптомы не являются определяющими в диагностике.
Диагноз устанавливается только после проведения анализов и инструментальных исследований.
Но всё же оценка клинических проявлений имеет определенную диагностическую ценность.
Особенности симптоматики позволяют натолкнуть врача на мысли о тех или иных причинах воспаления лимфоузлов в паховой области.
В первую очередь доктор обращает внимание на размер узла.
Если он меньше 1 см в диаметре, речь идёт с высокой вероятностью о реактивной лимфаденопатии.
То есть, узел увеличивается и воспаляется в ответ на протекание в организме инфекционного процесса.
Опухолевый или гранулематозный процесс подозревают при увеличении узла до 2 см и более.
Пограничные размеры (от 1 до 2 см) требуют наблюдения за пациентом и выполнения диагностических процедур.
Кроме того, может применяться пробное лечение.
Врач назначает терапию с диагностической целью: он оценивает реакцию лимфоузлов.
Если положительной динамики не наблюдается, это может стать поводом для биопсии с проведением гистологического исследования.
Подобная тактика применяется в ситуациях, когда воспаление узлов есть, а явных признаков инфекции нет.
Оценивается и консистенция узлов.
Для метастазов злокачественной опухоли характерны очень плотные узлы.
При этом они не являются болезненными.
Сильная боль наблюдается только при очень быстром увеличении лимфоузла, когда натягивается его капсула.
Это происходит в основном при инфекционных заболеваниях.
Хотя и при гемобластозах (болезнях крови) возможна болезненность.
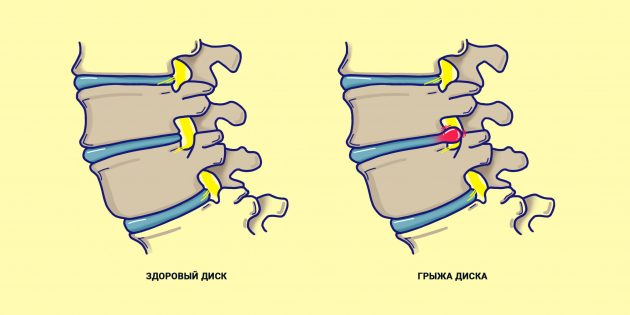
Как отличить паховую грыжу от воспаления лимфоузла?
На этапе клинической диагностики врач должен отличить лимфаденит от других заболеваний, проявляющихся похожими симптомами.
В первую очередь к числу таковых относится паховая грыжа.
Отличия заключаются в следующем:
- Лимфоузлы при пальпации плотные, а грыжа – мягкая.
- Грыжевой мешок более подвижный, в то время как воспаленные узлы часто спаяны с окружающими тканями.
- Лимфоузлы при пальпации определяются в виде цепочки.
- При напряжении живота паховая грыжа увеличивается в размерах, а лимфатические узлы остаются такими же.
- Паховое кольцо при лимфадените имеет нормальные размеры.
Кроме того, при воспалении узлов часто удается отыскать непосредственную причину этого процесса.
В то время как при грыже никаких очагов воспаления на ногах или в генитальной зоне обычно нет.
Сопутствующие симптомы отсутствуют.
Алгоритм диагностики воспаления пахового лимфоузла
Воспаление лимфоузлов паховой области – это неспецифический синдром.
Он встречается при многих заболеваниях.
На его основании не ставятся никакие диагнозы.
Узел не увеличивается без причины.
Воспаление лимфоузлов всегда сигнализирует об определенном заболевании, которое вызвало этот синдром.
Задача врача состоит в том, чтобы найти эту причину и устранить её.
Начинает врач с осмотра.
Он проверяет размер узлов, их консистенцию и болезненность.
Доктор оценивает выраженность воспалительного процесса.
Затем он пытается найти сопутствующие симптомы, которые помогут составить диагностическую гипотезу.
Обязательно назначается общий анализ крови.
Он позволяет определить, имеется ли в организме острый воспалительный процесс.
Другие анализы могут быть разными.
Они зависят от выявленных дополнительных симптомов.
После проведения всех диагностических тестов чаще всего диагноз устанавливается.
Хотя в отдельных ситуациях выяснить причину воспаления лимфоузла в паху не удается.
Тогда применяется:
- пробное лечение антибиотиками широкого спектра, и оценка динамики симптоматики (при наличии признаков бактериального воспаления в общем анализе крови)
- наблюдение за пациентом в течение 2-4 недель
Если нет положительной динамики, через месяц проводят биопсию лимфоузла.
Если наблюдается отрицательная динамика, либо узел имеет размеры свыше 2 см, биопсию делают сразу.
Она необходима в первую очередь для исключения онкологических заболеваний.
Анализы при воспалении паховых лимфоузлов
Какие врач назначит лабораторные и инструментальные исследования, зависит от:
- особенностей увеличенных и воспаленных лимфоузлов
- сопутствующих симптомов
- данных анамнеза, полученных при осмотре пациента и изучении медицинской документации
При подозрении на сифилис диагностическая тактика может быть разной, в зависимости от клинических проявлений.
В основном воспаление лимфоузлов обнаруживается в первичной стадии заболевания.
Но они могут оставаться увеличенными довольно долго: вплоть до появления симптомов вторичного периода.
Используются прямые или непрямые методы диагностики.
Более достоверным способом первичной диагностики заболевания является обнаружение непосредственно бледной трепонемы в очаге воспаления.
Если врач обнаруживает твердый шанкр, он берет клинический материал для исследования с поверхности эрозии.
Его исследуют в основном одним из двух способов:
- микроскопия в тёмном поле – обнаруживаются живые бактерии, которые по внешнему виду отличаются от любых других микроорганизмов, в том числе сапрофитных спирохет
- ПЦР – определение участка ДНК, характерного только для возбудителя сифилиса
Если шанкра нет, в качестве материала для диагностики может использоваться пунктат лимфоузла.
Используются и непрямые диагностические тесты.
Анализ крови на антитела к бледной спирохете позволяет установить диагноз.
Но для его подтверждение требуется минимум два разных исследования.
Если врач видит пузырьки с жидкостью или другие элементы сыпи в аногенитальной зоне, он берет соскоб кожи и отправляет на ПЦР-диагностику герпетической инфекции.
В случае выявления выделений из уретры или половых путей доктор может заподозрить:
- неспецифический уретрит, кольпит, цервицит
- воспалительные процессы малого таза у женщин
- воспаление простаты или органов мошонки у мужчин
- венерические инфекции
Он берет мазок из нижних отделов мочеполовой системы.
Он исследуется под микроскопом.
При выявлении повышенных лейкоцитов показаны дополнительные исследования.
При помощи ПЦР врач может обнаружить гонорею, хламидиоз, трихомониаз или другие патологии.
Для выявления возбудителей неспецифических воспалительных процессов проводится бактериологический посев.
Он необходим в первую очередь тем, у кого при микроскопии отделяемого урогенитального тракта в мазке было обнаружено большое количество бактерий.
При размере лимфоузла свыше 2 см показана его биопсия.
Если размер превышает 1 см, но не достигает 2 см, возможна выжидательная тактика.
Врач оценивает динамику.
Он также направляет пациента на УЗИ органов таза.
Ультразвуковое исследование помогает выявить первичную опухоль в случае её наличия.
При подозрении на тромбофлебит выполняется УЗИ сосудов с доплером.
Некоторые диагнозы могут быть установлены клинически, на основании одного только осмотра.
Доктор может диагностировать рожистое воспаление кожи, фурункулы, абсцессы или флегмоны.
В этом случае становится очевидной связь этих воспалительных процессов с поражением лимфоузлов.
После ликвидации воспаления узлы быстро уменьшаются в размерах.
Лечение воспаления паховых лимфоузлов
Лечат не сами узлы, а основное заболевание, которое привело к реактивному лимфадениту.
Разные патологии лечатся совершенно по-разному.
Поэтому сам факт обнаружения увеличенных и воспаленных лимфоузлов не может быть поводом для назначения какого-либо лечения.
Существует две основные группы причин регионарного пахового лимфаденита:
- инфекции
- онкопатологии
Инфекции встречаются значительно чаще.
Большая часть из них лечатся антибиотиками.
Исключение составляет герпетическая инфекция.
Для её терапии применяются ациклические нуклеозиды.
Эти лекарства сдерживают репликацию вируса и уменьшают выраженность симптомов.
Он помогают быстрее перевести болезнь в стадию ремиссии.
Если же обнаружены возбудители бактериальных инфекций, то лечение проводится антибактериальными препаратами.
Какие антибиотики будут назначены, зависит от обнаруженного возбудителя патологического процесса.
Куда обратиться при воспалении паховых лимфоузлов?
При воспалении лимфоузлов в паху обращаться нужно к дерматовенерологу.
Потому что с высокой вероятностью причиной является либо половая инфекция, либо воспаление кожи.
И первую, и вторую группу заболеваний лечит врач этой специализации.
Вы можете обратиться в нашу клинику в случае возникновения признаков лимфаденита.
Мы обеспечим высокоточную диагностику.
Врач установит причину воспаления лимфоузла, а затем назначит целенаправленную терапию.
При воспалении паховых лимфоузлов обращайтесь к автору этой статьи – венерологу в Москве с многолетним опытом работы.
Источник
Паховая грыжа у женщин относится к редким урологическим патологиям. Редкость клинической ситуации обусловлена разницей в анатомии внутренних половых и тазовых органов у мужчин и женщин. Грыжевое выпячивание может быть врожденным и приобретенным. В последнем случае паховая грыжа развивается под воздействием различных факторов. Прогрессирование патологического процесса сопровождается болезненностью, сильно ухудшает качество жизни. Во избежание опасных осложнений важно обратиться к врачу для составления схемы лечения.
Паховая грыжа у женщин как патология
При паховой грыже у женщин органы брюшной полости и таза выпадают через паховый канал
Паховая грыжа у женщин – опущение внутренних органов и выпячивание их через паховый канал. Опущение происходит по естественным анатомическим ходам, формируя грыжевое выпячивание. В грыжевой мешок может попасть абсолютно любой орган, находящийся в брюшной полости и малом тазу.
Как выглядит грыжа у женщин? Внешне грыжа представлена образованием опухоли в паховой области с утолщением половой губы. Патология у женщин редко бывает двусторонней. В 80% случаев в грыжевой мешок попадает часть сальника и тонкой кишки, однако по мере развития патологии в полость выпячивания попадает матка с придатками, яичниками, толстая кишка и даже селезенка. В тяжелых случаях грыжу составляют органы ЖКТ и эпигастрия. Из-за особенностей анатомии у женщин чаще встречается бедренная грыжа, когда содержимое грыжевого мешка проходит через расширенный канал.
Выпячивание с локализацией в паху считается исключением, возникает только у 2,5–3% от общего числа пациентов. До 96% всех случаев заболевания приходится на мальчиков и мужчин любого возраста. Это объясняется отсутствием у женщин семенных канатиков, что полностью исключает возникновение грыж косого типа, а также узостью пахового канала.
Причины формирования
Причины возникновения различаются в зависимости от возраста пациента. Иногда врожденная грыжа незаметна и проявляется только после полового созревания, первой беременности. У девочек грыжевое выпячивание в паху обусловлено аномалиями развития внутренних органов брюшной полости, половой системы, неадекватным выбором смеси, запорами, частым плачем, повышением внутрибрюшного давления. В группе риска малыши с пупочной грыжей.
У женщин фактором возникновения патологии является слабость, атрофия или повреждение мышечных структур пахового канала. Способствующими факторами выступают:
- беременности (осложненные однократные или многократные беременности);
- воспаление лимфоузлов в паху;
- малоподвижный образ жизни;
- избыточная масса тела;
- неадекватные физические нагрузки на мышцы живота, связанные с поднятием тяжестей;
- хронический кашель, прогрессирующий туберкулез легких;
- запоры различной природы.
Среди косвенных факторов выделяют наследственную предрасположенность, висцеральное ожирение и птоз органов брюшины из-за снижения эластичности мышечных структур. У женщин в пожилом возрасте грыжа обусловлена мышечной атрофией, снижением эластичности волокон в результате старения организма, отягощенного клинического анамнеза. У пожилой женщины вероятно формирование сразу нескольких грыжевых мешочков.
Основные типы
Учитывая анатомию внутренних органов у женщин, паховые грыжи бывают следующих типов:
- прямые. Самый частый вид, при котором грыжевой мешок выпадает через срединную паховую ямку;
- наружные поверхностные. Грыжа выходит через надпузырное углубление, как раз между срединной пупочной складкой. Обычно возникает у пожилых женщин.
По типу ущемления
При ущемлении грыжевого мешка грыжи бывают:
- эластическими, когда грыжевой мешок проходит по узкому паховому каналу с несоразмерно большим содержимым;
- каловыми, когда отмечается переполнение приводящей петли в грыжевом мешке кишечным содержимым.
Существует классификация по степени вправляемости. Одни грыжи способны к возвращению в нормальное анатомическое положение, а другие вовсе не способны к самовправлению даже при надавливании или принятии горизонтального положения.
В клинической практике возникают комбинированные и рецидивирующие грыжи. В первом случае отмечаются образования нескольких мешочков, не сообщающихся друг с другом (встречается у пожилых женщин). Во втором появление обусловлено вторичным возникновением грыжи после хирургического иссечения без устранения провоцирующих факторов.
Симптомы паховой грыжи зависят от содержимого грыжевого мешка и характера выпячивания
Характерные признаки
Как определить грыжу на стадии формирования или при ущемлении, на что обратить внимание? Характерным признаком является образование опухолевидного выпячивания в паховом пространстве. Размеры грыжевого мешочка могут быть различными, что не является определяющим критерием при ущемлении. Небольшие грыжи редко доставляют дискомфорт, быстро вправляются самостоятельно. Осложненное течение сопровождается такими симптомами:
- дискомфорт внизу живота;
- тянущие ощущения;
- затруднение обычных движений.
В остальном симптомы зависят от содержимого грыжевого мешка. При опущении внутренних половых органов женщины предъявляют жалобы по поводу болезненного полового контакта, нарушения менструального цикла, бесплодия. Боли могут иррадиировать в нижние конечности, позвоночник.
При выходе петель толстого кишечника клинические проявления выражаются в метеоризме, запорах. Если в полость попадают мочеточники, то больные жалуются на различные дизурические расстройства.
Опасные симптомы ущемления
Опасным осложнением является ущемление паховой грыжи с симптомами «острого» живота:
- накопление газов, выраженный метеоризм;
- отвердение брюшины при пальпации;
- сильные боли;
- положительный симптом Щеткина–Блюмберга (усиление боли после резкого отстранения ладони от живота во время пальпации);
- тошнота, рвота;
- угнетение сознания, обморок.
Кожные покровы в области выпячивания краснеют, отекают, вправление невозможно, доставляет сильную боль. При появлении беспокоящих симптомов важно срочно вызывать скорую помощь.
Диагностика
Диагноз обычно не вызывает затруднений, ставится на основании физикального осмотра больной. При осмотре наблюдается выраженное опухолевидное новообразование с сильным болевым синдромом при надавливании. Дополнительно назначают:
- ультразвуковое исследование всех располагающихся в брюшном и забрюшинном пространстве органов;
- герниографию – рентгеноконтрастный метод для выявления структуры и особенностей содержимого грыжевого мешка;
- ирригоскопию – рентген толстой кишки с контрастом;
- цистоскопию для осмотра мочевого пузыря.
Грыжу дифференцируют от онкологических опухолей, перитонита, осложненного аппендицита. При осложненном нефроурологическом анамнезе требуются консультации нефролога, уролога, хирурга, если показано удаление.
Лечение
Лечение может основываться на выжидательной тактике, симптоматическом лечении и хирургическом вмешательстве. Выбор метода зависит от содержимого грыжевого мешка, возраста женщины, ее клинического и жизненного анамнеза. Операция на сегодняшний день – единственный эффективный метод устранения грыжи.
Консервативные методы
Консервативными методами устранить грыжу невозможно. При незначительной выраженности патологии возможно проведение ряда мероприятий по укреплению мышц брюшной стенки: лечебная гимнастика, ходьба, легкая аэробика, удерживающий бандаж или корректирующее белье. По необходимости назначают физиолечение. Народные методы неэффективны и направлены лишь на улучшение общего самочувствия при выпадении.
Операция – единственный эффективный метод лечения грыжи у женщин
Хирургическое лечение
Перспективным направлением в лечении паховых грыжевых выпячиваний у женщин является хирургическое удаление. Сегодня существует ряд оперативных тактик по устранению текущей патологии:
- традиционная герниопластика. Операция применяется практически во всех стационарах, используется при незначительных объемах грыжи. Риск рецидива высок, однако при устранении основной причины вероятность новой грыжи снижается;
- лапароскопическая герниопластика. Операция считается малотравматичной. Оперативный доступ осуществляется посредством небольших разрезов в брюшине с применением эндоскопического оборудования. Восстановительный период не превышает 7–10 суток;
- операция методом ненатяжной герниопластики. Закрытие грыжевого пути осуществляют посредством сетчатого протеза. В дальнейшем подразумевается прорастание через ячейки мышечных волокон и соединительной ткани. Основное преимущество заключается в низких рисках рецидива. Сетчатый протез может отторгаться.
Нередко наряду с паховой грыжей у пациенток диагностируется пупочная с характерным выпячиванием пупка. По ходу манипуляции может быть проведено вправление пупка кнутри с последующей фиксацией и стяжением части выпадающего кишечника.
При присоединении инфекционного процесса назначают курс антибиотиков. После хирургического вмешательства рекомендуется ношение бандажа, компрессионного трикотажа. Общая продолжительность реабилитации зависит от объема выполненных манипуляций. Среди клинических рекомендаций выделяют охранительный режим, профилактику рецидива, устранение основного провоцирующего фактора.
Вероятные осложнения
Попадание внутренних органов в грыжевой мешок не относится к норме, провоцирует органную недостаточность и характерные симптомы. При опущении в грыжевой мешок органов репродуктивной системы возникают бесплодие, нарушение сексуальной функции.
Попадание в паховый отдел органов кишечного тракта грозит запорами, перитонитом. Некротические изменения в связи со сдавливанием внутренних органов и нарушением кровообращения приводят к необходимости экстренного хирургического вмешательства.
Профилактика и прогноз
Профилактические мероприятия связаны с поддержанием адекватной возрасту массы тела, заменой интенсивных физических нагрузок легкими прогулками, ходьбой, исключением травм. В период беременности и после хирургического вмешательства показано ношение специального утягивающего белья, которое снижает нагрузку на органы брюшной полости. Обязательно требуется лечение запоров, различных заболеваний респираторного тракта.
Прогноз при паховой грыже благоприятный, если проведено своевременное удаление. Реабилитационный период варьирует от 10 до 30 суток. Обычно за это время женщина возвращается к привычной жизни. Игнорирование болезни приводит к угрожающим жизни осложнениям: разлитому перитониту, генерализованному некрозу. Порог летальности – 5–25% при отсутствии своевременного лечения при осложненном течении паховой грыжи.
Читайте еще: причины развития паховой грыжи у детей
Источник