Пластика грыжевых ворот при пупочной грыже

Оглавление темы «Грыжесение. Кишечные швы.»:
1. Операции при врожденной паховой грыже. Принципы операций при врожденной паховой грыже.
2. Операции при бедренной грыже. Принципы операций при бедренной грыже.
3. Операции при пупочной грыже. Пластика по Мейо. Пластика по Сапежко. Пластика по Лексеру.
4. Операции при грыже белой линии живота. Принципы операций при скользящих грыжах.
5. Грыжесечение при ущемлённых грыжах. Принципы операций при ущемлённых грыжах.
6. Лапаротомия. Доступы к органам полости живота. Лапаротомные доступы.
7. Косые лапаратомные разрезы. Поперечные лапаратомные разрезы. Комбинированные лапаратомные разрезы.
8. Осмотр брюшной полости при ранениях. Ревизия брюшинной полости при проникающих ранениях живота.
9. Кишечные швы. Кишечный шов. Требования к кишечному шву.
10. Шов Ламбера. Двухрядный шов Альберта. Шов Шмидена.
Операции при пупочной грыже. Пластика по Мейо. Пластика по Сапежко. Пластика по Лексеру.
Разрез кожи при пупочной грыже продольный по средней линии на несколько сантиметров выше пупка с обходом его слева и продолжающийся на 3—4 см ниже.
У тучных больных при пупочной грыже чаще делают полулунный или овальный разрез, окаймляющий грыжевое выпячивание снизу. Кожу и подкожную клетчатку рассекают до апоневроза белой линии живота.
Отпрепаровывая кожный лоскут слева направо, отделяют кожу с подкожной клетчаткой от грыжевого мешка пупочной грыжи. Его выделяют до тех пор, пока не будут четко видны грыжевые ворота, образованные плотным апоневротическим краем пупочного кольца.
Между шейкой грыжевого мешка пупочной грыжи и пупочным кольцом вводят желобоватый зонд и по нему рассекают кольцо в поперечном направлении или по белой линии вверх и вниз. Грыжевой мешок окончательно выделяют, вскрывают, вправляют содержимое, отсекают и ушивают брюшину непрерывным кетгутовым швом.
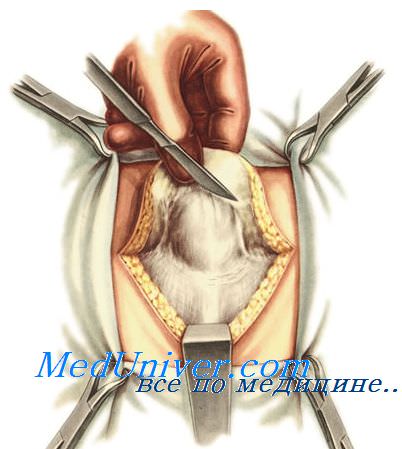
Пластика по Мейо при пупочной грыже производится тогда, когда пупочное кольцо рассечено в поперечном направлении. Накладывают П-образные швы. Верхний лоскут апоневроза прошивают шелком сначала снаружи внутрь отступя от края на 1,5 см; затем этой же нитью делают стежок на нижнем крае апоневроза снаружи внутрь и изнутри кнаружи, отступя от края его лишь на 0,5 см, и выходят на верхнем крае на том же уровне. Таких швов обычно накладывают 3: 1 в центре и 2 по бокам.
При завязывании нижний край апоневроза перемещают под верхний и фиксируют в виде дупликатуры. Свободный край верхнего лоскута апоневроза подшивают к поверхности нижнего лоскута отдельными узловыми швами (второй ряд швов).
Пластика по Сапежко при пупочной грыже производится тогда, когда пупочное кольцо рассечено продольно. На зажимах Кохера ассистент оттягивает левый край апоневроза и прогибает так, чтобы максимально вывернуть его внутреннюю поверхность. К ней хирург подтягивает и подшивает отдельными узловыми или П-образными шелковыми швами правый край апоневроза, стараясь подвести его по возможности дальше. Свободный левый край апоневроза укладывают поверх правого и подшивают отдельными швами. Достигается апоневротическое удвоение брюшной стенки.

Пластика по Лексеру при пупочной грыже чаще производится у детей при небольших пупочных грыжах путем ушивания пупочного апоневротического кольца шелковым кисетным швом, поверх которого накладывают отдельные узловые швы.
Видео урок анатомии грыжи и хода грыжесечения
Другие видео уроки по топочке находятся: Здесь
— Также рекомендуем «Операции при грыже белой линии живота. Принципы операций при скользящих грыжах.»
Источник
Грыжесечение пупочной грыжи по Мейо остается надежным способом лечения заболевания в случаях небольших грыжевых образований и невозможности использования других методов пластики.

Грыжесечение пупочной грыжи по Мейо остается надежным способом лечения заболевания в случаях небольших грыжевых образований.
Симптомы заболевания
Появление выпуклого образования в области пупка является признаком грыжи. Начальные стадии не имеют болезненных проявлений, грыжа вправляется без затруднений.
При увеличении выпячивания развиваются спайки в местах соприкосновения грыжевого мешка с передней брюшной стенкой.
Спаечный процесс делает грыжу невправимой. Появляются боли в животе, тошнота, хронические запоры. Сильный кашель, физическая нагрузка провоцируют симптомы заболевания. Симптоматика зависит от величины дефекта, развития спаечного процесса, осложнений.
Показания к проведению операции
Показания к грыжесечению принято разделять на относительные и абсолютные. Наличие вправимой пупочной грыжи небольших размеров с минимальным риском ущемления считают относительным показанием к оперативному вмешательству.
Развитие рецидивов, невправимости грыжи, наличие спаечной болезни, ущемление служат абсолютными показаниями к грыжесечению.
Пластика по Мейо при пупочной грыже выполнима с учетом следующих условий:
- параметры грыжевых ворот должны быть не более 3-5 см;
- наличие признаков невправимости грыжи;
- непереносимость общего наркоза;
- отсутствие высокой степени ожирения у пациента.
Врач оценивает степень риска хирургического вмешательства. Для этого проводится полное обследование.
Суть подхода
Пластика по методу Мейо, выполняемая после герниотомии, для грыж небольшого размера оправдана. Возможность выполнить оперативное вмешательство под местной анестезией считается достоинством выбора такой методики. Проведение грыжесечения с применением эпидуральной анестезии также используется при данном заболевании.
Общий наркоз дает больше побочных эффектов и осложнений. Местная и эпидуральная анестезия обеспечивают достаточный обезболивающий эффект. Проведение операции возможно в полном объеме и без осложнений.

Местная и эпидуральная анестезия обеспечивают достаточный обезболивающий эффект.
Суть пластики по методу Мейо заключается в создании двойной защиты передней брюшной стенки в пупочной области, наложении П-образных швов, которые обеспечивают надежное закрытие умбиликального изъяна.
Недостатки и преимущества метода
Каждая оперативная методика имеет свои достоинства и недостатки. Врач, проводя обследование, выбирает подходящий для пациента вариант. Учитываются не только характеристики грыжевого выпячивания, но и состояние организма, наличие сопутствующих заболеваний.
К преимуществам данного метода можно отнести:
- проведение операции с использованием местной анестезии;
- технически несложное выполнение оперативного вмешательства;
- отсутствие опасных для пациента осложнений;
- достаточно небольшой процент рецидивов при правильно сделанном выборе.
Достоинства данной методики не потеряли своей актуальности.
Метод натяжной герниопластики имеет ряд недостатков:
- сохраняется болевой синдром после операции;
- удлиняется период реабилитации;
- возникновение рецидивов при пластике больших площадей.

Метод натяжной герниопластики имеет ряд недостатков. Например, сохраняется болевой синдром после операции.
Пациент предупреждается о возможных недостатках. Небольшой дефект и плановая операция обеспечивают минимальный риск рецидивов.
Подготовка к хирургическому вмешательству
Предоперационная подготовка проводится согласно общим правилам. После осмотра больного хирург составляет заключение, которое содержит:
- обоснование диагноза;
- показания для оперативного лечения;
- план операции, метод анестезии;
- предоперационные мероприятия.
Пациент перед проведением пластики пупочной грыжи по Мейо должен пройти ряд обследований, сдать анализы. Обязательными для оперативного лечения являются:
- клинический, биохимический анализ крови;
- анализ мочи;
- электрокардиограмма;
- ультразвуковое исследование;
- рентгенография грудной клетки.

Обязательным для оперативного лечения является анализ мочи.
До начала операции определяют свертываемость крови, групповую принадлежность. Выясняют наличие медикаментозной аллергии. За сутки до хирургического вмешательства отменяют прием антикоагулянтов и антиагрегантов. Операцию проводят спустя 2 недели после перенесенных инфекционных заболеваний.
При наличии хронических заболеваний необходимо заключение специалистов об отсутствии обострений, разрешение на проведение оперативного вмешательства.
В течение последних 3 дней необходимо соблюдать щадящую диету. Исключить из рациона хлебобулочные изделия, овощи. Накануне делается клизма. Последний прием пищи и жидкости должен состояться за 8 часов до начала хирургического вмешательства.
Ход операции
Первым этапом выполняется герниотомия. Делают поперечный разрез, обходя грыжевое образование с обеих сторон. Удерживают лоскут кожи, разделяют подкожную клетчатку и апоневроз. Производят поперечное рассечение апоневроза до прямых мышц живота, обеспечивая возможность погружения содержимого грыжи в полость живота и закрытие дефекта.

Имеющиеся спаечные образования надо рассекать осторожно, чтобы не повредить стенку кишки.
Аккуратно разрезают вместилище, захватывая зажимами его края. Имеющиеся спаечные образования надо рассекать осторожно, чтобы не повредить стенку кишки. Содержимое осматривают, заправляют на место. Вместилище грыжи иссекается по грыжевому кольцу, удаляется.
Герниопластика служит последним этапом операции и состоит в закрытии дефекта.
Предложенная Мейо методика заключается в создании двойной защиты слабого места и наложении П-образных швов. Нижнюю часть апоневроза подкладывают под верхнюю, закрепляют швами. Узловыми швами фиксируется оставшийся свободным верхний край апоневроза.
Такой вариант поперечной фиксации обеспечит минимальное натяжение в результате мышечного сокращения. При имеющихся изменениях кожи параумбиликальной зоны, спаечных образованиях стенок грыжевого мешка с пупочным кольцом прибегают к удалению пупка. Подобные действия осуществляют с целью предотвращения развития осложнений в виде накопления жидкости, воспаления раны и некроза в пупочной области.
Ограничения в послеоперационном периоде
Натяжные методы герниопластики требуют более длительного восстановления.

После операции нужно обязательно использовать специальный бандаж.
Положительная динамика раннего послеоперационного периода позволяет снять швы в конце первой недели.
В этом периоде необходимо назначение анальгетиков для снятия болевого синдрома.
Правильно организованный восстановительный период обеспечит полное выздоровление и отсутствие осложнений.
После операции требуется соблюдение следующих правил:
- отказаться от физических нагрузок;
- использовать специальный бандаж;
- не допускать движений, связанных с напряжением мышц брюшного пресса;
- придерживаться щадящей диеты.
Возвращение к полноценной жизни должно происходить постепенно. Назначаются лечебная гимнастика, физиотерапевтические процедуры. Физические нагрузки ограничиваются сроком до года. Из рациона исключаются жирные, острые блюда, газированные напитки. Работа кишечника должна быть адекватной. Правильно организованный послеоперационный период обеспечит выздоровление и отсутствие осложнений.
Warning: file_get_contents(https://www.googleapis.com/youtube/v3/videos?id=_41HJBsW6o0&part=id,contentDetails,snippet&key=AIzaSyBneuqXGHEXQiJlWUOv23_FA4CzpsHaS6I): failed to open stream: HTTP request failed! HTTP/1.0 403 Forbidden
in /var/www/u0456645/data/www/gryzha.guru/wp-content/themes/ortopedia03/functions.php on line 1384
Warning: file_get_contents(https://www.googleapis.com/youtube/v3/videos?id=Axn8QgucO98&part=id,contentDetails,snippet&key=AIzaSyBneuqXGHEXQiJlWUOv23_FA4CzpsHaS6I): failed to open stream: HTTP request failed! HTTP/1.0 403 Forbidden
in /var/www/u0456645/data/www/gryzha.guru/wp-content/themes/ortopedia03/functions.php on line 1384
Профилактика заболевания
Развития пупочной грыжи можно не допустить, соблюдая простые профилактические меры:
- Соблюдать правильный режим питания, обеспечивающий нормальную работу пищеварительного тракта.
- Заниматься регулярными физическими упражнениями, укрепляющими мышцы живота.
- Контролировать массу тела.
- Использовать бандаж и специальные упражнения во время беременности.
При имеющейся генетической предрасположенности к развитию заболевания необходимо отказаться от тяжелого физического труда, регулярно укреплять мышечную систему. Следует избегать развития ожирения, следить за функционированием кишечника.
Четкое выполнение назначений врача после проведения оперативного лечения по поводу пупочной грыжи повышает шансы полного выздоровления.
Источник
Показания: пупочные грыжи.
Инструментальное обеспечение:
— муляж пупочной грыжи;
— скальпель, ножницы, желобоватый зонд Кохера, тупые и острые крючки, пинцет анатомический, пинцет хирургический, кровоостанавливающие зажимы, иглодержатель Гегара, круглая изогнутая игла, шелк №4-6, кетгут №1-2, шелк № 1-2 (2/0).
При небольших пупочных грыжах у детей можно использовать пластику по Лексеру:
Техника:
I. Оперативный доступ:
— проводят дугообразный разрез по нижней полуокружности грыжевой припухлости (рис. 13.1)
II. Оперативный прием.
1. Обработка грыжевого мешка:
— выделяют шейку грыжевого мешка из клетчатки, не нарушая сращение дна грыжевого мешка с кожей (рис. 12а);
— вскрывают шейку грыжевого мешка
— вправляют (резецируют, удаляют) грыжевое содержимое;
— шейку грыжевого мешка подшивают кетгутом и перевязывают (рис. 12б);
— пересекают шейку грыжевого мешка дистальнее лигатуры (рис.12в);
— после пересечения шейку грыжевого мешка вместе с лигатурой погружают в брюшную полость.
— остаток грыжевого мешка иссекают, за исключением дна, сращенного с кожей.
2. Пластика грыжевых ворот:
— на края пупочного кольца накладывают шелковый кисетный шов и затягивают его;
— поверх кисетного шва накладывают 3-4 узловых шелковых шва на белую линию (рис. 12г);
— остаток дна грыжевого мешка шелковой нитью подшивают к белой линии.
III. Ушивание операционной раны:
— накладывают кетгутовые швы на подкожную жировую клетчатку и шелковые на кожу.
Рис. 12. Пластика пупочных грыж по Лексеру:
а — выделение шейки и тела грыжевого мешка;
б – прошивание шейки грыжевого мешка;
в – отсечение тела и дна грыжевого мешка от шейки ;
г – наложение узловых швов на белую линию живота.
Пластика по Сапежко.
Техника:
I. Оперативный доступ.
Отсепаровывают кожные лоскуты от апоневроза вправо и влево до появления грыжевых ворот.
II. Оперативный прием.
1. Обработка грыжевого мешка:
— выделяют грыжевой мешок из подкожной жировой клетчатки, которую отслаивают от апоневроза в стороны на 10-15 см;
— между шейкой грыжевого мешка и пупочным кольцом вводят желобоватый зонд Кохера и по нему кольцо рассекают кверху и книзу по белой линии живота.
— вскрывают грыжевой мешок, проводят ревизию грыжевого содержимого, вправляют (или при наличии некроза удаляют) его содержимое, прошивают шейку грыжевого мешка и отсекают его дистальный конец.
2. Пластика грыжевых ворот:
— наложение первого ряда швов. На зажимах Кохера левый край апоневроза оттягивают и прогибают так, чтобы максимально вывернуть его внутреннюю поверхность. К ней подтягивают и подшивают отдельными узловыми или П-образными шелковыми швами правый край апоневроза, стараясь подвести его по возможности дальше (рис 13).
— наложение второго ряда швов. Свободный левый край апоневроза укладывают поверх правого и подшивают шелковыми узловыми швами. Этим достигается мышечно-апоневротическое удвоение брюшной стенки (рис. 13).
III. Ушивание операционной раны:
Рис. 13. Пластика по Сапежко.
а – вид спереди : 1 – первый ряд швов; 2 – второй ряд швов.
б – горизонтальный разрез брюшной стенки:
: 1 – первый ряд швов; 2 – второй ряд швов.
Пластика по Напалкову.
Техника:
I. Оперативный доступ.
II. Оперативный прием.
Обработка грыжевого мешка.
Пластика грыжевых ворот.
Для пластики грыжевых ворот накладывают 3 ряда узловых швов:
— 1 ряд – швы на белую линию живота (рис. 14);
— перед наложением 2 и 3 ряда швов двумя параллельными разрезами рассекают передние стенки влагалищ прямых мышц живота вблизи их медиального края;
— накладывают швы сначала на внутренние (2-й ряд), а затем на наружные (3-й ряд) края этих разрезов.
III. Ушивание операционной раны:
Рис. 14. Пластика по Напалкову:
1 – швы на белой линии живота;
2 – швы на внутренних краях передней стенки влагалищ прямых мышц живота;
3 – швы на наружных краях передней стенки влагалищ прямых мышц живота.
Пластика по Мейо.
Техника:
I. Оперативный доступ.
Проводят овальный разрез кожи и подкожной жировой клетчатки. Кожу с пупком иссекают. Передние стенки влагалищ прямых мышц живота освобождают от ПЖК на расстоянии 5-6 см от грыжевых ворот. Грыжевые ворота расширяют в поперечном направлении по желобоватому зонду до внутренних краев прямых мышц.
II. Оперативный прием:
Обработка грыжевого мешка.
2. Пластика грыжевых ворот:
— пристеночный листок брюшины зашивают непрерывным кетгутовым швом;
— верхний листок апоневроза отсепаровывают от подлежащих мышц;
— П-образными шелковыми швами подшивают нижний лоскут под верхний;
— верхний листок апоневроза подшивают узловыми шелковыми швами к нижнему с образованием дупликатуры (рис. 15).
III. Ушивание операционной раны.
Рис. 15. Пластика по Мейо:
1 – непрерывный шов на пристеночном листке брюшины;
2 — П-образные швы;
3 – узловые швы.
Пластика по Менге.
Техника:
I. Оперативный доступ:
— поперечный разрез у основания грыжевого мешка. Грыжевые ворота рассекают до краев прямых мышц.
II. Оперативный прием:
Обработка грыжевого мешка.
2. Пластика грыжевых ворот:
— наложение первого (поперечного) ряда швов на заднюю стенку влагалища прямой мышцы живота, поперечную фасцию и брюшину;
— второго (продольного) ряда швов – на медиальные края прямых мышц;
— третьего (поперечного ряда) – на переднюю стенку влагалища прямой мышцы живота.
III. Ушивание операционной раны.
Строение пахового канала
В пределах паховой области расположен паховый треугольник, ограниченный:
— снизу – паховой связкой Пупартова связка);
— медиально – наружным краем прямой мышцы живота;
— сверху – перпендикуляром, опущенным из точки между наружной и средней третью паховой связки к прямой мышце живота.
В пределах пахового треугольника расположен паховый канал, имеющий два отверстия и четыре стенки.
Наружное отверстие – поверхностное паховое кольцо (рис. 16) – ограничено:
— латерально и медиально – латеральной и медиальной ножками, образованными расходящимися волокнами апоневроза наружной косой мышцы живота;
— сверху – межножковыми волокнами;
— снизу – загнутой связкой.
Размеры поверхностного кольца у мужчин составляют 1,0-4,5 х 0,6-3,0 см, у женщин – 0,5-1,8 х 0,5-1,8 см.
Внутренней отверстие – глубокое паховое кольцо расположено на 1 – 1,5 см выше середины паховой связки и представляет собой отверстие в поперечной фасции, через которое проходит семенной канатик (круглая связка матки). Оно соответствует латеральной паховой ямке, ограниченной (рис. 16):
— снаружи – паховой связкой, огибающей край глубокого пахового кольца и представляющей собой пучок фиброзных волокон в толще внутрибрюшной фасции;
— изнутри — наружной пупочной складкой, формирующейся при прохождении под брюшиной нижних надчревных сосудов.
Рис. 16. Паховая область.
1 – пирамидальная мышца; 2 – прямая мышца; 3 — мочевой пузырь, 4 – средняя пупочная складка; 5 –нижняя надчревная артерия и вена; 6,8 – семявыносящий проток; 7 – наружная подвздошная артерия и вена; 9 – яичковая артерия и вена; 10 — пристеночный листок брюшины; 11 – предбрюшинная жировая клетчатка; 12 –поперечная фасция; 13 – подвздошно-паховый нерв; 14,19 – семенной канатик; 15 – бедренная артерия и вена; 16 – мышца, поднимающая яичко; 17,20 – паховая связка; 18 –межножковые волокна; 21- медиальная ножка; 22 — латеральная ножка.
Стенки пахового канала:
— передняя – апоневроз наружной косой мышцы живота;
— задняя – поперечная фасция;
— нижняя – паховая связка;
— верхняя – нависающие края внутренней косой и поперечной мышц живота.
В паховом канале проходят:
— у мужчин – семенной канатик, у женщин – круглая связка;
— подвздошно-паховый нерв, проходящий по передне-внутренней поверхности семенного канатика или круглой связки матки;
— половая ветвь бедрено-полового нерва, прободает поперечную фасцию медиальнее глубокого пахового кольца и ложится на заднюю поверхность семенного канатика или круглой связки матки.
Пространство между нижней и верхней стенками пахового канала называется паховым промежутком (spatium inguinale), высота которого варьирует от 1 до 5 см.
Источник

