Пояс при грыже колостоме

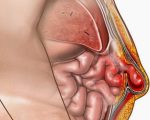
Параколостомическая грыжа (ПКГ) — это выпячивание органов живота, покрытых брюшиной, через патологически сформированные отверстия в области кишечной стомы. Заболевание проявляется периодической или постоянной болью, косметическим дефектом, затруднениями при пользовании калоприемником. Для диагностики ПКГ проводится физикальное обследование пациента, с целью уточнения диагноза назначается рентгенография пассажа бария и УЗИ. В большинстве случаев показана хирургическая коррекция грыжи с последующим закрытием колостомы или сетчатой аллопластикой. Небольшие бессимптомные грыжевые выпячивания подлежат консервативному лечению.
Общие сведения
Параколостомические (парастомальные) грыжи — наиболее распространенное осложнение после вмешательств по выведению колостомы. Анатомическая особенность ПКГ заключается в том, что одной из стенок грыжевого мешка является стенка выведенной кишки. В зависимости от техники хирургического вмешательства патологические образования встречаются у 10-60% пациентов. Грыжи, связанные с наложением колостомы, развиваются в 3 раза чаще, чем после илеостомы. Осложнение в основном возникает у людей старше 75 лет, а также страдающих сопутствующим сахарным диабетом или онкологическими болезнями.
Параколостомическая грыжа
Причины
Основным этиологическим фактором формирования грыж признаны гнойно-воспалительные процессы в параколостомической области. Воспаление нарушает процессы заживления раны, способствует формированию спаек в брюшной полости. Образование грыжевого выпячивания невозможно без наличия факторов риска, которые подразделяются на 3 группы:
- Предрасполагающие. Включают конституциональные особенности человека: недостаточность мышечного каркаса передней брюшной стенки, истощение или ожирение, синдром слабости соединительной ткани. Риск появления параколостомической грыжи повышается у многократно рожавших женщин, которые имеют перерастянутые мышцы живота.
- Производящие. К ним относят упорные запоры, затрудненное мочеиспускание, приступы мучительного кашля. Эти факторы способствуют внезапному повышению внутрибрюшного давления с дальнейшим выпячиванием органов через параколостомическое отверстие. Такая же ситуация возникает при поднятии тяжестей.
- Особенности формирования стомы. При выведении кишки через косые мышцы живота частота осложнения превышает 20%, тогда как при проведении через прямую мышцу — до 3%. Вероятность параколостомической грыжи возрастает при формировании слишком большого отверстия в апоневрозе либо при прочной фиксации брюшины к стенке живота.
Патогенез
Механизм развития параколостомической грыжи связан с особенностями операции по формированию кишечной стомы. Традиционные хирургические вмешательства предполагают образование замкнутого пространства между выведенным концом кишки и стенками живота. Этот «карман» по форме напоминает воронку и имеет узкое отверстие, которое направлено в латеральную сторону.
Таким образом, сальник и петли тонкой кишки не могут свободно перемещаться по левому боковому каналу живота, как это происходит в норме. При повышении внутрибрюшного давления брюшные органы выходят в сформировавшийся карман. Чаще всего грыжевые ворота образуются около латеральной полуокружности колостомы. Грыжевой мешок постепенно увеличивается, его содержимым могут быть петли толстой и тонкой кишки, большой сальник.
Классификация
По диаметру образования грыжи подразделяют на небольшие (до 10 см), большие (10-20 см), гигантские (более 20 см). По отношению к колостоме выпячивания бывают локализованы с одной стороны от выведенной кишки либо имеют кольцевое расположение вокруг стомы. На основе анатомических особенностей строения грыжевого мешка английский хирург Х.Б. Делвин в 1983 году предложил выделять 4 типа параколостомических грыж:
- Интерстициальная. Грыжевой мешок локализован между мышцами передней стенки живота. Такие грыжи характеризуются асимметричным увеличением колостомы и цианозом кожи вокруг нее.
- Подкожная. Выпячивание проходит вблизи стенки толстого кишечника и располагается на уровне подкожной клетчатки. Мышечные слои брюшной стенки в процесс не вовлекаются.
- Интрастомальная. При данном осложнении подвижные органы живота проникают в выходное отверстие выведенной кишки, но не выпячиваются наружу через колостому.
- Чрезстомальная. Самый редкий тип параколостомической грыжи, когда органы брюшной полости выходят непосредственно через колостому.
Симптомы параколостомической грыжи
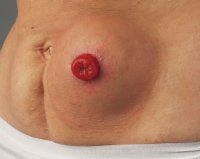
По характеру течения грыжи бывают бессимптомными либо сопровождающимися клиническими проявлениями. Бессимптомное или малосимптомное течение характерно для образований небольшого размера, которые не нарушают пассаж каловых масс по кишечнику. Ведущим симптомом параколостомических выпячиваний большого диаметра является боль. Сначала болевые приступы беспокоят при смене положения тела, наклонах, а затем принимают постоянный характер.
Пациенты жалуются на наличие выпячивания в параколостомической зоне, которое болит при надавливании или трении одеждой. В начале грыжа самостоятельно вправляется в брюшную полость, исчезает в положении лежа. В дальнейшем произвольное или ручное вправление органов становится невозможным. Характерно постепенное увеличение образования в размерах. Кожа над грыжей имеет обычный цвет и температуру.
Патогномоничное проявление параколостомической грыжи — нарушение ритма испражнения кишечника. У больных с колостомой со временем устанавливается регулярная порционная дефекация 2-3 раза в день. При развитии грыжевого выпячивания частота выделения кала возрастает до 10-20 раз в сутки, усиливается выделение газов. Частые дефекации сменяются продолжительными запорами.
При нарушениях стула возникают трудности в использовании калоприемника, а при больших выпячиваниях это становится практически невозможным. Такие проблемы оказывают серьезное психологическое давление на человека: пациент с параколостомической грыжей становится раздражительным, тревожным. Больные избегают контактов с друзьями и семьей, что еще более усугубляет невротические реакции.
Осложнения
При длительном существовании параколостомической грыжи наблюдается рубцовое сужение выходного отверстия кишки, что сопровождается тяжелой толстокишечной непроходимостью. Частая травматизация выпячивания провоцирует воспаление в грыжевом мешке, которое заканчивается формированием спаек между кишечными петлями. Реже наступает выпадение петли кишечника через колостому из-за возрастания внутрибрюшного давления.
Опасным осложнением параколостомической грыжи является ущемление органов в грыжевых воротах, которое вызывает ишемию и некроз участка кишечника. В результате формируется флегмона, которая постепенно распространяется по всей полости брюшины с развитием гнойного или калового перитонита. Состояние относят к прогностически неблагоприятным, у ослабленных больных оно нередко заканчивается смертью.
Диагностика
Для постановки диагноза параколостомической грыжи опытному хирургу достаточно произвести физикальный осмотр пациента в горизонтальном и вертикальном положении. Врач обращает внимание на размеры и форму выпячивания, возможность его самостоятельного вправления. Производится пальцевое исследование грыжевых ворот. Чтобы уточнить диагноз, назначают инструментальные методы:
- Рентгенологическое исследование. Рентгенография пассажа бария по кишечнику в динамике проводится для визуализации содержимого грыжевого мешка, установления анатомических взаимоотношений петель тонкой кишки. На рентгенограммах удается обнаружить признаки спаечного процесса.
- Сонография. УЗИ параколостомической грыжи — быстрый и неинвазивный способ визуализации органов, которые находятся внутри грыжевого мешка. Методика помогает выявить осложнения — наличие воспалительного процесса и экссудата, спайки между петлями кишечника.
Лечение параколостомической грыжи
Консервативная терапия
Избежать оперативного лечения возможно при маленьких параколостомических грыжах, которые никак клинически не проявляются. Пациентам подбирают соответствующий калоприемник и детально объясняют особенности его использования. Рекомендуется ограничение физической активности, специальную диету для профилактики запоров. Больные подлежат регулярному диспансерному наблюдению у хирурга.
Хирургическое лечение
Абсолютными показаниями к операции служит наличие большой или гигантской параколостомической грыжи, клинических проявлений или осложнений. Хирурги определяют тактику оперативного вмешательства с учетом общего состояния больного и тяжести основного заболевания, по поводу которого накладывалась стома:
- Закрытие временной колостомы. Во время реконструктивной операции ликвидируется кишечная стома и восстанавливается анатомическая целостность кишечника. Вмешательство обеспечивает хорошие отдаленные результаты, возвращает больных к полноценной жизни.
- Реконструктивная операция. Зачастую в абдоминальной хирургии прибегают к герниопластике параколостомической грыжи с применением сетчатого протеза, поскольку такая операция имеет минимальный риск рецидива. Реже проводят иссечение грыжевого мешка и реконструкцию колостомы без пластики.
Прогноз и профилактика
Современные хирургические методики позволяют устранить негативные проявления параколостомической грыжи и значительно снижают вероятность рецидива. Сочетание оперативных и реабилитационных мероприятий улучшает качество жизни больных, поэтому прогноз благоприятный. Вызывают опасение ПКГ, развивающиеся на фоне опухолевого процесса, которые трудно поддаются лечению. Профилактика заключается в ликвидации производящих факторов риска.
Источник
Для повышения надежности системы сбора кала (калоприёмников) и увеличения комфорта пациента в повседневной жизни применяют специальные приспособления для стомированных.
1. Пояса для стомированных эластичные >>>
 Пояс широкий имеет внутренний карман куда заправляется мешок калоприемника. Благодаря этому поддерживается вес мешка, он не оттягивает пластину.
Пояс широкий имеет внутренний карман куда заправляется мешок калоприемника. Благодаря этому поддерживается вес мешка, он не оттягивает пластину.
Эластичный материал мягко прижимает мешок, не давая ему выпирать. Таким образом продлевается время использования пластины, живот становится плоским,калоприемник скрывается полностью.
2. Пояса на пластину или мешок>>>
Производители калоприемников Coloplast, Bbraun снабжают ушками для фиксации пояса пластины. У Convatec имеют ушки мешки. Пояс улучшает фиксацию пластины,не давая мешку оттягивать ее при наполнении. Данный пояс особенно актуален для конвексных (выпуклых ) пластин.


3. Бандажи для стомированных с вырезаемым отверстием>>>
В магазинах представлен большой выбор бандажей для стомированных. В том числе бандажи в виде нижнего белья, со специальными конструктивными особенностями.
Отверстие вырезается самостоятельно. Бандаж фиксирует положение калоприемника (уроприемника), дренажных приспособлений, предотвращая их смещение во время движения, поддерживает брюшную стенку.
 Также есть бандажи с вырезаемым отверстием в виде поясов. Отверстие для стомы вырезается самостоятельно в нужном месте специальной панели. Края вырезанного отверстия, за счет специальной вязки трикотажного полотна, не распускаются как при носке, так и при стирке изделия.
Также есть бандажи с вырезаемым отверстием в виде поясов. Отверстие для стомы вырезается самостоятельно в нужном месте специальной панели. Края вырезанного отверстия, за счет специальной вязки трикотажного полотна, не распускаются как при носке, так и при стирке изделия.

4. Бандажи с готовым отверстием для стомы>>>
Бандаж создан специально для реабилитации после операции по выведению стомы, для профилактики образования грыж в области стомы, для поддержки передней брюшной стенки у пациентов со стомой. Бандажи имеют отверстия разного диаметра: 70, 90, 95 мм и др. Бандаж снижает риск возникновения болевых ощущений, жжения или зуда, связанных с раздражением кожи вокруг стомы или с усиленной перистальтикой кишечника. Разгружает собственные ткани брюшной стенки. Создает оптимальные условия для отведения кишечного содержимого или мочи. Фиксирует положение калоприемника, дренажных приспособлений, предотвращая их смещение во время движения. Равномерное компрессионное воздействие бандажей способствует улучшению кровообращения мышц и кожи передней брюшной стенки.

5. Нижнее белье (трусы) для стомированных>>>
Трусы женские и мужские для стомированных людей имеют дополнительный карман — отсек для хранения в нем мешка калоприемника. Карман поддерживает мешок не давая при наполнении оттягивать пластину. Трусы скрываут калоприемник,что позволяет переодеваться в общественных местах.
 6. Трусы — плавки для купания>> скрывают и поддерживают калоприемник, что не заменимо на пляже, в бане, сауне и др.
6. Трусы — плавки для купания>> скрывают и поддерживают калоприемник, что не заменимо на пляже, в бане, сауне и др.

7. Резиновые пояса для купания>>>
Для того чтобы спокойно принимать ванную, плавать в бассейне, речке или ванной, ходить в аквапарк и на другие водные процедуры, и не намочить стому, калоприемник или уроприемник используйте чехол — пояс специальной конструкции.
С помощью специальной помпы создается вакуум и обеспечивается герметичное прилегание пояса — чехла к телу. Вода не попадет на стому или стомный мешок.

8. Чехлы на мешки для калоприемника>>>
Вы можете порадовать себя или своих близких с помощью яркого и красивого чехла для стомного мешка из ткани. Он не только поднимет настроение, но и сделает шуршание мешка менее заметным, скроет калоприемник. Подходит как для открытых (дренируемых), так и для закрытых мешков, однокомпонентных и двухкомпонентных калоприемников.

Тэги: бандаж для стомы, белье для стомированных, мешок цветной, пояс для стомированных, пояс для стомы
Источник
— выпячивание внутренних органов вокруг стомы из-за слабости мышечного слоя брюшной стенки в месте выведения стомы. Это частое осложнение при колостоме; при илеостоме оно встречается реже. Риск появления грыжи увеличивается при ожирении, а также при длительном кашле. Пациенты даже с небольшими размерами грыжи могут испытывать боли, запоры, затруднения при пользовании калоприемниками. Парастомальная грыжа может ущемиться, в таких случаях лечение только хирургическое. В качестве профилактики этого осложнения в первое время после операции (2-3 месяца) пациенты носят специально подобранный эластичный бандаж. Бандаж используют при парастомальной грыже и выпадении кишки в случае невозможности проведения хирургического лечения из-за сопутствующих заболеваний.
Гипергрануляции в области стомы
Иногда на границе между кожей и слизистой оболочкой образуются полиповидные выросты, которые легко кровоточат. Обычно они небольшие, диаметром несколько миллиметров. Возможно появление на слизистой оболочке белесоватых, кровоточащих пузырьков. Во всех подобных случаях необходимо обратиться к врачу.
Особенности питания при стомах
Людям с илеостомой в течение 4–6 недель после операции необходимо избегать богатых клетчаткой.
В течение дня следует отдельно от твердой пищи употреблять не менее 1500–2000 мл жидкости. Пациент должен знать, что илеостома приводит к выключению функции толстой кишки. Тонкая кишка лишь частично способна компенсировать возможность толстой кишки всасывать воду и минеральные соли, вырабатывать некоторые витамины. Голодание или ограничение количества принимаемой пищи ведут к чрезмерному образованию газов и поносу. Ужинать лучше рано и принимать пищу в небольшом количестве, что приведет к уменьшению количества выделений через стому в ночное время.
Продукты, ускоряющие опорожнение кишечника:
• сахаристые вещества (сахар, мед, фрукты);
• богатые поваренной солью — соленья, маринады, копчености;
• острая пища;
• богатые растительной клетчаткой — черный хлеб, некоторые сырые овощи и фрукты;
• жиры (в т.ч. растительное масло);
• зеленая фасоль;
• шпинат;
• молоко, свежий кефир;
• фруктовая вода, соки;
• холодные блюда и напитки, мороженое;
• пиво.
Острые блюда нужно употреблять осторожно, в небольших количествах, сочетая их с рисом, макаронами или картофелем.
Ускоряют опорожнение кишечника волнение, торопливая еда и подъем тяжестей.
Для сгущения содержимого, поступающего из тонкой кишки, можно принимать рис, чернику, тертые яблоки, кисели.
Продукты, задерживающие опорожнение кишечника, включают в себя вяжущие и легкоусваиваемые блюда, в том числе
• белые сухари;
• злаки;
• творог;
• слизистые супы;
• кукурузу;
• протертые каши;
• изюм, сухофрукты;
• рис, теплые протертые супы, кисели;
• крепкий чай, кофе, какао;
• натуральное красное вино (некрепленое).
К запорам также ведет малоподвижный образ жизни, ограниченное количество жидкости (менее 1,5 л в день), а также некоторые лекарственные средства (болеутоляющие, антидепрессанты и др.).
Кожура помидоров, яблок, а также кукуруза, орехи, огурцы или мякоть цитрусовых вызывают спазмы кишечника, приводящие к болям в животе
Пищу рекомендуется принимать четыре раза в день в одни и те же часы.
Не рекомендуются: изделия из сдобного и теплого теста, жирные сорта мяса, птицы и рыбы, копчения, маринады, мясные, рыбные и другие консервы и концентраты, колбасы, холодные напитки, мороженое, овощи и фрукты в натуральном виде, жареные яйца (яичница), острые сыры, пережженные жиры, жирный десерт, спиртные напитки, горчица, уксус, шафран.
Некоторые продукты придают фекалиям чрезмерно гнилостный запах:
• сыр;
• яйца;
• рыба;
• фасоль;
• лук (разный);
• капуста (любая);
• некоторые витамины и лекарственные средства.
Уменьшают неприятный запах фекалий: клюквенный морс, брусничный сок (после еды днем), йогурт, кефир (утром).
При появлении неприятного запаха, сопровождающего выделение газов, рекомендуется использовать специальные, поглощающие запах прокладки. В
калоприемник можно добавлять специальный порошок, нейтрализующий запах, таблетки с активированным углем или аспирин. Дезодорант не устраняет запах, а лишь смешивается с ним, придавая ему резкость, что может привлечь внимание окружающих.
Источник
Кишечная стома является прототипом анального или мочевого отверстия, расположенного в нетипичном для него месте (на передней брюшной стенке). Существует ряд операций на кишечнике, которые заканчиваются формированием такого отверстия для неприродного выведения человеческих отходов. Основной проблемой после такой операции является смена привычного образа человека и отсутствие контроля за процессом дефекации. В данной ситуации пациент вынужден постоянно носить кало или мочеприемник – мешочек, в который собирается содержимое.
Стома может быть временной или постоянной. Решение о необходимости ее выведения принимает врач в зависимости от особенностей организма, тяжести заболевания, сопутствующих заболеваний, осложнений и т.д.
Бандаж для стомы является приспособлением, через специальное отверстие которого выводится калоприемник. Сам бандаж предохраняет переднюю стенку живота от чрезмерных напрягающих усилий, ускоряет процесс заживления рубца после операции и препятствует появлению грыж в области стомы и на животе.
Приспособление имеет ряд преимуществ:
- многослойный, изготавливается из качественных дышащих материалов;
- гипоаллергенный, снижает риск появления опрелостей;
- препятствует формированию грыж;
- конструкция бандажа часто разъемная, благодаря чему проста в использовании и легко подстраивается под индивидуальные особенности тела;
- плотно фиксирует калоприемник даже при активных движениях человека;
- минимизирует риск появления зуда, боли, жжения, других неприятных ощущений в проекции стомы;
- не требует особых средств для стирки и чистки.
Бандаж для стомы рекомендуется носить пациентам, имеющим стому вследствие:
- кишечной непроходимости;
- травм кишечника;
- язвенного колита;
- опухолей;
- болезни Крона, других воспалительных процессов кишечника;
- для профилактики формирования грыж в проекции стомы и на передней брюшной стенке.
Правильное ношение бандажа позволяет хорошо поддерживать брюшную стенку, препятствовать ее перенапряжению, ускоряет формирование послеоперационного рубца.
Читайте другие статьи на темы:
Что такое абдоминальный бандаж и в каких случаях он необходим
Противопролежневый круг: назначение и правила использования
Активные точки су-джок терапии помогут избаваться от многих болезней
Ношение бандажа противопоказано при нарушении целостности кожи в области контакта ее с бандажом. Не рекомендуется носить бандаж при дерматитах, гнойничковых поражениях, при наличии грыж и выраженного дискомфорта, обусловленного ношением изделия.
При выборе бандажа важно обратить внимание на некоторые его параметры:
- должен изготавливаться из эластичного материала (желательно перфорированного и гипоаллергенного);
- должен хорошо поддерживание стенку живота;
- гигиеничность (воздухопроницаемость, легкость в уходе);
- должен быть подобран по размеру.
Бандаж для стомы может иметь разную ширину и обхват. Ширина бандажа зависит от статуры пациента, его роста, от локализации стомы. Правильно подобранный бандаж должен закрывать шов на расстояние 1 см со всех сторон. Обхват бандажа определяется показателем объема талии.
Бандажи могут иметь разный размер и место локализации отверстия под стому. Диаметр отверстия для стомы является стандартным и составляет: 5, 7 или 9 см. Если размер стомы нестандартный, для пациента необходим индивидуальный бандаж, который изготавливают на протезном заводе.
Отверстие в бандаже под калоприемник имеет плотные края, обеспечивая его надежную фиксацию. Бандаж может иметь вращающийся съемный модуль с отверстием, это помогает выбирать удобную позицию отверстия для стомы. Бандаж часто имеет продольные эластичные ребра жесткости, которые моделируются в соответствии с изгибами тела и обеспечивают плотное прижатие брюшной стенки.
Бандаж необходимо надевать в горизонтальном положении, носят его, надевая на голое тело. Вырезается отверстие во вставке, которая крепит калоприемник после предварительных замеров его размеров, на тело крепится калоприемник (клеевой поверхностью к коже). Отверстие в бандаже должно быть немного больше пластины калоприемника (примерно на 2 — 3 мм со всех сторон). Затем на тело надевается бандаж, пластина калоприемника выводится в отверстие, бандаж застегивается на «липучку». На заключительном этапе мешок крепится к пластине, крепление прикрывается эластичной деталью бандажа. Бандаж должен плотно прилегать к телу, у пациента должно быть ощущение того, что передняя брюшная стенка находится в слегка подтянутом состоянии. Ношение бандажа рекомендовано от нескольких часов в сутки до 24 ч (это зависит от ситуации и врачебных рекомендаций).
Ношение бандажа назначается на длительный срок (от 6 месяцев до нескольких лет, иногда рекомендуется пожизненное ношение). Носить его желательно не круглосуточно, а при необходимости (поездка, длительная прогулка, работа, связанная с небольшими физическими нагрузками, при передвижении с тростью). Бандаж можно не надевать, находясь дома или во время сна. Изделие не нарушает работу ЖКТ и не препятствует естественному опорожнению кишечника при правильном использовании калоприемника.
Бандаж для стомы необходимо стирать только вручную с мягкими моющими средствами, которые не содержат агрессивных компонентов (хлор, отбеливатель). Нельзя сильно отжимать, влажное изделие нужно сушить на хлопчатобумажном полотенце в условиях естественного проветривания. Нельзя гладить бандаж утюгом. Аккуратное пользование изделием существенно продлевает срок его службы.
Источник


