После операции вентральной грыжи мкб

Содержание
- Описание
- Дополнительные факты
- Причины
- Классификация
- Симптомы
- Диагностика
- Лечение
- Прогноз
- Профилактика
Названия
Название: Послеоперационная грыжа.
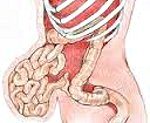
Послеоперационная грыжа
Описание
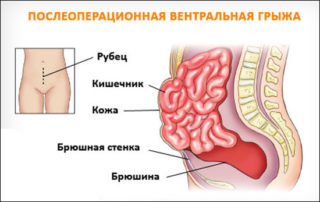
Послеоперационная грыжа характеризуется выходом внутренних органов (кишечника, большого сальника) через дефекты в области хирургического рубца за пределы брюшной стенки. Послеоперационная грыжа определяется в виде опухолевидного выпячивания в зоне послеоперационного рубца, сопровождается болью в животе, при ущемлении — тошнотой, рвотой, отсутствием стула и отхождения газов. Диагностика послеоперационной грыжи включает осмотр хирурга, выполнение рентгенографии желудка, ЭГДС, герниографии, УЗИ брюшной полости и грыжевого выпячивания, КТ органов брюшной полости. Выявление послеоперационной грыжи требует проведения герниопластики с использованием местных тканей или синтетических протезов.
Дополнительные факты
Послеоперационные грыжи (рубцовые грыжи, грыжи рубца, вентральные грыжи) развиваются в ранние или отдаленные сроки после операций. Частота образования послеоперационных грыж после вмешательств на брюшной полости в оперативной гастроэнтерологии составляет 6-10%. Среди других грыж брюшной полости на долю послеоперационных дефектов приходится до 20–22%.
Послеоперационные грыжи появляются в тех анатомических областях, где проводились типовые операционные разрезы, обеспечивающие доступ к органам брюшной полости: в области белой линии живота (после верхней или нижней срединной лапаротомии), правой подвздошной области (после операций на слепой кишке, аппендэктомии), области пупка, правом подреберье (после холецистэктомии, резекции печени), левом подреберье (после операций на селезенке), боковой поясничной области (после операций на почках и мочеточниках), надлобковой области (после гинекологических и урологических операций).
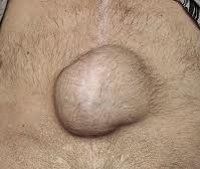
Послеоперационная грыжа
Причины
В большинстве случаев послеоперационной грыжей осложняются хирургические вмешательства, проводимые в экстренном порядке. Такие ситуации исключают возможность проведения адекватной предоперационной подготовки органов ЖКТ, что после операции приводит к нарушению моторики кишечника (метеоризму, замедлению пассажа кишечных масс), повышению внутрибрюшного давления, ухудшению дыхательной функции, кашлю и в итоге – к ухудшению условий для формирования послеоперационного рубца.
Определенную роль в образовании послеоперационной грыжи играют дефекты операционной техники и послеоперационные осложнения – использование некачественного шовного материала, чрезмерное натяжение местных тканей, воспаление, гематомы, нагноение, расхождение швов. Часто послеоперационные грыжи формируются после длительной тампонады или дренирования брюшной полости.
Послеоперационные грыжи нередко образуются при нарушениях режима самим пациентом: повышенной физической нагрузке после операции, несоблюдении рекомендуемой диеты, отказе от ношения бандажа и тд Появление послеоперационных грыж нередко связано с общей ослабленностью, рвотой, развитием пневмонии или бронхита в послеоперационном периоде, запорами, беременностью и родами, ожирением, сахарным диабетом, системными заболеваниями, сопровождающимися изменением структуры соединительной ткани.
Послеоперационными грыжами могут осложняться практически любые операции на брюшной полости. Наиболее часто послеоперационные грыжи образуются после операций по поводу прободной язвы желудка, калькулезного холецистита, аппендицита, кишечной непроходимости, перитонита, пупочной грыжи или грыжи белой линии живота, кисты яичника, миомы матки, проникающих ранений брюшной полости и тд.
Классификация
По анатомотопографическому делению в хирургии различают медиальные послеоперационные грыжи (срединные, верхние срединные и нижние срединные) и латеральные (верхние боковые, нижние боковые – лево- и правосторонние). По величине послеоперационного дефекта грыжи могут быть малыми (не изменяющими конфигурацию живота), средними (занимающими часть отдельной области брюшной стенки), обширными (занимающими отдельную область брюшной стенки), гигантскими (занимающими 2-3 и более областей).
Также послеоперационные грыжи делятся на вправимые и невправимые, одно- и многокамерные. Отдельно рассматриваются рецидивные послеоперационные грыжи, в т. И многократно рецидивирующие. Все обозначенные критерии учитываются при выборе способов устранения послеоперационных грыж.
Симптомы
Основным проявлением грыжи служит появление выпячивания по линии послеоперационного рубца и по его сторонам. На ранних стадиях послеоперационные грыжи являются вправимыми и не доставляют болевых ощущений. Болезненность и увеличение опухолевидного выпячивания появляется при резких движениях, натуживании, подъеме тяжестей. При этом в горизонтальном положении грыжа уменьшается или легко вправляется.
В дальнейшем боль в животе становится постоянной, иногда приобретает схваткообразный характер. Среди других симптомов послеоперационной грыжи отмечаются вздутие кишечника, запоры, отрыжка, тошнота, снижение активности. При грыжах, расположенных над лобком, могут отмечаться дизурические расстройства. В области грыжевого выпячивания на передней брюшной стенке развивается раздражение и воспалительные изменения кожи.
Запор. Запор у взрослых. Метеоризм. Отрыжка. Рвота. Тошнота.
Диагностика
При осмотре грыжа определяется как несимметричное выбухание в области послеоперационного рубца. В вертикальном положении, при натуживании пациента или покашливании размеры опухолевидного выпячивания увеличиваются. Иногда через растянутый и истонченный рубец определяется перистальтика кишечных петель, шум плеска и урчание.
С помощью УЗИ брюшной полости и грыжевого выпячивания удается получить данные о форме и размерах грыжи, наличии или отсутствии спаечных процессов в брюшной полости, изменений в мышечно-апоневротических структурах брюшной стенки и тд.
В процессе комплексного рентгенологического обследования (обзорная рентгенография брюшной полости, рентгенография желудка, рентгенография пассажа бария по кишечнику, ирригоскопия, герниография) уточняется функциональное состояние ЖКТ, отношение внутренних органов к послеоперационной грыже, наличие спаек. Для уточнения необходимых параметров послеоперационной грыжи и определения методов ее устранения может потребоваться проведение МСКТ или МРТ органов брюшной полости, эзофагогастродуоденоскопии, колоноскопии.
Лечение
Консервативная тактика при послеоперационных грыжах допустима только в случае наличия весомых противопоказаний к хирургическому вмешательству. В этих ситуациях рекомендуется соблюдение диеты, исключение физических нагрузок, борьба с запорами, ношение поддерживающего бандажа.
Радикальное избавление от послеоперационной грыжи может быть произведено только хирургическим способом – с помощью герниопластики. Метод герниопластики послеоперационной грыжи избирается, исходя из локализации и величины выпячивания, наличия спаечных процессов между органами брюшной полости и грыжевым мешком.
При небольших и неосложненных послеоперационных дефектах (менее 5 см) может быть выполнено простое ушивание апоневроза, т. Е. Пластика передней брюшной стенки местными тканями. Средние, обширные, гигантские, длительно существующие и осложненные послеоперационные грыжи требуют укрытия дефекта апоневроза с помощью синтетического протеза (герниопластика с установкой сетчатого протеза). При этом используются различные способы установки сетчатой системы по отношению к анатомическим структурам брюшной полости. В этих случаях нередко требуется разделение спаек, рассечение рубцов; при ущемлении послеоперационной грыжи — резекция кишки и сальника.
Прогноз
Послеоперационные грыжи, даже при отсутствии осложнений, приводят к снижению физической и трудовой активности, косметическому дефекту, ухудшению качества жизни. Ущемление послеоперационной грыжи довольно часто (в 8,8% случаев) приводит к летальному исходу. После хирургического устранения послеоперационной грыжи (за исключением случаев многократного рецидивирования) прогноз удовлетворительный.
Профилактика
Профилактика послеоперационных грыж требует от хирурга выбора правильного физиологичного оперативного доступа при различных видах вмешательств, соблюдения тщательной асептики на всех этапах операции, использования качественного шовного материала, адекватной предоперационной подготовки и ведения больного после операции.
Источник
Вентральная грыжа – патология, которая возникает после хирургических вмешательств в области рубца. Однако появиться она может не сразу же, а через несколько месяцев или даже лет. При нарушении внутренние органы проходят между тканями в грыжевый мешочек. Заболевание встречается у 11-20% пациентов, перенесших операции. У 50% из них вентральная грыжа возникает в течение 12 месяцев после вмешательства.
Что такое вентральная грыжа
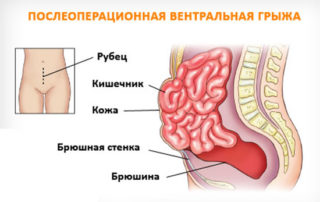 Грыжа всегда формируется в слабой зоне, вентральная грыжа – это патология, слабой зоной для которой становится послеоперационный рубец. При этом выпячивание органов происходит без повреждения слизистых оболочек, то есть, грыжа – вправимое состояние. Даже при ущемлении происходит некроз и нарушение кровообращения, но целостность органов сохраняется.
Грыжа всегда формируется в слабой зоне, вентральная грыжа – это патология, слабой зоной для которой становится послеоперационный рубец. При этом выпячивание органов происходит без повреждения слизистых оболочек, то есть, грыжа – вправимое состояние. Даже при ущемлении происходит некроз и нарушение кровообращения, но целостность органов сохраняется.
В состав вентральной грыжи входят: грыжевые ворота, мешок и содержимое. Воротами в этом случае становится разрез, расположенный на брюшной стенке. Мешок – это часть брюшной полости, вышедшая за пределы брюшины. В состав мешка могут входить: часть тонкого кишечника, большой сальник, слепая или сигмовидная кишка.
Чаще всего при вентральной грыже наблюдается выхождение тонкого кишечника из брюшной полости. Причем выпячивание это в 90% случаев достигает больших размеров. Чем больше рубец после операции, тем больше будет выпячивание.
Виды вентральной грыжи
 Разделить полостное образование можно на несколько видов. Согласно классификации МКБ-10, ущемленная вентральная грыжа относится к коду К43.9, однако при развитии гангрены и непроходимости ей присвоен код К43.1. Грыжа передней брюшной стенки относится к К.43.
Разделить полостное образование можно на несколько видов. Согласно классификации МКБ-10, ущемленная вентральная грыжа относится к коду К43.9, однако при развитии гангрены и непроходимости ей присвоен код К43.1. Грыжа передней брюшной стенки относится к К.43.
Классифицируют выпячивания следующим образом:
- по месту – медиальные или латеральные;
- по размерам мешка – многокамерные и однокамерные;
- первичные или рецидивирующие;
- по количеству входящих органов – множественные и одинарные;
- по размерам – до 4 см малые, от 5 до 15 см средние, от 15 до 25 см большие, также существуют обширные грыжи от до 35 см и огромные – от 40 см.
Вентральные грыжи бывают не только на животе, но и на позвоночнике. Это наиболее опасный вид выпячивания, который может привести к ущемлению нервных окончаний и полной нетрудоспособности или инвалидности.
Причины возникновения
 К образованию вентральной грыжи приводят такие факторы, как слабость брюшной стенки и длительно сохраняющееся высокое давление внутри полости. Ущемление же провоцирует долгое отсутствие медицинской помощи. Основная причина патологии – медленное заживление послеоперационного рубца. Происходит это по таким причинам:
К образованию вентральной грыжи приводят такие факторы, как слабость брюшной стенки и длительно сохраняющееся высокое давление внутри полости. Ущемление же провоцирует долгое отсутствие медицинской помощи. Основная причина патологии – медленное заживление послеоперационного рубца. Происходит это по таким причинам:
- Инфекционное поражение. Нагноение раны повышает риски образования вентрального выпячивания. Особенно в возрасте старше 40 лет.
- Игнорирование послеоперационного режима. Рана начинает заживать сразу же, как только на нее накладывают швы. В течение 10 дней кожа затягивается и образует рыхлое соединение. В течение 6 месяцев оно превращается в полноценный рубец. Все это время шов нужно беречь, обрабатывать, избегать физических нагрузок. Некоторым пациентам рекомендуется бандаж.
- Сопутствующие болезни. При таких патологиях, как сердечная или почечная недостаточность и сахарный диабет, нарушается микрососудистое русло. Это приводит к медленному заживлению шва – до 1 года.
- Ожирение. Скопление жировых клеток в брюшной стенке ухудшает кровообращение и препятствует заживлению швов. Также ожирение повышает внутреннее давление и нагрузку на рубец.
- Хирургические ошибки и дефекты. Применение плохих нитей, чрезмерное натяжение или слишком слабая фиксация краев раны, повреждение нервов и многие другие факторы могут вызывать плохое заживление рубца.
Еще одна причина образования вентрального выпячивания – диастаз прямых мышц. Под этим термином понимается расхождение в области белой линии между мечевидным отростком и пупком.
Выяснение причины не всегда помогает решить существующую проблему грыжи. Однако эти знания необходимы для составления методики профилактики грыжи после операции.
Симптомы заболевания и диагностика
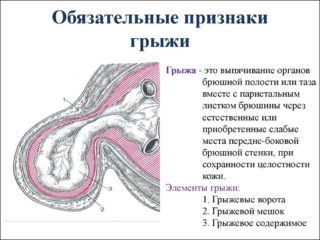 Диагностировать вентральную грыжу передней брюшной стенки с точным определением ее типа можно только в медицинских условиях. Однако заподозрить ее наличие можно по характерным признакам:
Диагностировать вентральную грыжу передней брюшной стенки с точным определением ее типа можно только в медицинских условиях. Однако заподозрить ее наличие можно по характерным признакам:
- заметное выпячивание на передней брюшной стенке, расположенное вдоль имеющегося рубца;
- подвижность, мягкость выпячивания, возможность его вправления без болезненных ощущений самим пациентом;
- неприятные симптомы начинают появляться по мере прогресса вентральной грыжи, особенно часто боль появляется при натуживании, резких движениях и подъеме тяжестей;
- со временем боль становится постоянной и приобретает схваткообразный характер;
- при положении выпячивания в надлобковой зоне нарушается процесс мочеиспускания.
При ущемлении возникает острая боль, область грыжи может воспаляться, краснеть, отекать. Также у пациента возникает рвота, тошнота, чрезмерное газообразование, а в испражнениях появляются примеси крови.
УЗИ и рентген необходимы для уточнения границ грыжевого разрастания. Благодаря им можно узнать, насколько в процесс втянуты органы. Первичный диагноз врач легко поставит на осмотре пациента и во время пальпации.
Методы лечения
 Избавиться от выпячивания без хирургического вмешательства невозможно. Но даже операция не всегда гарантирует полное удаление грыжи и защиту от рецидивов. В ходе процедуры убирают выпадающий мешок, вправляют органы, а затем используют метод пластической хирургии для восстановления внешнего вида.
Избавиться от выпячивания без хирургического вмешательства невозможно. Но даже операция не всегда гарантирует полное удаление грыжи и защиту от рецидивов. В ходе процедуры убирают выпадающий мешок, вправляют органы, а затем используют метод пластической хирургии для восстановления внешнего вида.
- Натяжная пластика. Грыжу ушивают, используя специальные нити. Применять методику можно только при небольших образованиях и при отсутствии сопутствующих болезней. Риск рецидива достигает 30%. Однако стоимость операции очень низкая, а выполнять ее просто. При чрезмерном натяжении нитей пациент может столкнуться с болезненностью после вмешательства.
- Ненатяжная герниопластика. Используя синтетический протез в виде сетки, врач вшивает его в грыжевые ворота под кожу. Рецидивы в этом случае почти полностью исключены, а боль после операции отсутствует. Восстановить брюшную стенку после вмешательства можно даже в случае больших размеров грыжи. Но стоит такая операция больше, сохраняется риск осложнений.
Еще один подвид операции с протезом – лапароскопический. Он менее травматичен, выполняется через проколы в животе, а не надрезы. Заплатить за такую процедуру придется намного больше, чем за стандартную герниопластику.
Вентральная грыжа может долгое время не причинять беспокойства, но при появлении ущемления пациент сталкивается с невыносимой болью. Операцию в таких случаях откладывать нельзя. После нее важно соблюдать рекомендации врача, чтобы не было рецидива.
Источник
Образование послеоперационной грыжи брюшной полости – это патологическое состояние, сопровождающееся выводом органов пищеварительного тракта за пределы брюшины в месте разреза. Визуально напоминает опухоль разного размера, которая находится на месте расположения послеоперационного рубца. Имеет довольно обширную симптоматику в зависимости от формы и размеров грыжи, а также индивидуальных особенностей организма больного.
Классификация послеоперационных грыж живота
 Послеоперационные грыжи классифицируются по разным факторам. Прежде всего, их различают по месту локализации: боковые — нижние и верхние латеральные; срединные — нижние или верхние. Также они отличаются по размерам и делятся на гигантские, обширные, средние и малые. Их характеристические особенности следующие:
Послеоперационные грыжи классифицируются по разным факторам. Прежде всего, их различают по месту локализации: боковые — нижние и верхние латеральные; срединные — нижние или верхние. Также они отличаются по размерам и делятся на гигантские, обширные, средние и малые. Их характеристические особенности следующие:
- Гигантские грыжевые мешки занимают более двух областей брюшной полости.
- При обширных грыжах отмечается выделение всей отдельной части брюшины.
- При средних размерах новообразования выделяется небольшая часть отдельной области брюшной полости.
- При малых размерах грыжевого мешка размеры и объемы живота не изменяются.
Медики делят послеоперационные грыжи на вправимые и невправимые, а также содержащие одну и более камер. От этих всех факторов зависит назначенный терапевтический курс.
Симптомы вентральной грыжи брюшной полости
 Послеоперационная вентральная грыжа (код по МКБ 10 — К43) на ранних этапах своего развития имеет слабовыраженную клиническую картину. Большинство пациентов, как показывает практика, не обращают на нее внимание. Кожные покровы по линии послеоперационного шва становится бугристым, образуется небольшое выпячивание, которое многие воспринимают как нормальный физиологический процесс заживления.
Послеоперационная вентральная грыжа (код по МКБ 10 — К43) на ранних этапах своего развития имеет слабовыраженную клиническую картину. Большинство пациентов, как показывает практика, не обращают на нее внимание. Кожные покровы по линии послеоперационного шва становится бугристым, образуется небольшое выпячивание, которое многие воспринимают как нормальный физиологический процесс заживления.
На следующем этапе своего развития отмечается появление болей в брюшной области, сначала неприятный симптом слабо выражен. Чувство дискомфорта появляется при поднятии тяжестей и активной физической нагрузке, напряжении мышц пресса и совершении резких движений.
Выпячивание грыжевого мешка видно только в стоячем положении. Как только человек ложится, все внутренние органы возвращаются на свои анатомические места, предусмотренные природой.
Если вентральная грыжа не была диагностирована своевременно, проявление симптомов усиливается. Болевые ощущения человек испытывает постоянно, при нагрузках интенсивность их усиливается.
Отмечаются нарушения в работе органов пищеварительной системы. После приема пищи в желудке появляется тяжесть, вздутие, метеоризм, тошнота и рвотные позывы.
Выпячивание становится более явным, поскольку грыжевой мешок увеличивается в размерах. Кожный покров в области брюшной полости имеет повышенную чувствительность, приобретает синий или багровый оттенок, при прикосновениях раздражается. Во время дефекации наблюдаются вкрапления крови в каловых массах. Общее физическое состояние резко ухудшается.
Причины возникновения и диагностика
 Послеоперационная грыжа может образоваться из-за следующих оперативных вмешательств:
Послеоперационная грыжа может образоваться из-за следующих оперативных вмешательств:
- гинекологические операции, например, удаление матки;
- резекция аппендикса;
- операции, проведенные на печени;
- лапароскопия;
- удаление желчного пузыря;
- оперативное вмешательство на мочеточнике;
- лечение кишечной непроходимости.
Патология после проведения операции может развиться по одной из следующих причин:
- Генетическая предрасположенность. Если у больного отмечается системная слабость соединительных волокон, вероятность образования грыжи очень высока. Существует ряд признаков, указывающих на это – гипермобильность суставов, наличие грыжевых мешков в других местах, тонкие и легко растяжимые кожные покровы, астеническое телосложение и высокий рост.
- Нарушение технологии в момент сшивания раны. Причина эта встречается крайне редко, образование обусловлено сильным или слабым натяжением краев раны.
- Нарушения, которые произошли во время заживления рубца. Если рана была инфицирована, из нее начинают выделяться серозные или гнойные массы, появляется местное воспаление. В результате этого рубец становится менее прочным. Встречаются случаи, когда организм пациента отторгает шовный материал.
- Сопутствующие заболевания. Это в основном касается тех заболеваний, из-за которых повышается внутрибрюшное давление. Например, ожирение, аденома простаты, запоры, бронхиальная астма и хронические бронхиты.
- Несоблюдение предписаний доктора во время реабилитационного периода. Как правило, пациенты не соблюдают щадящий режим после операции. Не все люди учитывают, что есть не только наружный, но и внутренний шов. Первый заживает в среднем 2 недели, а для заживления апоневрического рубца требуется около 7 месяцев и более.
Для диагностики послеоперационной грыжи, как правило, достаточно визуального осмотра. Если у больного имеется избыточная масса тела, могут потребоваться дополнительные методы исследования, например, компьютерная томография, МРТ и УЗИ брюшной полости.
Методы лечения
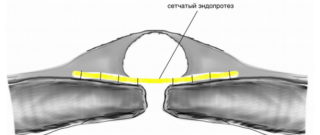
Установление защитной сетки
Если образовалась послеоперационная грыжа, удалять ее можно только с помощью оперативного вмешательства. К сожалению, консервативные и народные методы лечения редко дают положительные результаты. Удаление грыжевого мешка может осуществляться одним из следующих способов:
- Пластика тканями местного применения. Суть процедуры заключается в ушивании апоневроза передней стенки брюшной полости. Пластика с использованием местных тканей возможна лишь в том случае, если размеры грыжи не более 5 см. Проводится оперативное вмешательство под местной анестезией, если же грыжа достигла больших размеров, операцию проводят под общим наркозом.
- Пластика с применением протезов, изготовленных из синтетических материалов. Дефект апоневроза скрывается искусственными волокнами. Установление защитной сетки зависит от размеров и расположения грыжи. Проводится процедура под общим наркозом.
Доктора придерживаются мнения, что второй способ предпочтительнее, поскольку вероятность развития рецидивов сведена к минимуму.
Возможные осложнения и последствия
 Наличие послеоперационной грыжи крайне отрицательно сказывается на качестве жизни человека. Эта патология также становится причиной снижения трудовой деятельности. Послеоперационная или парастомальная грыжа представляет собой не только косметический дефект, но и опасную патологию. Без своевременного и грамотного лечения она грозит развитием серьезных осложнений.
Наличие послеоперационной грыжи крайне отрицательно сказывается на качестве жизни человека. Эта патология также становится причиной снижения трудовой деятельности. Послеоперационная или парастомальная грыжа представляет собой не только косметический дефект, но и опасную патологию. Без своевременного и грамотного лечения она грозит развитием серьезных осложнений.
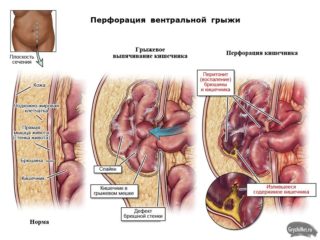
- ущемление;
- копростаз – затвердение и скопление каловых масс в кишечнике;
- непроходимость кишечника;
- перфорация – образование отверстий во внутренних органах.
Ущемление грыжевого мешка после оперативного вмешательства, пожалуй, самая опасная и тяжелая патология, которая относится к экстренным случаям и требует немедленной операции. Грыжа, заключенная между воротами, невправимая, в мешке заключены части внутренних органов, которые плохо снабжены кровью.
Сильные боли могут привести к шоковому состоянию. Без оказания качественной помощи начнется некроз (отмирание) тканей, что чревато летальным исходом.
Профилактические мероприятия рецидивов

Перед проведением плановой операции рекомендуется сбросить лишний вес
Любую болезнь всегда намного проще предупредить, нежели вылечить. Поэтому перед операцией и в период восстановления требуется соблюдать все предписания лечащего врача:
- Перед оперативным вмешательством на брюшной полости человеку предварительно требуется сбросить лишний вес, в противном случае подкожный жир будет мешать зарастанию разреза.
- После оперативного вмешательства требуется обязательно носить бандаж. Это позволит поддерживать все внутренние органы в их правильном анатомическом положении. Приобретать требуется только качественные изделия, поскольку дешевые аналоги изготовлены из низкосортных материалов.
- Соблюдение диеты. Чтобы исключить вероятность неправильной работы кишечника, рацион должен быть обогащен свежими овощами и фруктами. Жирная пища и углеводы требуется исключить. Меню больного обогащают репой, свеклой и вареной морковью. Каши употребляются исключительно в перетертом виде. Из напитков лучше отдавать предпочтение киселям, лекарственным отварам и чистой воде. Дополнительно для нормализации пищеварения к применению показаны лекарственные ферменты, например, Фестал и Мезим. Из рациона требуется полностью исключить газированную воду, дрожжевой хлеб, капусту, бобовые, сырые помидоры и яблоки.
- Умеренная физическая активность обязательна для поддержания нормальной работы органов пищеварительной системы и мышечного тонуса. Чтобы предотвратить образование грыжи в послеоперационный период, требуется выполнять ЛФК под наблюдением лечащего врача. Запрещено поднятие тяжестей, резкие движения тоже противопоказаны. Физические нагрузки требуется увеличивать постепенно.
Послеоперационная грыжа – это достаточно тяжелое и трудноизлечимое заболевание. Однако развитие патологии можно предотвратить, если внимательно относиться к своему здоровью и четко следовать всем рекомендациям лечащего врача.
Источник
