Послеоперационное ведение больных с грыжами
Послеоперационный период у больных, перенесших грыжесечение, очень индивидуален. Тяжесть его течения во многом зависит от качества предоперационной подготовки, объема и травматичности оперативного вмешательства. При неосложненных формах паховых, бедренных и пупочных грыж, а также грыжах белой линии живота послеоперационный период обычно протекает легко. В этих случаях, помимо введения обезболивающих средств и ухода за раной, какого-либо лечения обычно не проводят. Больной со 2-го дня после операции начинает принимать жидкую пищу, поворачиваться в постели, а на 3—4-е сутки — ходить. Деятельность кишечника обычно восстанавливается самостоятельно на 2—3-е сутки. Некоторые хирурги рекомендуют более длительное, в течение 1—2 нед, пребывание больного в постели, считая это важным мероприятием в профилактике рецидивов грыжи. Это ошибочная тактика. Ранняя двигательная активность больного предупреждает возникновение тромбоэмболии, пневмоний и других осложнений со стороны сердечно-сосудистой и дыхательной систем больного [Постолов М. П. и др., 1975; Яцентюк М. Н., 1978]. Зарубежные хирурги также являются сторонниками раннего вставания больных с постели после грыжесечения, а иногда оперируют неосложненные грыжи амбулаторно [Kornhall S., Ollson А. М., 1976]. С. J. Bellis произвел 16 069 паховых грыжесечений под местным обезболиванием, госпитализируя больных всего на 1 день. Из оперированных 2192 больных были в возрасте от 65 до 99 лет. Автор отметил отсутствие осложнений как в раннем, так и в позднем послеоперационном периоде.
Более тяжело протекает послеоперационный период у больных с обширными и гигантскими вентральными грыжами. В этом случае следует предусмотреть возможность развития легочно-сердечной недостаточности и пневмонии. Уже в первые часы после пробуждения больного от наркоза всегда имеется снижение эффективности легочной вентиляции, что является следствием воздействия таких факторов, как боль, контрактура мышц брюшной стенки, повышение давления в брюшной полости, высокое стояние диафрагмы. В связи с этим сразу после операции больному необходимо придать возвышенное положение в постели, ввести обезболивающие средства, обеспечить дыхание увлажненным кислородом. Обычно под влиянием этих мероприятий в течение 5—6 ч дыхание больного становится более ровным, глубоким, исчезает цианоз губ и напряжение брюшной стенки. Серьезные опасения вызывают явления стойкой гипоксии, которая проявляется учащением дыхания, цианозом кожных покровов, повышением артериального давления и тахикардией. Следует подчеркнуть, что такая клиническая картина в раннем послеоперационном периоде всегда свидетельствует о том, что функциональные возможности сердечно-сосудистой и дыхательной систем больного в дооперационном периоде были переоценены. Мы наблюдали 2 больных с гигантскими послеоперационными грыжами, у которых уже в ближайшие часы после операции катастрофически нарастали явления сердечно-сосудистой и дыхательной недостаточности, что вынудило прибегнуть к единственно эффективному в таких случаях средству — принудительной вентиляции легких. Обе больные умерли.
Дыхательная недостаточность у пожилых больных иногда появляется на 2—3-й сутки после операции. В подобных случаях ее возникновение находится в тесной связи с развитием пареза кишечника, профилактику которого следует начинать уже в 1-е сутки послеоперационного периода, т. е. задолго до появления первых признаков. Для этих целей применяют паранефральные блокады, периодическую или постоянную аспирацию желудочного содержимого, введение средств, возбуждающих перистальтику. Возникновение пареза кишечника на фоне уже имеющейся дыхательной недостаточности резко усугубляет ее. Спасти таких больных могут только ранние реанимационные мероприятия.
Важнейшим мероприятием комплексного лечения больных с обширными гигантскими и вентральными грыжами также является двигательная активность больного. Через несколько часов после операции, когда больной уже в полном сознании, необходимо настойчиво заставлять его проводить дыхательную гимнастику, поворачиваться в постели, а через 14—16 ч сидеть в постели и даже с помощью врача или сестры вставать на ноги. Рекомендуют также массаж грудной клетки.
После операции по поводу ущемленных грыж живота первоочередными задачами, которые необходимо решить хирургу, являются:
- 1) борьба с интоксикацией и обезвоживанием;
- 2) подавление инфекции;
- 3) профилактика и лечение осложнений со стороны дыхательной и сердечно-сосудистой системы;
- 4) восстановление функции желудочно-кишечного тракта;
- 5) борьба с перитонитом, т. е. схема ведения таких больных ничем не отличается от больных с кишечной непроходимостью и перитонитом.
Интенсивность послеоперационной терапии зависит от сроков ущемления, выраженности интоксикации, наличия или отсутствия некротических изменений в кишечнике.
Общим мероприятием для всех больных с грыжами живота является профилактика гнойных осложнений со стороны послеоперационной раны. Опасность нагноения особенно велика в случаях реконструктивных пластических операций по поводу обширных и гигантских вентральных грыж. Это объясняется большой площадью операционных ран, пересечением множества кровеносных и лимфатических капилляров, а при послеоперационных и рецидивных грыжах — наличием дремлющей инфекции в толще рубцов и вокруг старых лигатур. Ряд профилактических мер является неотъемлемой частью самой операции:
- 1) тщательное предохранение тканей от излишней травматизации и загрязнения, что достигают деликатным анатомичным оперированием, а также отграничением всех слоев брюшной стенки широкими марлевыми салфетками, смоченными антисептическим раствором;
- 2) иссечение грубых рубцов в зоне пластики;
- 3) минимальное натяжение при пластике грыжевых ворот сшиваемых тканей мышечно-апоневротического слоя, а если это невозможно, использование дополнительных пластических материалов и частей грыжевого мешка;
- 4) предпочтительное использование ареактивных шовных материалов (капрон, лавсан и т. п.);
- 5) надежный гемостаз;
- 6) по показателям — дренирование раны сроком на 1 сут.
В послеоперационном периоде необходимо применять:
- 1) ежедневные перевязки и пункции с целью удаления серозно-геморрагического отделяемого из подкожной клетчатки, плотное бандажирование живота;
- 2) парентеральное применение антибиотиков в течение 5—6 сут;
- 3) пероральное введение пентоксила или метилурацила со 2—3-х суток после операции, пиримидиновые производные сочетают с сульфаниламидами, салицилатами и витаминами С и группы В;
- 4) применение физиотерапевтических процедур (УФО, СМТ, УВЧ-терапия и индуктотермия). Применение такого лечебного комплекса позволяет добиться первичного заживления раны у большинства больных.
Т. Т. Даурова и Г. В. Митькова (1969) рекомендуют для более полной эвакуации раневого отделяемого вакуумное дренирование. Этот метод очень эффективен, он позволяет ликвидировать «мертвое пространство» и карманы в подкожной клетчатке, осуществить постоянное удаление раневого секрета в стерильном замкнутом контуре.
Если отсутствуют осложнения, то больного выписывают из стационара на 7—8-е сутки после операции по поводу паховых, бедренных, пупочных грыж и грыж белой линии живота и на 14—18-е сутки после операции при диастазах прямых мышц живота, рецидивных послеоперационных и диафрагмальных грыжах. Длительность временной нетрудоспособности и режим труда после выписки из стационара определяются характером произведенной операции, общим состоянием больного, его возрастом и выполняемой работой. При решении этих вопросов необходимо помнить, что в возникновении рецидивов грыжи огромное значение имеет ранняя значительная физическая нагрузка на еще не сформировавшийся рубец. Необходимо избегать тяжелого физического труда в среднем в течение 3—4 мес, а при рецидивных и послеоперационных грыжах — 8—10 мес. Пребывание на больничном листе обычно составляет 4—6 нед, а затем больного переводят на легкую работу или на временную инвалидность. Определение трудоспособности больного, перенесшего операцию при грыже, является неотъемлемой задачей лечащего врача.
Тоскин К.Д., Жебровский В.В. Грыжи живота, 1983г.
Источник
Лечением заболевания Послеоперационная вентральная грыжа занимается хирург
Само название указывает на то, что данная грыжа возникает
после ранее выполненной операции на органах брюшной полости и расположена в области послеоперационного рубца.
Грыжевое выпячивание может появиться сразу после операции или спустя какое то время, иногда через несколько лет. Частота возникновения этого вида грыж после открытых операций на органах брюшной полости по данных разных авторов достигает 10–20%.
Симптомы послеоперационной вентральной грыжи
В зависимости от своего расположения, размеров и содержимого, она проявляется различными симптомами – от незначительного чувства дискомфорта до выраженных болей при небольших физических нагрузках, тошноты, запоров и рвоты. Самым грозным осложнением грыжи является ущемление расположенных в ней органов.
Причин возникновения послеоперационных грыж несколько. Чаще всего это инфекция в ране после операции, препятствующая нормальному заживлению тканей. Немаловажное значение имеют наличие
генетических дефектов в формировании соединительной ткани и сопутствующих заболеваний, таких как сахарный диабет, ожирение, хроническая болезнь легких (ХОБЛ) и др.
Кроме того, к появлению грыжи могут приводить большие физические нагрузки в раннем послеоперационном периоде. Редко к образованию грыжи могут приводить технические дефекты ушивания раны при первичной операции или некачественный шовный материал.
Диагностика послеоперационной вентральной грыжи
Диагностируется послеоперационная грыжа при осмотре пациента врачом. Как правило этого бывает достаточно. Однако в сомнительных случаях или для выбора характера операции используются
дополнительные методы обследования – УЗИ, КТ, МРТ. Реже применяются рентгеноконтрастные исследования желудочно-кишечного тракта – рентгенография желудка и ирригоскопия
(контрастирование толстой кишки). Они позволяют уточнить размеры ворот грыжевого мешка, определить его содержимое и выявить другие дефекты в рубце,
что в конечном итоге может повлиять на объем оперативного вмешательства.
Лечение послеоперационной вентральной грыжи
Операция при послеоперационной грыже, как и при любой другой, заключается в ликвидации грыжевого выпячивания с вправлением содержимого в брюшную полость и закрытии дефекта брюшной стенки.
Грыжевой мешок может быть иссечен, если он большой, либо вправлен в брюшную полость вместе с содержимым при малых размерах.
Закрытие дефекта осуществляется либо собственными тканями, либо с помощью сетки. Согласно рекомендациям Европейского и Российского обществ герниологов предпочтение следует отдавать протезирующим операциям, т.е. с использованием сетки. Это связано с тем, что число рецидивов после пластики собственными тканями значительно больше.
Существует два подхода к имплантации сетки – открытый и с применением видеоэндоскопической техники.
Выбор способа операции зависит от нескольких причин: это размеры грыжевых ворот, количество ранее перенесенных операций на брюшной полости, наличие сопутствующих заболеваний, личный опыт хирурга и оснащенность клиники. Хирурги клиники Рассвет имеют опыт выполнения всех видов операций.
Следует отметить, что реабилитационный период после операций по поводу послеоперационной грыжи в большинстве случаев более длительный в сравнении с другими грыжами.
Это связано с большей травматичностью вмешательства.
Лечением заболевания Послеоперационная вентральная грыжа занимается хирург
Источник
Этапы и техника операции при послеоперационной грыже
а) Показания для операции при послеоперационной грыже:
— Плановые: при установлении диагноза (после последней операции должно пройти не менее 3-х месяцев).
— Альтернативные операции: нет.
б) Предоперационная подготовка:
— Предоперационные исследования: ультразвуковое исследование; при больших грыжах должно быть выполнено тщательное исследование сердечно-легочной функции, учитывая, что вправление петель кишечника в брюшную полость увеличит внутрибрюшное давление.
— Подготовка пациента: возможна периоперационная антибиотикопрофилактика. Если вправление грыжевого содержимого невозможно из-за чрезмерной эвентрации, необходимо добиться значительного уменьшения веса и, возможно, применить предварительный курс нарастающего пневмоперитонеума на протяжении 14 дней.
в) Специфические риски, информированное согласие пациента:
— Рецидив (до 40% случаев)
— Расхождение раны (5% случаев)
— Имплантация синтетического материала
— Ограничение физических возможностей (с возможным влиянием на профессиональную деятельность)
г) Обезболивание. Общее обезболивание (интубация), местное обезболивание при небольших грыжах.
д) Положение пациента. Обычно лежа на спине.
е) Оперативный доступ зависит от предыдущей операции: иссечение старого рубца.
ж) Этапы операции:
— Доступ
— Иссечение фасции
— Диссекция в предбрюшинной плоскости
— Диссекция фасциального края
— Закрытие грыжевого дефекта «край в край»
— Трехслойное закрытие грыжевого дефекта
— Закрытие грыжевого дефекта с послабляющими разрезами
— Аплопластическое закрытие грыжевого дефекта
з) Анатомические особенности, серьезные риски, оперативные приемы:
— Закрытие «край в край» непрерывным нерассасывающимся швом допустимо только при устойчивых и надежных фасциальных краях, а также дефектах размером менее 3 см.
— Во всех других случаях слабость коллагена вынуждает к имплантации синтетической сетки.
— Синтетические сетки всегда должны устанавливаться как «подкладка», так как это дает лучшую устойчивость к нагрузке и обеспечивает более низкую частоту инфицирования.
— Синтетические сетки не должны находиться в прямом контакте с петлями кишечника (то есть, необходима интерпозиция сальника или использование рассасывающейся сетки).
— Обширные грыжи могут иногда потребовать доопераци-онной тренировки пневмоперитонеумом, чтобы получить необходимое увеличение объема брюшной полости.
— Из разнообразных доступных синтетических сеток следует использовать легкие, макропористые и частично рассасывающиеся материалы (например, Ultrapro, Ethicon, Inc., Somerville, NJ).
и) Меры при специфических осложнениях. При глубокой раневой инфекции аллопластический материал обычно не удаляется. Выполните хирургическую обработку, дренирование и ведите рану на вторичное заживление.
к) Послеоперационный уход:
— Медицинский уход: предпишите постоянное ношение упругого корсета в течение первых месяцев. Сообщите пациенту о необходимости снижения физической активности, особенно в течение первых 3-х месяцев.
— Возобновление питания: немедленно.
— Функция кишечника: могут быть назначены легкие пероральные слабительные средства с 3-4-го дня; также рекомендуйте избегать запоров в течение длительного периода.
— Активизация: сразу же.
— Физиотерапия: интенсивные дыхательные упражнения.
— Период нетрудоспособности: 2-4 недели, в зависимости от объема операции.
л) Этапы и техника операции при послеоперационной грыже:
1. Доступ
2. Иссечение фасции
3. Диссекция в предбрюшинной плоскости
4. Диссекция фасциального края
5. Закрытие грыжевого дефекта «край в край»
6. Трехслойное закрытие грыжевого дефекта
7. Закрытие грыжевого дефекта с послабляющими разрезами
8. Аллопластическое закрытие грыжевого дефекта
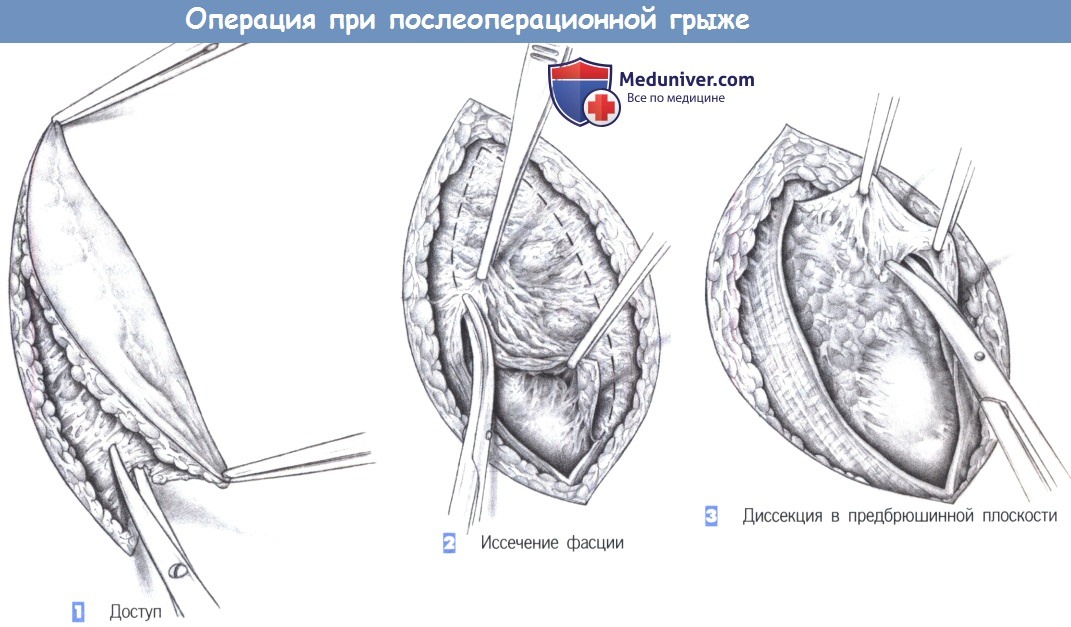
1. Доступ. Доступ включает иссечение кожного рубца и подкожного слоя.
2. Иссечение фасции. После обнажения фасциальной плоскости истонченная ткань иссекается до тех пор, пока не будут получены края, способные удерживать швы. Захват фасциальных краев острыми зажимами облегчает постепенное иссечение.
3. Диссекция в предбрюшинной плоскости. Со стороны брюшины рубец отделяется от подлежащих петель кишечника и постепенно мобилизуется из-под фасциальных краев. Вся рыхлая и неэластичная фасциальная ткань, не способная выдерживать нагрузки, должна быть иссечена.
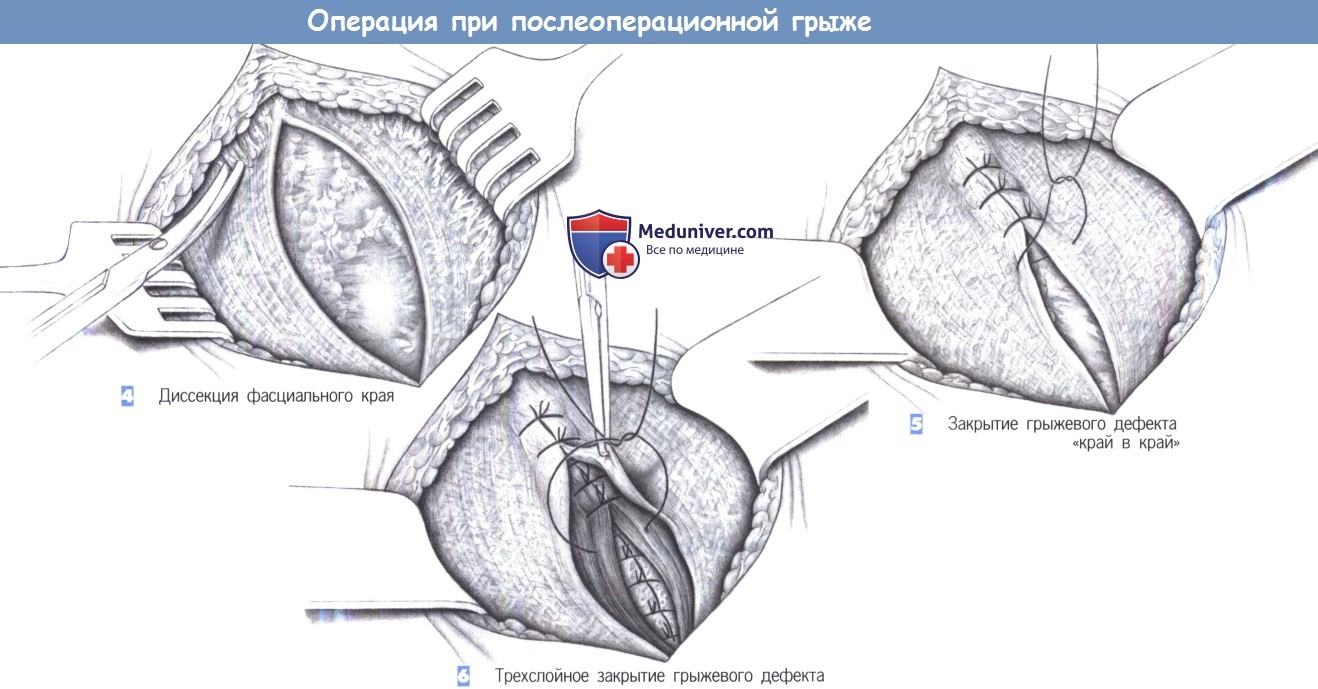
4. Диссекция фасциального края. Должен быть обнажен свободно доступный фасциальный край шириной 2-3 см со всех сторон дефекта.
В зависимости от выбора метода пластики этот край может быть обнажен еще шире.
5. Закрытие грыжевого дефекта «край в край». Меньшие дефекты могут быть закрыты без натяжения отдельными швами «край в край» (PGA или полипропилен 0). Этот принцип очевидно лучше создания дупликатуры фасции по Mayo-Dick, из-за лучшей перфузии взятых в шов краев.
6. Трехслойное закрытие грыжевого дефекта. Большие дефекты могут быть закрыты путем рассечения обоих листков влагалищ прямых мышц живота с последующим сшиванием трех слоев брюшной стенки.

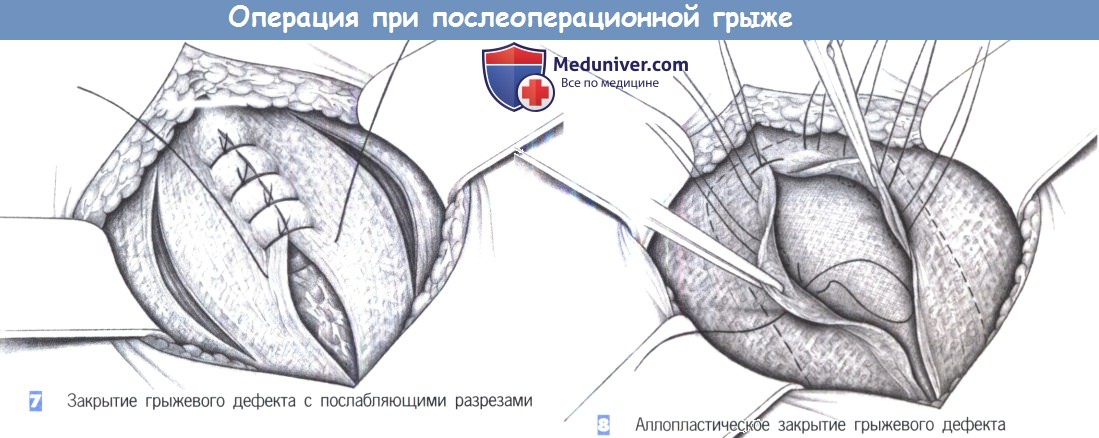
7. Закрытие грыжевого дефекта с послабляющими разрезами. Боковые послабляющие разрезы могут уменьшить чрезмерное напряжение на линии шва.
8. Аллопластическое закрытие грыжевого дефекта. Аллопластическое укрепление брюшной стенки показано при дефектах размером более 4 см. С этой целью брюшина ушивается, и между брюшиной и мышцами брюшной стенки в виде «подкладки» устанавливается полипропиленовая сетка. Чтобы предотвратить смещение, сетка должна фиксироваться несколькими стежками (полипропилен 2-0). Предбрюшинная пластика сеткой — безусловно, самая безопасная и эффективная техника при рецидивных и больших послеоперационных грыжах
— Также рекомендуем «Этапы и техника операции при грыже спигелиевой линии (полулунной линии)»
Оглавление темы «Техника операций»:
- Этапы и техника пластики бедренной грыжи через паховый и бедренный доступы
- Этапы и техника операции при эпигастральной грыже
- Этапы и техника операции при пупочной грыже
- Этапы и техника операции при послеоперационной грыже
- Этапы и техника операции при грыже спигелиевой линии (полулунной линии)
- Этапы и техника операции при паховой грыже у ребенка
- Этапы и техника операции при неопущении яичек (орхидопексия)
- Этапы и техника обрезания у мальчиков и мужчин
- Этапы и техника пилоротомии по Фреде-Рамштедту (пилоромиотомии по Weber-Ramstedt)
- Этапы и техника бедренной эмболэктомии (удаления эмбола из бедренной артерии)
Источник
Термин «грыжа» обозначает выход фрагмента либо целого органа из анатомической полости, которую он занимает в норме, или через естественные или патологически образованные отверстия. При плохом заживлении рубца после операции возникает грыжа, то есть органы выходят через слабое место в брюшной стенке.
Иногда это возникает как итог нагноения или воспаления в месте рубца. В других случаях — если образовавшаяся соединительная ткань оказалась слабой из-за сопутствующих заболеваний или обменных нарушений, к которым приводят сахарный диабет, ревматологические заболевания, наследственная патология соединительной ткани.
Статистика показывает, что послеоперационные грыжи возникают у 6-8 % больных, которые перенесли лапаротомные или люмботомические вмешательства. У 50 % пациентов грыжа возникает уже на первом году после оперативного вмешательства, у всех остальных в течение 5 лет после этого. Часто грыжи появляются после экстренных вмешательств, при нагноениях операционной раны, после больших онкологических операций. Однако, они могут возникать и после лапароскопических операций в местах установки троакаров или в месте извлечения удаленной опухоли или органа.
Проблемы лечения послеоперационных грыж не всегда компетентно освещаются в широкой литературе и на интернет-сайтах. «Информированность» населения о неудачных результатах лечения и собственный негативный опыт реабилитации после первой перенесенной операции приводят к тому, что многие пациенты с послеоперационными грыжами долгое время отказываются от планового хирургического лечения. Это способствует удлинению времени грыженосительства. При этом увеличивается размер грыжи, развивается спаечный процесс в брюшной полости и возникают необратимые изменения в тканях брюшной стенки и в тех органах, которые оказались в неестественном анатомическом положении. Все вышеуказанное значительно ухудшает результаты лечения.
Некоторые аспекты терминологии
В любой грыже выделяют грыжевой мешок, грыжевое содержимое и грыжевые ворота.
- Грыжевой мешок представляет собой растянутый участок брюшины, который вместе с внутренними органами вышел через дефект в брюшной стенке и прикрывает их. При послеоперационных грыжах часто встречаются «многокамерные» грыжи, когда в рубце имеется не один, а несколько рядом расположенных дефектов.
- Грыжевое содержимое — это те органы или их части, которые вышли за пределы полости живота.
Под грыжевыми воротами понимают само отверстие или дефект в брюшной стенке, через который в дальнейшем выходит грыжа.
Почему образовываются послеоперационные грыжи?
Образованию послеоперационной грыжи способствует множество факторов. Важным моментом их возникновения является нарушение динамического равновесия между давлением внутри живота и способностью стенок брюшной полости ему противодействовать.
Факторы образования грыж.
К предрасполагающим факторам относят: индивидуальные особенности каждого конкретного человека — такие, как наследственность, состояние питания, возраст, сопутствующие болезни и обменные нарушения. При некоторых заболеваниях соединительной ткани, например, при синдроме Марфана возникает её слабость, рубцы на месте проведенной операции формируются слабые. Часто слабая соединительная ткань образуется при недостаточности питания, у людей старческого возраста, при онкологических или ревматологических заболеваниях. Сахарный диабет, ожирение также приводят к замедлению формирования рубца.
Производящими факторами могут служить заболевания или состояния человека, которые приводят к значительному повышению внутрибрюшного давления (бронхиальная астма, хронический бронхит с постоянным кашлем, продолжительные запоры, затруднение мочеиспускания при проблемах с предстательной железой, беременность и роды, физический труд или спортивные занятия, связанные с подъемом и переносом тяжестей. В нормальных условиях формирование прочного рубца происходит в течение 2,5-3 месяцев, а его окончательная организация — к 12 месяцам. Несвоевременное и, самое главное, резкое увеличение физической нагрузки на еще не сформировавшийся рубец приводит к снижению его прочности и образованию грыж в первый год после хирургической операции.
Существуют и местные факторы, которые влияют на заживление послеоперационной раны и могут служить причиной образования грыжи. Воспаление (и тем более нагноение) послеоперационной раны может оказать значительное действие на рубец, делая его ненадежным и непрочным, увеличивая опасность появления грыжи. К этому же приводит и непереносимость организмом больного шовного материала. Появляющаяся при этом реакция воспаления на нитки часто приводит к формированию лигатурных свищей, и в дальнейшем, к появлению дефектов в послеоперационном рубце. Сейчас существует большое количество современных нитей, созданных на основе биоинертных материалов, которые практически не вызывают реакций воспаления или отторжения. Нарушение восстановления тканей и снижение прочности рубца также провоцируется техническими погрешностями закрытия операционной раны (грубая травматизация тканей, несоблюдение анатомической последовательности их соединения, плохой гемостаз) или необходимостью оставления тампонов или дренажей, что чаще встречается в экстренной хирургии при наличии гнойно-воспалительных заболеваний.
Классификация послеоперационных грыж
Грыжевые выпячивания классифицируют по размерам. Выделяют:
- малую послеоперационную грыжу, которая находится в какой-либо одной из областей живота и не изменяет его конфигурацию. Определяется только при пальпации или при ультразвуковом исследовании с размерами грыжевых ворот до 5 см;
- средние послеоперационные грыжи, которые занимают часть одной области живота с образованием видимого выпячивания и размерами грыжевых ворот от 5 до 10 см;
- большие послеоперационные грыжи, полностью занимающие какую-либо область передней брюшной стенки, изменяя форму живота, с размерами ворот от 10 до 15 см;
- гигантские послеоперационные грыжи, занимающие две — три области живота и более, резко деформирующие живот, мешающие в повседневной жизни, при размерах грыжевых ворот более 15 см. Обществом герниологов России в 2006 г. было рекомендовано придерживаться SWR Классификации, признанной в Мадриде на XXI Международном конгрессе герниологов.
Эта классификация учитывает три основных параметра: локализацию грыжи по отношению к пупку (срединные, боковые и сочетанные), размеры грыжевых ворот и наличие рецидивов.
Клинические проявления вентральных грыж
Чаще всего, пациенты с вентральными грыжами сами замечают выпирание в районе послеоперационного рубца или жалуются на дискомфорт, боль или неприятные ощущения в этом участке, усугубляющиеся при физической нагрузке. При гигантских невправимых грыжах, содержимым которых являются петли кишечника, могут возникнуть жалобы, связанные с нарушением прохождения пищи. При ущемлении содержимого грыжи появляется острая боль, может возникнуть тошнота и рвота.
Обследование
Выявление грыжи, как правило, не вызывает трудностей. Чаще всего хватает визуального осмотра и пальпации выпячивания. При необходимости проводится ультразвуковое исследование.
Однако, при подготовке к хирургическому лечению необходимо провести полноценное обследование с целью выявления и своевременной коррекции сопутствующих заболеваний, которые могут стать факторами риска рецидива грыжи. А также оценить функцию дыхательной и сердечно-сосудистой системы для того, чтобы выбрать наиболее подходящий для каждого пациента способ операции.
При возникновении затруднений в диагностике — при сложных многокамерных грыжах, когда необходимо определить особенности топографии грыжевого дефекта, измерить грыжевые ворота для индивидуального подбора сетчатого импланта — выполняется КТ или МРТ органов брюшной полости.
Предоперационная подготовка
Необходима больным с большими и гигантскими послеоперационными грыжами, а также при наличии заболеваний, предрасполагающих к возникновению грыж. Подготовка должна включать не только медикаментозную коррекцию сопутствующих заболеваний, но и подготовку кожного покрова в области операции (лечение лигатурных свищей, опрелостей, мацераций); подготовку кишечника (лечение запоров); профилактику дыхательных и сердечно-сосудистых осложнений, профилактику синдрома внутрибрюшной гипертензии. Большая часть подготовительных мероприятий проводится амбулаторно под контролем терапевта (кардиолога) и хирурга.
Лечение послеоперационной грыжи
Единственный способ лечения любых видов грыж, в том числе и послеоперационных — это хирургическая, основной задачей которой является возвращение грыжевого содержимого в брюшную полость в правильное анатомическое положение и восстановление целостности брюшной стенки (то есть ее пластика). Принципиально различать два основных вида пластики брюшной стенки.
1) Пластика передней брюшной стенки собственными тканями (мышечно-апоневротическая или фасциально-апоневротическая).
Преимущество этого метода состоит в соединении однородных тканей и отсутствии необходимости использования синтетических материалов. Однако возможность его выполнения зависит от величины ворот грыжи и состояния тканей брюшной стенки. Пластика послеоперационной грыжи местными тканями осуществима только при маленьком размере дефекта менее 5 см, отсутствии натяжения тканей и при хорошем состоянии апоневроза и мышечной ткани. Если устраняются малые послеоперационные грыжи, допускается местная анестезия, в других случаях — дается наркоз.
2) Протезирующая пластика: пластика синтетическими имплантами «сетками», закрытие дефекта апоневроза при послеоперационной грыже синтетическим протезом.
Необходимость в установке импланта возникает в подавляющем большинстве случаев послеоперационных грыж. Имплант может быть установлен как при полном ушивании грыжевых ворот с целью укрепления линии шва, так и для закрытия грыжевых ворот «без натяжения».
Протезирующая герниопластика выполняется при рецидивных грыжах, при наличии множественных грыжевых дефектов вдоль послеоперационного рубца, при наличии системного заболевания соединительной и мышечной тканей.
При больших и гигантских послеоперационных грыжах, при наличии дыхательной или сердечно-сосудистой недостаточности применяются только «безнатяжные» методы пластики, когда сетка закрывает грыжевые ворота в виде заплатки.
Сетчатый протез устанавливается как традиционным способом после иссечения старого послеоперационного рубца, так и лапароскопически через проколы на боковых поверхностях живота. Для лапароскопической установки используются специальные «антиадгезивные» сетчатые импланты, которые исключают «прилипание» петель кишечника к поверхности сетки. Подобные импланты подбираются индивидуально в зависимости от размеров грыжевых ворот брюшной полости пациента. Преимуществом лапароскопической установки является более быстрое восстановление после операции, меньший болевой синдром, возможность ранней активизации и возвращения к обычной жизни. Кроме того, исключается риск инфицирования импланта от воспалительных гранулем вокруг старого шовного материала. Но существует ряд противопоказаний, которые исключают выбор этого метода операции.
Получить подробные разъяснения и подобрать оптимальный в каждом случае способ лечения послеоперационной грыжи можно, обратившись в нашу клинику на консультацию к врачам нашего хирургического отделения. На базе клиники проводится лечение любых грыж, в том числе и послеоперационных. Лечение пациентов проводится при использовании различных источников финансирования: по программам обязательного и добровольного медицинского страхования, и на хозрасчетной основе.
Источник

