При узи брюшной полости обнаружили грыжу
Существует несколько разных видов грыж. Такие патологии требуют тщательной диагностики и лечения. Чем меньше грыжа, тем легче ее устранить, и тем меньше последствий можно ожидать.
Стоимость услуг УЗИ в нашем Центре
Стоимость услуг УЗИ в нашем Центре
| УЗИ органов брюшной полости (печень, желчевыводящая система, поджелудочная железа, селезенка) в стандартном режиме и с применением допплерографических методик | 1200 руб. |
| УЗИ органов брюшной полости (печень, желчевыводящая система, поджелудочная железа, селезенка) и почек в стандартном режиме и с применением допплерографических методик | 1900 руб |
| Гинекологическое УЗИ (малый таз) с применением допплерографических методик (трансабдоминально и трансвагинально) | 1200 руб. |
Посмотреть все цены
Запись по телефону 8 (812) 62-812-99
Запись по телефону 8 (812) 62-812-99
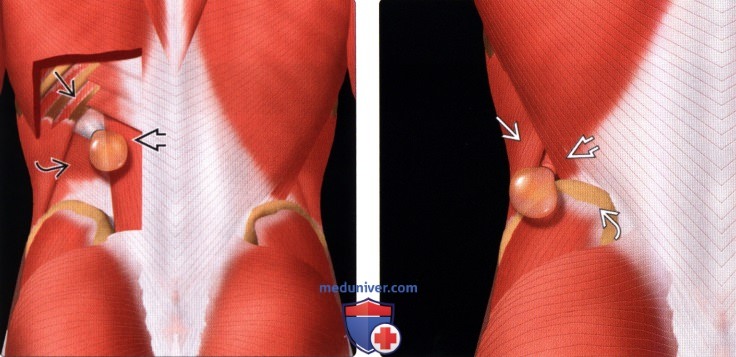
Паховая грыжа
При таком заболевании, как паховая грыжа, органы или ткани брюшной полости выступают за ее пределы через паховый канал — щель, образованную мышцами живота.
Формируются грыжевые ворота и грыжевой мешок, внутри которого находятся выпавшие органы: сальник, петли кишечника, яичник. У мужчин заболевание встречается в шесть раз чаще, чем у женщин.
Болезнь сопровождается болью и запорами. Если паховую грыжу не лечить, из-за ущемления органов прекращается их кровоснабжение, они отмирают, вызывая отравление организма.
Причины возникновения паховой грыжи
Паховые грыжи возникают при слабости мышц и сухожилий брюшной стенки и пахового канала.
Предрасполагающие факторы:
- пожилой возраст, снижающий прочность и эластичность тканей;
- ожирение, сопровождающееся слабостью и дряблостью брюшной стенки;
- запоры и сильный продолжительный кашель, вызывающие повышение внутрибрюшного давления;
- беременность;
- поднятие тяжестей;
- неправильно подобранные нагрузки при занятиях силовыми видами спорта;
- наследственная предрасположенность.
Паховые грыжи могут возникнуть после операций: удаления желудка, аппендикса, матки, желчного пузыря, частей кишечника.
При врожденных паховых грыжах грыжевой мешок образуется еще до рождения ребенка из-за незаращения отростка брюшины. В результате брюшная полость сообщается с мошонкой, провоцируя выпадение органов. 90% детских паховых грыж — врожденные.
Симптомы и типы паховых грыж
Иногда грыжи протекают на ранних стадиях бессимптомно, но чаще пациенты предъявляют жалобы на боль в области выпячивания, тошноту, нарушения стула, связанные с задержкой кала в части кишечника, попавшего в паховый мешок. Со временем симптомы ужесточаются. Чем больше грыжа — тем больше органов смещается наружу.
Без лечения возможны такие последствия:
- Ущемление, при котором выпавшие органы и ткани зажимаются в паховом канале. Человек испытывает острую боль, нарушение работы кишечника, вздутие живота и общее отравление организма из-за задержки кишечного содержимого. При длительном зажатии органы отмирают, возникает токсический шок и кома.
- Воспаление червеобразного отростка (аппендикса) в грыже вызывает острую боль в низу живота, отдающую в поясницу. Больной жалуется на тошноту, рвоту, повышение температуры, нарушение работы кишечника. Без лечения аппендикс разрывается, и возникает заражение крови. Это тяжелейшее состояние, приводящее к смерти.
Что касается визуальных симптомов, то большой грыжевой мешок на брюшной стенке или в мошонке легко обнаруживается при осмотре. Небольшие грыжи определяются при ощупывании живота. Когда больного просят покашлять или натужиться, грыжевой мешок прощупывается в виде мягкого образования в районе паха и средней линии живота.
Для диагностики проверяют размеры пахового канала. В норме он пропускает кончик пальца, при грыже в него проходит два-три пальца или ладонь. При кашле больного врач ощущает выталкивание (симптом кашлевого толчка). Иногда палец удается продвинуть по ходу грыжи. Чтобы оценить степень повреждения внутренних органов обязательно проводится УЗИ брюшной полости. Диагностировать и лечить грыжу должен врач!
Кто проводит обследование?
В нашем Центре это УЗИ можно сделать у следующих специалистов
Различают следующие типы грыж:
- вправляемые – содержимое грыжевого мешка убирается в брюшную полость;
- невправляемые – грыжа остается снаружи;
- врожденные – сформированные внутриутробно;
- приобретенные – возникшие в течение жизни.
По виду и расположению:
- прямые – грыжевой мешок выпячивается через переднюю брюшную стенку;
- осумкованные – грыжевой мешок двойной: часть находится внутри, часть — снаружи;
- внутристеночные, расположенные между мышцами или под клетчаткой брюшной стенки (в этом случае их еще называют подкожными). Такие грыжи, даже крупные, не провисают за пределы брюшной стенки, а остаются внутри тканей живота, поэтому визуально весь живот выглядит толстым;
- комбинированные – ткани выпячиваются через несколько грыжевых отверстий;
- скользящие – одна из стенок грыжевого мешка полностью или частично сформирована органами, покрытыми брюшиной (мочевой пузырь, толстая кишка и т.д.).
Наиболее распространены косые паховые грыжи, при которых выпадение происходит через внутреннее паховое кольцо в наружный паховый канал. Косые паховые грыжи с прямым каналом образуются в пожилом возрасте. Они вызваны резким снижением мышечного тонуса брюшной стенки и разрушением задней стенки пахового канала.
Косая паховая грыжа развивается в четыре этапа:
- начинающаяся – не выпирает, прощупывается при кашле или напряжении брюшной стенки;
- канальная – слегка выступает через брюшную стенку;
- грыжа семенного канатика, выглядящая как опухоль в паховой области;
- мошоночная, при которой выпавшие органы и ткани оказываются в мошонке, приводя к ее увеличению.
Лечение паховой грыжи
Единственный способ избавиться от паховой грыжи – сделать операцию (герниопластику). Она проводится двумя способами:
- Классическим – через кожный разрез. Врач рассекает брюшную стенку, выделяет грыжевой мешок и возвращает органы в физиологическое положение. Ослабленные ткани и грыжевые ворота укрепляют медицинской сеткой;
- Эндоскопическим (лапароскопическим) – через проколы в брюшной стенке. В микроразрезы вводят камеру, через которую хирург отслеживает ход операции, и инструменты для герниопластики. Выпавшие органы возвращают в нормальное положение, Брюшную стенку и паховый канал укрепляют полимерной сеткой — специальным биосовместимым имплантом. Это метод предпочтительнее, так как после эндоскопии не остается швов и реже возникают осложнения.
Рецидивы грыжи при правильном проведении операции составляют: 1% при классической операции и 0,1% при эндоскопической.
При невозможности проведения операции из-за тяжелого состояния больного назначается ношение бандажа, препятствующего ущемлению и увеличению грыжи. Это временная мера, в дальнейшем при первой возможности проводится герниопластика.
Пупочная грыжа
Пупочной грыжей называют участок тела с ослабшими мышцами, не способными удерживать внутренние органы. Мышцы расходясь, образуют “ворота”, сквозь которые наружу выпадают ткани: в результате их удерживает лишь кожа. При пупочной грыже роль грыжевых ворот выполняет пупочное кольцо. Заболеванию подвержены дети и взрослые.
Если пупочную грыжу не лечить, можно дождаться осложнений — ущемления части кишечника, воспаления и отмирания тканей.
Почему образуется пупочная грыжа
Причиной пупочной грыжи могут стать различные факторы:
- ожирение, беременность, скопление жидкости в животе (асцит), ослабляющие и перерастягивающие брюшную стенку и пупочное кольцо;
- хронические запоры и кашель, вызывающие повышение внутрибрюшного давления;
- травмы, тяжелый физический труд, в том числе занятия силовыми видами спорта при неправильно подобранной нагрузке. Надрыв мышц брюшного пресса и повышение внутрибрюшного давления приводит к появлению грыж.
Заболевание часто появляется у детей. Грыжи образуются, когда пупочное кольцо, через которое проходили сосуды, питавшие малыша во внутриутробном периоде, не сужается. Образуется грыжевидное выпячивание размером от горошины до сливы.
Заболевание у детей раннего возраста может быть спровоцировано слабостью мышц при недоношенности и рахите, частым криком и плачем. У детей, страдающих запорами и метеоризмом, грыжевые выпячивания появляются из-за повышения внутрибрюшного давления.
Что чувствуют пациенты при пупочной грыже
Сначала пациент ничего не чувствует и узнает о том, что у него грыжа, заметив припухлость размером 0,1–10 см возле пупка. При прощупывании ощущаются края расширенного кольца. На ранних стадиях грыжа выпирает только при физической нагрузке, натуживании и кашле.
По мере прогрессирования болезни грыжевой мешок виден и в состоянии покоя. Иногда пупочные грыжи достигают внушительных размеров, становясь источником психологических проблем. Больные чувствуют неловкость, находясь в бассейне, бане или на пляже. Без лечения в грыжевый мешок перемещаются внутренние органы, кожа растягивается, формируется «вторая брюшная полость». Это осложняет совершение простейших повседневных действий, мешает носить одежду. Женщины боятся даже дотрагиваться до пупка, ведь сквозь кожу часто просвечивает кишечник.
Чем дальше развивается пупочная грыжа, тем хуже продвижение пищевых масс по кишечнику, что ведет к запорам, метеоризму. Больные жалуются на боль в области грыжевого выпячивания, плохое самочувствие, тошноту, отрыжку, урчание в животе.
Самое грозное осложнение болезни – ущемление грыжевого мешка. Оно чаще возникает при объемных выпячиваниях и узких грыжевых воротах, но иногда ущемляются и относительно небольшие грыжи. Возникает острая боль, вызванная кишечной непроходимостью и нарушением работы органов, находящихся в грыже. Застой содержимого толстого кишечника (копростаз) вызывает тошноту и рвоту. Без экстренного хирургического лечения возникает некроз органов и тканей, приводящий к отравлению организма и токсическому шоку.
Органы, находящиеся внутри грыжевого мешка, ничем не защищены, поэтому травмируются и воспаляются. Возникает картина “острого живота”, сильная боль, рвота и диарея. Возможен застой кишечного содержимого и запор. В тяжелых случаях нарушаются функции внутренних органов.
Лечение пупочной грыжи
Пупочные грыжи бывают вправляемыми, когда содержимое грыжи можно убрать внутрь живота, и невправляемыми, когда грыжевое выпячивание остается снаружи брюшной стенки.
У детей до пяти лет пупочная грыжа зачастую проходит без операции, поэтому до этого возраста малышам назначают только массаж и контрастные обливания, укрепляющие мышцы. Существует специальный пластырь, помогающий убрать грыжу ребенку. Если в пятилетнем возрасте грыжевое выпячивание не исчезло, проводят операцию.
При лечении взрослых показана операция. Перед этим на УЗИ брюшной полости определяют, какие органы и ткани находятся внутри грыжи.
Оперативное вмешательство (герниопластика) подразумевает удаление обвисшей кожи и создание преграды, заменяющей мышцы. Врач вправляет органы через разрез в области пупка. Под пупочное кольцо подкладывается специальная сетка — биоимплант. Через неделю имплант срастается с тканями организма и закупоривает грыжевые ворота. При сильном растяжении пупочного кольца пупок может быть удален — делают это только с согласия пациента.
При лапароскопической герниопластике — это малотравматичная альтернатива классической операции — грыжу удаляют и ушивают через миниатюрные отверстия на животе, не разрезая его. Для контроля операции в брюшную полость на время помещают мини-видеокамеру. Операция по удалению грыжи проводится под местной анестезией. Затягивать с вмешательством не стоит, потому что при небольших размерах грыжевого мешка герниопластика легче проходит и проще переносится.
При некачественном удалении грыж большого размера возможны осложнения:
- отторжение и миграция сетчатого импланта;
- образование кист и свищей;
- спаечная кишечная непроходимость;
- прорезывание швов;
- рецидив грыжи
В послеоперационном периоде больным нельзя поднимать свыше 5 кг, выполнять тяжелую физическую работу. Важно нормализовать работу кишечника и не простужаться. Запоры и кашель в этот период нежелательны.
Вентральная (послеоперационная) грыжа
При этом заболевании возникает выпячивание стенки в области послеоперационного рубца. Это осложнение появляется у 10-20% больных, перенесших операции на органах брюшной полости. Половина вентральных грыж образуется в первый год после проведения оперативного вмешательства, а остальные – позже.
Лечение такой грыжи — необходимость, так как в числе осложнений опасные состояния — воспаление органов, ущемление выпавших тканей, кишечная непроходимость и т.д.
Почему возникает вентральная грыжа
Заболевание развивается из-за несостоятельности операционных швов, внутри которых образуются грыжевые ворота – место, через которое и выпадают органы и ткани брюшной полости. Но швы редко распадаются сами, чаще причиной являются либо сопутствующие заболевания, либо поведение пациента. Образованию послеоперационной грыжи сопутствуют:
- Бронхиальная астма, запор, сахарный диабет, гипертония, атеросклероз, ишемическая болезнь сердца, ожирение. При этих болезнях снижается снабжение тканей кислородом и ухудшается заживление швов. Это вызывает образование вентральных грыж.
- Инфекция, возникающая при попадании в операционную рану болезнетворных микробов. Нагноение делает шов непрочным и приводит к несостоятельности рубца.
- Непереносимость шовного материала, снижающая прочность сформированной рубцовой ткани.
- Нарушение больным послеоперационного режима. Если в этот период поднимать тяжести, возникнет расхождение внутренних швов и появится грыжевой мешок.
- Нарушение выработки внутриклеточного белка коллагена, необходимого для заживления. В этом случае грыжи образуются чаще.
- Курение. У курильщиков выработка белков, отвечающих за заживление тканей, снижена. Никотинозависимые люди страдают кашлем, увеличивающим внутрибрюшное давление. В результате создаются условия для возникновения заболевания.
Среди ошибок хирурга распространена неправильная тактика наложения швов. Если хирург плохо стянул края раны, это может стать причиной вентральной грыжи. Послеоперационное осложнение чаще наблюдается при использовании саморассасывающегося шовного материала.
Что чувствует пациент при вентральной грыже
Вентральные грыжи бывают:
- Малыми, при которых внешний вид живота пациента не изменяется. Они часто протекают бессимптомно, определяясь только при кашле, нагрузках и натуживании.
- Средними, занимающими небольшой участок живота и выглядящими как припухлость на послеоперационном рубце.
- Обширными, выходящими далеко за пределы швов и занимающими значительную часть живота.
- Гигантскими, распространившимися на всю область брюшной стенки. В грыжевом мешке находятся внутренние органы.
Чтобы определить размеры грыжи, врач просит больного приподнять верхнюю часть туловища, опираясь на локти. Брюшная стенка напрягается, и грыжевое образование становится рельефным. Для диагностики глубоко расположенных грыж, особенно у тучных больных, применяют УЗИ брюшной полости и УЗИ малого таза, КТ и МРТ органов брюшной полости.
Заболевание часто протекает бессимптомно, а вот при больших грыжах больные жалуются на боль в области послеоперационного рубца, нарушение прохождения кишечного содержимого, запоры или диарею. Возникают проблемы с мочеиспусканием и отхождением газов. Пациенты с видимыми вентральными грыжами испытывают психологический дискомфорт. Крупное опухолевидное образование заставляет их чувствовать себя неуверенно. Больные стесняются раздеваться на пляже или в бассейне.
Со временем содержимое послеоперационных грыж сдавливается грыжевыми воротами. Возникает кишечная непроходимость, об этом осложнении скажут острая схваткообразная боль и «урчание» в животе. Из-за застоя кишечного содержимого появляются тошнота, рвота, бледность кожных покровов, липкий пот. Без лечения возникает некроз (отмирание) тканей, токсический шок и кома.
Пациентам с большими вентральными грыжами гарантирован копростаз (каловый застой). Из-за попадания петель кишечника в грыжевой мешок начинаются запоры, тошнота, задержка газов. Явления усиливаются после обильной еды. Принимаемые пациентами слабительные не помогают. Копростаз переходит в каловую непроходимость, угрожающую жизни.
Еще одно опасное осложнение — воспаление вентральной грыжи возникает из-за попадания болезнетворных микробов в грыжевой мешок. Гнойное или гнилостное воспаление угрожает жизни и требует срочного удаления грыжи и выведения гноя.
Лечение вентральных грыж
Операция по удалению вентральной грыжи (герниопластика) проходит в несколько этапов:
- Врач вскрывает и иссекает грыжевой мешок, убирает выпавшие органы и ткани внутрь брюшной полости.
- Грыжевые ворота закрывают тканями пациента или специальным сетчатым имплантом.
- Проводится зашивание брюшной полости и дренирование (очистка) раны от гноя.
При лапароскопической герниопластике грыжу вправляют через проколы в брюшной стенке, куда водится миниатюрная камера и инструмент. Врач контролирует ход операции с помощью изображения, выводимого видеокамерой на экран.
В зависимости от размера грыжи, метода проведения, тяжести болезни и состояния больного, герниопластика проводится под местным или общим обезболиванием.
Чтобы избежать рецидива грыжи, после операции больным нельзя тяжело работать, поднимать более 5 кг. Для профилактики запоров назначается специальная диета.
Кто проводит обследование?
В нашем Центре это УЗИ можно сделать у следующих специалистов
Источник
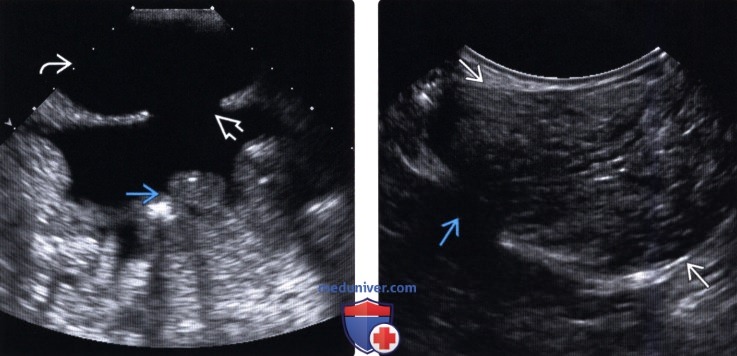
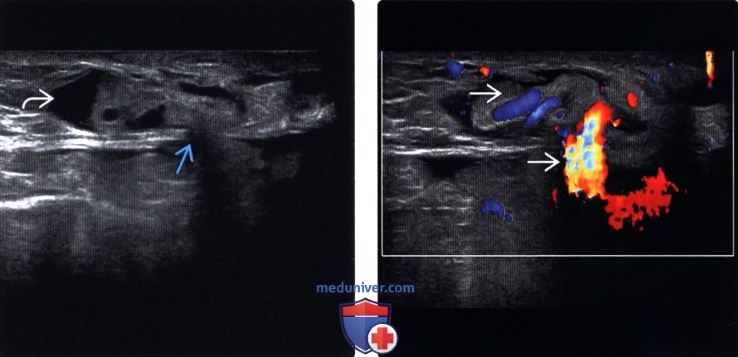
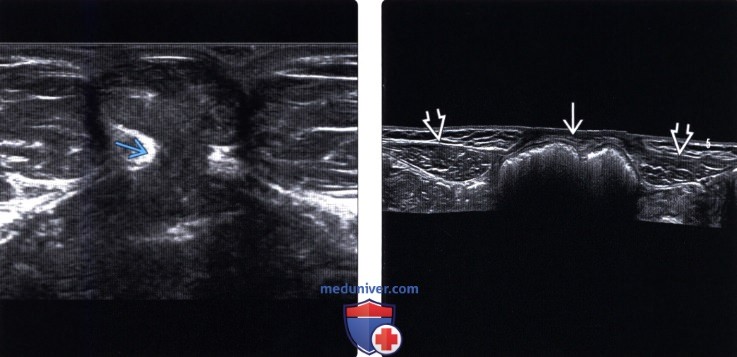
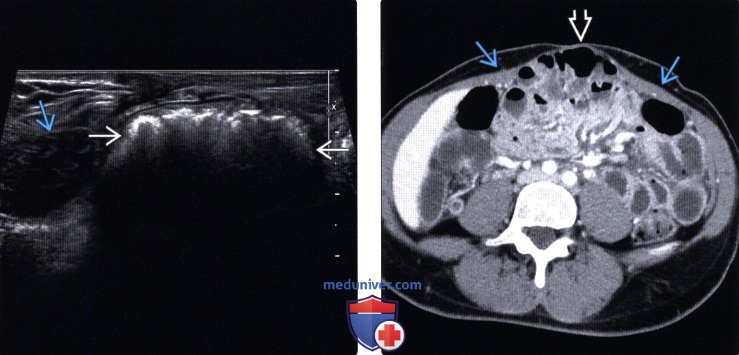
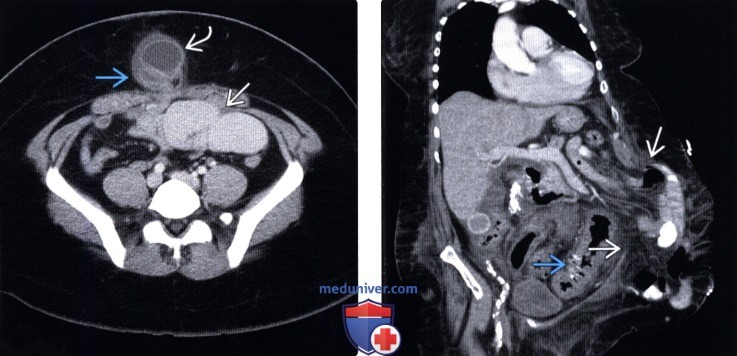
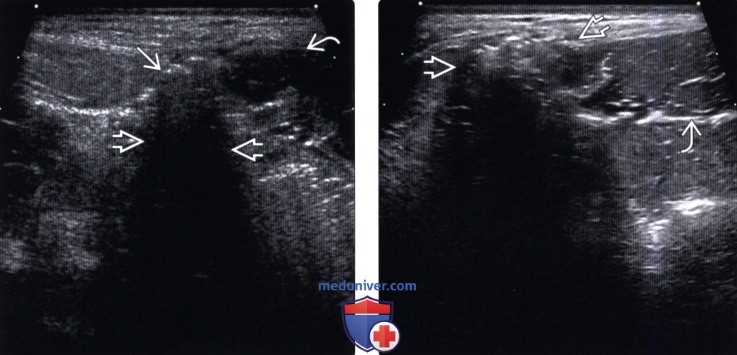
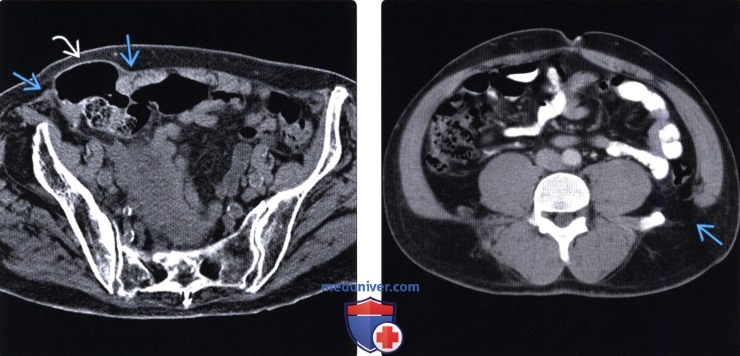
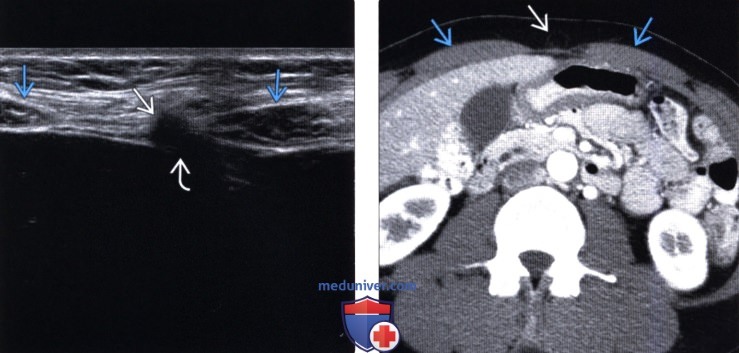
Методы обследования грыжи брюшной стенкиа) Определения: б) Визуализация: 1. Общая характеристика: 2. УЗИ грыжи брюшной стенки:
3. КТ при грыже брюшной стенки: 4. МРТ при грыже брюшной стенки: 5. Рекомендации по визуализации:
в) Дифференциальная диагностика грыжи брюшной стенки: 1. Опухоль стенки живота: 2. Абсцесс или серома стенки живота: 3. Гематома стенки живота или влагалища прямой мышцы: 4. Расхождение (диастаз) прямых мышц живота: 5. Расширение сосудов стенки живота: 6. Лигатурная гранулема:
г) Патология. Общая характеристика: д) Клинические особенности: 1. Проявления: 2. Демография: 3. Течение и прогноз: 4. Лечение грыжи брюшной стенки: е) Диагностическая памятка: ж) Список использованной литературы: — Также рекомендуем «УЗИ при паховой грыже» Редактор: Искандер Милевски. Дата публикации: 25.11.2019 |
Источник