Пупочная грыжа топографическая анатомия
Пупочные грыжи могут возникать в период эмбрионального развития плода, в детском возрасте и у взрослых; поэтому различают эмбриональные грыжи, грыжи детского возраста и грыжи взрослых.
Эмбриональные грыжи в свою очередь подразделяют на собственно эмбриональные грыжи, грыжи зародышей и смешанные грыжи (В. С. Маят).
Собственно эмбриональная грыжа возникает у зародыша в тот период его развития, когда передняя брюшная стенка еще не полностью сформировалась. Грыжевой мешок такой грыжи образован двумя оболочками: наружной и внутренней. Первая из них представляет собой амнион, который по периферии сращен с кожей передней брюшной стенки, а в центре переходит на пупочный канатик. Вторая, внутренняя, оболочка является примитивной оболочкой Ратке, которая остановилась в своем развитии и не превратилась в брюшину. Оболочки отделены друг от друга тонким слоем вартоновой студени. Грыжевые ворота эмбриональной грыжи могут иметь различные размеры, что зависит от степени недоразвития передней брюшной стенки.
Грыжа зародыша, называемая также грыжей пупочного канатика, hernia funiculi umbilicalis congenita, возникает у плода после третьего месяца эмбрионального развития, когда передняя брюшная стенка окончательно сформировалась и пупочное кольцо со стороны брюшной полости закрыто брюшиной. Грыжевой мешок такой грыжи состоит из двух оболочек: наружной — амнион и внутренней — брюшина. Между оболочками, так же как и в эмбриональных грыжах, имеется тонкая прослойка вартоновой студени.
Смешанная грыжа является сочетанием эмбриональной и зародышевой грыжи. В ней одновременно имеется грыжевой мешок и примитивная оболочка Ратке.
Содержимым эмбриональных грыж может быть тонкая кишка, печень, толстая кишка, дивертикул Меккеля, желудок.
В первые месяцы жизни ребенка (чаще до 6 месяцев) могут возникнуть пупочныегрыжи детскоговозраста, hernia umbilicalis infantum. Они образуются в тех случаях, когда пупочное кольцо окончательно не сформировалось. Грыжевой мешок состоит из брюшины; снаружи он покрыт кожей, подкожной клетчаткой и фасцией.
Грыжи детского возраста не достигают больших размеров и с возрастом, могут самопроизвольно исчезнуть.
Пупочные грыжи взрослых подразделяются на прямые и косые. Прямые пупочные грыжи возникают при наличии истонченной поперечной фасции в области пупочного кольца. В таких случаях внутренности, выпячивая брюшину соответственно пупочному кольцу, выходят в подкожную клетчатку брюшной стенки наиболее коротким путем. Косые пупочные грыжи образуются в тех случаях, когда поперечная фасция утолщена соответственно пупочному кольцу. В этих случаях грыжевое выпячивание начинает образовываться выше или ниже пупочного кольца, и грыжевой мешок по мере увеличения внутрибрюшного давления проходит между поперечной фасцией и белой линией живота, образуя так называемый пупочный канал, а затем через пупочное отверстие выходит в подкожную клетчатку передней брюшной стенки. Пупочный канал со временем постепенно уменьшается, и в застарелых пупочных грыжах трудно отличить косую грыжу от прямой.
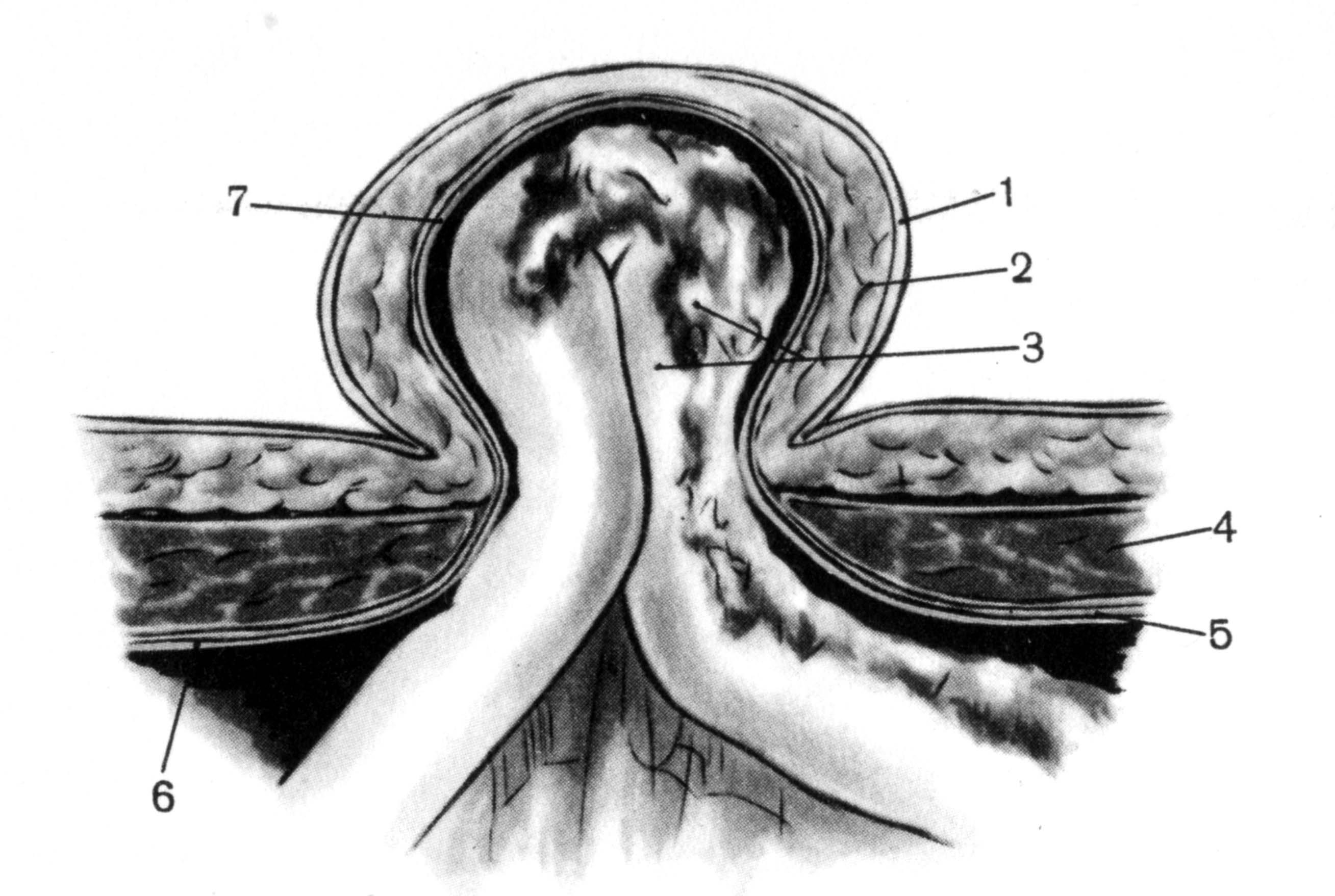
Грыжевой мешок пупочных грыж покрыт кожей, подкожной клетчаткой и поперечной фасцией (рис. 58).
58. Топография пупочной грыжи.
1 — кожа; 2 — подкожная жировая клетчатка; 3 — грыжевое содержимое (сальник и тонкая кишка); 4 — m. rectus abdominis; 5 — fascia transversalis; 6 — peritoneum; 7 — грыжевой мешок.
Грыжевым содержимым пупочных грыж чаще всего бывают сальник, тонкая и толстая кишки. Грыжевое содержимое или свободно располагается в грыжевом мешке, или спаяно с ним.
Пупочные грыжи часто возникают у детей. У женщин в связи с беременностью и родами пупочные грыжи наблюдаются вдвое чаще, чем у мужчин.
Источник
Пупочные
грыжи могут возникать в период
эмбрионального развития плода, в детском
возрасте и у взрослых; поэтому различают
эмбриональные грыжи, грыжи детского
возраста и грыжи взрослых.
Эмбриональные
грыжи в свою очередь подразделяют на
собственно эмбриональные грыжи, грыжи
зародышей и смешанные грыжи.
Собственно
эмбриональная грыжа возникает у зародыша
в тот период его развития, когда передняя
брюшная стенка еще не полностью
сформировалась. Грыжевой мешок такой
грыжи образован двумя оболочками:
наружной и внутренней. Первая из них
представляет собой амнион, который по
периферии сращен с кожей передней
брюшной стенки, а в центре переходит на
пупочный канатик. Вторая, внутренняя,
оболочка является примитивной оболочкой
Ратке, которая остановилась в своем
развитии и не превратилась в брюшину.
Оболочки отделены друг от друга тонким
слоем вартоновой студени. Грыжевые
ворота эмбриональной грыжи могут иметь
различные размеры, что зависит от степени
недоразвития передней брюшной стенки.
Грыжа
зародыша, называемая также грыжей
пупочного канатика, hernia
funiculi
umbilicalis
congenita,
возникает у плода после третьего месяца
эмбрионального развития, когда передняя
брюшная стенка окончательно сформировалась
и пупочное кольцо со стороны брюшной
полости закрыто брюшиной. Грыжевой
мешок такой грыжи состоит из двух
оболочек: наружной – амнион и внутренней
– брюшина. Между оболочками, так же как
и в эмбриональных грыжах, имеется тонкая
прослойка вартоновой студени.
Смешанная
грыжа является сочетанием эмбриональной
и зародышевой грыжи. В ней одновременно
имеется грыжевой мешок и примитивная
оболочка Ратке.
Содержимым
эмбриональных грыж может быть тонкая
кишка, печень, толстая кишка, дивертикул
Меккеля, желудок.
В
первые месяцы жизни ребенка (чаще до 6
месяцев) могут возникнуть пупочные
грыжи детского возраста, hernia
umbilicalis
infantum.
Они образуются в тех случаях, когда
пупочное кольцо окончательно не
сформировалось. Грыжевой мешок состоит
из брюшины; снаружи он покрыт кожей,
подкожной клетчаткой и фасцией.
Грыжи
детского возраста не достигают больших
размеров и с возрастом, могут самопроизвольно
исчезнуть.
Прямые
пупочные грыжи возникают при наличии
истонченной поперечной фасции в области
пупочного кольца. В таких случаях
внутренности, выпячивая брюшину
соответственно пупочному кольцу, выходят
в подкожную клетчатку брюшной стенки.
Грыжевой мешок пупочных грыж покрыт
кожей, подкожной клетчаткой и поперечной
фасцией (рис. 17).

Рис.
17. Топография пупочной грыжи. 1
–
кожа; 2 –
подкожная жировая клетчатка; 3
–
грыжевое содержимое (сальник и тонкая
кишка); 4 –m.
rectusabdominis;
5 –fasciatransversalis;
б –peritoneum;
7 –
грыжевой мешок.
Грыжевым
содержимым пупочных грыж чаще всего
бывают сальник, тонкая и толстая кишки.
Грыжевое содержимое или свободно
располагается в грыжевом мешке, или
спаяно с ним.
Пупочные
грыжи часто возникают у детей. У женщин
в связи с беременностью и родами пупочные
грыжи наблюдаются вдвое чаще, чем у
мужчин.
Грыжи белой линии живота.
Грыжи
белой линии живота чаще встречаются у
мужчин (60%) в возрасте 20—35 лет и по своим
проявлениям мало отличаются от пупочных
грыж. Типичным местом локализации
является верхняя (эпигастральная) часть
белой линии, поэтому такие грыжи нередко
называют эпигастральными. У женщин
грыжи белой линии живота наблюдаются
чаще в возрасте после 40 лет и, как правило,
сочетаются с диастазом прямых мышц
живота. У детей грыжи белой линии
встречаются редко.
Анатомо-физиологические
предпосылки грыж белой линии живота.
Первопричиной образования эпигастральных
грыж является расширение белой линии
живота. У молодых мужчин оно чаще всего
носит конституциональный характер, а
у женщин является следствием повторных
беременностей. При этом в белой линии
может возникать «анатомическое
неустройство» в виде ромбовидных щелей,
образующихся перекрещивающимися
волокнами апоневрозов. Эти щели обычно
заполнены жировой тканью, являющейся
отрогами предбрюшинной клетчатки. Через
них часто выходят нервные веточки
межреберных нервов. Эпигастральные
грыжи, особенно у молодых мужчин, бывают
небольших размеров. Вначале они не имеют
грыжевого мешка и представляют собой
выпячивания предбрюшинного жира, которые
называют предбрюшинными липомами, хотя
никакого отношения к истинным
доброкачественным опухолям из жировой
ткани они не имеют. У некоторых мужчин
даже нет сквозного дефекта в апоневрозе
белой линии, а имеется только углубление
на его задней стенке, в которое проникает
предбрюшинный жир. Такие грыжи называют
скрытыми. Иногда они могут обусловить
болевой синдром. В дальнейшем в грыжевые
ворота вместе с жировой тканью втягивается
в виде конуса прилежащий отдел париетальной
брюшины. Если грыжа продолжает
увеличиваться, то образуется уже
настоящий грыжевой мешок, в который
чаще всего выпадает участок сальника,
реже – круглая связка печени и другие
органы живота. Из-за узости ворот
происходит травматизация выпавшего
сальника, и грыжа часто становится
невправимой.
Соседние файлы в предмете Оперативная хирургия и топографическая анатомия
- #
- #
- #
- #
15.02.201633.91 Mб525Золотко. Атлас по ОХ и ТА. Том 1 (1964).djvu
- #
- #
- #
Источник
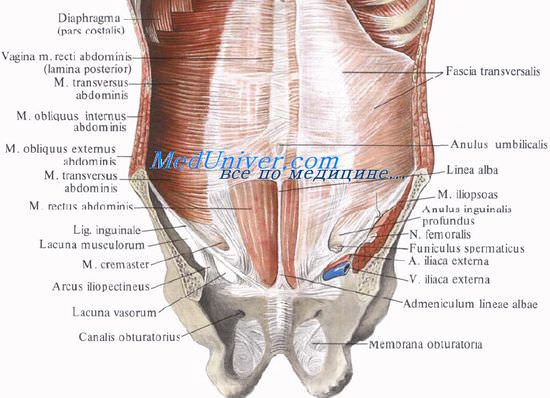
Оглавление темы «Живот. Переднебоковая стенка живота.»: Пупок. Пупочное кольцо. Топография пупка. Внутрибрюшная фасция. Подвздошно-лобковый тракт.Пупок, umbilicus, представляет собой втянутый рубец кожи примерно на середине белой линии на месте пупочного кольца. Пупочное кольцо, anulus umbilicalis, — отверстие в белой линии с острыми и ровными краями, образованными сухожильными волокнами апоневрозов всех широких мышц живота. Во внутриутробном периоде через пупочное кольцо проходит пупочный канатик, соединяющий плод с организмом матери. В этом отверстии по нижней полуокружности располагаются две пупочные артерии и мочевой проток (urachus), на верхней полуокружности — пупочная вена. У взрослых эти образования запустевают. Рядом с пупком располагаются околопупочные вены, w. paraumbilical [Sappey], связывающие поверхностные вены брюшной стенки с системой воротной вены. В состав пупка входят следующие слои: кожа, рубцовая ткань, поперечная фасция и париетальная брюшина, плотно сращенные между собой. Здесь нет ни подкожной, ни предбрюшинной клетчатки. Из-за отсутствия мышечного прикрытия пупок является еще одним «слабым местом» стенки живота, где часто возникают пупочные грыжи.
Внутрибрюшная фасция, fascia endoabdominalis, образует висцеральные фасции органов живота, забрюшинный листок и париетальный листок. Fascia abdominis parietalis выстилает брюшную стенку изнутри. В зависимости от мышцы, которую она покрывает, она имеет различные названия: f. diaphragmatica, f. psoatica и т.д. Та часть париетальной фасции, которая прилежит к поперечной мышце живота, называется поперечной фасцией, fascia transversalis. В верхнем отделе живота поперечная фасция тонкая, внизу, особенно ближе к паховой связке, утолщается, превращаясь в фиброзную пластинку. Это утолщение называется подвздошно-лобковым трактом, tractus iliopubicus. Он прикрепляется, также, как и паховая связка, lig. inguinale, к лобковому бугорку и передневерхней подвздошной ости и идет параллельно паховой связке кзади от нее. Их разделяет только очень узкая щель, поэтому в хирургии комплекс этих двух связочных образований чаще называют одним термином: паховой связкой. Примерно на середине протяжения подвздошно-лобкового тракта и паховой связки сразу над ними поперечная фасция образует воронкообразное выпячивание, идущее между широкими мышцами живота, в паховом канале. Начало этого выпячивания представляет собой глубокое паховое кольцо, anulus inguinalis profundus, а продолжение, идущее внутри пахового канала, называется внутренней семенной фасцией, fascia spermatica interna. У мужчин эта фасция образует оболочку семенного канатика. Заканчивая обзор строения переднебоковой стенки полости живота, следует еще раз подчеркнуть существование так называемых слабых мест, через которые возможен выход из брюшной полости наружных грыж живота. Видео топографической анатомии пупка — пупочной областиДругие видео уроки по топочке находятся: Здесь — Вернуться в оглавление раздела «Топографическая анатомия и оперативная хирургия.» |
Источник
Переднебоковая стенка живота
Границы: сверху – реберные дуги и мечевидный отросток; внизу – подвздошные гребни, паховые связки, верхний край симфиза; снаружи – вертикальная линия, соединяющая конец XI ребра с подвздошным гребнем.
Деление на области
С практической целью переднебоковую стенку живота с помощью двух горизонтальных линий (верхняя соединяет наиболее низкие точки десятых ребер; нижняя – обе передние верхние подвздошные ости) делят на три отдела: надчревье, чревье и подчревье. Двумя вертикальными линиями, идущими по наружному краю прямых мышц живота, каждый из трех отделов делится на три области: надчревье включает надчревную и две подреберные области; чревье – пупочную, правую и левую боковые области; подчревье – лобковую, правую и левую паховые области.
Проекции органов на переднюю брюшную стенку:
1. Надчревная область — желудок, левая доля печени, поджелудочная железа, двенадцатиперстная кишка;
2. Правое подреберье — правая доля печени, желчный пузырь, правый изгиб ободочной кишки, верхний полюс правой почки;
3. Левое подреберье — дно желудка, селезенка, хвост поджелудочной железы, левый изгиб ободочной кишки, верхний полюс левой почки;
4. Пупочная область — петли тонкой кишки, поперечная ободочная кишка, нижняя горизонтальная и восходящая части двенадцатиперстной кишки, большая кривизна желудка, ворота почек, мочеточники;
5. Правая боковая область — восходящая ободочная кишка, часть петель тонкой кишки, нижний полюс правой почки;
6. Лобковая область — мочевой пузырь, нижние отделы мочеточников, матка, петли тонкой кишки;
7. Правая паховая область — слепая кишка, конечный отдел подвздошной кишки, червеобразный отросток, правый мочеточник;
8. Левая паховая область — сигмовидная кишка, петли тонкой кишки, левый мочеточник.
Послойная топография:
1. Кожа – тонкая, подвижная, легко растягивается, покрыта волосами в лобковой области, а также по белой линии живота (у мужчин).
2. Подкожно-жировая клетчатка выражена по-разному, иногда достигает в толщину 10–15 см. Содержит поверхностные сосуды и нервы.
В нижнем отделе живота располагаются арте-рии, являющиеся ветвями бедренной артерии:
— поверхностная надчревная артерия – направляется к пуп- ку;
— поверхностная артерия, огибающая подвздошную кость – идет к подвздошному гребню;
— наружная половая артерия – направляется к наружным половым органам.
Перечисленные артерии сопровождаются одноименными венами, впадающими в бедренную вену.
В верхних отделах живота к поверхностным сосудам относятся: грудо-надчревная артерия, боковая грудная артерия, передние ветви межреберных и поясничных артерий, грудо-надчревные вены.
Поверхностные вены образуют в области пупка, густую сеть. Через грудо-надчревные вены, впадающие в подмышечную вену, и поверхностную надчревную вену, впадающую в бедренную вену, осуществляются анастомозы между системами верхней и нижней полых вен. Вены передней брюшной стенки посредством vv. paraumbilicales, располагающиеся в круглой связке печени и впадающие в воротную вену, образуют порто-кавальные анастомозы.
Латеральные кожные нервы – ветви межреберных нервов, прободают внутреннюю и наружную косые мышцы на уровне передней подмышечной линии, делятся на переднюю и заднюю ветви, иннервирующие кожу латеральных отделов переднебоковой стенки живота. Передние кожные нервы – конечные ветви межреберных, подвздошно-подчревного и подвздошно-пахового нервов, прободают влагалище прямой мышцы живота и иннервируют кожу непарных областей.
3. Поверхностная фасция тонкая, на уровне пупка разделяется на два листка: поверхностный (переходит на бедро) и глубокий (более плотный, прикрепляется к паховой связке). Между листками фасции располагается жировая клетчатка, и проходят поверхностные сосуды и нервы.
4. Собственная фасция — покрывает наружную косую мышцу живота.
5. Мышцы переднебоковой стенки живота располагаются в три слоя.
— Наружная косая мышца живота начинается от восьми нижних ребер и, идя широким пластом в медиально-нижнем направлении, прикрепляется к гребню подвздошной кости, подворачиваясь внутрь в виде желобка, образует паховую связку, принимает участие в образовании передней пластинки прямой мышцы живота и, срастаясь с апоневрозом противоположной стороны, образует белую линию живота.
— Внутренняя косая мышца живота начинается от поверхностного листка пояснично-спинного апоневроза, подвздошного гребня и латеральных двух третей паховой связки и идет веерообразно в медиально-верхнем направлении, вблизи наружного края прямой мышцы превращается в апоневроз, который выше пупка принимает участие в образовании обеих стенок влагалища прямой мышцы живота, ниже пупка – передней стенки, по срединной линии – белой линии живота.
— Поперечная мышца живота начинается от внутренней поверхности шести нижних ребер, глубокого листка пояснично-спинного апоневроза, подвздошного гребня и латеральных двух третей паховой связки. Волокна мышцы идут поперечно и переходят по изогнутой полулунной (спигелиевой) линии в апоневроз, который выше пупка принимает участие в образовании задней стенки влагалища прямой мышцы живота, ниже пупка – передней стенки, по срединной линии – белой линии живота.
— Прямая мышца живота начинается от передней поверхности хрящей V, VI, VII ребер и мечевидного отростка и прикрепляется к лобковой кости между симфизом и бугорком. На протяжении мышцы имеются 3–4 поперечно идущие сухожильные перемычки, тесно связанные с передней стенкой влагалища. В собственно надчревной и пупочной областях переднюю стенку влагалища образует апоневроз наружной косой и поверхностный листок апоневроза внутренней косой мышц, заднюю – глубокий листок апоневроза внутренней косой и апоневроз поперечной мышц живота. На границе пупочной и лобковой областей задняя стенка влагалища обрывается, образуя дугообразную линию, так как в лобковой области все три апоневроза проходят спереди от прямой мышцы, формируя только переднюю пластинку ее влагалища. Заднюю стенку образует только поперечная фасция.
— Белая линия живота представляет собой соединительнотканную пластинку между прямыми мышцами, образованную переплетением сухожильных волокон широких мышц живота. Ширина белой линии в верхней части (на уровне пупка) равна 2- 2,5 см, ниже она суживается (до 2 мм), но становится толще (3–4 мм). Между сухожильными волокнами белой линии могут быть щели, являющиеся местом выхода грыж.
— Пупок образуется после отпадения пуповины и эпителизации пупочного кольца и представлен следующими слоями – кожей, фиброзной рубцовой тканью, пупочной фасцией и париетальной брюшиной.
К краям пупочного кольца на внутренней стороне передней стенки живота сходятся четыре соединительнотканных тяжа:
– верхний тяж – заросшая пупочная вена плода, направляющаяся к печени (у взрослого образует круглую связку печени);
– три нижних тяжа представляют собой запустевший мочевой проток и две облитерированные пупочные артерии. Пупочное кольцо может быть местом выхода пупочных грыж.
6. Поперечная фасция является условно выделяемой частью внутрибрюшной фасции.
7. Предбрюшинная клетчатка отделяет поперечную фасцию от брюшины, вследствие чего брюшинный мешок легко отслаивается от предлежащих слоев.
Содержит глубокие артерии и вены:
— верхняя начревная артерия является продолжением внутренней грудной артерии, направляясь вниз, проникает во влагалище прямой мышцы живота, проходит позади мыш-цы и в области пупка соединяется с одноименной нижней артерией;
— нижняя надчревная артерия является ветвью наружной подвздошной артерии, направляясь вверх между поперечной фасцией и париетальной брюшиной, входит во влагалище прямой мышцы живота;
— глубокая артерия, огибающая подвздошную кость, является ветвью наружной подвздошной артерии, и параллельно паховой связке в клетчатке между брюшиной и поперечной фасцией направляется к подвздошному гребню;
— пять нижних межреберных артерий, возникая из грудной части аорты, идут между внутренней косой и поперечной мышцами живота;
— четыре поясничные артерии расположены между указанными мышцами.
Глубокие вены переднебоковой стенки живота (vv. epigas — tricae superiores et inferiores, vv. intercostales и vv. lumbales) сопровождают (иногда по две) одноименные артерии. Поясничные вены являются источниками непарной и полунепарной вен.
8. Париетальная брюшина в нижних отделах переднебоковой стенки живота покрывает анатомические образования, формируя при этом складки и ямки.
Складки брюшины:
1. Срединная пупочная складка — идет от верхушки мочевого пузыря к пупку над заросшим мочевым протоком;
2. Медиальная пупочная складка (парная) – идет от боковых стенок мочевого пузыря к пупку над облитерированными пупочными артериями;
3. Латеральная пупочная складка (парная) – идет над нижними надчревными артериями и венами.
Между складками брюшины располагаются ямки:
1. Надпузырные ямки – между срединной и медиальными пупочными складками;
2. Медиальные паховые ямки – между медиальными и латеральными складками;
3. Латеральные паховые ямки – снаружи от латеральных пупочных складок. Ниже паховой связки располагается бедренная ямка, которая проецируется на бедренное кольцо.
Эти ямки являются слабыми местами переднебоковой стенки живота и имеют значение при возникновении грыж.
Паховый канал
Паховый канал расположен в нижнем отделе паховой области – в паховом треугольнике, сторонами которого являются:
1. Вверху – горизонтальная линия, проведенная от границы наружной и средней трети паховой связки;
2. Медиально – наружный край прямой мышцы живота;
3. Внизу – паховая связка.
В паховом канале выделяют два отверстия, или кольца, и четыре стенки.
Отверстия пахового канала:
1. Поверхностное паховое кольцо образовано расходящимися медиальными и латеральными ножками апоневроза наружной косой мышцы живота, скрепленными меж- ножковыми волокнами, закругляющими щель между ножками в кольцо;
2. Глубокое паховое кольцо образовано поперечной фасцией и представляет воронкообразное ее втяжение при переходе с передней брюшной стенки на элементы семенного канатика (круглой связки матки); ему соответствует со стороны брюшной полости латеральная паховая ямка.
Стенки пахового канала:
1. Передняя – апоневроз наружной косой мышцы живота;
2. Задняя – поперечная фасция;
3. Верхняя – нависающие края внутренней косой и поперечной мышц;
4. Нижняя — паховая связка.
Промежуток между верхней и нижней стенками пахового канала называется паховым промежутком.
Содержимое пахового канала:
1. Семенной канатик (у мужчин) или круглая связка матки (у женщин);
2. Подвздошно-паховый нерв;
3. Половая ветвь бедренно-полового нерва.
Бедренный канал
Бедренный канал формируется при образовании бедренной грыжи (при выхождении грыжевого мешка из брюшной полости в области бедренной ямки, между поверхностным и глубоким листками собственной фасции и выхождении под кожу бедра через овальную ямку).
Отверстия бедренного канала:
1. внутреннее отверстие соответствует бедренному кольцу, которое ограничено:
— спереди – паховой связкой;
— сзади – гребенчатой связкой;
— медиально – лакунарной связкой;
— латерально – бедренной веной;
2. Наружное отверстие – подкожная щель (такое название получает овальная ямка после разрыва решетчатой фасции).
Стенки бедренного канала:
1. Передняя – поверхностный листок собственной фасции бедра (в этом месте он носит название верхнего рога серповидного края);
2. Задняя – глубокий листок собственной фасции бедра (в этом месте он носит название гребенчатой фасции);
3. Латеральная – влагалище бедренной вены.
Особенности переднебоковой стенки живота у новорожденных и детей
У детей грудного возраста живот имеет форму конуса, обращенного узкой частью книзу. Передняя брюшная стенка в грудном возрасте выпячена вперед и несколько отвисает, что связано с недостаточным развитием мышц и апоневрозов. В дальнейшем, когда ребенок начинает ходить, с усилением тонуса мышц выпуклость постепенно исчезает.
Кожа живота у детей нежная, подкожно-жировой клетчатки сравнительно много, особенно в надлобковой и паховой области, где толщина ее может достигать 1,0–1,5 см. Поверхност-ная фасция очень тонкая и имеет один листок даже у полных и физически развитых детей. Мускулатура брюшной стенки у детей до года слабо развита, апоневрозы нежные и относительно Широкие. По мере роста ребенка происходит дифференциация мышц, а апоневротическая часть их постепенно уменьшается и утолщается. Между спигелиевой линией и латеральным краем прямых мышц живота, от реберной дуги до пупартовой связки с обеих сторон тянутся апоневротические полосы шириной 0,5- 2,5 см. Эти участки брюшной стенки являются у маленьких детей наиболее слабыми и могут служить местами образования грыжевых выпячиваний (грыжи спигелиевой линии). Влагалище прямой мышцы живота слабо развито, особенно ее задняя стенка.
Белая линия живота у грудных детей отличается относительно большой шириной и малой толщиной. Книзу от пупочного кольца она постепенно суживается и переходит в очень уз-кую полоску. В верхней части ее, вблизи пупка, нередко наблюдаются истонченные участки, в которых между апоневротическими волокнами обнаруживаются дефекты в виде продолговатых узких щелей. Через некоторые из них проходят сосудисто- нервные пучки. Они нередко являются воротами грыж белой линии живота. Поперечная фасция и париетальная брюшина у маленьких детей плотно соприкасаются друг с другом, так как предбрюшинная жировая клетчатка не выражена. Она начинает формироваться после двух лет жизни, с возрастом количество ее нарастает, особенно резко в период полового созревания.
Внутренняя поверхность передней брюшной стенки у маленьких детей выглядит более гладкой, чем у взрослых. Надпузырная ямка почти отсутствует. В боковых пупочно-пузырных складках некоторое время после рождения остаются еще проходимыми пупочные артерии. Кровеносные сосуды, расположенные в слоях передней брюшной стенки, у маленьких детей очень эластичные, легко спадаются и мало кровоточат при раз-резе.
После отпадения пуповины (5–7 день после рождения) на ее месте в результате сращения кожи с краем пупочного кольца и париетальным листком брюшины образуется «пупок», представляющий собой втянутый соединительнотканный рубец. Одновременно с формированием пупка происходит замыкание пупочного кольца. Наиболее плотной является его нижняя полуокружность, где оканчиваются три соединительнотканных тяжа, соответствующие облитерированным пупочным артериям и мочевому протоку.
Последние в течение первых недель жизни ребенка вместе с покрывающим их вартоньевым студнем превращаются в плотную рубцовую ткань и, срастаясь с нижним краем пупочного кольца, обеспечивают его прочность на растяжение Верхняя половина кольца является более слабой и может служить местом выхода грыж, так как здесь проходит тонкостенная пупочная вена, прикрытая лишь тонким слоем соединительной ткани и пупочной фасцией. Пупочная фасция у новорожденных иногда не доходит до верхнего края пупочного кольца, создавая анатомическую предпосылку к формированию грыжевых ворот. У годовалых детей фасция полностью или частично закрывает пупочную область.
У маленьких детей паховый канал короткий и широкий, а направление почти прямое – спереди назад. С ростом ребенка, по мере увеличения расстояния между крыльями подвздошных костей, ход канала становится косым, увеличивается его длина. Паховый канал у новорожденных и часто у детей первого года жизни выстлан изнутри серозной оболочкой незаросшего влагалищного отростка брюшины.
Источник