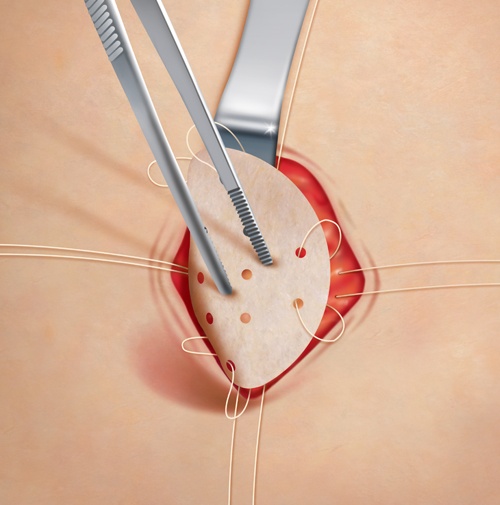
Результаты лечения послеоперационных грыж

Неудовлетворительные результаты грыжесечения при значительных дефектах апоневроза передней брюшной стенки побуждают хирургов к поиску новых вариантов оперативных вмешательств [10, 11]. Среди осложнений в отдаленные сроки после устранения послеоперационной вентральной грыжи (ПОВГ) наиболее характерным является их рецидив [8]. Именно на основании отсутствия или наличия этого осложнения большинство хирургов оценивают эффективность проведенной операции. Частота рецидивов ПОВГ, по данным разных авторов, колеблется от 19 до 54% и не имеет тенденции к снижению [1, 2, 4]. В некоторых хирургических стационарах после устранения ПОВГ рецидивы возникают почти у каждого второго больного [6, 7]. Их частота существенно различается у больных разного возраста и в зависимости от наличия или отсутствия сопутствующих заболеваний, конституциально-анатомических особенностей передней брюшной стенки, технических погрешностей при операции, неадекватного ведения больного и течения послеоперационного периода [3, 5].
Кроме того, еще остаются нерешенные вопросы, касающиеся особенностей отдаленного послеоперационного периода [9, 12]. К ним, в частности, относится развитие хронической боли, иные жалобы и дискомфорт в послеоперационном периоде [4-6].
Исследование качества жизни — это современный подход, дающий возможность изменить традиционное отношение к проблеме лечения больных.
В настоящее время исследование качества жизни является удобным и информативным методом, позволяющим оценивать самочувствие пациентов, эффективность любого вида лечения и динамики любого заболевания.
В работе мы применили современную концепцию исследования качества жизни в абдоминальной хирургии. Для сравнения качества жизни больных группы сравнения и исследуемой группы проводили анкетирование с использованием стандартизированного русифицированного опросника SF-36, разработанного на базе MOS 36-Item Short-Form Health Survey (MOSSF-36), созданного в The Health Institute, New England Medical Center (Бостон, США). Опросник MOSSF-36 является наиболее распространенным и широко применяемым как в популяционных, так и в специальных исследованиях качества жизни и состоит из 36 пунктов, которые сгруппированы в 8 шкал. Эти шкалы отражают два основных компонента здоровья — физический и психический и представлены следующим образом:
1) физическое функционирование (ФФ)- отражает степень, в которой физическое состояние ограничивает выполнение физических нагрузок (самообслуживание, ходьба, подъем по лестнице и т.п.);
2) ролевое функционирование (РФ), обусловленное физическим состоянием, — влияние физического состояния на повседневную ролевую деятельность;
3) боль и ее влияние на способность заниматься повседневной деятельностью;
4) общее здоровье (ОЗ) — оценка больным своего состояния здоровья в настоящий момент и перспектив лечения;
5) жизнеспособность — субъективное ощущение полноты сил и энергии или, наоборот, снижение жизненной активности;
6) социальное функционирование (СФ) — определяется степенью, в которой физическое и эмоциональное состояние ограничивает социальную активность (общение);
7) ролевое эмоциональное функционирование (РЭФ) — предполагает оценку степени, в которой эмоциональное состояние мешает выполнению работы или другой повседневной деятельности (большие затраты времени, уменьшение объема работы, снижение ее качества и т.п.);
8) психическое здоровье (ПЗ) — характеризует настроение, наличие депрессии, тревоги, общий показатель положительных эмоций. Низкие показатели свидетельствуют о наличии депрессивных, тревожных переживаний и психическом неблагополучии.
Различные шкалы объединяют от 2 до 10 пунктов. Каждый пункт используется только одной определенной шкалой. В соответствии со стандартной процедурой обработки полученных данных значение каждой шкалы выражается в баллах и колеблется в диапазоне от 0 до 100, где 0 — это наихудшее, 100 — наилучшее качество жизни. Все шкалы формируют два показателя — душевное и физическое благополучие.
Статистическую обработку результатов проводили с применением программ Microsoft Excel, а также пакета компьютерных прикладных программ Statistica, версия 6.0 (StatSoft, 2003 г.). При проведении статистической обработки вычисляли среднюю арифметическую (М), среднее квадратичное отклонение (s), среднюю ошибку средней арифметической (m). Для оценки типа распределения признаков использовали показатели эксцесса, асимметрии и тест Шапиро-Уилкса. В случаях нормального распределения, а также равенства выборочных дисперсий для множественного сравнения средних использовали дисперсионный анализ и для сравнения двух групп — критерий Стьюдента, в иных случаях при сравнении более двух групп — непараметрический критерий Крускала-Уоллиса и при парном сравнении — критерий Манна-Уитни. Для сравнения качественных признаков использовали критерий &khgr;2. Критический уровень статистической значимости при проверке нулевой гипотезы принимали равным 0,05.
Для анализа отдаленных результатов хирургического лечения больных с ПОВГ оценивали анкетные данные. При этом учитывали самочувствие больных, наличие жалоб, рецидива грыж, послеоперационных осложнений, восстановление трудоспособности. Эти данные объективизируют изучение возможностей трудовой и медицинской реабилитации больных в отдаленном послеоперационном периоде.
Основным методом изучения отдаленных результатов хирургического лечения больных с ПОВГ является повторный вызов их в клинику для обследования. Однако следует отметить имеющиеся трудности оценки отдаленных результатов в связи с объективными причинами: смена места жительства и социально-экономические трудности, не позволяющие обеспечить диспансерное наблюдение, повторные осмотры в клинике и некоторые другие.
Всего обследованы 202 больных обоего пола со срединной послеоперационной вентральной грыжей, оперированных с использованием методик аллопластической герниопластики. В исследуемую группу вошли 105 больных послеоперационной вентральной грыжей, которым в период с 2008 по 2010 г. произведена лапароскопическая интраабдоминальная герниопластика полипропиленовыми трансплантатами. При этом соблюдали следующую технологию:
I этап — введение первого троакара производили на участке брюшной стенки с минимальным риском развития спаечного процесса (левый боковой канал брюшной полости);
II этап — ревизия брюшной полости, установка рабочих троакаров, обычно от 2 до 3;
III этап — адгезиолизис требует прецизионной техники;
IV этап — идентификация дефекта апоневроза и определение истинных размеров грыжевых ворот эндолинейкой и пальпаторно со стороны передней брюшной стенки, так как наложенный пневмоперитонеум позволяет четко видеть края грыжевых ворот и в последующем определить размеры имплантата;
V этап — выкраивание имплантата, размеры которого по периметру должны быть больше размеров грыжевого дефекта на 5 см в каждую сторону;
VI этап — собственно герниопластика. В брюшную полость вводим сетчатый имплантат и фиксируем его к брюшной стенке вокруг грыжевых ворот эндогерниостеплером AutoSuture с П-образной скобкой. При диаметре грыжевых ворот более 5 см производим дополнительную фиксацию с помощью иглы Endo Close нерассасывающейся нитью через апоневроз. Количество лигатур зависит от величины грыжевого дефекта и объема грыжевого мешка — стандартно через каждые 5 см.
VII этап — перитонизация имплантата, которую осуществляем путем интерпозиции большого сальника, фиксируемого эндогерниостеплером к брюшине вокруг трансплантата. При отсутствии большого сальника или при недостаточной его величине возникает необходимость использования сетки с односторонней адгезией.
Для ретроспективного анализа было отобрано 97 историй болезни больных послеоперационной вентральной грыжей, оперированных по методикам Rives, Stoppa, Ramirez, Девлина, Белоконева с применением сетчатых эндопротезов в период с 2000 по 2007 г. Эти больные составили группу сравнения, которая в зависимости от метода пластики была разделена на 5 подгрупп, сопоставимых по количеству больных.
Из 202 больных мужчин было 46 (23%), женщин — 156 (77%). Средний возраст составил 56±0,7 года. Группы пациентов были сопоставимы по полу, возрасту, размерам грыжевых ворот, а также характеру сопутствующих заболеваний.
Из 202 оперированных больных группы сравнения (ГС) и исследуемой группы (ИГ) с ПОВГ отдаленные результаты были изучены по анкетным данным у 163 (80%). В группе оперированных по общепринятым методикам отдаленные результаты прослежены у 93, из них 1 больной умер в стационаре вследствие массивной ТЭЛА. В ИГ отдаленные результаты прослежены у 70 больных.
Из 202 оперированных больных вследствие перемены места жительства и других причин выпали из наблюдения 39 человек (3 больных ГС и 35 больных ИГ), результаты лечения остались неизвестными.
Исходы операции, включающие оценку в сроки до 1 года, расцениваются как ближайшие результаты лечения, по которым нельзя делать окончательных выводов. Достоверными следует считать результаты в сроки 2 года и более.
Отдаленные результаты в сроки от 2 до 5 лет прослежены и проанализированы у 163 больных, оперированных по поводу ПОВГ по общепринятым и лапароскопической методикам.
Рецидив заболевания в группе оперированных по поводу ПОВГ выявлен у 12 (7,3%) больных: у 9 из ГС и у 3 (2,8%) из ИГ. Снижение трудоспособности отметили все больные. У этих больных мы сочли отдаленные результаты операции неудовлетворительными.
Качество жизни оценивали у 93 больных ГС и у 70 больных ИГ через 1-3 года после операции. Полученные данные сравнивали между собой, что позволило провести анализ качества жизни, а также определить, какой из методов хирургического вмешательства является более благоприятным для больных с ПОВГ (см. таблицу).
При анализе полученных данных качества жизни наихудшие результаты были в подгруппе больных, оперированных по методике Девлина. Незначительно выше были показатели при пластике Ramirez. Не на много отличались и данные при операции Белоконева. По нашему мнению, эти подгруппы имеют наихудшие результаты в связи с большим количеством осложнений раннего послеоперационного периода, таких как серомы, инфильтраты и нагноения, связанные с большой отслойкой подкожной жировой клетчатки и частотой рецидивов.
Хорошие показатели качества жизни отмечены в подгруппах с расположением сетчатого эндопротеза в позицию sublay по методикам Rives и Stoppa.
У больных этих подгрупп качество жизни в среднем лучше на 5 пунктов по всем шкалам по сравнению с этим показателем при использовании других методик пластики.
В отдаленном послеоперационном периоде показатели качества жизни в ИГ выше в 1,3 раза. Отмечены более низкие показатели качества жизни по всем шкалам в подгруппе больных, оперированных по методике Rives и Stoppa, по сравнению с таковыми после лапароскопической пластики грыжи.
После лапароскопической герниопластики по сравнению с открытыми методиками пластики ПОВГ наблюдалось лучшее качество жизни.
Следовательно, состояние больных ИГ, перенесших лапароскопическую герниопластику, позволяет более эффективно справляться с такими физическими нагрузками, как ходьба, перенос тяжестей, подъем по лестнице и некоторыми другими. Применение малоинвазивных методик (лапароскопической герниопластики) по сравнению с открытыми методиками дает возможность больным повысить уровень ролевой деятельности и успешно выполнять повседневные бытовые и профессиональные обязанности. Высокие показатели социального и ролевого эмоционального функционирования свидетельствуют о том, что степень социальной активности выше у больных в ИГ.
Таким образом, лапароскопический метод пластики имеет преимущества по сравнению с открытыми способами, позволяет повысить качество жизни больных в сроки более 1 года после операции и может быть рекомендован для лечения больных с послеоперационной вентральной грыжей.
Источник
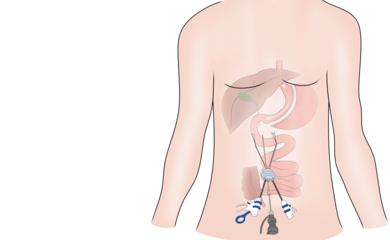
Послеоперационная грыжа – это осложнение хирургического вмешательства, которое проявляется в раннем или позднем восстановительном периоде. Состояние характеризуется смещением внутренних органов за границы брюшной стенки, при этом выходные ворота локализуются в месте бывшего разреза. Лечением заболевания занимается хирург.
О заболевании
Послеоперационные грыжи встречаются с частотой 6-10% от всех гастроэнтерологических хирургических вмешательств и составляют примерно пятую часть всех грыж брюшной полости. Вероятность развития подобного осложнения выше после экстренных операций (по поводу холецистита, панкреонекроза, перитонита), когда у врачей нет времени на полноценную подготовку пациента. Причиной образования грыжи может быть нарушение техники проведения вмешательства, индивидуальные особенности пациента и нарушение правил реабилитационного периода.
Послеоперационная грыжа выглядит как округлое опухолевидное выпячивание в области живота. Она может локализоваться по срединной линии, в подвздошной, подреберной или околопупочной области (в зависимости о того, в каком месте был разрез). В редких случаях грыжи образуются в зоне поясницы (после операций на почках) или над лобком (после гинекологических и урологических вмешательств).
Врачи классифицируют грыжи на медиальные и латеральные, право- и левосторонние. В зависимости от содержимого грыжевого мешка выделяют одно- и многокамерные выпячивания. Если образование уходит в глубь живота самостоятельно или с помощью мануальных приемов, его называют вправимым. После формирования спаек между грыжевым мешком и подкожной клетчаткой или грыжевыми воротами выпячивание становится невправимым. При прогрессировании патологического процесса грыжи увеличиваются в размерах, могут ущемляться с развитием некроза и перитонита.
Симптомы

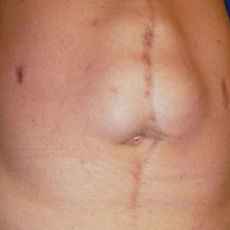
Главным признаком формирования послеоперационной грыжи является выпячивание на брюшной стенке. Больной определяет его визуально или на ощупь. Образование может локализоваться непосредственно под рубцом или около него. На ранних этапах грыжа становится заметной только при физическом напряжении, кашле, натуживании. При расслаблении выпячивание исчезает.
По мере прогрессирования грыжа увеличивается, становится хорошо заметной в состоянии покоя. При напряжении образование твердеет, что сопровождается болезненными ощущениями. Когда человек ложится, оно не исчезает, однако вправляется при надавливании рукой и появляется сразу после перехода в вертикальное положение. Как правило, на данном этапе присоединяются функциональные расстройства в работе пищеварительного тракта:
- ноющие и тянущие боли в животе (после еды, при нагрузках и после них);
- вздутие и урчание живота;
- тошнота;
- отрыжка;
- отсутствие полноценного стула (задержки более 2 дней).
Крупные грыжи, как правило, невправляемые. Они сохраняются в положении лежа и стоя, не уменьшаются при надавливании. Присоединяется воспаление кожных покровов. Осложнение в виде ущемления сопровождается резкими схваткообразными болями, тошнотой и рвотой, задержкой в кишечнике газов и каловых масс. При отсутствии своевременной медицинской помощи нарастают симптомы интоксикации, возможен даже летальный исход.
Экспертное мнение
В современной хирургии грыжи, которые развиваются вследствие неправильного оперирования, встречаются крайне редко. Обычно они обусловлены индивидуальными особенностями пациента – генетический дефект соединительной ткани, избыточная масса тела, гиперреактивность иммунной системы, а также нарушение правил восстановительного периода.
Хирурги обращают внимание, что если вы заметили любое округлое образование мягкоэластической консистенции, которое находится в области бывшего разреза, всегда обращайтесь за консультацией к врачу. Грыжи небольших размеров без ущемления достаточно легко и быстро устраняются. Такие операции являются радикальными, поэтому рецидивы практически не встречаются.
Гон Игорь Александрович,
врач-хирург, врач-флеболог, врач высшей категории, к.м.н.

Причины
Главной причиной формирования послеоперационной грыжи является отсутствие нормальных условий для заживления раны. Подобный исход возможен в следующих ситуациях:
- Экстренное хирургическое вмешательство.
В отсутствие комплексной подготовки перед операцией на этапе раннего восстановления возможны нарушения перистальтики кишечника и осложнения со стороны дыхательной системы, сопровождающиеся кашлем. В реабилитационном периоде у пациента наблюдается повышение внутрибрюшного давления, что затрудняет полноценное срастание тканей. Это создает условия для расслабления мышц и связок с формированием грыжи. - Нарушение хирургической техники.
Отсутствие правильного рубцевания может быть обусловлено неправильным наложением швов или применением некачественных материалов. - Послеоперационные осложнения.
Чаще грыжи возникают у тех пациентов, которые столкнулись с осложнениями в раннем послеоперационном периоде (крупные гематомы, нагноение, расхождение шва). - Нарушения правил реабилитационного периода.
В большинстве случаев послеоперационные грыжи формируются при несоблюдении правил восстановительного периода, когда пациент пренебрегает рекомендациями врача. Причиной может быть чрезмерно ранняя активизация, физические нагрузки, поднятие тяжестей, неношение бандажа. - Неудовлетворительное состояние здоровья.
Риск образования послеоперационной грыжи повышается при состояниях, которые сопровождаются изменением свойств соединительной ткани. Такое возможно при беременности и после родов, на фоне метаболических нарушений, ожирения, сахарного диабета или при наличии наследственных коллагенопатий.
Диагностика
Диагноз установить несложно, обычно достаточно качественного объективного обследования на первичной консультации хирурга. Во время осмотра врач определяет выпячивание в области живота, часто несимметричное, которое локализуется в зоне послеоперационного рубца.
Дальнейшее обследование направлено на оценку размеров грыжевого мешка, наличие спаечного процесса, взаимодействия грыжи с внутренними органами, определение ее содержимого, выявление сопутствующих заболеваний. Основные сведения о грыже получают посредством ультразвукового обследования.
Для оценки состояния внутренних органов назначают рентгенологическую диагностику, эндоскопические процедуры (гастро-, ирригоскопию), компьютерную томографию, мультиспиральную компьютерную томографию или магнитно-резонансное сканирование органов брюшной полости. Полученные сведения врач использует для подбора оптимальной тактики лечения.
Нужна дополнительная информация?
Спасибо за обращение.
Ваша заявка принята. Наш специалист свяжется с Вами в
ближайшее время

Лечение
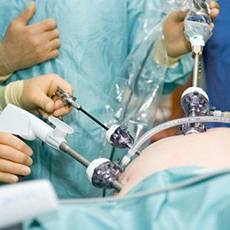
Консервативных способов лечения грыжи не существует.
В неосложненных случаях возможно проведение малотравматичного хирургического лечения (лапароскопическая операция).
При наличии ущемления или воспалительных изменений операцию проводят в экстренном порядке открытым способом.
Консервативное лечение
Выжидательная тактика показана пациентам, у которых имеются противопоказания к хирургической операции. В этом случае рекомендуется избегать чрезмерной физической активности и поднятия тяжестей. Для профилактики повышения внутрибрюшного давления может быть назначена диета или применение слабительных препаратов. ношение поддерживающего бандажа поможет снизить риск ущемления.
Кашель и чихание – частые провокаторы, способствующие прогрессированию грыжи. Поэтому при малейших признаках простуды или при обострении хронического заболевания важно как можно раньше обратиться к терапевту.
Перечисленные мероприятия не ведут к выздоровлению, однако позволяют замедлить прогрессирование грыжи и снизить риск развития осложнений. Консервативная тактика может применяться в период до проведения хирургической операции, например, если пациент проходит лечение по поводу другой (более опасной на данный момент) патологии.
АКЦИЯ
Бесплатная консультация хирурга
Воспользуйтесь уникальной возможность получить ответы на все свои вопросы
Спасибо за обращение.
Ваша заявка принята. Наш специалист свяжется с Вами в
ближайшее время

Нажимая кнопку, вы даете согласие на обработку своих персональных данных
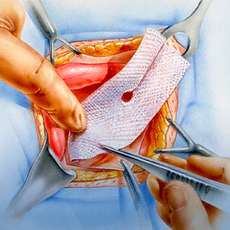
Хирургическое лечение
Для радикального устранения послеоперационных грыж проводятся герниопластические операции. Техника вмешательства зависит от размеров выпячивания и состояния окружающих тканей.
Пациент может рассчитывать на лечение малотравматичным способом только при раннем обращении к хирургу, когда грыжа небольшая. В данном случае могут проводиться разные типы операций. Самые технические простые – это пластика передней брюшной стенки, подразумевающая ушивание тканей для закрытия дефекта. При средних, больших, гигантских и рецидивирующих послеоперационных грыжах проводят полноценную герниопластиу с установкой сетчатого протеза. Способ фиксации полипропиленовой сетки зависит от состояния тканей.
При осложненных грыжах может потребоваться резекция ущемленных органов и ревизия брюшной полости. В данном случае вмешательство проводят в экстренном порядке и только открытым способом. Послеоперационный период длительный, а достижение хорошего результата во многом зависит от неукоснительного соблюдения пациентом врачебных рекомендаций.
Реабилитация
После проведения плановых операций пациент находится в стационаре 1-2 суток и получает в это время медикаментозную терапию. После вмешательств на брюшной полости рекомендуется ранняя активизация больных для восстановления моторики кишечника и профилактики спаечного процесса.
В послеоперационном периоде важно соблюдать диету, отказаться от физических нагрузок, исключить поднятие тяжестей, чихание и кашель.
Вопросы
- Какой врач занимается лечением послеоперационной грыжи?
Лечением заболевания проводит хирург. - Встречаются ли случаи появления послеоперационных грыж после удаления матки?
Такое может быть, если удаление органа проводилось через разрез передней брюшной стенки, особенно нижнесрединный. Однако в XXI веке подобные операции проводятся высокотехнологичными методами через 3 прокола на передней брюшной стенке или через влагалище. Поэтому послеоперационные грыжи в гинекологии встречаются редко. - Берут ли с послеоперационной грыжей в армию?
Наличие любой грыжи является поводом для полного или частичного освобождения молодого человека от службы в армии. Решение принимает военная комиссия с учетом данных анамнеза и клинической ситуации. В большинстве случаев юноша получает направление на хирургическое лечение. При рецидивирующих грыжах освобождают от призыва. - При походе в туалет возле пупка что-то выпирает, может ли это быть симптомом грыжи?
Да, вполне вероятно. Обнаружение у себя такого состояния является веским поводом для внепланового визита к хирургу. Чем раньше будет установлен диагноз грыжи, тем легче будет лечение, и быстрее пройдет восстановление.
Источники
- Неотложная хирургия. Диагностика и лечение острой хирургической патологии/ В. Н. Чернов [и др.]. — 4-е изд., перераб. и доп. — Элиста: АОр НПП Джангар, 2006.
- Грыжи брюшной стенки /Тоскин К.Д., Жебровский В.В. — М., Медицина, 1990.
Звезды медицины

Егиев Валерий Николаевич
Врач-хирург, врач-онколог, д.м.н., профессор, заведующий кафедрой хирургии и онкологии ФПК МР МИ РУДН
«СМ-Клиника» на Волгоградском проспекте (м. «Текстильщики»)

Малапура Андрей Анатольевич
Врач-хирург высшей категории, к.м.н.
«СМ-Клиника» на Волгоградском проспекте (м. «Текстильщики»)

Сидельников Александр Валентинович
Врач-аритмолог, врач рентгенэндоваскулярный хирург, врач-артимолог, к.м.н.
«СМ-Клиника» на Волгоградском проспекте (м. «Текстильщики»)

Малапура Андрей Анатольевич
Врач-хирург высшей категории, к.м.н.
«СМ-Клиника» на ул. Ярославская (м. «ВДНХ»)

Нурписов Аглам Муратбекович
Врач-хирург, врач-флеболог, к.м.н. Заместитель главного врача по хирургии в «СМ-Клиника» на ул. Ярославская.
«СМ-Клиника» на ул. Ярославская (м. «ВДНХ»)

Синеокая Мария Сергеевна
Врач-хирург, к.м.н.
«СМ-Клиника» на ул. Ярославская (м. «ВДНХ»)
Ставцев Дмитрий Сергеевич
Врач-хирург, врач-флеболог, врач первой категории, к.м.н.
«СМ-Клиника» на ул. Ярославская (м. «ВДНХ»)

Шипилов Илья Геннадьевич
Врач-онколог, врач-маммолог, к.м.н., хирург высшей категории
«СМ-Клиника» на ул. Ярославская (м. «ВДНХ»)

Баларёв Антон Сергеевич
Врач-хирург, врач онколог-маммолог, врач высшей категории, к.м.н.
«СМ-Клиника» на ул. Новочеремушкинская (м. «Новые Черемушки»)

Комраков Владимир Евгеньевич
Врач хирург, врач сердечно-сосудистый хирург, врач-флеболог, врач-лимфолог, врач высшей категории, д.м.н., профессор
«СМ-Клиника» на ул. Новочеремушкинская (м. «Новые Черемушки»)

Давыдов Владислав Георгиевич
Врач-хирург, к.м.н., заместитель главного врача по хирургии «СМ-Клиника» на ул. Клары Цеткин
«СМ-Клиника» на ул. Клары Цеткин (м. «Войковская»)

Паршикова Светлана Александровна
Врач челюстно-лицевой хирург высшей категории, к.м.н.
«СМ-Клиника» на ул. Клары Цеткин (м. «Войковская»)

Гон Игорь Александрович
Врач-хирург, врач-флеболог, врач высшей категории, к.м.н.
«СМ-Клиника» на Симферопольском бульваре (м. «Севастопольская»)

Егиев Валерий Николаевич
Врач-хирург, врач-онколог, д.м.н., профессор, заведующий кафедрой хирургии и онкологии ФПК МР МИ РУДН
«СМ-Клиника» в Старопетровском проезде (м. «Войковская»)
Травникова Анастасия Витальевна
Врач-хирург, врач-колопроктолог, к.м.н.
«СМ-Клиника» в Старопетровском проезде (м. «Войковская»)

Уткин Алексей Анатольевич
Врач травматолог-ортопед, хирург, к.м.н.
«СМ-Клиника» в Старопетровском проезде (м. «Войковская»)

Ширинбек Олими
Врач-хирург, врач-флеболог, д.м.н., зам. гл. врача по хирургии и руководитель Центра флебологии «СМ-Клиника» в Старопетровском проезде
«СМ-Клиника» в Старопетровском проезде (м. «Войковская»)

Поддубный Георгий Сергеевич
Врач-уролог, врач уролог-андролог, к.м.н.
Детская клиника «СМ-Доктор» в Марьиной Роще (м. «Марьина Роща»)
Клиники

- с 08:00 до 22:00 в будни, с 08:00 до 21:00 в выходные

- с 08:00 до 22:00 в будни, с 08:00 до 21:00 в выходные

- с 08:00 до 22:00 в будни, с 08:00 до 21:00 в выходные

- с 08:00 до 22:00 в будни, с 08:00 до 21:00 в выходные

- с 08:00 до 21:00 в будни, с 08:00 до 21:00 в выходные

- с 08:00 до 22:00 в будни, с 09:00 до 21:00 в выходные

- с 07:30 до 21:00

- с 08:00 до 22:00 в будни, с 08:00 до 21:00 в выходные

- с 09:00 до 22:00 в будни, с 09:00 до 21:00 в выходные

- с 08:00 до 21:00 в будни, с 09:00 до 21:00 в субботу, с 09:00 до 20:00 в воскресенье

- с 09:00 до 21:00

- с 09:00 до 21:00 в будни и выходные

- с 08:00 до 21:00 в будни и выходные

- 08:00-21:00


- с 08:00 до 22:00 в будни, с 08:00 до 21:00 в выходные


Хотите мы вам перезвоним?
Спасибо за обра